В тайланде с температурой и поносом
Отравление, диарея и понос в Тайланде и их лечение.
Гипотетически, от отравления, диареи или поноса в путешествиях не может застраховаться ни один человек. Вероятность получить вышеперечисленное в странах Азии довольно большая. Поэтому, в этой статье я расскажу о диагностике неотложных состояний, требующих незамедлительной консультации с врачем и о более простых случаях отравления или поноса, которые можно лечить дома исходя из моего практического опыта как врача и как отца путешествующего с 2 маленькими детьми. Кратко можно ознакомиться на сайте ВОЗ
Для начала нужно просто быть более внимательным и знать основные принципы как защитьтся от пищевого отравления – подробней на WikiHow или U.S. Centers for Disease Control and Prevention:
- Тщательно мыть руки перед каждым приемом пищи и после туалета.
- Если у кого-то из близких болит живот, то нужно не только мыть руки с мылом не менее 20 секунд, но и желательно продезинфицировать их, как вариант алкголем крепче 35%.
- Обязательно мыть кипяченой водой фрукты и овощи, которые не будут подвергаться термической обработке.Пить только бутилированную запечатанную или кипяченую воду.
- Продукты, особенно с коротким сроком хранения, нужно хранить в холодильнике.
- Есть только свежеприготовленные пищу, которая подается горячей.
- Пользуйтесь одноразовой или персональной посудой.
- Старайтесь питаться в одной месте, а не в разных.
- Не покупайте готовую пищу.
Но как правило, люди начинают вспоминать об этих простых правилах гигиены только после того, когда уже заболели. Поэтому начну с симптомов угрожающих жизни и требующих экстренной госпитализации или как минимум обращения в больницу.
Симптомы.
При наличии этих симптомов немедленно вызывайте скорую или обратитесь к врачу.
- Понос с кровью.
- Рвота с кровью.
- Потеря или нарушение сознания – постоянная слабость, головокружения, предобморочные состояния, сонливость.
- Судороги.
- Нарушение зрения – нечеткое зрение, двоение в глазах.
- Рвота более 10 раз в сутки.
- Рвота затрудняющая питье – рвота даже после небольшого глотка жидкости.
- Понос более 10 раз в сутки.
- Признаки обезвоживания организма (отсутсвие мочи, сухая кожа, запах ацетона изо рта).
- Снижение массы тела более чем на 7%.
- Боль в грудной клетке – казалось бы это не должно быть связано, но у пациентов старше 40 лет, обезвоживание и потеря электролитов при поносе и рвоте вызывает повышение вязкости крови, что приводит к затруднению работы сердца, что в свою очередь приводит к ишемии, как раз и проявляющейся болью в области сердца – это проверено на большом количестве пациентов старше 40 лет.
Симптомы отравления или легкой инфекции которые как правило, проходят в течении нескольких дней являются:
- Тошнота.
- Рвота – до 10 раз в сутки.
- Диарея, понос до 10 раз в сутки.
- Боли в области живота – внизу живота, по всему животу, около пупка.
- Слабость.
- Повышение температуры.
- Чувство бросания в жар.
- Страх.
- Дрожание рук и ног.
- Учащение пульса – сердцебиение.
Лечение отравлений, диареи и поноса в Тайланде с учетом местных особенностей.
Выше уже указаны все симптомы отравления и поноса при которых нужно обратиться за помощью к специалистам. В остальных случаях нужно внимательно следить за Вашим состоянием. Одна из наиболее распространенных ошибок это прием противорвотных препаратов и средств от диареии в самом начале заболевания. Не нужно сразу же принимать ударную дозу имодиума – это не только ошибочно, но еще и очень опасно – в самом простом случае время выздоровления затянется, в худшем человек может погибнуть. Поэтому самое лучшее, из того что можно сделать в этом случае — это помочь организму самостоятельно справиться с инфекцией или отравлением. Итак, основные принципы лечения:
- Замедление всасывания токсинов. Для этого подойдет обычный активированный уголь (аналог активированного угля в Тайланде это Deltacarbon Carbon Charcoal) из расчета 1 таблетка на 10 кг или энтеросгель 1.5-3 столовых ложки 3 раза в день. Зачастую своевременное применение энтеросорбентов предотвращает развитие отравления и помогает устранить уже имеющиеся симптомы, так как они абсорбируют и удаляют из желудочного-кишечного тракта не только токсины, но и некоторые патогенные бактерии, не приводя к нарушению нормальной микрофлоры кишечника. В результате гораздо меньшее количество токсинов попадает в кровь. Вывод – пейте и не бойтесь. Кроме того, если чувствуете тошноту и понимаете что скоро начнет рвать, не сидите в размышлениях, вызывайте рвоту самостоятельно. Чем раньше это случится, тем лучше. Принцип здесь такой, чем раньше Вы вызовите рвоту, тем меньше токсинов останется в желудке и соответсвенно меньше токсинов всосется в кишечнике. Идеальный вариант – это если рвота вызывается в течении первого часа после употребления “подозрительной” пищи.
- Предотвращение обезвоживания. Во время рвоты и поноса, кроме токсинов, бактерий или вирусов организм также теряет огромное количество жидкости и различные микроэлементы. Как правило, именно обезвоживание является основной причиной отека мозга, отказа почек и смерти. Вот почему очень важно в лечении отравлений, использовать оральную регидратационную терапию – или просто употреблять больше жидкости. Особенно это актуально в тропических странах, где климат способствует более быстрому наступлению обезвоживания. Но чай, кофе, молоко, газировка типа фанты или колы, соки – в данной ситуации плохой вариант – они только усугублят проблему, так как на самом деле вытягивают еще больше воды из организма посредством осмоса. Но если вариантов нет – то можно пить и их – нужно защищать почки. Лучше всего с этой целью использовать специальные вещества для оральной регидратации – электролиты, в которых уже содержатся все необходимые вещества и микроэлементы, которые организм теряет во время рвоты и поноса. Это могут быть такие препараты как Регидрон, Гидровит, Humana Электролит – привезенные с собой из России или стран СНГ или местные аналоги – такие как – Electrolyte Orange Powder, ORS Powder, SEA ORS, Osra RO, Oris, Oreda RO, Royal-D, D-Lyte, Pedialyte – их необходимо развести в стакане воды и пить как можно чаще. Идеальная температура должна быть 36 – 37 С цельсия. Но если их нет, подойдет и простая вода в которую необходимо добавить 6 ложек сахара, 1 ложку соли и 1/4 ложки соды или сока лайма. Пить нужно медленно и небольшими порциями – сначала по столовой ложке каждые 5 минут, так как большой объем сразу выпитой жидкости может вызвать и, как правило, вызывает рвоту. Всего в течении суток нужно выпить не меньше 3 – 5 литров жидкости. Пить нужно минимум 150 – 200мл жидкости после каждого посещения туалета или рвоты.



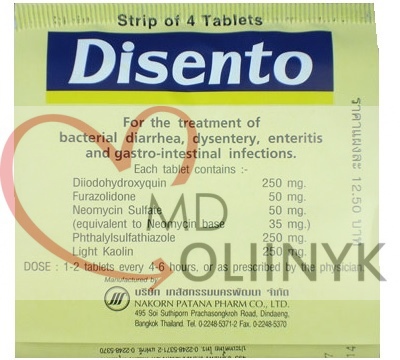
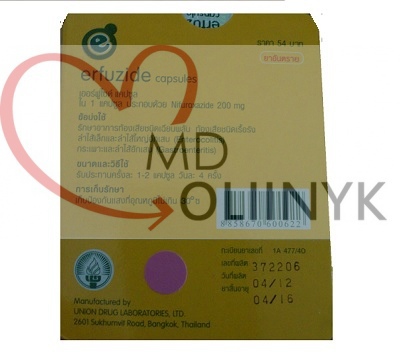
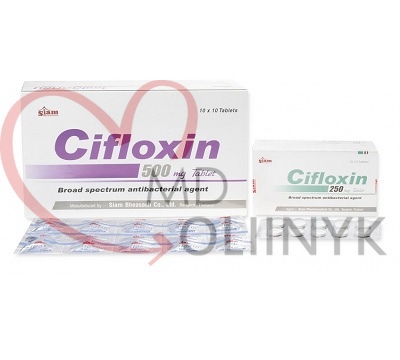
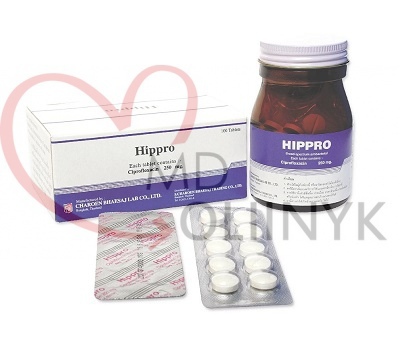
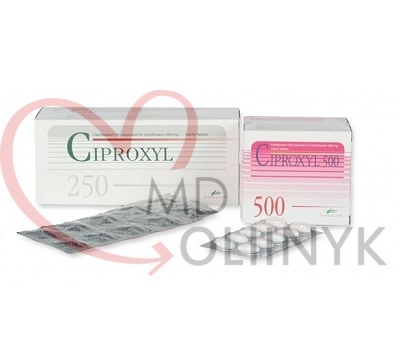
- Антибиотикотерапия. Если симптомы продолжаются три дня, а состояние не улучшается, то это плохой знак. В данной ситуации есть 2 варианта – принять антибиотик или обратиться в госпиталь. Идеальный вариант – обратиться к врачу. Опять же, это можно и нужно сделать даже раньше, если есть симптомы описанные выше, как требующие неотложной госпитализации. Но что делать если рядом нет госпиталя? Есть несколько антибиотиков которые могут помочь справиться с этой ситуацией World Gastroenterology Organisation рекомендует ципрофлоксацин (Cifloxin в тайских аптеках) – 500мг 2 раза в день. В качестве альтернативы можно использовать левомицетин (Chloramphenicol), старый, широкоизвестный препарат. Дозировка стандартная по 1 таблетке (500мг) 4 раза в день. Местные варианты антибиотиков – Нифуроксазид (Erfuzide в тайских аптеках) 200мг 4 раза в день, Фуразалидон (Disento в тайских аптеках) 100мг (2 таблетки) 4 раза в день.
- Пробиотики. Это аналоги – Бифиформа, Линекса, Бифидумбактерина, Энтерола, Нормобакта, Биона 3. Действующее вещество это различные виды бифидобактерий (например Saaharomyces boulardii). Аналогичные по сотаву препараты – Bioflor, Combif AR, Dehecta, Infloran, Normagut. Эти лекарственные средства можно использовать при отравлениях легкой степени совместно с орально-регидратационной терапией. Хотя никаких доказательств о пользе этих препаратов нет – но в качестве “психотерапии” можно использовать.


Подробнее о лекарствах в можно почитать в статье аналоги российских лекарств в Тайланде.
В том случае если Ваше состояние нормализовалось в течение 3 дней или наметилась выраженная тенденция к улучшению состояния – значит, все страшное, скорее всего, уже позади и можно не волноваться. Однако в течение следующих нескольких дней дней необходимо соблюдать диету из которой необходимо исключить:
- Молоко и молочные продукты (употреблять соевое молоко можно).
- Все фрукты и овощи.
- Острое, жареное и жирное.
- Пищу содержащую большое количество клетчатки.
Можно есть рис (идеальный вариант при поносе, так как обладает противодиарейным эффектом), каши приготовленные на воде, вареную курицу или говядину, сухари или галетное печенье. Есть нужно маленькими порциями. Идеальный вариант есть мало, но часто – 6 раз в день с интервалами по 4 часа. Приблизительно через неделю можно начинать есть кисломолочные продукты. Затем можно постепенно возвращаться к привычному рациону. Единственный совет не есть острого, холодного или очень горячего, это может спровоцировать гастрит ослабленного после отравления желудка.
Ruslan Oliinyk MD – русский врач в Таиланде.
Источник
Вот чего точно не ожидала, так это того, что мой ребенок заболеет ротовирусной инфекцией. Я думала. что он может простыть от кондиционера, обгореть на солнце и т.п.
Но все дети в нашем кондо по очереди и одновременно заразились кишечным гриппом.
Смысл ротовирусной инфекции в чем?
в том. что вирус, попадая в организм, разрушает стенки желудка и кишечника и организм не производит соответстсвующих ферментов, чтобы нормально переваривать пищу. В итоге пища превращается в токсины и ребенка посещает приступ рвоты и поноса. рвоты и поноса итак по кругу. В течение 5-7 дней организм справляется с вирусом. вырабатывая иммунитет.
Источник ротавирусной инфекции и развитие болезни
Источником инфекции Ротавируса служит больной человек или здоровый вирусоноситель. Вирус размножается в клетках слизистой оболочки желудочно-кишечного тракта и выделяется с калом. Выделение ротавируса начинается с первых дней болезни, одновременно с появлением первых симптомов болезни. Основной механизм передачи ротавирусной инфекции – пищевой.
В детских коллективах ротавирусная инфекция может вызывать вспышки острой диареи (поноса).
Ротавирус поражает слизистую желудка и тонкого кишечника с возникновением гастроэнтерита (гастро – желудок, энтеро – тонкий кишечник). Поражение слизистой пищеварительного тракта нарушает переваривание пищи и приводит к развитию сильной диареи и обезвоживанию организма.
Симптомы ротавирусной инфекции
- Инкубационный период ротавироза длится от 1 до 5 дней. Заболевание ротавирусной инфекцией начинается остро: первые симптомы ротавироза это боли в животе (острые, схваткообразные), рвота (до 3-4 раз в сутки), недомогание, повышение температуры (до 38 С).
- К описанным симптомам очень быстро присоединяется острый понос (диарея). Понос у больного ротавирусной инфекцией обильный желтоватого цвета с резким неприятным, кислым запахом.
При осмотре больного ротавирозом можно заметить покраснение конъюнктивы глаз, слизистой оболочки зева и небных дужек (воспаленное горло). - Основная опасность ротавирусной инфекции связана с обезвоживанием организма из-за сильного поноса.
- Течение ротавирусной инфекции обычно доброкачественное.
- Болезнь заканчивается через 4-7 дней полным выздоровлением.
Описанные симптомы следует отличать от симптомов холеры, сальмонеллеза, пищевого отравления.
После перенесенного «желудочного гриппа» остается стойкий иммунитет, поэтому повторное заболевание ротавирусной инфекцией наблюдается редко.
Взрослый человек может даже не заметить, что он носитель ротавирусной инфекции,
болезнь, как правило, протекает со стертыми симптомами: недлительный, возможно единоразовый случай поноса, снижение аппетита, кратковременное повышение температуры. Но в этот период человек является заразным!
Лечение ротавирусной инфекции
Специфического лечения ротавирусной инфекции (желудочного гриппа) не существует. Показано симптоматическое лечение болезни: лечение поноса (главным образом адекватная регидратация организма), снижение температуры, легкая диета и ферментные препараты (Смекта, Креон).
Наиболее распространенный сценарий развития и лечения ротавирусной инфекции у ребенка:
Ребенок просыпается утром вялый, его может вырвать даже сразу на голодный желудок. Аппетита нет, после еды опять начинается рвота, рвет даже после нескольких глотков воды. К этим симптомам ротавирусной инфекции присоединяется постепенное повышение температуры до 39 с лишним градусов по Цельсию и понос. Температура плохо сбивается лекарственными средствами и может держаться повышенной до 5 дней. При таких симтомах сразу же исключите из рациона ребенка любые молочные, в том числе кисло-молочные продукты: молоко, молочные каши, кефир, творог и прочее. Исключение составляют дети на грудном вскармливании. Вызовите участкового врача. Кушать ребенка не заставляйте.
Чтобы восполнить водно-солевой балланс, приготовьте раствор регидрона – 1 пакетик на 1 л воды и давайте ребенку пить по 50 мл каждый час. Большими порциями пить не давайте – может сразу вырвать. Пить небольшими глотками.
Чем можно кормить при ротавирусной инфекции: диета на первые 2-3 дня – жидкая рисовая каша на воде, бульон куриный, кисель (вода, крахмал, любое домашнее варенье – кипятить до готовности).
Как и чем сбить температуру у ребенка при ротавирусной инфекции: Когда температура поднимется выше 38 градусов, снизить ее помогут свечи цефекон (дозировка соответственно возрасту ребенка), свечи практически безопасны для применения в любом возрасте, ставить эти свечи можно через каждые 2 часа, но не переусердствуйте, сбивая температуру, менее 38 градуслв ее снижать не следует, поскольку вирус ротавирусной инфекции (ротавирус) погибает при 38 град. Очень эффективны для снижения температуры влажные обтирания слабым спиртовым раствором. Обтирать следует все тело, а не отдельные его участки (чтобы между ними не было перепада температур), после обтирания надеть хлопчатобумажные носочки. Ребенка не кутать! Во время сна укрывать простынкой, а не теплым одеялом. При стойком повышении температуры выше 39 градусов ребенку от полутора до двух лет можно дать пол таблетки парацетамола вместе с четвертушкой анальгина – хорошее средство, чтобы сбить высокую температуру.
- От болей в животе при ротавирусной инфекции: если ребенок плачет и/или жалуется на боли в животе (только при подтвержденном диагнозе ротавирусная инфекция!), ослабить их поможет но-шпа. Купить ампулы (по 2 мл), дать ребенку в рот 1 мл при болях, запить чаем.
- Для предотвращения развития кишечной бактериальной инфекции назначают энтерофурил (дозировка соответственно возрасту ребенка, от 1 до 2 лет – 1 ч л 2 раза в день 5 дней) или энтерол (но энтерофурил лучше).
- Для лечения поноса при ротавирусной инфекции назначают смекту ( 2 пакетика в сутки в пол стакане воды).
- Рвота при ротавирусной инфекции может держаться до 3-5 дней, понос – еще дольше.
- Для более быстрого восстановления микрофлоры кишечника и нормализации стула при ротавирусной инфекции назначают препарат бактисубтил – 2 раза в сутки по 1 капсуле, растворенной в воде за час до еды. Бактисубтил начать принимать после ослабления рвоты, примерно на 3 день заболевания.
На второй день день заболевания у ребенка возникает сильная сонливость, пусть ребенок спит, сколько хочет, только постоянно следите за температурой его тела, когда просыпается – давайте немного попить.
Перед применением вышеперечисленных препаратов и для диагностики заболевания обязательно вызовите врача, не занимайтесь самодиагностикой, так как симптомы ротавирусной инфекции похожи на симптомы более опасных заболеваний, требующих неотложной врачебной помощи.
Профилактика ротавирусной инфекции

Профилактика ротавирусной инфекции заключается в соблюдении мер личной гигиены и изолировании больного во время болезни
Источник
В Таиланде и странах Азии есть вероятность отравления, и никто от этого не застрахован. В этой статье я расскажу на личном опыте о мерах предосторожности, и что предпринимать, если с вами случилось пищевое отравление в Тайланде.
Страховка в Азии
Хочу отметить, что в Таиланде очень дорогая медицина, поэтому, чтобы избежать неприятностей, советую оформлять страховку. Она работает, проверено на личном опыте.
Когда у нас произошло отравление в Тайланде, прием ко врачу нам покрыла страховка. Прием обошелся в 10 000 бат (примерно 20 000 руб.). Это консультация с доктором, капельница, забор анализа крови + медикаменты.
Чтобы воспользоваться страховкой, для начала вам необходимо связаться (позвонить) с вашей страховой компанией, и они уже пришлют вам адрес клиники, куда вам обратиться. Страховая компания направит туда гарантийное письмо с вашими данными, то есть про вас уже будут знать, что вы обращаетесь по страховке. И не забудьте взять с собой все документы: паспорт, страховка.
Мы оформляли страховку в Сбербанке с максимальной суммой страхования 60 000 евро. На 29 дней на двоих вышло 5000 руб.
Правила гигиены
Находясь в странах Азии, нужно быть внимательными и знать основные правила гигиены, как защититься от пищевого отравления в Азии:
- Тщательно мыть руки с мылом перед каждым приемом пищи, после улицы, после туалета. Я, например, в кафе обрабатываю руки антисептическими средствами.
- Не пить воду из-под крана и даже не чистить зубы этой водой. Пить бутилированную воду.
- Фрукты и овощи мыть тщательно бутилированной или кипяченой водой.
- Продукты хранить в холодильнике. Следить за их сроком действия.
- Употреблять только свежеприготовленные пищу, которая подается горячей.
- Пользоваться одноразовой либо своей личной посудой.
- Не кушайте уличную еду.
- Если у кого-то из близких произошло отравление, тогда вам необходимо чаще мыть руки с мылом, и желательно продезинфицировать их. К тому же проветривать помещение, в котором вы находитесь.
Рассмотрим симптомы отравления
- Тошнота
- Рвота — несколько раз в сутки
- Диарея, понос несколько раз в сутки
- Боли в животе
- Повышенная температура
- Слабость
- Бросает в жар
- Учащенный пульс, сердцебиение
- Нет аппетита
Отравление в Тайланде. Чем лечить
Если у вас все вышеперечисленные симптомы отравления, рекомендую не ждать, а лучше обратиться за помощью в госпиталь.
Но если вы решили лечиться самостоятельно, тогда имейте ввиду, что не нужно сразу останавливать с помощью медицинских препаратов рвоту и диарею. Все токсины должны выйти наружу.
1. Пейте много чистой воды, чтобы предотвратить обезвоживание организма.
Во время рвоты и диареи, организм теряет много жидкости и различных микроэлементов. Обезвоживание может нести негативные последствия, например, отказа почек. Поэтому не пренебрегайте этим.
Чай, кофе, молоко, соки – не подойдут. Только вода либо электролиты, в составе которых есть все необходимые вещества и микроэлементы, которые теряются в организме во время рвоты и диареи. Электролиты очень спасают, облегчают состояние.
Электролиты: Регидрон, Гидровит, Humana Электролит – эти препараты из России, а вот местные аналоги — Electrolyte Orange Powder, Sea-Lyte, Tonk-KKK, Osra R.O, Royal-D и пр. Их можно купить в аптеке либо в магазинах, например, в 7-Eleven.
Как пить электролиты при отравлении в Тайланде: развести порошок в стакане теплой воды. Принимать 3-5 раз в день.

Если нет электролитов, тогда вот вам рецепт: чистая, 6 ложек сахара, 1 ложка соли и 1/4 ложки соды или сока лайма. Пить медленно небольшими порциями.
Обязательно пить жидкость после рвоты и после каждого посещения туалета.
2. Необходимо замедлить всасывание токсинов.
Подойдет всем знакомый обычный активированный уголь. Лекарство от отравления в Тайланде (аналог активированного угля) — Deltacarbon Carbon Charcoal.
Как пить активированный уголь: 1 таблетка на 10 кг массы тела человека.
Своевременное применение этих препаратов может предотвратить развитие отравления и устранить имеющиеся симптом. Они абсорбируют и удаляют из желудочного-кишечного тракта токсины, некоторые патогенные бактерии.
И еще раз повторюсь, не останавливайте рвоту, если вас тошнит, пусть рвет, чтобы токсины выходили наружу, а не оставались в желудке.
3. Антибиотики.
Если отравление продолжается 3 дня и более, и состояние не улучшается, тогда точно в клинику. Тут уже необходимо принимать антибиотики + капельница. Врач вам выпишет ряд препаратов.
Вот лекарства, которые прописывал нам врач при отравлении в Тайланде: антибиотик Ciprofloxacin (Ципрофлоксацин), парацетамол, чтобы сбить температуру, смекта от диареи, мотилиум от рвоты.
Госпиталь в Тайланде
Хочется сказать отдельно несколько слов про больницу в Тайланде. Все на высоком уровне, современные оборудования, вежливый улыбающийся персонал. Все говорят на английском. Если у вас есть страховка, не сомневайтесь, она работает.

Диета после отравления
Когда Ваше состояние нормализовалось, желательно в течение следующих нескольких дней соблюдать диету.
Что можно кушать:
- Рис
- Каши на воде
- Вареная курица, вареные креветки
- Сухари, тостеры
- Кисель
- Чай
Продукты, которые исключить из рациона:
- Молоко и молочные продукты
- Фрукты и овощи
- Пищу, содержащую много клетчатки
- Острое, жареное и жирное
- Сладкое
Будьте бдительны и здоровы!
Есть вопросы – пишите.
Автор статьи Ольга Аврах
Фото Ольга Аврах
Источник