В гортани гнойник сел голос
23.04.2020 в 22:25
Гной в горле без температуры, как лечить. Причины гноя в горле и пробок в гландах
Возбудители гнойного воспаления носоглотки – бактериальная флора. Стафилококк в горле вызывает налет и мелкие очаги на слизистой гортани, стрептококки чаще поражают небо и миндальную область, реже причиной бывают диплококки, коринебактерии. Гноем в горле осложняются затянувшееся катаральное воспаление или хроническое заболевание при обострении на фоне снижения защитных механизмов.
Гнойные пробки в миндалинах
Единичные или множественные белесоватые гнойнички, напоминающие гранулы на поверхности миндалин – следствие некачественно пролеченной ангины. Горло при пробках может не болеть, но воспаление постепенно ослабляет больного, может спровоцировать гнойный абсцесс в горле. Гнойники на миндалинах без температуры не означают начало выздоровления, скорее свидетельствуют о снижении иммунной защиты. Пробки нужно удалить, лучше на приеме у врача, откладывание лечения приводит к необходимости оперативного вмешательства.
Фарингит
Воспаление горла осложняется гнойным процессом вследствие присоединения бактериальной инфекции, чаще стафилококковой. Признаки болезни:
- слизистые оболочки покрыты обильным серо-желтым налетом;
- гной вязкий, стекает по задней стеке;
- болит и першит горло;
- поднимается температура;
- нарастает слабость;
- ощущается привкус гноя во рту;
- у ребенка зачастую увеличиваются шейные лимфатические узлы, возникают ложные симптомы отита.
Тонзилитные пробки
Гной на миндалинах имеет характерный вид: округлые, слегка выступающие наружу белесоватые пятна. Частые спутники хронического тонзиллита представляют собой заполненные гноем лакуны. Увидев фото гнойной пробки, распознать такую картину в собственном горле не сложно. Остальные отделы горла выглядят здоровыми, иногда появляется покраснение небных дужек. Глубоко расположенные пробки приводят к зарастанию лакуны, гной распространяется на клетчатку, могут образовываться абсцессы.
Ларингит
Воспаление гортани сопровождается сильным кашлем, жжением, болью, хрипотой, симптомы напоминают ангину. Обильная слизь поначалу прозрачная, далее приобретает характер гноя, течёт по задней стенке зева. Вовлечение голосовых связок усугубляет состояние, пропадает голос. Очаговые гнойные осложнения редки, возникают при атрофических процессах. Отек стенок гортани у ребенка может затруднять дыхание, вынуждать дышать через рот, становиться причиной ложного крупа.
Гнойники в горле
Появление мелких сероватых пятен на мягком небе, стенках глотки может вызывать вирус герпеса. Комочки гноя могут напоминать изменения слизистой при фарингомикозе – поражении, вызванном патогенными грибками. Небольшие язвочки, возникшие при стоматите, могут распространяться на зев, покрываться пленкой гноя. Характерный признак стоматита – притупление, изменение вкуса. Заметив в горле гной, следует глотнуть воды – не исключено, что это лишь частицы пищи.
Абсцесс в горле
Воспаление клетчатки, окружающей миндалины, развивается вследствие осложненного течения ангины, отита, фарингита. Инфицирование возможно при травмах горла. Возбудителями являются стафилококк, стрептококк, кишечная палочка, протей. Возникает абсцесс – полость с гноем. Проявляется локальной, головной, мышечной болью, затрудненным глотанием, больной вынужденно наклоняет голову на больную сторону. Увеличение размеров очага грозит нарушением дыхания. Лечение хирургическое – вскрытие абсцесса, эвакуация гноя, дренаж.
Воспаление задней стенки горла
Инфицированная слизистая задних отделов горла отекает, приобретает красный цвет, причиняет боль, затрудняет глотание. Лимфоидные валики, окружающие глотку, реагируют на инфекционное вторжение гиперплазией, добавляют неприятных ощущений. Пытаясь удалить обильную слизь, больной часто сглатывает, напрягая мышцы горла, порой до спазма. Затянувшееся бактериальное воспаление вызывает неприятный привкус, запах гноя, налет на языке.
Белые пятна на миндалинах без температуры у взрослого. Причины возникновения гнойников
Первой и наиболее частой причиной появления гнойников является тонзиллит. Тонзиллит может быть нескольких типов. При катаральной форме ангины на поверхности гланд нет гнойников, но они увеличиваются несколько в размерах.
Если воспалительный процесс охватывает внутреннюю часть гланд, появляются гнойники в лакунах. Уже в этом случае развивается температура, боли, симптомы интоксикации организма. Другие причины появления гнойников:
- Белые пятна на гландах могут появляться в том случае, если на них скопилась пища, которая не прошла в гортань. Такое часто случается при употреблении кисломолочных продуктов, нередко наблюдается у детей. Для устранения этого дефекта достаточно прополоскать горло теплой водой.
- Фарингокандидоз или молочница также могут вызвать на гландах белые пятна. По сути, это налет с творожистой консистенцией, который скапливается по большей мере в лакунах и выглядит как гнойники. Такой налет на гландах образовывается без температуры. Если дополнительно начинается озноб, значит, произошло развитие еще одной инфекции и требуется диагностика, в частности, бактериологический посев.
- Обжигание поверхности миндалин или их травмирование может привести к тому, что при заживлении будет образовываться так называемая фибринозная пленка. Она имеет структуру, которая может быть несколько похожей на гнойники.
- Хронический тонзиллит нередко сопровождается гнойниками в лакунах. Гнойники обретают желтоватый цвет, дополнительно пациент жалуется на неприятный запах изо рта, сухость в горле, першение. При обострении тонзиллита все симптомы говорят об ангине, в частности, повышение температуры тела, лихорадка.
- Заболевания ротовой полости также могут приводить к образованию налета. Например, нередко появление язвочек и гнойников вызвано стоматитом, но тогда заболевание должен лечить уже стоматолог.
Гнойные пробки в горле без температуры. Причины патологии
При некоторых недугах могут возникать на гландах белые гнойнички, что это такое? Чаще всего гной на гландах сопутствуется повышением температуры. Наиболее часто встречаемыми причинами такой патологии выступают:
- Ангина. Это самая распространенная болезнь, которая вызывает гной в гландах. Возбудителями болезни могут быть стафилококки и стрептококки. Они и становятся первопричиной того, что миндалины начинают гноиться. Заболеть таким недугом крайне просто. Особенно, если иммунная система человека ослаблена. Ангина может быть вызвана как микробной инфекцией, так и вирусной. По этой причине начинать лечение необходимо только после консультации со специалистом.
- Хронический тонзиллит. В этом случае гнойник на гландах будет сопутствоваться неприятным запахом из ротовой полости. Такое положение будет усугубляться остатками еды, которые остаются на гландах. Такая обстановка выступает отличной средой для преумножения болезнетворных бактерий.
Фарингиты и ларингиты в результате промерзания также выступают причинами гнойников на миндалинах.
Гной на миндалинах без температуры говорит о:
- Наличии травм. Нередко твердая еда повреждает слизистую гланд. Поэтому они начинают болеть. Например, это может быть сухарь либо косточка рыбы. При хорошем иммунитете возникшая ранка очень быстро затягивается. Если же иммунитет пациента ослаблен, то возникает гнойный процесс.
- Грибковые заболевания. Гнойники на миндалинах без температуры могут говорить о прогрессировании грибковой инфекции. Обычно возникший налет – это молочница. Первопричиной такой патологии служит неправильный прием медикаментов. Внешне налет очень похож на жидкий гной, но как таковым им не является.
- Кисты. При такой патологии на миндалинах проявляются уплотнения. Внешне такие уплотнения похожи на гнойнички, но болезнетворных микроорганизмов в них нет. Такие новообразования все равно должны быть удалены, так как они могут стать злокачественными. Помимо этого, возникает дискомфорт при глотании.
- Болезни десен и зубов. Недуги стоматологического характера также становятся первопричиной образования гнойников в горле без температуры. При кариесе, пародонтозе на миндалинах и в полости рта могут возникать белые гнойники. Такие новообразования выступают язвочками. При устранении причины по которой они возникли лечение проходит оперативно.
- Налет от употребляемой еды. Иногда за гнойный налет принимают остатки пищи на гландах. Особенно, если человек употреблял кисломолочные продукты. В этом случае достаточно будет просто полоскать ротовую полость.
Как быстро вылечить гнойники в горле. Гнойники в горле: описание
Миндалины в горле являются идеальным местом для размножения различных бактерий. Они могут пронизывать глубокие каналы при ослабленном иммунитете и нарушаются при порожении патологического содержимого. Гнойные пробки проникают в лимфу и кровь и вызывают интоксикацию организма.
Гнойники в горле — это основной симптом наличия фарингита, тонзиллита, которые вызваны стрептококками. Причинами этих заболеваний могут стать аденовирусы, риновирусы, а также вирусы гриппа.
- Острый фарингит даёт боль в горле , сухость в полости рта и сильное покраснение слизистой оболочки. На задней стенке глотки будут наблюдаться скопления гноя. Воспаление будет сопровождаться высоким температурным показателем. Хроническое течение может спровоцировать увеличение аденоидов. Также к этому состоянию относят искривления носовой перегородки, синуситов гнойных, плохое лечение зубов.
- Ангина сопровождается инфекционной природой. При этом заболевании проходит поражение миндалин. Таким образом, увеличивается размер миндалин и они покрываются налётом белого цвета. Болезнь протекает остро, и при глотании ощущается боль. На фоне общего состояния наблюдается повышение температурного показателя. Проявляется как сильная головная боль и боль в сердце и суставах. Ангина имеет несколько вариантов осложнений — это ревматизм, миокардит, полиартрит. В этом случае могут пострадать почки. А также могут развиться заболевания, приступы удушья и аллергические реакции.
Гнойники на миндалинах без температуры и боли. Гнойные миндалины без температуры: диагнозы, лечение
Ангина не всегда сопровождается повышением температуры и сильным недомоганием. По этой причине многие не доводят до конца лечение грозного недуга. Отсюда начинается развитие хронического тонзиллита. Это наиболее частое заболевание, при котором гнойник на миндалине появляется без температуры и не болит, но представляет серьезную угрозу для организма.
хронический тонзиллит
При хроническом тонзиллите миндалины воспаляются при малейшем переохлаждении, воздействии инфекции либо находятся в воспаленном состоянии постоянно.
Токсины, являющиеся продуктами жизнедеятельности возбудителей заболевания, попадают в кровь и систематически отравляют весь организм, вызывают аллергические реакции.
Это ведет к снижению иммунитета, на фоне которого человек становится уязвимым перед любыми инфекциями. Получается замкнутый круг.
Если присутствуют гнойники на миндалинах, и нет температуры, лечение без контроля врача также недопустимо.
Антибиотиками хронические заболевания не лечат , чтобы не нарушить еще больше бактериальный баланс.
Вместо них, назначают местные антисептические препараты: Граммидин, Мирамистин, Люголь, Диоксидин, Октинесепт. А также лечебные полоскания и лекарственные ингаляции небулайзером.
Промывание миндалин аппаратом «тонзиллор»
Одновременно активизируют местный иммунитет таблетками Иммудона или природными средствами: женьшенем, прополисом, пантокрином.
Кроме таких консервативных методов лечения, специалисты в клиниках применяют и современные:
- промывание гноящихся лакун аппаратом «тонзиллор»;
- лазеротерапию;
- ультразвуковое орошение;
Если, несмотря на все усилия по системному лечению, хронический тонзиллит обостряется более четырех раз за год, пораженные миндалины вылечить, видимо, не удастся и придется их удалить: вместо барьера на пути инфекции они сами стали ее хроническим очагом.
Кроме тонзиллита, гной без температуры могут вызывать и другие заболевания . Именно поэтому перед началом лечения врач должен установить правильный диагноз. Иногда люди думают, видя на гландах белые гнойнички, что это ангина и глотают антибиотики, а анализ показывает, что это кандидоз, избавиться от которого можно только противогрибковыми препаратами.
Гнойник в горле у ребенка без температуры. Без температуры и боли
Гнойники в горле без боли и температуры – такая клиническая картина встречается не слишком часто:
- при атипичной форме ангины (острого тонзиллита) – причиной ее развития является значительное ослабление иммунной системы, в том числе из-за неправильного приема антибиотиков;
- при фарингомикозе – заражении грибковой микрофлорой, чаще из рода Кандида. От кандидоза или молочницы могут страдать и взрослые, и дети, даже в самом раннем возрасте. Провоцируют болезнь снижение иммунитета из-за длительного или бесконтрольного приема антибиотиков, несоблюдение гигиенических правил;
- при стоматите – часто встречающемся воспалении всей полости рта, вплоть до задней стенки глотки. У больного наблюдаются белый налет на слизистой и язвенные образования. Стоматит возникает при нарушении гигиены полости рта, а также в результате авитаминоза, болезней желудочно-кишечного тракта. Подробно об афтозном стоматите мы писали тут .
при хроническом тонзиллите – происходят частые рецидивы поражения небных миндалин. У больного в лакунах гланд практически постоянно присутствуют белые или желтые пробки. Болезнь характеризуется неприятным запахом изо рта, гнойным привкусом, ощущением присутствия в глотке постороннего предмета. Хотя воспалительный процесс протекает вяло, он опасен осложнениями в виде заболеваний суставов, сердца, почек. Если хронический тонзиллит не проходит при лечении медикаментами, может быть рекомендовано удаление миндалин;
Гнойник в горле с одной стороны. Что делать, если в горле появился гнойничок?
Гнойничок в горле не является самостоятельным заболеванием. Это симптом или побочный эффект инфекционного заболевания или другой патологии. Рассмотрим основные причины возникновения нагноения, симптомы, способы диагностики и основные приемы лечения.
Гнойничок в горле – это не болезнь, а симптом заболевания ЛОР-органов
Гной представляет собой массу отмерших тел – лейкоцитов, которые вырабатываются в избыточном количестве при воспалительном процессе в организме. То есть, когда попадает вирус или бактерия (,, псевдомонада, кишечная палочка и т.д.), лейкоциты, выполняющие защитную функцию, начинают интенсивно зарождаться. Когда они отмирают, вместе с мертвыми и живыми микроорганизмами образуют гной.
Гнойнички могут появляться на горле из-за разных причин, которые связанны с воздействием болезнетворных микроорганизмов.
Категории: Гной в горле, Пробки в гландах, Гнойные пробки, Пробки в миндалинах, Гнойники в горле, Пятна на миндалинах, Пробки в горле, Гнойники на миндалинах, Гнойные миндалины, Миндалины без температуры, Гнойник в горле, Ребенка без температуры
Источник
Абсцесс горла – это гнойное воспаление заглоточной, паратонзиллярной или окологлоточной клетчатки, с вовлечением в процесс регионарных лимфатических узлов. При промедлении с диагностированием и лечением может привести к асфиксии из-за удушья. Может являться осложнением тонзиллита, фарингита, гнойного отита, следствием травмы гортани. Заболевание фиксируется в каждой возрастной категории, чаще поражая детей раннего и дошкольного возраста.
Содержание:
- Классификация
- Причины возникновения абсцесса горла
- Симптомы абсцесса горла
- Осложнения
- Диагностика
- Лечение абсцесса горла
Статья подготвлена специалистом для ознакомления и не является руководством по лечению и диагностике. Перед применением тех или иных рекомендаций, проконсультируйтесь с врачём, не занимайтесь самолечением.
Классификация
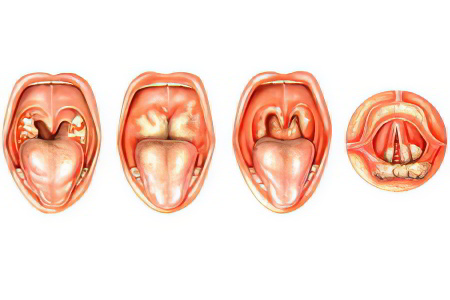
Различают следующие разновидности абсцесса горла:
Паратонзиллярный абсцесс – гнойное воспаление возникает в клетчатке миндалин;
Заглоточный абсцесс – чаще встречается у взрослых, поражает ткань вокруг заглоточного лимфоузла;
Окологлоточный абсцесс – воспаление формируется в окологлоточной части горла.
Классификация по локализации абсцесса:
Передний абсцесс – формируется в верхней части миндалин;
Задний абсцесс – формируется между небной дужкой и миндалинами;
Нижний абсцесс – разновидность сложна для диагностирования и лечения, находится под небной миндалиной;
Боковой абсцесс – протекает тяжело, с осложнениями, формируется сбоку миндалины.
Виды заглоточного абсцесса по месту его локализации:
Эпифарингеальный – формируется выше небной занавески;
Мезофарингеальный – формируется между краем небной занавески и корнем языка;
Гипофарингеальный – формируется ниже корня языка;
Смешанный – занимает 2-3 зоны одновременно.
Причины возникновения абсцесса горла

У детей самой частой причиной развития абсцесса является инфекция, вызванная стрептококком, стафилококком, реже кишечной палочкой. Заболевание практически всегда является вторичным по отношению к спровоцировавшей его патологии. Инфекция попадает в пространство горла по лимфатическим путям, поэтому близлежащие лимфоузлы всегда поражены и воспалены.
Первичные очаги инфекции в детском возрасте:
Гнойный отит;
Мастоидит;
Паротит, протекающий с осложнениями;
Ринит;
Фарингит;
Осложнения острых инфекционных заболеваний (грипп, орви, корь, скарлатина, дифтерия);
Осложнения после проведения операции (аденотомии, тонзиллэктомии).
Быстрому развитию воспалительного процесса способствует пониженный иммунитет, рахит и диатез в анамнезе у ребенка.
У взрослых формирование абсцесса глотки чаще всего происходит по причине травматизации тканей.
Причины появления абсцесс горла у взрослых:
Повреждение горла грубой пищей, костью, инородным предметом;
Травма слизистой горла после гастроскопии, бронхоскопии, эндотрахеального наркоза;
Осложнение после ангины;
Следствие туберкулеза, сифилиса;
Наличие кариеса.
Скорейшему распространению инфекции способствует наличие в анамнезе у взрослого человека ВИЧ-инфекции, сахарного диабета, злокачественной опухоли, соматических заболеваний, любого процесса, снижающего иммунитет. Причины гнойного воспалительного процесса в горле невозможно строго ограничить возрастными категориями. Предрасполагающие факторы из каждой группе могут встретиться в любом возрасте.
Симптомы абсцесса горла

Любая форма абсцесса горла начинается с резкого повышения температуры тела до критических значений – 39-40°C. Лихорадочное состояние сопровождается ухудшением общего состояния.
Симптомы и проявления абсцесса горла:
У детей плаксивость и беспокойство, ухудшение аппетита, беспокойный сон;
У детей грудного возраста – нарушение сосания;
Усиление боли при глотании пищи и слюны;
Нарушение носового дыхания при поражении верхнего отдела глотки;
Гнусавость голоса;
Приступы удушья при локализации абсцесса в средней и нижней части глотки;
Нарушение дыхания в вертикальном положении из-за стекания гноя по стенке гортани, закрывании им просвета трахеи;
Охриплость голоса;
Клокотание у горле во время сна;
Припухлость и болезненность затылочных и верхнешейных затылочных лимфатических узлов;
Отечность шеи в районе нижней челюсти.
Из-за сильной боли больной принимает вынужденное положение, когда его голова повернута в сторону поражения и слегка запрокинута назад.
Осложнения
Развитие гнойного воспалительного процесса приводит к появлению тяжелых осложнений:
Бронхопневмония в результате распространения инфекции по верхним дыхательным путям;
Застойная пневмония из-за нарушения дыхания;
Абсцесс мозга,гнойный менингит из-за распространения инфекции в полость черепа по кровеносной системе;
Остановка сердечной деятельности;
Асфиксия (удушье) из-за перекрытия трахеи абсцессом, отека гортани, излития в гортань гнойных масс при самостоятельном вскрытии образования;
Гнойный медиастенит – распространение инфекции в средостение;
Флебит;
Тромбоз яремной вены;
Аррозивное кровотечение из-за гнойного расплавления сосудов;
Сепсис (заражение крови).
Диагностика
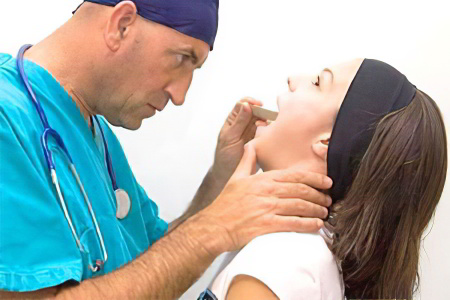
Яркая клиническая картина заболевания позволит врачу отоларингологу поставить точный диагноз. При визуальном осмотре пациента он обращает внимание на отечность шеи, вынужденное принятие им фиксированного положения, гипертрофированные лимфатические узлы. Осмотр горла при помощи фарингоскопа выявит инфильтрат в горле, гиперемию тканей, шаровидное образование.
При пальпации врач отмечает болезненность лимфоузлов. Более детальный осмотр может зафиксировать область флюктуации на одной из стенок абсцесса – скопление гноя под напряженной тканью.
Лабораторные исследования:
Общий анализ крови – обнаруживается лейкоцитоз, увеличение СОЭ;
Микроскопическое исследование мазка из зева – выявляет вид возбудителя (стрептококк, стафилококк, кишечная палочка, клебсиелла);
Бактериологическое исследование мазка – определяет чувствительность возбудителя к антибиотикам;
ПЦР-тест на туберкулез, сифилис;
Анализ мокроты на обнаружение микобактерий;
Антикардиолипиновый тест на сифилис.
Инструментальные исследования для поиска причины инфицирования горла:
УЗИ околоносовых пазух;
Отоскопия;
Риноскопия;
Рентген гайморовых пазух;
Рентген шейного отдела позвоночника.
Лечение абсцесса горла

Абсцесс горла лечат исключительно хирургическим путем в условиях стационара. Перед вскрытием гнойника выполняют местное обезболивание препаратами Лидокаин, Прокаин.
Методика проведения операции:
Разрез гнойника скальпелем в месте флюктуации на 2 см или предварительная пункция абсцесса для профилактики затекания гноя в дыхательные пути.
Введение электроотсоса в разрез для отсасывания гноя.
Разведение краев абсцесса щипцами Гартмана или зондом.
Установка дренажа в полость абсцесса.
Контроль в течение 3-4 суток за состоянием дренажа.
При низко расположенном абсцессе гнойник вскрывают снаружи шеи по передне-боковой ее поверхности.
Дыхательную трубку при нарушении дыхания в трахею не устанавливают, то есть больного не интубируют. Вместо этого для облегчения дыхания выполняют разрез в гортанном хряще (крикотомию). Если из-за нарушения дыхания больной страдает из-за гипоксии, проводят оксигенотерапию – установку кислородной маски, подушки, искусственная вентиляция легких.
Если абсцесс горла возник в результате сифилиса или туберкулеза, его не вскрывают, предпочитая пункцию гнойника из-за риска инфицирования окружающих тканей. В абсцесс вводят специфические препараты для лечения сифилиса и туберкулеза, назначается общая терапия этих заболеваний.
Медикаментозная терапия, сопровождающая оперативное лечение и санацию очагов инфекции:
Антибиотики широкого спектра действия (Амоксиклав, Аугментин, Амоксил, Роамицин, Джозамицин, Цефтриаксон) для устранения возбудителя заболевания;
НПВС (Ибупрофен, Нимесулид), жаропонижающие средства (Нурофен, Парацетамол) для снятия воспаления, обезболивания и снижения температуры;
Гипосенсибилизаторы (Лоратадин, Фенспирид, Дезлоратадин, Зиртек, Тавегил) для снижения отечности и профилактики аутоиммунных осложнений;
Антисептики (Мирамистин, Фурозолидон, Хлоргесидин, Гексорал) для местного лечения, полоскания горла;
Поливитамины;
Иммуностимуляторы (Имудон).
При своевременно оказанной медицинской помощи больной выздоравливает. Тяжелые осложнения на современном уровне развития медицины встречаются редко. Для профилактики развития абсцесса горла требуется своевременное лечение очагов инфекции уха, горла, носа, стоматологических процедур. От врача требуется точное соблюдение техники проведения манипуляций на тканях горла – введение зондов, дыхательных трубок, операций по удалению миндалин и опухолей, по извлечению инородных тел.
Автор статьи: Лазарев Олег Владимирович | ЛОР
Образование:
В 2009 году получен диплом по специальности «Лечебное дело», в Петрозаводском государственном университете. После прохождения в интернатуры в Мурманской областной клинической больницы получен диплом по специальности «Оториноларингология» (2010 г.)
Наши авторы
Источник