Уход при рвоте в сознании

Цель:
оказать помощь при рвоте.
Оснащение:
таз, клеенчатый фартук, клеенка (или
полотенце), малые салфетки для ухода за
полостью рта, раствор для полоскания
полости рта: 2% раствор натрия бикарбоната
или 0,01 % раствор калия перманганата,
электроотсос или грушевидный баллончик.
ПОДГОТОВКА | |
ПАЦИЕНТ | ПАЦИЕНТ |
| Повернуть |
ВЫПОЛНЕНИЕ | |
| Отсосать |
ОКОНЧАНИЕ | |
Оставить | |
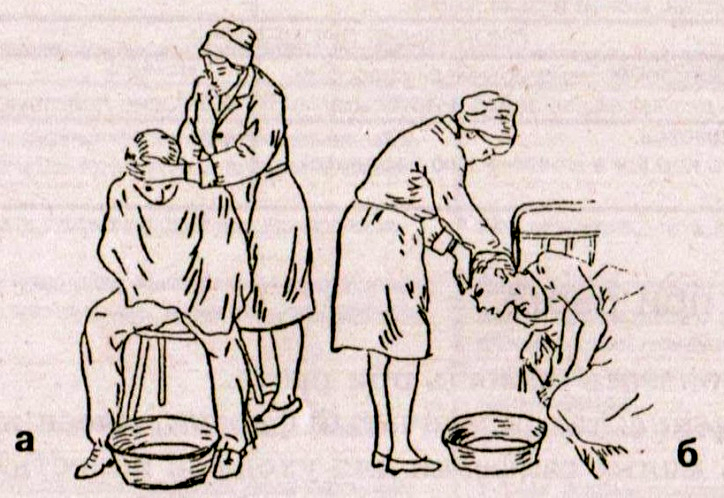
Рис.
1 Уход за
пациентом при рвоте:
а –
положение пациента сидя;
б –
положение пациента лёжа.
Осложнения:
Обезвоживание
организма
при упорной рвоте, гиповолемия,Гипохлоремия (при
нарушении водно-солевого
обмена), гипокалиемия,гипонатриемия.
Эти обменные расстройства приводят к
нарушениям сердечной деятельности,
функций почек, а иногда и к расстройствам
сознания и параличам.Длительна и сильная
Р. может вызывать образование надрывов
слизистой оболочки желудка (чаще всего
в области перехода с пищевода на желудок)
с массивными кровотечениями — так
называемый синдром Маллори — Вейеса.У ослабленных лиц
(особенно у детей и пожилых), а также у
больных с нарушенным сознанием возможна
аспирация рвотных масс с последующими
дополнительными осложнениями
(расстройства дыхания, аспирационная
пневмония).
Если
|
Показания,
противопоказания и возможные осложнения
при промывании желудка.
При острых
отравлениях большими дозами лекарственных
препаратов, принятых
внутрь,
недоброкачественной пищей, алкоголем,
грибами и т. д. осуществляют
промывание желудка
через толстый или тонкий желудочный
зонд. (В то же время
специалисты в
области токсикологии считают промывание
желудка толстым зондом
небезопасной
процедурой).
Промывание желудка
проводят и при сужении (стенозе) выходного
отдела желудка,
при выделении
через слизистую оболочку желудка
некоторых токсических веществ, например,
мочевины при хронической почечной
недостаточности.
Противопоказаниями
для промывания желудка являются:
органические сужения
пищевода, острые
пищеводные и желудочные кровотечения,
тяжелые химические
ожоги слизистой
оболочки гортани, пищевода и желудка
крепкими кислотами и щелочами
(спустя несколько
часов после отравления), инфаркт миокарда,
нарушения мозгового кровообращения,
опухоли,
бронхиальная астма, тяжелая сердечная
патология, язвы.
Запомните! состоянии, |
Если при введении
зонда пациент начинает кашлять,
задыхаться, лицо его становится синюшным,
следует немедленно извлечь зонд — он
попал в гортань или трахею, а не в пищевод.
О
проведении катетеризации мочевого
пузыря. Показания
к применению катетеризации мочевого
пузыря. Противопоказания для применения
катетеризации мочевого пузыря и
возможные осложнения.
Катетеризация
– это введение
катетера в мочевой пузырь для выведения
мочи с лечебной и диагностической целью.
Показания:
Выведение мочи
при проблеме « Острая задержка мочи».Промывание мочевого
пузыря и введением в него лекарственных
препаратов.Взятие мочи на
анализ.У женщин в
определенный период родов.Введение контрастных
веществ (цистоуретрография)
Противопоказания:
Травма
мочевого пузыря.Разрыв
уретры.
Осложнения:
Инфицирование
мочевого пузыря
(несоблюдение правил асептики и
антисептики).Травма, кровотечение
(грубое, насильственное проведение
катетера).Уретральная
лихорадка
(мочевая) – при повреждении слизистой
оболочки мочеиспускательного канала
быстрым всасыванием в кровяное русло
мочи, особенно инфицированной.Уреторрагия –
кровотечение из уретры вне акта
мочеиспускания.При резком
переполнении мочевого пузыря (1 литр и
более) его опорожнение должно происходить
постепенно (порциями по 300-400мл с
промежутками по 2-3мин.) во избежание
быстрой смены давления в нём, что может
привести к резкому кровенаполнению
расширенных и склеротических вен
мочевого пузыря, их разрыву и кровотечению.
Уретральный
катетер –
трубка, которую проводят через
мочеиспускательный канал в мочевой
пузырь.
Для
профилактики внутриболъничной инфекции
мочевыводящих путей у пациента с
постоянным катетером следует соблюдать
следующие условия.
Вводить
катетер, строго соблюдая правила
асептики, атравматичными способами.Надежно
закрепить катетер во избежание
выпадения из мочеиспускательного
канала.Держать
катетер не дольше, чем это необходимо.По
возможности использовать наружный
катетер (у мужчин).Мыть
руки до и после любой манипуляции с
катетером и мочеприёмником.Следить,
чтобы система «катетер—мочеприёмник»
была замкнутой; разъединять её только
в случае необходимости промывания
катетера.Промывать
катетер только при подозрении на его
закупорку.При
необходимости промывания катетера
соблюдать все правила асептики.При
необходимости взять пробу мочи для
анализа продезинфицировать свободный
конец катетера или его отвод
антисептическим средством, и
аспирировать мочу с помощью стерильной
иглы и шприца.Осторожно
отсоединять мочеприёмник, избегая
загрязнения соединительной трубки.Поддерживать
постоянный отток мочи.Разместить
ёмкость для мочи ниже уровня мочевого
пузыря.Не
пережимать катетер.Мыть
область вокруг катетера водой с жидким
мылом два раза вдень (рис. 11-20).
Для
профилактики внутрибольничной инфекции
у пациента с постоянным мочевым катетером
следует осуществлять тщательный уход
за промежностью пациента и введённым
катетером.
Соседние файлы в папке клизмы катетеризация
- #
- #
- #
- #
- #
- #
- #
- #
Источник
1.Подготовка
к манипуляции.
1. Объяснить
пациенту необходимость, ход манипуляции,
а также возможность появления тошноты,
позывов на рвоту, которую можно
подавить, если глубоко дышать через
нос; постараться не сдавливать просвет
зонда зубами и не выдергивать его.
2.Провести
психологическую подготовку пациента.
3.Уточнить у
пациента понимание цели и хода
предстоящей процедуры, получить его
согласие.
4.Приготовить
все необходимое оснащение.
5.Надеть на себя
фартук.
6.Вымыть руки.
Надеть перчатки.
7.Усадить пациента
на стул, слегка наклонить его голову
назад.
8.Надеть пациенту
фартук.
9.У ног пациента
поставить таз для промывных вод.
10.Определить
расстояние, на которое необходимо
ввести зонд (рост минус сто, или от
губ до мочки уха и вниз по передней
брюшной стенке, так, чтобы последнее
отверстие зонда было ниже мечевидного
отростка), сделать отметку.
11.Надеть очки
или щиток.
12.0бъяснить
пациенту, что во время введения зонда
надо дышать носом, делать глотательные
движения, нельзя зонд сдавливать
зубами, выдергивать.
13.Смазать слепой
конец зонда стерильным вазелиновым
маслом или глицерином.
14.Взять систему
для промывания, стать справа от
пациента и предложить ему открыть
рот.
15.Положить слепой
конец зонда на корень языка и попросить
пациента сделать глотательные
движения, продвигая в это время зонд.
Примечание:
1.Если во время
продвижения зонда у пациента возникает
кашель, затруднение дыхания, лицо
синеет, то немедленно извлеките зонд
назад (зонд попал в трахею или гортань),
затем повторно введите зонд.
2.Если при
введении зонда у пациента возникают
позывы на рвоту, введение прекратите,
предложите ему сделать несколько
глубоких вдохов носом, а затем
продолжите введение.
16.Введите зонд
до установленной отметки.
17.Присоединить
к зонду воронку и опустить ее ниже
уровня желудка (до уровня колен
пациента), немного наклонив ее.
II.
Выполнение манипуляции.
18.Налить воду в
воронку (0,5 – 1,0 л).
19.Медленно
поднять воронку выше желудка пациента,
следя за уровнем воды в воронке. Как
только вода достигнет устья воронки,
быстро опустить ее ниже колен пациента.
Вода с содержимым желудка обратно
поступит в воронку. Проследить, чтобы
количество выведенной жидкости было
равно количеству введенной.
Примечание:
нельзя допустить
попадания воздуха в систему!
20.Опустить
воронку над тазиком и слить ее
содержимое.
Примечание:
если содержимое
желудка необходимо исследовать, то
первую порцию промывных вод собрать
в стерильную маркированную банку с
крышкой, оформить направление и
передать в лабораторию через кого-либо
(помощника).
21.Процедуру
промывания (18 -20 пункты) повторить до
получения чистых промывных вод
(используя 10-12 л воды).
Примечание:Во время промывания
постоянно необходимо осматривать
промывные воды и следить за состоянием
пациента!
При появлении
в них прожилок крови промывание
прекратить и срочно вызвать врача!
III.
Окончание манипуляции.
22. После окончания
промывания отсоединить воронку и
поместить ее в дезраствор.
23. Опустить зонд
над тазом до полного стока остатков
жидкости.
24. Осторожно
извлечь зонд из желудка и поместить
в емкость с дезраствором.
25. Дать пациенту
прополоскать рот, обтереть кожу вокруг
рта салфеткой.
26. Снять с пациента
фартук поместить его в дезраствор.
27. Провести
дезинфекцию промывных вод.
28. Обеспечить
пациенту психический и физический
покой.
29. Снять щиток,
фартук и перчатки, поместить их в
емкости с дезраствором.
30. Вымыть и
осушить руки.
31.Сделать отметку
в медицинской документации о проделанной
манипуляции.
Обеспечение
права пациента на информацию.
Эффективность
проведения манипуляции.
Эффективность
проведения манипуляции.
Обеспечение
осознанного участия пациента в
совместной работе.
Эффективность
проведения манипуляции.
Инфекционная
безопасность.
Инфекционная
безопасность.
Обеспечение
введения зонда.
Инфекционная
безопасность.
Эффективность
манипуляции.
Инфекционная
безопасность.
Инфекционная
безопасность.
Эффективность
манипуляции.
Обеспечение
лучшего прохождения зонда в желудок.
Эффективность
проведения манипуляции.
Эффективность
проведения манипуляции, во время
глотания надгортанник закрывает
вход в трахею и одновременно открывает
вход в пищевод.
Для эффективности
процедуры.
Эффективность
манипуляции.
С целью промывания
желудка.
Методика основана
на законе сообщающихся сосудов.
С целью выявления
отравляющего вещества.
Эффективность
проведения
манипуляции.
Профилактика
ВБИ.
Профилактика
ВБИ.
Личная гигиена
пациента.
Профилактика
ВБИ.
Профилактика
ВБИ.
Создание
комфортного пребывания в палате.
Профилактика
ВБИ.
Устранение
химического воздействия талька
на кожу.
Обеспечение
преемственности в работе медперсонала.
Источник
Рвота – это рефлекторное извержение через рот содержимого желудка, а иногда и двенадцатиперстной кишки.

Рвотный рефлекс является довольно сложным – в нем участвуют различные группы мышц. Управляется он рвотным центром, расположенным в стволе головного мозга. По своей природе рвота – это механизм, с помощью которого организм защищается от отравления. В норме рвота – это реакция на попадание в желудочно-кишечный тракт токсичных веществ или просто того, что невозможно переварить – например, слишком жирной пищи. Поэтому после приступа рвоты человек часто чувствует облегчение: организм очистился.
Однако интоксикация, вызвавшая рвоту, может иметь внутренний источник, то есть быть следствием какой-либо патологии или заболевания. Также возможно, что раздражение нервной системы, приводящее к рвотным спазмам, вообще не связано с состоянием желудка. Это заставляет воспринимать рвоту как весьма серьезный, и даже грозный симптом. Приступ рвоты – это практически всегда достаточный повод, чтобы обратиться к врачу. При повторяющихся приступах к врачу надо обращаться обязательно!
Причины рвоты
В большинстве случаев рвота обусловлена раздражением рецепторов желудка или, говоря медицинским языком, имеет висцеральное происхождение. Причиной чаще всего являются острые или хронические заболевания самого желудка (острое пищевое отравление, гастрит, язва желудка, пищевая аллергия). Также рецепторы желудка могут реагировать и на заболевания других органов – желчного пузыря, матки, сердца (рвота входит в комплекс возможных симптомов инфаркта миокарда).
Рвота может также иметь центральное происхождение, то есть вызываться патологиями центральной нервной системы (головного мозга), такими как менингит, энцефалит, травмы и опухоли головного мозга. Довольно часто рвота наблюдается при мигрени. Проблемы внутреннего уха также могут приводить к рвоте (в этом случае рвота может наблюдаться на фоне головокружения). При чрезмерном раздражении рецепторов внутреннего уха (при укачивании) вырвать может даже здорового человека, особенно при нетренированности вестибулярного аппарата. Иногда рвота обусловлена эмоциональным расстройством (стрессом) или представляет собой реакцию на то, что вызывает предельное отвращение (условнорефлекторная рвота).
Раздражение рвотного центра может быть вызвана токсическими веществами, переносимыми током крови (гематогенно-токсическая рвота). Токсические вещества могут попасть в организм извне (например, хлор или угарный газ – при вдыхании), а могут вырабатываться в самом организме – в результате нарушенной функции печени или почек.
Рвота и другие симптомы
Обычно рвоте предшествует тошнота, ведь, по сути, рвота есть разрешение тошноты, ее логическое завершение. То, что тошнота перешла в рвоту, свидетельствует о тяжести патологического процесса. Рвотные спазмы могут наблюдаться на фоне повышенной температуры, сопровождаться поносом. В рвотных массах помимо остатков пищи, желудочного сока и слизи может присутствовать желчь, кровь, гной.
Многократная, периодически повторяющаяся и неукротимая рвота изнуряет и обезвоживает организм, приводит к нарушению минерального обмена и кислотно-щелочного равновесия.
Понос и рвота
Рвота и температура
Когда рвота пугает
Любой приступ рвоты – опыт весьма неприятный. Даже если с разрешением приступа человек испытывает облегчение, сама рвота воспринимается как событие экстраординарное, которого в норме быть не должно. Потрясение организма, бытовые и социальные неудобства, – всё это делает рвоту процессом иного порядка по сравнению с другими рефлекторными действиями, вроде кашля или чихания. Мы всегда остро реагируем на рвоту (не оставляем ее без внимания), и это правильно.
Однако в некоторых случаях рвота нас тревожит особенно сильно. Такова рвота желчью, рвота с кровью. Родителей беспокоят случаи рвоты у ребенка. Довольно часто наблюдается рвота при беременности, обращая на себя усиленное внимание.
Об этих случаях стоит сказать отдельно:
Рвота желчью
Рвота с кровью
Рвота при беременности
Рвота у ребёнка
Что делать при рвоте

Поскольку приступ рвоты может быть у каждого, полезно знать, как можно предотвратить рвоту, что делать во время и сразу после приступа и в каких случаях обязательно надо обращаться к врачу.
Предвестником рвоты является тошнота. Если вас тошнит, попробуйте открыть окно (увеличить приток кислорода), выпить немного подслащенной жидкости (это успокоит желудок), принять сидячее или лежачее положение (физическая активность усиливает тошноту и рвоту). Можно рассосать таблетку валидола. Если вас укачивает в дороге, возьмите с собой и рассасывайте в пути леденцы. Это поможет предотвратить рвоту.
Что делать во время приступа рвоты
Во время приступа важно исключить попадание рвотных масс в дыхательные пути. Больной во время рвоты ни в коем случае не должен лежать на спине. Не оставляйте без присмотра маленьких детей, если у них может быть рвота. Пожилому или ослабленному человеку необходимо помочь повернуться на бок, головой к краю кровати, поставить перед ним таз.
Что делать после приступа рвоты
После приступа надо промыть рот холодной водой. Если больной сам этого сделать не может, надо смочить кусок марли в содовом растворе и протереть ему рот.
Сразу после приступа можно выпить лишь несколько глотков воды, и то, если в рвотных массах не было крови. Попить как следует можно лишь через 2 часа, а есть – лишь через 6-8 часов после приступа. Пища должна быть диетической, щадящей; лучше всего – каша на воде, рис, нежирный суп.
При повторяющихся приступах рвоты возможно обезвоживание организма. Поэтому необходимо пить специальный раствор, восстанавливающий водно-электролитный и кислотно-щелочной баланс.
Когда при рвоте необходимо обратиться к врачу?
Рвота – во многих случаях признак того, что организм испытывает серьезные проблемы и нуждается в очищении, а значит, скорее всего, и в лечении. Если болезнь сопровождается рвотой, это обычно свидетельствует о том, что болезнь протекает достаточно тяжело.
Если приступ рвоты был разовым и есть основания считать, что он вызван перееданием, укачиванием, алкогольным отравлением или стрессом, прямой необходимости обращаться к врачу нет. Во всех остальных случаях консультация врача необходима. Особенно, если приступы повторяются на протяжении двух дней и более, а также при наличии сахарного диабета или других хронических заболеваний.
Иногда при рвоте требуется неотложная помощь. Надо вызывать «скорую», если:
- рвота сопровождается постоянной или сильной болью в животе;
- наблюдаются неоднократные приступы рвоты после травмы головы;
- вместе с рвотой наблюдается обезвоживание, сухость во рту, учащение мочеиспускания;
- при ухудшении умственной и функциональной активности у пожилых людей;
- в рвотных массах присутствует кровь (например, примеси в виде «кофейной гущи»).
К какому врачу обращаться при рвоте?
С жалобами на тошноту и рвоту обращаются, как правило, к гастроэнтерологу или врачу общей практики (терапевту, семейному врачу или педиатру). В случае тошноты и рвоты при беременности надо обращаться к гинекологу.
Источник