Туберкулез гортани мкб 10
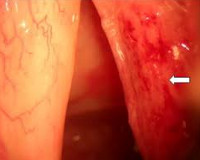
Туберкулез гортани — специфическое инфекционное заболевание гортани, возбудителями которого являются микобактерии туберкулеза. Как правило, туберкулез гортани имеет вторичный характер и развивается при проникновении инфекции в гортань восходящим, гематогенным или лимфогенным путем. Туберкулез гортани проявляется осиплостью голоса, болью и нарушением глотания, поперхиванием с попаданием жидкой пищи в трахею и бронхи, сухим мучительным кашлем, дыхательными нарушениями, возникающими в связи со стенозированием просвета гортани, образованием наружных свищей. Диагностируется туберкулез гортани по результатам лабораторных анализов, ларингоскопии, КТ гортани, рентгенографии легких, исследования голосовой функции. Лечение состоит в антибактериальной и противовоспалительной терапии, снятии болевого синдрома, повешении защитных сил организма, проведении хирургических вмешательств, направленных на ликвидацию туберкулезных очагов.
Общие сведения
Наиболее часто туберкулез гортани является осложнением туберкулеза легочной локализации. Туберкулез гортани отмечается в 10% случаев начального туберкулеза легких, в 30% случаев длительного течения туберкулезного процесса и в 70% случаев аутопсии умерших от туберкулеза. У пациентов с активными и открытыми формами туберкулеза легких поражение гортани встречается чаще, чем у пациентов с продуктивными формами. В некоторых случаях признаки заболевания гортани являются первыми симптомами туберкулезного поражения. Обследование таких пациентов зачастую выявляет ранее нераспознанный первичный очаг в легких или активацию застарелого инактивного туберкулеза.
У женщин развитие туберкулеза гортани обычно наблюдается во время беременности или в послеродовом периоде. Мужчины заболевают туберкулезом гортани чаще, чем женщины. Самая высокая заболеваемость среди них отмечается в возрасте от 20 до 40 лет. Дети, особенно в возрасте до 10 лет, меньше всего подвержены заболеванию. Туберкулез гортани является предметом изучения как отоларингологии, так фтизиатрии и пульмонологии.

Туберкулез гортани
Причины
Возбудителем заболевания является туберкулезная палочка. Туберкулез гортани обычно развивается при проникновении в нее инфекции из других очагов при туберкулезе легких, генитальном туберкулезе, туберкулезе молочной железы, туберкулезе почек и пр. В большинстве клинических наблюдений туберкулез гортани обусловлен восходящим распространением возбудителя вместе с мокротой, выделяемой из легочного туберкулезного очага, и его внедрением в слизистую оболочку гортани. При этом туберкулез гортани зачастую сочетается с туберкулезом трахеи и бронхов.
При милиарных и закрытых формах легочного туберкулеза поражение гортани возникает обычно в следствие гематогенного распространения микобактерий. Такой туберкулез гортани характеризуется появлением воспалительных очагов, беспорядочно расположенных в различных областях слизистой. В других случаях туберкулез гортани может быть обусловлен лимфогенным распространением микобактерий из пораженных лимфоузлов корня легкого. При этом характерно одностороннее поражение гортани, гомолатеральное легочному туберкулезному очагу.
Факторами, благоприятствующими возникновению туберкулеза гортани, являются:
- воспалительные заболевания (ларингит, ларинготрахеит)
- курение
- злоупотребление алкоголем
- связанное с профессиональной деятельностью постоянное вдыхание загрязненного воздуха.
Симптомы туберкулеза гортани
Туберкулез гортани может иметь различные клинические проявления в зависимости от его клинико-патологической формы.
Инфильтративный туберкулез гортани
Хронический инфильтративный туберкулез гортани встречается наиболее часто. В начальной стадии для него типично бессимптомное течение с небольшим субфебрилитетом в вечернее время. Продолжающаяся диссеминация микобактерий туберкулеза из очага в легком постепенно приводит к значительным подъемам температуры тела, появлению ознобов, постоянного сухого кашля, болезненности и чувства инородного тела гортани, осиплости голоса. Со временем изменения голоса усиливаются и принимают постоянный характер. В целом клиническая картина сходна с обострением туберкулезного процесса в легких. Заподозрить туберкулез гортани позволяет появление нетипичных для легочного туберкулеза гортанных симптомов, которые постепенно становятся весьма выраженными.
Туберкулез гортани сопровождается прогрессированием осиплости вплоть до совершенной афонии, нарушением глотания и его болезненностью с иррадиацией боли в ухо. Нередко болезненно даже проглатывание слюны, в связи с чем пациенты перестают принимать пищу и быстро худеют. Расстройство запирательной функции гортани обуславливает попадание жидкой пищи в дыхательные пути с развитием аспирационной пневмонии. Инфильтративный туберкулез гортани вызывает прогрессирующее уменьшение ее просвета с клиникой хронического стеноза гортани, который при крайней степени выраженности приводит к возникновению острого стеноза гортани, нуждающегося в срочной трахеотомии.
Развиваясь дальше поражение захватывает весь хрящевой скелет гортани, приводит к гнойно-казеозному распаду окружающих тканей с образованием свищей. В этот период болевой синдром настолько выражен, что требует назначения опиатов. Одновременно происходит обострение туберкулезного процесса в легочной ткани. Распад туберкулезных очагов обуславливает кровохарканье, возникновение профузных аррозивных и легочных кровотечений.
Милиарный туберкулез гортани
Острый милиарный туберкулез гортани развивается при гематогенном механизме инфицирования. Для него типично быстрое прогрессирование всех симптомов с развитием афонии на 3-4 день с момента появления осиплости, выраженными нарушениями глотания, сопровождающимися резкой болезненностью, приступами чрезвычайно болезненного мучительного кашля, слюнотечением, парезом гортани и мягкого неба, нарастающей обструкцией и дыхательной недостаточностью.
Молниеносный туберкулез гортани
Сверхострый туберкулез гортани отличается необычайно быстрым развитием процесса и в течение нескольких недель заканчивается гибелью пациента. Характерно диффузное изъязвление слизистой гортани, образование абсцессов и флегмоны, быстрый распад пораженных туберкулезом тканей гортани, сопровождающийся выраженной интоксикацией, аррозивными кровотечениями.
Диагностика
Туберкулез гортани диагностируется отоларингологом на основании данных ларингоскопии и результатов лабораторных исследований. В обязательном порядке необходима консультация фтизиатра и проведение туберкулиновой пробы. Для выявления первичного туберкулезного очага пациент с подозрением на туберкулез гортани должен быть направлен на рентгенографию легких и осмотр пульмонолога.
- Осмотр гортани. При туберкулезе гортани в зависимости от его формы ларингоскопия может выявлять диссеминированные воспалительные очаги; гранулематозные образования, содержащие типичные туберкулезные узелки; изъязвляющиеся гранулемы; диффузные язвы с сероватым налетом. Может наблюдаться специфический монохондрит голосовой связки, при котором она выглядит утолщенной с отечным свободным краем. В начальной стадии туберкулез гортани маскируется картиной обычного ларингита. Исследование пуговчатым зондом может обнаружить признаки деструкции хрящевого каркаса гортани.
- Лабораторная диагностика. При подозрении на туберкулез гортани направлена на выявление микобактерий туберкулеза путем проведения анализа мокроты на КУБ, ПЦР-исследования мокроты и ее бактериологического посева. Для исключения сифилитической природы поражения гортани выполняют RPR-тест. В сомнительных случаях показана эндоскопическая биопсия гортани с последующим гистологическим исследованием материала. Методы выбора – специфические тесты крови на туберкулез: T-SPOT и квантиферон-тест.
- Дополнительная инструментальная диагностика. Вспомогательным диагностическим методом при туберкулезе гортани является исследование голосовой функции: фонетография, определение максимальной фонации, электроглоттография. Стробоскопия выявляет нарушение подвижности голосовых связок, выраженность которой зависит от степени поражения перстне-черпаловидных суставов и мышц гортани. С целью оценки распространенности связанных с туберкулезом гортани деструктивных процессов проводят КТ и рентгенографию гортани, УЗИ тканей шеи.
Туберкулез гортани необходимо дифференцировать от поражений гортани при других заболеваниях (сифилис, СКВ, гранулематоз, дифтерия), доброкачественной опухоли гортани, склеромы и рака гортани.
Лечение туберкулеза гортани
Консервативная терапия
Туберкулез гортани подлежит общему и местному лечению. Общее лечение заключается в мероприятиях, направленных на борьбу с инфекцией, и хирургических вмешательствах с целью устранения первичного туберкулезного очага. Проводится массивная антибиотикотерапия с применением канамицина, стрептомицина, рифампицина, рифабутина, циклосерина; противовоспалительная терапия глюкокортикостероидами (метилпреднизолон, гидрокортизон, дексаметазон), иммуномодулирующее лечение, витаминотерапия. В комбинации с антибиотиками успешно применяются синтетические антибактериальные препараты (фтивазид, метазид, изониазид). В зависимости от характера кашля и мокроты назначают муколитики и стимуляторы моторики дыхательных путей. Местное лечение при туберкулезе гортани имеет симптоматический характер. Оно может включать ингаляционную терапию, применение обезболивающих аэрозолей.
Хирургическое лечение
Если туберкулез гортани сопровождается ее выраженным стенозом, производят трахеостомию. При выраженных деструктивных изменениях может потребоваться резекция гортани с последующим проведением реконструктивной операции для ее восстановления. При мучительном болевом синдроме, распространяющемся на ухо, показано пересечение верхнего гортанного нерва на стороне поражения. С целью удаления первичного очага инфекции при туберкулезе гортани возможно проведение кавернотомии или резекции легких (сегментэктомии, лобэктомии, билобэктомии).
Источник
Этиология и патогенез
Туберкулез — медленно развивающаяся бактериальная инфекция, которая, как правило, начинается в легких и может распространяться в другие органы. Чаще наблюдается у детей и взрослых людей старше 60 лет. Факторами риска являются перенаселенность и плохое питание. Пол, генетика значения не имеют.
В настоящее время эффективна терапия антибиотиками, но без лечения он может стать тяжелой хронической болезнью с быстрым развитием летального исхода.
Туберкулез является основной причиной смертности среди взрослого населения по сравнению с другими бактериальными инфекциями. Эта болезнь до сих пор широко распространена в развивающихся странах. В развитых государствах также высока заболеваемость, но в течение XX столетия она неуклонно снижалась благодаря успехам здравоохранения, хорошему питанию и нормальным условиям жизни населения. Однако с 1985 года заболеваемость резко возросла во всем мире. Этот новый рост обусловлен распространением штаммов туберкулезных палочек, которые развили высокую устойчивость к антибиотикам, а также увеличением ВИЧ-инфицированных и больных СПИДом, у которых сильно ослаблена иммунная система, что делает этих людей беззащитными перед инфекцией.
Большинство случаев туберкулеза вызывают бактерии Mycobacterium tuberculosis, которые передаются воздушно-капельным путем после кашля инфицированного человека. Несмотря на то что практически все люди в какой то момент своей жизни бывают инфицированы туберкулезными палочками, болезнь развивается только у малой части населения.
После попадания возбудителя заболевания в дыхательные пути вначале развивается легкая инфекция легких. Выздоровление в этом случае зависит от силы иммунной системы человека. У большинства здоровых людей эта инфекция не прогрессирует. Однако часть туберкулезных палочек откладывается в легочной ткани в латентном состоянии, и болезнь может вспыхнуть позже, при ослаблении иммунитета у данного человека. В некоторых случаях возбудитель заболевания попадает в кровь и разносится по организму. В редких случаях инфекция развивается не в легких, а в других органах.
Очень высока заболеваемость туберкулезом у людей с ослабленной иммунной системой. В эту группу риска входят пациенты, инфицированные ВИЧ, диабетики, больные, принимающие иммуносупрессанты, с хроническими заболеваниями легких, а также недоедающие люди, живущие в перенаселенных и антисанитарных условиях. В основном, самыми предрасположенными к заболеванию туберкулезом группами населения являются люди пожилого возраста и дети.
Симптомы
Могут появиться при развитии первоначальной инфекции (у большинства людей они отсутствуют):
– сухой кашель;
– общее недомогание.
Обычно в течение 2–6 недель появляются другие симптомы, но прогрессирование может идти и намного быстрее.
Поздние симптомы включают:
– персистирующий кашель с зеленоватой или желтоватой мокротой, в которой иногда видны прожилки крови;
– боль в груди при глубоком вдохе;
– одышку;
– повышение температуры;
– плохой аппетит и потерю веса;
– обильную потливость ночью;
– слабость.
Диагностика
При отсутствии лечения легочного туберкулеза возможно распространение инфекции в ткани перикарда. Помимо этого, через кровь она может проникнуть в головной мозг, кости и другие органы.
Нелегочные формы развиваются очень медленно, что сопровождаются неспецифичными проявлениями, потому так трудна диагностика этих форм болезни. Например, симптомы туберкулеза желудочно-кишечного тракта очень похожи на болезнь Крона.
При подозрении на развитие заболевания (по симптомам и результатам общего осмотра пациента) следует сделать флюорографию или компьютерную томографию, чтобы оценить поражение легких. Если кашель продуктивный, необходимо взять образец мокроты для определения вида бактерий и проведения теста на чувствительность к антибиотикам. Пока проводятся анализы, пациенту следует назначить комбинированный курс противотуберкулезных препаратов.
Иногда для получения образца легочной ткани для исследований делают бронхоскопию. Помимо этого, при подозрении на развитие нелегочных форм туберкулеза следует взять образцы тканей из других органов, чтобы исследовать их на наличие инфекции.
Людям, недавно бывшим в контакте с больными и инфицированными, необходимо пройти диспансеризацию. При этом делают флюорографию, реакцию Манту, при которой под кожу вводят вещество, выделяемое туберкулезными палочками. Место инъекции затем осматривают через 2–3 дня. Положительная реакция указывает на инфицирование туберкулезными палочками.
Лечение
При подтвержденном диагнозе больной может лечиться дома при условии удовлетворительного самочувствия. Врач назначит комбинацию противотуберкулезных лекарств, которые придется принимать минимум 6 месяцев.
Благодаря комбинированному лечению, у туберкулезных палочек не развивается резистентность к антибиотикам. Выбор лекарств зависит от тяжести инфекции, чувствительности и резистентности возбудителя к конкретным антибиотикам, а также от обширности поражения других органов помимо легких. Болезнь может поражать такие труднодоступные для лекарств органы, как кости; в этих случаях требуется очень продолжительная терапия.
При туберкулезе необходимо пройти полный курс лечения. Если пациент часто забывает принимать назначенные препараты, то имеет смысл проводить лечение в специализированных центрах под непосредственным наблюдением врача.
Следует регулярно делать флюорографию и анализ крови для мониторинга реакции и определения побочных эффектов назначенной терапии.
При строгом соблюдении режима большинство людей полностью выздоравливают. Однако при инфицировании одним или двумя штаммами резистентных туберкулезных палочек, тяжелом иммунодефиците или в случае обширных поражений туберкулез может закончиться летальным исходом.
Источник
Международная классификация болезней
В настоящее время применяют Международную статистическую классификацию болезней и проблем, связанных со здоровьем, десятого пересмотра (ВОЗ, 1995).
Блок «туберкулёз» (А15-А19) включён в класс «Некоторые инфекционные и паразитарные болезни» (А00-В99).
А15-А16 Туберкулёз органов дыхания.
А15 Туберкулёз органов дыхания, подтверждённый бактериологически и гистологически.
А16 Туберкулёз органов дыхания, не подтверждённый бактериологически или гистологически.
А17 Туберкулёз нервной системы.
А18 Туберкулёз других органов и систем (внелёгочные локализации туберкулёза).
А19 Милиарный туберкулёз.
В блок «Туберкулёз» включены инфекции, вызванные М. tuberculosis и М. bovis. Из блока «Туберкулёз» исключены врожденный туберкулёз (Р37.0), пневмокониоз, связанный с туберкулёзом 065), последствия туберкулёза (В90).
Дополнительное кодирование при туберкулезе
Кодирование при активном туберкулёзе
В МКБ-10 не предусмотрено кодирование ряда существенных признаков, которые используют фтизиатры России при постановке диагноза туберкулёза и определении тактики ведения больного.
В связи с этим предлагается использовать дополнительные знаки для кодирования некоторых наиболее важных признаков. Для обозначения соответствующих признаков в отечественной клинической классификации туберкулёза в соответствии с шифром МКБ-10 разработаны кодовые словари.
Дополнительный 5-й знак
Туберкулёз лёгких
А15.0-А15.3; А16.0-А16.2 Туберкулёз лёгких
- 1 – очаговый туберкулёз
- 2 – Инфильтративный туберкулёз
- 3 – казеозная пневмония
- 4 – Туберкулёма лёгких
- 5 – кавернозный туберкулёз
- 6 – фиброзно-кавернозный туберкулёз лёгких
- 7 – Цирротический туберкулёз лёгких
- 8 – диссеминированный туберкулёз
Туберкулёз органов дыхания
А15.4; А16.3 Туберкулёз ВГЛУ (вторичный)
- 1 – бронхопульмональные лимфатические узлы
- 2 – паратрахеальные лимфатические узлы
- 3 – трахебронхиальные лимфатические узлы
- 4 – бифуркационные лимфатические узлы
- 5 – лимфатические узлы окна артериального протока (боталлов проток)
- 6 – медиастинальные лимфатические узлы
- 7 – другие
- 8 – множественные локализации
- 9 – без дополнительного уточнения
А15.5; А16.4 туберкулёз гортани, трахеи и бронхов
- 1 – туберкулёз бронхов
- 2 – туберкулёз гортани
- 3 – туберкулёз трахеи
- 4 – другие локализации
- 5 – сочетанное поражение
А15.6; А16.5 Туберкулёзный плеврит (вторичный)
- 1 – туберкулёз плевры
- 2 – туберкулёзная эмпиема
- 3 – междолевой плеврит
- 4 – другие локализации
- 5 – сочетанное поражение
А15-7; А16.7 Первичный туберкулёз органов дыхания
- 1 – первичная туберкулёзная интоксикация у детей и подростков
- 2 – первичный туберкулёзный комплекс
- 3 – туберкулёз ВГЛУ
- 4 – туберкулёз плевры
- 5 – другие локализации
- 6 – сочетанное поражение
А15.8: А16.8 Туберкулёз других органов дыхания
- 1 – туберкулёз носа
- 2 – туберкулёз полости рта
- 3 – туберкулёз придаточных пазух
- 4 – другая локализация
- 5 – сочетанное поражение
Туберкулёз других органов
А17 Туберкулёз нервной системы
А17.0 Туберкулёзный менингит
- 1 – туберкулёз мозговых оболочек
- 2 – туберкулёзный лептоменингит
А17.1 Менингиальная туберкулёма
- 1 – менингиальная туберкулёма
А17.8 Туберкулёз нервной системы других локализаций
- 1 – туберкулёма головного мозга
- 2 – туберкулёз спинного мозга
- 3 – абсцесс головного мозга
- 4 – менингоэнцефалит
- 5 – миелит
А17.9 Туберкулёз нервной системы неуточнённой локализации
- 1 – туберкулёз нервной системы неуточнённой локализации
А18 Туберкулёз других органов
А18.0 Туберкулёз костей и суставов
- 1 – туберкулёз тазобедренных суставов
- 2 – туберкулёз коленных суставов
- 3 – туберкулёз позвоночника
- 4 – туберкулёз мелких суставов
- 5 – туберкулёз плоских костей
- 6 – другие локализации
- 7 – сочетанное поражение
А18.1 туберкулёз мочеполовых органов
- 1 – туберкулёз почек
- 2 – туберкулёз мочеточника
- 3 – туберкулёз мочевого пузыря
- 4 – туберкулёз уретры
- 5 – туберкулёз мужских половых органов
- 6 – туберкулёз женских половых органов
- 7 – другие локализации
- 8 – сочетанные поражения
А18.2 Туберкулёз периферических лимфатических узлов
- 1 – подчелюстные лимфатические узлы
- 2 – шейные лимфатические узлы
- 3 – подмышечные лимфатические узлы
- 4 – паховые лимфатические узлы
- 5 – другие локализации
- 6 – сочетанные поражения
- 7 – без дополнительного уточнения
А18.3 Туберкулёз кишечника, брюшины и брыжеечных лимфатических узлов
- 1 – туберкулёз кишечника
- 2 – туберкулёз брюшины
- 3 – туберкулёз брыжеечных лимфатических узлов
- 4 – другие локализации
- 5 – сочетанные поражения
А18.4 туберкулёз кожи и подкожной клетчатки
- 1 – волчанка язвенная
- 2 – волчанка обыкновенная
- 3 – волчанка века
- 4 – скрофулодерма
- 5 – папуло-некротический туберкулёз
- 6 – другие формы
- 7- без дополнительного уточнения
А18.5 туберкулёз глаза
- 1 – Хориоретинит
- 2 – эписклерит
- 3 – интерстициальный кератит
- 4 – иридоциклит
- 5 – кератоконъюнктивит интерстициальный
- 6 – кератоконъюнктивит фликтенулёзный
- 7 – другие локализации
- 8 – сочетанные поражения
А18.6 туберкулёз уха
- 1 – туберкулёз уха
А18.7 Туберкулёз надпочечника
- 1 – туберкулёз надпочечника
А18.8 Туберкулёз других уточнённых органов
- 1 – туберкулёз эндокарда
- 2 – туберкулёз миокарда
- 3 – туберкулёз перикарда
- 4 – туберкулёз пищевода
- 5 – туберкулёз щитовидной железы
- 6 – другие локализации
- 7 – сочетанные поражения
А19. Милиарный туберкулёз
А19.0 Острый милиарный туберкулёз
- 1 – милиарный туберкулёз лёгких
- 2 – милиарный туберкулёз других локализаций
А19.1 Острый милиарный туберкулёз множественной локализации
- 1 – генерализованный
- 2 – полисерозит
А19.2 Острый милиарный туберкулёз неуточнённой локализации
- 1 – острый милиарный туберкулёз неуточнённой локализации
А19.8 Другие формы милиарного туберкулёза
- 1 – другие формы милиарного туберкулёза
А19.9 Милиарный туберкулёз неуточнённой локализации
- 1 – милиарный туберкулёз неуточнённой локализации
Дополнительный 6-й знак
- 1 – без распада
- 2- с распадом (свищи, язвенные изменения, прочие деструкции)
- 3 – без упоминания о распаде
Дополнительный 7-й знак
- 1 – поражён один орган
- 2 – туберкулёз органов дыхания + туберкулёз внелёгочных локализаций
- 3 – туберкулёз внелёгочных локализаций + туберкулёз органов дыхания
Дополнительный 8-й знак
- 1 – операция не проводилась
- 2 – операция проведена
Дополнительный 9-й знак
- 1 – неосложнённое течение
- 2 – осложнённое течение
Дополнительный 10-й знак
- 1 – микобактерии туберкулёза обнаружены: подтверждено методом микроскопии, с наличием или отсутствием роста культуры
- 2 – микобактерии туберкулёза обнаружены: подтверждено только ростом культуры
- 3 – микобактерии туберкулёза обнаружены: подтверждено гистологически
- 4 – микобактерии туберкулёза не обнаружены: при отрицательных бактериологических или гистологических исследованиях
- 5 – микобактерии туберкулёза не обнаружены: без проведения бактериологических и гистологических исследований
- 6 – микобактерии туберкулёза не обнаружены: без упоминания о бактериологическом или гистологическом исследовании, или без указания метода
Последовательность формулировки диагноза
С целью удобства кодирования диагноза заболевания целесообразно соблюдать определённую последовательность при его формулировке, начиная с обозначения заболевания – «туберкулёз»:
- туберкулёз (1-3-й знаки);
- локализация (4-й знак);
- форма туберкулёза или уточнённая локализация (5-й знак);
- наличие или отсутствие микобактерий туберкулёза и метод исследования – для туберкулёза органов дыхания (3-й знак), для внелёгочных локализаций (10-й знак);
- наличие или отсутствие деструктивных изменений (6-й знак);
- вторая локализация туберкулёза (7-й знак);
- применение хирургической операции (8-й знак);
- наличие или отсутствие осложнения (9-й знак).
Примеры кодирования активного туберкулеза различных локализаций
Первые 4 знака означают основное кодирование, 5-9-й знаки – дополнительное юдирование.
- Туберкулёз лёгких, очаговый, микобактерии туберкулёза обнаружены (метод посева), с распадом: А15.1.1.2.1.1.1.
- Туберкулёз лёгких, Инфильтративный, микобактерии туберкулёза обнаружены (метод посева), с распадом. Туберкулёз кожи: А15.1.2.2.2.1.1.
- Туберкулёз лёгких, очаговый, микобактерии туберкулёза не обнаружены (без упоминания об исследовании), без распада: А16.2.1.1.1.1.1.
- Туберкулёз лёгких, казеозная пневмония, микобактерии туберкулёза обнаружены (метод микроскопии), с распадом. Туберкулёз почек. Лёгочно-сердечная недостаточность: А15.0.3.2.2.1.2.
- Туберкулёз лёгких фиброзно-кавернозный, микобактерии туберкулёза обнаружены (метод микроскопии). Кровохарканье. Туберкулёз глаз: А15.0.6.2.2.1.2.
- Туберкулёз лёгких фиброзно-кавернозный, микобактерии туберкулёза обнаружены (подтверждено гистологически). Хирургическая операция: А15.2.6.2.1.2.1.
- Туберкулёз лёгких, Цирротический, амилоидоз: А16.2.7.2.1.1.2.
- Туберкулёз лёгких, диссеминированный, с распадом (хронический), туберкулёз мужских половых органов: А16.2.8.2.2.1.1.6.
- Туберкулёз милиарный, генерализованный, микобактерии туберкулёза не обнаружены: А19.1.1.1.2.1.1.6.
- Туберкулёма головного мозга, микобактерии туберкулёза не обнаружены (метод посева). Парезы нижних конечностей. Очаговый туберкулёз лёгких: А17.8.1.1.2.1.6.4.
- Туберкулёз позвоночника (с натёчником), микобактерии туберкулёза обнаружены (гистологический метод), хирургическая операция. Туберкулёз плевры: А18.0.3.2.2.2.2.3.
- Туберкулёз почек (с каверной), микобактерии туберкулёза обнаружены (метод посева): А18.1.1.2.1.1.1.2.
- Туберкулёзный иридоциклит. туберкулёз периферических лимфатических узлов: А18.5.4.1.2.1.1.6.
Кодирование последствий туберкулёза и состояний повышенного риска заболеваний туберкулёзом
Отдаленные последствия внелегочного туберкулеза (В90.0-В90 2, В90.8)
Отдалённые последствия туберкулёза по МКБ-10 предусмотрено кодировать четырьмя знаками с учётом локализации туберкулёзного поражения:
В90.0 Отдалённые последствия туберкулёза ЦНС.
B90.1 Отдалённые последствия туберкулёза мочеполовых органов.
B90.2 Отдалённые последствия туберкулёза костей и суставов.
В90.8 Отдалённые последствия туберкулёза других уточнённых органов. Действовавшая система диспансерного наблюдения больных туберкулёзом предусматривает учёт пациентов, излеченных от внелёгочных локализаций туберкулёза, по IIIГДУ в зависимости от сроков излечения от туберкулёза.
Кодирование группы учёта лиц, излеченных от туберкулёза внелёгочными локализациями:
B90.0 Отдалённые последствия туберкулёза ЦНС.
B90.0.1 – III ГДУ.
B90.0.2 – учёту не подлежат.
B90.1 Отдалённые последствия туберкулёза мочеполовых органов.
В90.1.1 – III ГДУ.
B90.1.2 – учёту не подлежат.
B90.2 Отдалённые последствия туберкулёза костей и суставов.
890.2.1 – III ГДУ.
890.2.2 – учёту не подлежат.
В90.8 Отдалённые последствия туберкулёза других уточнённых органов.
890.8.1 – III ГДУ.
890.8.2 – учёту не подлежат.
Отдаленные последствия туберкулеза органов дыхания (В90.9)
Больные, излеченные от туберкулёза органов дыхания, в соответствии с действующими рекомендациями, подлежали наблюдению по III ГДУ, самопроизвольно излеченные дети и подростки – по IIIA и IIIБ ГДУ.
Кодирование группы учёта лиц. излеченных от туберкулёза органов дыхания:
В90.9 Отдалённые последствия туберкулёза.
В90.9Л – III ГДУ для взрослых.
В90.9.2 – IIIА,
В90.9.3 – IIIБ ГДУ для детей и подростков.
В90.9.4 – учёту не подлежат.
Кодирование некоторых состояний, связанных с туберкулёзом
Результаты туберкулинодиагностики туберкулеза
В класс R00-R99 включены симптомы, признаки и отклонения от нормы, выявленные при клинических или других исследованиях, а также неточно обозначенные состояния, в отношении которых не указан какой-либо диагноз, классифицированный в других рубриках. К этому классу относят в том числе случаи, при которых более точная диагностика невозможна, даже после изучения всех имеющихся фактических данных.
В МКБ-10 применяется термин «анормальные реакции на туберкулиновую пробу». Под этим термином следует понимать положительную туберкулиновую реакцию на введение туберкулина в результате инфицирования туберкулёзом. Для обозначения анормальных реакций на введение туберкулина применяется шифр R76.1. Этот шифр следует применять для кодирования состояния инфицирования туберкулёзом детей и подростков, которых в соответствии с «диспансерной группировкой» необходимо наблюдать в противотуберкулёзных учреждениях по VI ГДУ.
Кодирование подгрупп VI ГДУ:
- R76.1.1 – подгруппа А – вираж (первичное инфицирование).
- R76.1.2 – подгруппа Б – гиперергическая реакция.
- R76.1.3 – подгруппа В – нарастание размера туберкулиновой реакции.
Осложнения после введения вакцины БЦЖ
В разделе Y40-Y84 в МКБ-10 отмечены осложнения терапевтических и хирургических вмешательств.
В рубриках Y40-Y59 указываются осложнения, вызванные лекарственными средствами. медикаментами и биологическими веществами, являющимися причиной неблагоприятных реакций при их терапевтическом применении.
Осложнения на введение вакцины БЦЖ. т.е. осложнения, вызванные бактериальными вакцинами, в МКБ-10 включены в рубрику Y58.0. Код применяется для кодирования осложнений на введение вакцины БЦЖ. вследствие которых дети и подростки должны наблюдаться по V ГДУ.
Для уточнения характера осложнений после введения противотуберкулёзной вакцины предлагается использовать 5-й знак. Кодирование осложнений на введение вакцины БЦЖ (V ГДУ): Y58.0 Осложнения от введения вакцины БЦЖ. Y58.0.1 – подкожный холодный абсцесс. Y58.0.2 – поверхностная язва. Y58.0.3 – поствакцинный лимфаденит. Y58.0.4 – келоидный рубец. Y58.0.5 – диссеминированная БЦЖ-инфекция. Y58.0.6 – БЦЖ-остит. Y58.0.7 – пост-БЦЖ синдром.
Контакт с больным туберкулезом и возможность заражения туберкулезом
Сведения о контакте с больным туберкулёзом находятся в рубрике Z. Для кодирования контакта с больным туберкулёзом и возможности в связи с этим заражения туберкулёзом окружающих следует применять код Z20.1. С целью регистрации характера контакта предлагается ввести 5-й знак.
Кодирование характера контакта (IV ГДУ):
- Z20.1.1 – контакт семейный, с бактериовыделителем.
- Z20.1.2 – контакт семейный, с больным туберкулёзом, не выделяющим микобак-терии.
- Z20.1.3 – контакт профессиональный.
- Z20.1.4 – контакт производственный с бактериовыделителем.
- Z20.1.5 – контакт прочий.
Туберкулез сомнительной активности и дифференциально-диагностические случаи
Состояния, подозрительные на туберкулёз, обозначены в рубрике Z. Для кодирования туберкулёза неясной активности и дифференциально-диагностических случаев следует применять код Z03.0. В настоящее время пациенты, у которых активность туберкулеза вызывает сомнение и у которых проводится дифференциальная диагностика туберкулёзного и нетуберкулёзного заболевания, должны находиться под диспансерным наблюдением фтизиатра в О ГДУ.
С целью регистрации характера диагностических мероприятий предлагается введение 5-го знака.
Кодирование характера диагностических мероприятий:
- Z03.0.1 – туберкулёз сомнительной активности.
- Z03.0.2 – дифференциальная диагностика.
Состояние выздоровления после хирургического лечения
Для кодирования состояния выздоровления после применения хирургических методов лечения, т.е. после снятия диагноза активного туберкулёза, рекомендуется применять шифр Z54.0.
Скрининговое обследование с целью выявления туберкулеза органов дыхания
Для кодирования скринингового обследования с целью выявления больных туберкулёзом органов дыхания рекомендуется применять шифр Z11.1.
Вакцинация и ревакцинация против туберкулеза (БЦЖ)
В МКБ-10 применён термин «необходимость иммунизации против туберкулёза». Под этим термином следует понимать введение вакцины БЦЖ, т.е. проведение вакцинации и ревакцинации против туберкулёза.
Для кодирования выполнения этого мероприятия рекомендуется применять шифр Z23.2.
Непроведенная вакцинация БЦЖ
Для кодирования непроведённой иммунизации применяют код Z28. Для кодирования непроведённой иммунизации против туберкулёза вводится 5-й знак. Z28, Непроведённая иммунизация. Z28.0.1 – иммунизация не проведена из-за медицинских противопоказаний. Z28.1.1 – иммунизация не проведена из-за отказа пациента по причине его убеждений или группового давления. Z28.2.1 – иммунизация не проведена из-за отказа пациента по другой или
неуточнённой причине. Z28.8.1 – иммунизация не проведена по другой причине. Z28.9.1 – иммунизация не проведена по неуточнённой причине. Дополнительное кодирование заболеваний туберкулёзом и связанных с ним проблем в соответствии с МКБ-10 позволяет:
- унифицировать подходы к сбору информации и её регистрации;
- получать более обширные и разносторонние данные, чем прежде;
- проводить более углублённый анализ эпидемической обстановки по туберкулёзу и противотуберкулёзной помощи населению;
- получать сопоставимые данные с ВОЗ и разными странами мира;
- сохранить преимущества Российской клинической классификации туберкулёза;
- учесть особенности диспансерного наблюдения контингентов противотуберкулёзных учреждений в Российской Федерации.
Источник