Травма гортани от зонда
Симптомы повреждения гортани трубкой во время наркоза и ее лечение
Острое повреждение эндотрахеальной трубкой
Код по МКБ-10: J38.7
а) Симптомы и клиника травмы гортани трубкой для наркоза. Сразу или вскоре после удаления эндотрахеальной трубки у пациентов появляется дисфония, приступы кашля и кровохарканье. Характерны также боль в гортани и в области шеи.
б) Причины и механизмы развития. Повреждение бывает связано с погрешностями в технике интубации и повторной интубацией, перемежающейся ИВЛ при постоянном повышенном давлении на выдохе, слишком выступающим из трубки проводником, неоптимальным размером трубки, недостаточной релаксацией мышц, переразгибанием шеи и давлением манжеты трубки. Все перечисленные факторы могут вызвать нейрогенный или миогенный паралич голосовых складок.
Подавление секреции слизи препаратами, включаемыми в премедикацию, может усугубить повреждение слизистой оболочки. Осложнения интубации, связанные с повреждением гортани, следует ожидать уже в первые 48 часов у взрослых и спустя 3-7 сут. у детей младшего возраста, у которых особенно уязвима слизистая оболочка подскладочного пространства.
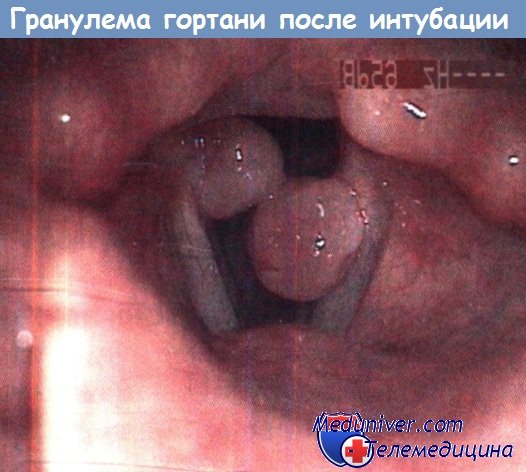
в) Диагностика. При ларингоскопии выявляют субэпителиальную гематому, поверхностные и глубокие повреждения слизистой оболочки и иногда разрыв эпителия, выстилающего голосовые складки, или подвывих черпаловидного хряща. Интубационные гранулемы обычно бывают двусторонними и локализуются на голосовом отростке черпаловидного хряща.
г) Лечение травмы гортани эндотрахеальной трубкой для наркоза. Рассасывание гематомы и заживление поверхностных повреждений слизистой оболочки или эпителия происходит в течение 2 нед. Паралич возвратного гортанного нерва, обусловленный давлением на него эндотрахеальной трубки, также может разрешиться спонтанно. Подвывих черпаловидного хряща, который обычно бывает связан с парезом нижнего гортанного нерва может потребовать хирургического вмешательства.

Двусторонняя интубационная гранулема на хрящевой части голосовой щели.
Хроническое повреждение эндотрахеальной трубкой
Код по МКБ-10: J38.7
а) Симптомы и клиника. Дисфония и затруднение дыхания, характерные для хронического повреждения эндотрахеальной трубкой, развиваются спустя 2-8 нед. после эндотрахеального наркоза или длительной интубации.
б) Причины и механизмы развития. Неправильная техника интубации, слишком большая или слишком жесткая трубка, неправильное положение манжеты (в полости гортани или в подглоточном пространстве) или длительная интубация могут вызвать повреждение гортани. Дополнительное повреждающее действие оказывают факторы, связанные с тяжелым общим состоянием (шок, рвота).
P.S. Ранние повреждения включая гиперемию, отек, ишемические дефекты, образование фибриновых пленок, некроз и изъязвление гортани и подскладочного пространства приводят к повреждению и образованию язв, гранулем, а также развитию перихондрита и некроза хрящей, спаек и стеноза.
в) Диагностика. Диагноз ставят на основании результатов ларингоскопии, КТ, исследования функции внешнего дыхания (ФВД) включая спирометрию.
г) Лечение. Гранулемы удаляют с помощью эндоларингеальной микрохирургической операции или с помощью лазера. Проведение послеоперационного логопедического лечения уменьшает тенденцию к развитию рецидивов.
Стеноз и сращения гортани и трахеи
Код по МКБ-10: J38.6
Стенозы и сращения гортани и трахеи часто требуют выполнения нескольких операций в течение длительного периода. Операция состоит в иссечении или рассечении рубцов, а при необходимости – рассечении перстневидного хряща с пластикой хрящевым трансплантатом и трансплантатом слизистой оболочки. Стенты следует оставлять в просвете в течение по крайней мере 6 нед., пока не исчезнет риск повторного стеноза после его удаления.
– Вернуться в оглавление раздела “отоларингология”
Оглавление темы “Болезни гортани”:
- Симптомы гемангиомы гортани и ее лечение
- Симптомы нарушения функции гортани и их причины
- Положение голосовых складок в норме и при параличе
- Симптомы пареза возвратного гортанного нерва (паралича) и его лечение
- Симптомы пареза верхнего гортанного нерва (паралича) и его лечение
- Симптомы сочетанного поражения гортанных нервов (паралича) и их лечение
- Симптомы невралгии верхнего гортанного нерва и его лечение
- Симптомы травмы голосовых складок и ее лечение
- Симптомы контактной гранулемы гортани и ее лечение
- Симптомы повреждения гортани трубкой во время наркоза и ее лечение
Источник
Оглавление темы “Травма гортани”:
Методы лечения травмы гортани без операции и с операциейа) Консервативное лечение травмы гортани. Выбор консервативного лечения подразумевает, что пациенту не требуется трахеотомия, т.е. состояние дыхательных путей стабильное. Мы рекомендуем проводить наблюдение за пациентом в течение 24 часов после травмы в условиях стационара (положение пациента лежачее, с приподнятым концом кровати), если у пациента имеются следующие повреждения: В первые часы после травмы полезно назначение кортикостероидов.
б) Хирургическое лечение травмы гортани – варианты операций. Хирургическое лечение показано в тех случаях, когда самостоятельно заживление после травмы невозможно, и для восстановления нормальной структуры гортани необходимо проведение операции. К таким повреждениям относятся: Необходимо координировать свои действия с анестезиологами и со всеми другими хирургами, которые занимаются данным пациентом. Еще до транспортировки в операционную нужно решить, кто и на каком этапе отвечает за проходимость дыхательных путей. Заранее планируют действия на случай срочной необходимости восстановления дыхания и подготавливают соответствующий инструмент. Наиболее консервативным и надежным методом обеспечения дыхания пациенту с травмой гортани является трахеотомия, выполняемая под местной анестезией. Интубация трахеи может нанести гортани дополнительную травму, создать сложности при проведении и помешать дальнейшему осмотру гортани и выполнению операций на ней до такой степени, что потребуется оказание уже не неотложной, а экстренной помощи. Интубацию трахеи можно выполнять в следующих случаях: После выполнения трахеотомии или, в отдельных случаях, интубации, под наркозом проводится прямая ларингоскопия. Гортань осматривается на предмет оголения хрящей, гематом, разрывов слизистой, оценивается подвижность истинных голосовых складок. При осмотре подскладочного пространства оценивается состояние перстневидного хряща и трахеи. Для оценки степени повреждения пищевода выполняется прямая эзофагоскопия. Особую сложность представляет оказание помощи детям с травмой дыхательных путей. Эндотрахеальная интубация несет с собой те же риски, что и у взрослых. Выполнить трахеотомию под местной анестезией испуганному травмированному ребенку невозможно. Поскольку насыщение артериальной крови кислородом у детей падает значительно быстрее, времени на раздумья значительно меньше. В таком случае для обеспечения проходимости дыхательных путей выполняется прямая бронхоскопия, а трахеотомия проводится при установленном бронхоскопе. После восстановления дыхательной функции, выполнения ларингоскопии и оценки результатов КТ, следует повторно оценить необходимость проведения оперативного вмешательства. От него можно отказаться в тех случаях, когда у пациента имеются лишь отек, гематома, перелом щитовидного хряща без смещения, подвижность голосовых складок сохранена, а область передней комиссуры или свободные края голосовых складок не травмированы. После завершения анестезиологического пособия необходимо тщательное наблюдение за пациентом, лежащим на кровати с приподнятым головным концом. Состояние гортани оценивается в динамике, для этого удобнее всего использовать фиброларингоскоп. Трахеотомическая трубка удаляется, как только пациент может начать самостоятельно дышать. При более тяжелых травмах показана хирургическая ревизия. Длительное время не существовало единого мнения о том, когда лучше проводить оперативное лечение. Некоторые авторы предлагали выжидать 3-5 дней. За это время отек мягких тканей уменьшается, а обнаружить разрывы слизистой оболочки значительно проще. Мы считаем, что оптимальным вариантом является как можно более раннее оказание хирургической помощи, поскольку при этом удается избежать инфицирования существующей открытой раны. Для получения доступа к внутренней поверхности гортани выполняется тиротомия. Разрывы слизистой оболочки ушиваются 5-0 или 6-0 рассасывающимися швами. Проводится репозиция смещенных черпаловидных хрящей. В большинстве случаев для ушивания разрезов слизистой используются местные ткани. В случаях, когда травма крайне обширна, например, получена вследствие применения боевого оружия, для пластики дефектов внутренней поверхности гортани можно использовать регионарные слизистые лоскуты или кожные трансплантаты. После ушивания слизистой оболочки и мышц нужно восстановить переднюю комиссуру.
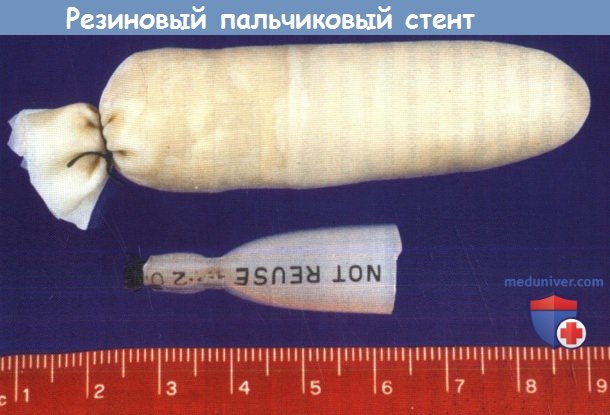
Для этого передний край истинной голосовой складки подшивается к внешней надхрящнице. Вне зависимости от того, используются стенты или нет (вопрос обсуждается ниже), пластика передней комиссуры необходима для восстановления формы голосовой щели и нормального голоса. Разрез после тиротомии ушивается нерассасывающимися швами, либо фиксирующей проволокой или скобами. Рассматривая вопрос о применении стентов, взвешивают преимущества и риск дополнительной травмы слизистой оболочки. Использовать стенты рекомендуется в следующих случаях: при травмах затрагивающих переднюю комиссуру, обширных разрывах слизистой оболочки, оскольчатых переломах щитовидного хряща, а также в случаях, когда нормальную форму гортани не удается восстановить за счет открытой фиксации отломков. В данных случаях применение стентов снижает риск образования рубцов в области передней комиссуры, уменьшает вероятность формирования синехий вследствие обширных разрывов слизистой, улучшает поддержание нормальной структуры гортани в процессе заживления. Если же открытой фиксации костных отломков не выполнялось, а внутренние травмы слизистой не были ушиты, использовать эндоларингеальные стенты нецелесообразно, поскольку и анатомия гортани, и полученные повреждения слишком сложны, чтобы на них значимо повлияло изолированное стентирование. Выбор стентов разнится от пальчиковых тампонов, наполненных поролоном, до промышленных стентов из полимеров силикона. При отсутствии готового стента его можно изготовить из пальца резиновой перчатки, набив марлей. Силиконовый стент можно сделать из интубационной трубки. Сначала трубку нужно обрезать, а затем поместить в автоклав и после нагревания придать ей нужную форму. Все стенты должны быть изготовлены из мягких материалов, а форма примерно соответствовать форме гортани, т.к. это позволяет избежать дополнительной травматизации слизистой оболочки. Чтобы стент придавал гортани стабильность и препятствовал формированию спаек, он должен располагаться от уровня ложных голосовых складок до первого кольца трахеи. Желательно закрепить стент таким образом, чтобы потом его можно было удалить при эндоскопии. После наложения швов на разрывы слизистой, ушиваются подподъязычные мышцы и кожа, в рану устанавливается дренаж. Во время проведения операции хирург может столкнуться с другими различными повреждениями. До одной трети перстневидного хряща или трахеи можно восстановить с помощью грудино-подъязычной мышцы и ее фасции. При потере трети щитовидного хряща или половины голосовой щели, нужно установить в гортань стент и ушить разрывы слизистой над стентом. Если в результате травмы произошла массивная потеря тканей гортани, а восстановить ее скелет при помощи фиксации и стентов невозможно, выполняется частичная или полная ларингэктомия. Выбор методики ларингэктомии зависит от объема потери тканей, в соответствии с принципами реконструктивной хирургии, которые применяются в онкологии. Согласно крупным сериям случаев, необходимость в проведении полной ларингэктомии возникает очень редко. Рассматривать ее выполнение стоит в первую очередь при травмах, полученных во время военных действий. в) Послеоперационный уход при травме гортани. Для профилактики инфицирования и снижения вероятности формирования грануляционной ткани мы назначаем антибиотики на 5-7 дней после операции. Тем не менее, нам неизвестны публикации, которые бы подтверждали послеоперационное применение антибиотиков. Головной конец кровати нужно поднять до приемлемого для пациента уровня, поскольку это помогает уменьшить выраженность отека. Мы рекомендуем пациенту вставать, как это позволяет сделать его состояние. Проводится стандартный уход за трахеостомой. Стент, установленный во время операции, нужно удалить как можно раньше, чтобы предотвратить избыточное повреждение слизистой. Обычно мы удаляем стенты на 10-14 день после операции. Декануляцию можно выполнить сразу после удаления стента. Как минимум в течение года необходим регулярный осмотр, чтобы оценивать восстановление подвижности истинных голосовых складок и следить за тем, не формируется ли стеноз в области подскладочного пространства. Для профилактики рефлюкса обычно назначаются ингибиторы протонной помпы, т.к. рефлюксная болезнь способствует образованию рубцов в гортани. По возможности следует избегать использования назогастральных зондов, чтобы не провоцировать рефлюкс желудочного содержимого и предотвратить эрозию задней пластинки перстневидного хряща.
– Также рекомендуем “Осложнения и прогноз травмы гортани” Оглавление темы “Заболевания гортани”:
|
Источник
Вероятность возникновения стойких структурных изменений и функциональных нарушений при травме шеи снижается при правильной и своевременно оказанной помощи. Методы лечения, применяемые при травмах гортани и трахеи зависят от сроков, характера повреждения и травмирующего агента, объема поражения органов и мягких тканей шеи, тяжести состояния больного.
Тактика лечения при открытых и закрытых повреждениях гортани и трахеи различна. Открытые ранения и обширные травмы гортани с развитием внутренней гематомы наиболее опасны в плане развития дыхательных расстройств и в большинстве случаев нуждаются в хирургическом лечении.
Цели лечения повреждений (травм) гортани и трахеи
Все лечебные мероприятия проводят с целью восстановления анатомической целостности и функций повреждённых органов.
Показания к госпитализации
Все пациенты с травмой гортани и трахеи должны быть госпитализированы в отделение уха, горла, носа или интенсивной терапии для детального обследования и динамического наблюдения.
Немедикаментозное лечение
В первую очередь необходимо создать покой травмированному органу путем иммобилизации шеи, назначения голода, постельного режима (положение с приподнятым головным концом) и голосового покоя. Следует обеспечить подачу увлажнённого кислорода и интенсивное наблюдение в течение 48 ч. Первая помощь при нарушении дыхания включает масочную вентиляцию, установку внутривенного катетера на стороне, противоположной повреждению. Практически всем больным требуется введение назогастрального зонда, исключение составляют изолированные травмы гортани и трахеи лёгкого течения. В случае несовпадения дефектов пищевода и трахеи и их небольших размеров при проникающем ранении возможно консервативное лечение на фоне использования назогастрального зонда. Последний служит протезом, изолирующим два раненых отвертия. Интубацию, если она необходима, проводят с участием эндоскописта.
Медикаментозное печение
Консервативное лечение включает антибактериальную, противоотечную, обезболивающую, противовоспалительную и оксигенотерапию: всем больным назначают антацидные средства и ингаляции. Проводят коррекцию сопутствующей патологии. Если при поступлении состояние пациента тяжёлое, в первую очередь проводят терапию общесоматических заболеваний, по возможности откладывая хирургическое вмешательство на несколько часов.
Лечение химических ожогов зависит от степени поражении. При первой степени тяжести больного наблюдают в течение двух недель, проводят противоспалительную и антирефлюксную терапию. При второй назначают глюкокортикоиды, антибиотики широкого спектра действия, антирефлюксное лечение на протяжении ориентировочно 2 нед. В зависимости от состояния пищевода решают вопрос о целесообразности введения назогасгрального зонда. При круговом поражении мягких тканей больного необходимо наблюдать 4-5 мес. или год. При третьей степени ожога не следует применять глюкокортикоиды по причине высокого риска развития перфораций. Назначают антибиотики широкого спектра действия, антирефлюксную терапию, вводят назогастральный зонд, в дальнейшем наблюдают в течение года.
Хороший клинический эффект у больных с травмами полых органов шеи дает ингаляционная терапия – глюкокортикоидами, антибиотиками, щелочами продолжительностью в среднем по 10 мин трижды в день. Для увлажнения слизистой оболочки можно назначать щелочные ингаляции несколько раз в сутки.
Кровоизлияния и гематомы гортани чаще лизируются самостоятельно. Хороший клинический эффект наряду с противовоспалительной терапией даёт физиотерапия и лечение, направленное на резорбцию сгустков крови.
Больным с ушибами и травмами гортани, не сопровождающимися переломами хрящей или с таковыми без признаков смещения, проводят консервативное лечение (противовоспалительную, антибактериальную, дезинтоксикационную, общеукрепляющую и физиотерапию, гипербарическую оксигенацию).
Хирургическое лечение
Показания к хирургическому лечению:
- изменение скелета гортани;
- переломы хрящей со смещением;
- паралич гортани со стенозом:
- выраженная или нарастающая эмфизема;
- стеноз гортани и трахеи;
- кровотечения;
- обширные повреждения гортани и трахеи.
Результаты хирургического лечения зависят от времени, прошедшего с момента травмы. Своевременное или отсроченное на 2-3 сут вмешательство позволяет восстановить структурный каркас гортани и полностью реабилитировать больного. Физиологическое протезирование – обязательный компонент лечения больного с травмой гортани.
При травме инородным телом в первую очередь необходимо его удаление. При значительных вторичных изменениях, затрудняющих его поиск, проводят противовоспалительную и антибактериальную терапию в течение двух дней. Инородные тела удаляют по возможности с применением эндоскопической техники или гортанных щипцов при непрямой микроларингоскопии под местной анестезией. В других ситуациях удаление производят с помощью ларингофлесуры, особенно в случае внедрившихся инородных тел.
Гранулёму гортани удаляют после предварительного лечения, включающего антирефлюксную, противовоспалительную местную терапию, фононедито для исключения напряжённой фонации. Операцию проводят при сокращении основания гранулёмы и уменьшении перифокального воспаления. Исключение составляют гранулёмы больших размеров, вызывающие стенозирование просвета.
При сформированной гематоме голосовой складки в ряде случаев прибегают к микрохирургическому вмешательству. При прямой микроларингоскопии производят разрез слизистой оболочки над гематомой, удаляют её эвакуатором, как и варикозный узел голосовой складки.
Для обеспечения дыхания в случае обструкции верхних дыхательных путей и невозможности интубации производят трахеостомию или коникотомию. Предпочтение отдают трахеостомии, так как коникотомня может оказаться неэффективной при неуточнённом уровне поражения. Закрытые повреждения гортани, сопровождающиеся обструкцией дыхательных путей за счёт отёка или нарастающей гематомы, требуют немедленного проведения трахеостомии. При разрешении гематомы трахеотомическую канюлю удаляют, в дальнейшем стома закрывается самостоятельно. При внутренних кровотечениях, нарастающей подкожной, межмышечной или медиастинальиой эмфиземе закрытое ранение необходимо перевести в открытое, обнажив место разрыва органа, произвести трахеотомию по возможности на 1,5-2 см ниже его, а затем послойно ушить дефект с репозицией хрящей, максимально щадя окружающие ткани.
При ранениях производит первичную обработку раны и её послойное ушивание. Трахеостомию выполняют по показаниям. При повреждениях ротоглотки и пищевода устанавливают назогастральный зонд. Резаные раны наглухо зашивают с введением небольших дренажей на первые 1-2 сут. При колотых, точечных ранениях шейного отдела трахеи, которые выявляют при фибробронхоскопии для создания условий самопроизвольного закрытия раны осуществляют интубацию с проведением трубки ниже места повреждения, длительностью 48 ч. При необходимости обработки раны трахеи используют стандартные доступы. Ушивают дефект через все слои атравматичным рассасывающимся шовным материалом, накладывают трахеостому ниже места повреждения на срок до 7-10 сут.
При ларинготрахеальной травме трахеостомию можно произвести как из доступа, выполненного для ревизии и обработки самой раны шеи. так и из дополнительного. Предпочтение отдают дополнительному доступу, так как это помогает предотвратить вторичное инфицирование раневой поверхности в послеоперационном периоде.
Обширные закрытые и наружные травмы гортани с повреждением кожных покровов, хрящевого каркаса и слизистой оболочки нуждаются в экстренном хирургическом лечении, заключается в обеспечении дыхания и реконструкция повреждённых травмой структур гортанно-трахеального комплекса. При этом осуществляют репозицию хрящевых отломков, удаляют нежизнеспособные фрагменты хрящей и слизистой оболочки. Обязательно протезирование сформированного каркаса на съёмном зндопротезе (термопластические трубки с обтураторами, Т-образные трубки). Раннее проведение операции позволяет добиться адекватной репозиции и фиксации отломков, удовлетворительного восстановления функции органов.
Для ревизии гортани и трахеи используют стандартные хирургические доступы по Разумовскому-Розанову или поперечный доступ типа Кохера. При выявлении обширных повреждений хрящевого остова гортани после репозиции переломов производят ушивание атравматическим шовным материалом. Если достичь герметичности шва не удаётся, края раны по возможности сближают, а раневой дефект закрывают кожно-мышечным лоскутом на ножке. При значительных повреждениях гортани выполняют ларингофиссуру из продольного доступа по средней линии, проводят ревизию внутренних стенок гортани. Осмотр позволяет выявить объём повреждения слизистой оболочки и наметить план её реконструкции. Дня профилактики хондрита и предотвращения развития рубцового стеноза края хрящевой раны экономно резецируют, а скелет гортани тщательно репонируют, затем осуществляют пластику слизистой оболочки за счёт перемещения eе неизменных участков.
При открытом повреждении стенки трахеи на протяжении более 1 см больному производят срочную трахеостомию с ревизией зоны повреждения и пластикой трахеального дефекта с последующим протезированием съёмными гортанно-трахеальными протезами. При этом можно сблизить края трахеи на протяжении 6 см. В послеоперационном периоде необходимо соблюдать определённое положение головы (подбородок приведён к грудине) в течение недели.
Самые тяжелые травмы сопровождающиеся подкожными разрывами полых органон шеи. Такие повреждения сопровождаются разрывами передней группы мышц шеи с формированием свищей. Края разорванных органов могут paсходится в стороны, что в дальнейшем может привести к формированию стеноза, вплоть до полной облитерации просвета. В этих случаях в ранние сроки после травмы показано восстановление целостности органа посредством наложении анастомомоза и пексии – подвешивания дистального участка на нитях. При переломах подъязычной кости, сопровождающихся отрывом гортани, производят ларингогиоидопексию (подшивание гортани за нижние рожки подъязычной кости), или трахеоларингопексию (подшивание трахеи к нижним рожкам щитовидного хряща) при отрыве гортани от трахеи.
Среди осложнений хирургического лечения отмечают смещение протеза, рестенозирование за счёт рубцевания и грануляции, параличи гортани.
Дальнейшее ведение
Осмотр повторяют через 1 и 3 мес.
При повреждении пищевода проводят эзофагогастроскопию через 1 мес после травмы, затем каждые 3 мес в течение года. Сроки проведения повторных хирургических вмешательств, направленных на деканюляцию и восстановление анатомической целостности и просвета гортани и трахеи, решают индивидуально в зависимости от общего состояния пациента и клинико-функционального состояния полых органов шеи.
При ожогах следует повторить исследования пищевода, гортани и трахеи через 1 и 3 мес, в тяжёлых случаях – через каждые 3 мес в течение года.
Информация для пациента. При травмах шеи. в том числе внутренних повреждениях полых органов, первая помощь состоит в обеспечении восстановления проходимости дыхательных путей – удалении из полости рта отломков зубов, инородных тел, устранении западения языка: при ожогах химическими веществами – удалении остатков вещества и промывании водой. Не следует вводить нейтрализующие вещества, так как возникающая при этом химическая реакция может быть экзотермической. Необходимо произвести иммобилизацию шейного отдела позвоночника. Транспортировать больного лучше в положении полусидя, так как это облегчает дыхание. Правильное оказание неотложной помощи позволяет предотвратить развитие асфиксии, кровотечения, повреждения шейного отдела позвоночника.
Прогноз
В случаях первичной пластики и протезирования просвета полого органа деформация органа с грубым нарушением его функции, как правило, не наступает.
Профилактика повреждений (травм) гортани и трахеи
Профилактические мероприятия при травмах гортани и трахеи вторичные, направлены на предупреждение осложнений и последствий повреждения. Экстренная госпитализация и тщательное клинико-лабораторное обследование, динамическое наблюдение за пациентом, своевременное выполнение хирургического вмешательства, полноценная терапия и последующее длительное ведение позволит избежать тяжёлых последствий травмы – формирования рубцовых стриктур, свищей, параличей, приводящих к серьёзным анатомо-функциональным изменениям полых органов шеи.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15], [16]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15], [16]
Источник