Температура понос плохой аппетит
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Снижение аппетита – причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Снижение аппетита происходит под влиянием различных факторов. Естественными причинами могут быть насыщение, усталость, увлеченность какой-либо деятельностью. Однако в ряде случаев плохой аппетит может быть симптомом заболевания, и на это следует обратить внимание.
Разновидности
В зависимости от степени нарушения аппетита различают гипорексию – снижение аппетита и анорексию – практически полное отсутствие аппетита.
Иногда может наблюдаться идиосинкразия (болезненная реакция) на какой-либо продукт или блюдо. В некоторых случаях речь может идти не о потере аппетита, а о быстрой насыщаемости, например, после операций на кишечнике или желудке.
Возможные причины и заболевания, при которых бывает снижение аппетита
Формирование чувства голода и насыщения происходит в мозге, куда поступают сигналы от нервных окончаний (например, от рецепторов при растяжении желудка) и вещества (гормоны, глюкоза, токсины), разносимые кровью.
Интоксикация организма часто приводит к снижению аппетита.
Причиной интоксикации могут быть инфекционные заболевания, которые сопровождаются выбросом в кровь продуктов жизнедеятельности микроорганизмов. Эти токсины через цепочку биохимических реакций вызывают угнетение пищевого центра, что приводит к снижению аппетита. Такой же механизм запускают продукты распада опухолей. Погибая под влиянием лекарственных средств, клетки опухоли высвобождают в кровь вещества, которые способствуют снижению рН крови (закислению), что, кроме воздействия на пищевой центр, может привести к нарушению работы почек, лихорадке, тошноте, рвоте.
Снижение и отсутствие аппетита характерны для эндокринных расстройств (гипофизарная и надпочечниковая недостаточность, гипотиреоз, сахарный диабет).
Причинами гипофизарной недостаточности чаще всего бывают опухоли, кровоизлияния или инфекционные процессы.
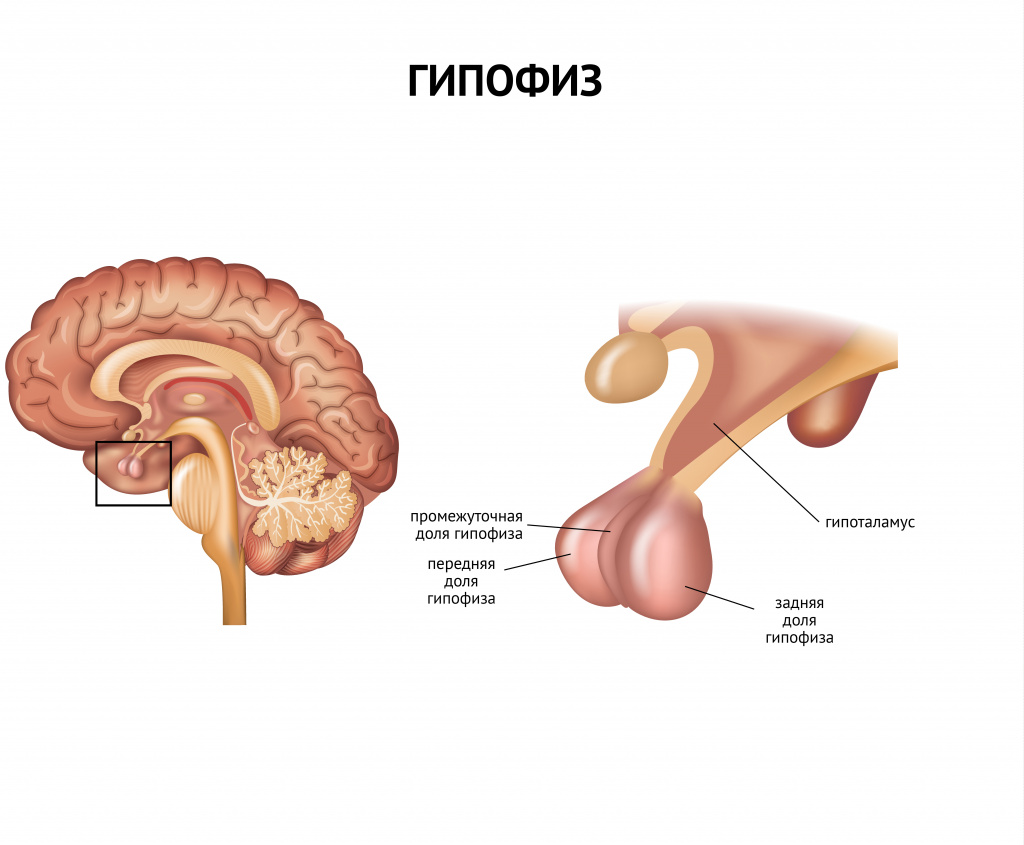
Гипоталамо-гипофизарная недостаточность в большинстве случаев возникает у молодых женщин в возрасте до 40 лет.
Недостаток тиреотропного гормона, приводящий к развитию гипотиреоза, также сопровождается потерей аппетита, апатией, снижением артериального давления, запорами. Истощение вследствие недостатка гипофизарных гормонов влечет за собой нарушения в области мышления и интеллекта.
У подавляющего большинства пациентов с сахарным диабетом постепенно развиваются сопутствующие заболевания желудочно-кишечного тракта, которые объединяются «гастроэнтерологической» формой автономной диабетической нейропатии. При этом расстройство функций органов пищеварения обусловлено в большей степени нарушением усвоения глюкозы и изменением структуры стенок кровеносных сосудов. Среди симптомов преобладают повышенное слюноотделение, нарушение моторики пищевода, желудка (гастропарез), снижение кислотности желудка, изжога и нарушение глотания. Поражение кишечника проявляется ослаблением перистальтики, вплоть до пареза, и диареей. Снижение аппетита при этом заболевании связано с нарушением выработки в желудке гормона грелина, который называют гормоном голода. Заподозрить гастропарез можно при выраженной и постоянной тошноте, боли, распирании в эпигастральной области после еды, чувстве раннего насыщения.
Заболеваниям желудочно-кишечного тракта сопутствует снижение аппетита из-за болей и диспепсического синдрома.
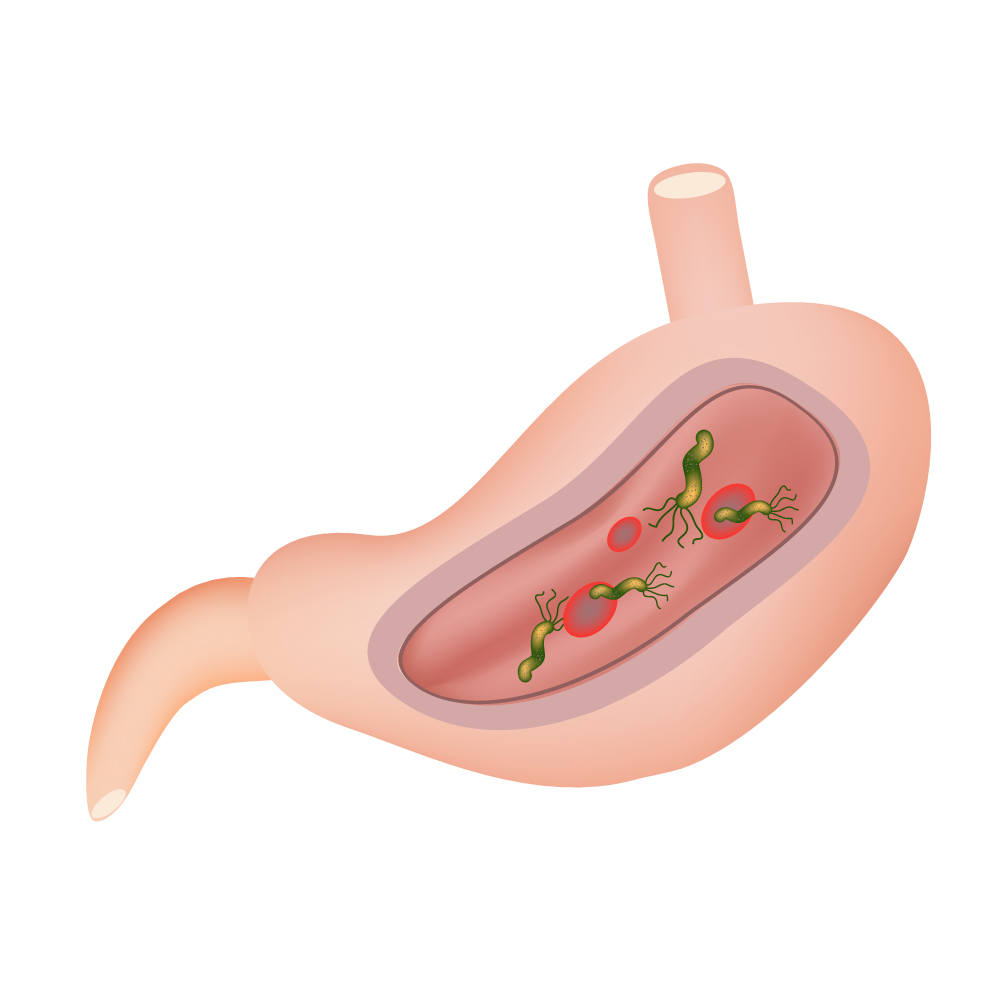
Гастродуоденит, язвенная болезнь желудка и двенадцатиперстной кишки могут сопровождаться либо избыточной, либо недостаточной секрецией соляной кислоты, инфицированием бактериями Helicobacter pillory.

Эти факторы обуславливают развитие воспаления и образование эрозий на слизистой оболочке желудка. Попадание пищи в желудок вызывает изжогу и боль.
Нарушение переваривания пищи из-за воспалительных и инфекционных процессов в кишечнике (колитов) также сопровождается диспепсическими явлениями (понос, урчание в животе, спастическая боль), которые ведут к потере аппетита.
Болевой синдром, характерный для панкреатита (воспаления поджелудочной железы), всегда приводит к снижению аппетита. Диспепсический синдром, проявляющийся при обострении заболевания, сопровождается тошнотой, снижением или отсутствием аппетита, иногда рвотой, отрыжкой, реже – изжогой, вздутием живота, урчанием в животе. Частые обострения ведут к похуданию и астении.
Снижение аппетита характерно для пациентов с заболеваниями печени и почек, что объясняется появлением у таких больных тошноты и рвоты в связи с интоксикацией организма.
Свой вклад в развитие гипо- и анорексии вносят психогенные и неврологические причины.
Стресс, депрессия, тревога подавляют реакции возникновения аппетита, что затрудняет диагностику и лечение.
В исследованиях отмечено, что больные с нервными и психическими (шизоидными) расстройствами часто равнодушны не к еде, а к чувству голода. Они его просто не замечают, находясь под воздействием других эмоциональных раздражителей. В пожилом возрасте у пациентов с деменцией отсутствие аппетита служит одним из показателей прогрессирования заболевания.
Характерно снижение аппетита у лиц, приверженных к наркотикам, курению и алкоголю, что вызвано интоксикацией и изменением метаболизма на всех уровнях. Нарушение метаболизма и снижение аппетита отмечаются также у лиц, придерживающихся жесткой белковой диеты.
Прием некоторых лекарственных препаратов, которые условно можно разделить на адреналиновые и серотониновые, также может сопровождаться снижением аппетита.
Следует уделить особое внимание потере аппетита у детей, поскольку недостаточное питание может вызвать нарушение физического развития и серьезные заболевания.
У новорожденных снижение аппетита происходит на фоне затруднения акта сосания при рините, заболеваниях слизистой оболочки рта и других состояниях. Кроме того, у детей грудного возраста снижение аппетита наблюдается при перекорме, особенно в случае высокобелкового питания, а также как акт протеста при принудительном кормлении.
У детей школьного возраста иногда наблюдается неврогенная анорексия в связи с патологическим недовольством своей внешностью и массой тела.
К каким врачам обращаться?
Как правило, пациенты с жалобами на потерю аппетита обращаются к
терапевту
, который после предварительной диагностики и получения результатов клинического и биохимического анализов крови направляет пациента к
гастроэнтерологу
,
эндокринологу
, психотерапевту или онкологу. Иногда при выявлении инфекционной природы заболевания пациента направляют к инфекционисту.
Диагностика и обследования
При жалобах на снижение аппетита терапевт оценивает внешний вид пациента (желтуха, состояние щитовидной железы, потливость, вид кожных покровов), в ходе опроса выясняет сопутствующие симптомы (боль, тошнота, рвота). Для получения общей информации врач назначает общий клинический
и биохимический анализы крови с определением общего билирубина,
При подозрении на гепатит выполняют анализ на маркеры гепатитов А,
Для диагностики воспалительных изменений и опухолевых процессов в области желудочно-кишечного тракта назначают УЗИ печени,
Одним из наиболее информативных методов оценки состояния желудочно-кишечного тракта при дискомфорте и боли после принятия пищи служат фиброгастродуоденоскопия
и колоноскопия.
Как правило, эти обследования проводят при дискомфорте и боли сразу после приема пищи, а также при боли в верхних отделах живота, отрыжке, изжоге, горечи во рту, рвоте, метеоризме и диарее. В таких случаях вероятны заболевания желудка и 12-перстной кишки, гастроэзофагеальная рефлюксная болезнь, функциональная диспепсия.
При подозрении на опухоль гипофиза или гипоталамуса необходимо выполнение МСКТ и МРТ.
Для исследования функции щитовидной железы определяют уровень гормонов Т3,
а также проводят УЗИ щитовидной железы.
Лечение
Снижение аппетита служит лишь симптомом заболеваний, которые требуют диагностики и лечения.
Следует помнить, что возбуждению аппетита способствует интерес к еде. Красиво сервированный стол и отсутствие других раздражителей (телевизор, чтение во время еды) в определенной степени помогают решить проблему с аппетитом.
Что делать при появлении симптомов?
Очень важно перед посещением врача оценить свой режим питания, наличие перекусов между основными приемами пищи, а также состав продуктов.
Если после приема пищи возникают боль и изжога, характерная для гастрита, необходимы нормализация режима питания и прекращение еды всухомятку. В любом случае из рациона следует убрать жирные, копченые и острые продукты.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Источник
Автор Предложить Статью На чтение 6 мин. Опубликовано 18.04.2019 13:43
Обновлено 18.04.2019 10:18
Существует связь между тошнотой и отсутствием аппетита. Эти два симптома могут указывать на ряд заболеваний, которые требуют медицинской помощи, но их можно лечить в домашних условиях.
Слабость, тошнота, потеря аппетита
Тошнота — это неприятные ощущения, которые иногда могут привести к рвоте. Общими симптомами, которые сопровождают тошноту, являются слабость, головокружение, затруднение глотания, чрезмерное образование слюны и липкая кожа.
Человек может испытывать тошноту или потерю аппетита вследствие заболевания или лечения, которое он получает. Симптомы также могут быть связаны с пищевыми продуктами и являться следствием пищевого отравления и аллергии. В некоторых случаях потеря аппетита и тошнота могут быть результатом интенсивных упражнений или иметь психологическую причину, такую как стресс.
Тошнота и потеря аппетита — причины
Пищевое отравление
Бактерии и вирусы могут загрязнять пищу и вызывать пищевое отравление. Общие симптомы включают тошноту и потерю аппетита, а также спазмы желудка, лихорадку, рвоту и диарею. Если пищевое отравление не является серьезным, обычно рекомендуется лечение в домашних условиях.
При сильной рвоте и диарее восполнение потерянной жидкости имеет важное значение, и человек должен пить много воды и использовать растворы для пероральной регидратации. Покой и постепенное введение простых продуктов, таких как рис или сухари, могут помочь восстановлению.
Пищевая аллергия или непереносимость
Аллергическая реакция на определенные продукты может вызвать тошноту, которая часто предшествует спазмам желудка или рвоте. Другие общие симптомы включают слезящиеся глаза, чихание, зуд кожи, крапивницу и отечность, которые возникают вскоре после приема пищи. Если человек подозревает, что у него пищевая аллергия, иммунолог может предложить тестирование. Важно избегать продуктов, которые могут вызывать аллергию, и проявлять осторожность при приеме пищи вне дома.
Медикаментозное лечение
Некоторые лекарственные препараты могут иметь побочные эффекты. Тошноту могут вызвать следующие препараты:
- антидепрессанты;
- антиретровирусные препараты;
- антибиотики;
- препараты от гипертонии.
Потерю аппетита вызывают:
- препараты химиотерапии;
- лекарства от синдрома дефицита внимания и гиперактивности (СДВГ);
- антибиотики.
Прием препаратов с едой поможет предотвратить тошноту. Лежа в горизонтальном положении, человек может испытывать тошноту, поэтому полезно использовать дополнительную подушку для поднятия тела. Если тошнота и потеря аппетита вследствие приема лекарственных средств влияют на повседневную жизнь, врач может изменить дозировку или назначить альтернативное лечение.
Психологические причины
Как тошнота, так и потеря аппетита может быть причиной психологической проблемы, например, стресса и беспокойства. Человек, который испытывает сильный стресс или беспокойство, может потерять аппетит. Тошнота является признанным симптомом тревожных расстройств. Другие физические симптомы могут включать дрожание, потливость, учащенное сердцебиение и затрудненное дыхание.
Физические упражнения
Некоторые люди могут испытывать тошноту или потерю аппетита после тренировки. Эти симптомы наиболее распространены у спортсменов на выносливость, таких как марафонцы. Существует много возможных причин, почему физические упражнения могут привести к тошноте. Напряженные физические упражнения способствуют оттоку крови от желудка к другим частям тела, что может вызвать у человека тошноту. Питье слишком большого или слишком малого количества воды может также вызвать тошноту. Можно избежать ощущения тошноты или рвоты, если тренироваться через 1-2 часа после еды. Человек может заметить потерю аппетита во время или после тренировки, но это должно пройти после отдыха.
Беременность
Тошнота и изменение аппетита являются общими симптомами беременности. Тошнота и рвота обычно начинаются с первых 9 недель беременности и проходят после 14 недель. Гинекологи рекомендует внести изменения в образ жизни, чтобы справиться с тошнотой:
- небольшие и регулярные приемы пищи;
- питье жидкости регулярно в течение дня;
- избегать запахов, вызывающих тошноту;
- употреблять напитки, содержащие настоящий имбирь, такие как имбирный чай;
- съедать несколько сухих крекеров перед тем, как встать с постели утром.
У некоторых женщин тошнота и рвота могут продолжаться в течение всей беременности. Этим женщинам следует обратиться за медицинской помощью. Потеря аппетита может привести к потере веса, что может сказаться на здоровье женщины и плода. Врач назначит лекарство, чтобы уменьшить тошноту.
Послеоперационная тошнота
Тошнота и рвота являются побочными эффектами анестезии. Тип операции может повлиять на вероятность возникновения этих симптомов. Если у человека есть риск послеоперационной тошноты и рвоты, врачи могут давать ему препараты до, во время или после операции. Потеря аппетита может произойти, когда человек восстанавливается после операции, поэтому следует есть немного и часто.
Рак
Тошнота часто встречается у людей с онкологическими заболеваниями, возможными причинами которых является непроходимость кишечника и инфекцию. Некоторые виды лечения рака также могут вызвать у человека тошноту. Например, химиотерапия является частой причиной тошноты. У некоторых пациентов может наблюдаться потеря аппетита. Распространенными причинами являются изменение обоняния или вкуса человека, ощущение сытости и побочные эффекты лечения. Онкологи рекомендуют есть мало и часто, выбирая продукты с высоким содержанием калорий или нарезая продукты на мелкие кусочки, чтобы их было легче проглотить. Правильное питание является неотъемлемой частью лечения рака.
Риски
Потеря аппетита и тошнота могут принести вред здоровью, если человек испытывает эти симптомы в течение длительного периода времени. Если тошнота приводит к рвоте, это может привести к обезвоживанию. Потеря аппетита означает, что человек не принимает достаточное количество жидкости с пищей, что также может привести к обезвоживанию организма. Без достаточного количества питательных веществ организм не сможет нормально работать. Чувство тошноты может влиять на повседневную жизнь, вызвать стресс, беспокойство и другие физические симптомы, такие как боль в животе.
Домашние средства
При снижении аппетита и тошноты могут помочь:
- Употребление имбирного чая;
- Мятный чай, сладости или жевательная резинка могут помочь при тошноте;
- Питье маленьких глотков жидкости поможет при симптомах тошноты;
- Употребление простой пищи;
- Маленькие, регулярные приемы пищи помогут при потере аппетита;
- Лежание в темной прохладной комнате может уменьшить тяжесть тошноты.
Когда обратиться к врачу
Если симптомы сохраняются в течение более 1–2 дней без четкой причины, человек должен обратиться за медицинской помощью.
Люди с пищевым отравлением должны обратиться к врачу, если имеются:
- высокая температура;
- кровь в стуле;
- признаки обезвоживания;
- диарея, которая длится более 3 дней.
Важно, чтобы люди, которые подозревают, что у них пищевая аллергия, обратились за медицинской помощью.
Большинство людей испытывают тошноту и потерю аппетита только в течение короткого периода времени. Если эти симптомы сохраняются, они могут представлять опасность для здоровья.
Научная статья по теме: утренняя тошнота связана с низким риском потери беременности.
Источник
Наиболее распространенными клиническими проявлениями инфекции COVID-19 являются респираторные симптомы: сухой кашель, одышка, боль в горле, заложенность носа, лихорадка. Однако нередко пациенты предъявляют жалобы, которые можно характеризовать как гастроинтестинальные проявления: потеря аппетита, диарея, тошнота и рвота, боль в животе.
Фото: pixabay.com
По разным оценкам, диарея встречается у каждого пятого пациента с подтвержденной инфекцией COVID-19, а хотя бы один симптом со стороны желудочно-кишечного тракта наблюдается более чем у половины заболевших.
В острой фазе болезни и в период восстановления принципиально важно обеспечить полноценное питание и соблюдение питьевого режима, чтобы компенсировать энергетические потери, предотвратить или корректировать жидкостные и электролитные нарушения, особенно у пациентов с гастроинтестинальными проявлениями коронавирусной инфекции.
О том, как правильно питаться в период болезни, как приготовить в домашних условиях раствор оральных регидратационных солей (ОРС), чтобы избежать обезвоживания на фоне диареи и рвоты, а также нужны ли пробиотики для восстановления работы ЖКТ после перенесенного COVID-19, журналисту портала «Здоровые люди» рассказала доцент кафедры гастроэнтерологии и нутрициологии БелМАПО, к. м. н. Елена Адаменко.
Путь вируса лежит… через желудок
На сегодняшний день фекально-оральный механизм передачи вируса COVID-19 общепризнан наряду с респираторным. Есть исследования, говорит эксперт, которые показывают, что вирус SARS-CoV-2 обнаруживается в тканях желудка, печени, пищевода, тонкой и толстой кишки. В ходе исследований также установлено, что РНК вируса SARS-CoV-2 может сохраняться в кале пациентов с перенесенной коронавирусной инфекцией до 40 дней после нормализации мазков из носоглотки, т.е. спустя почти полтора месяца после лабораторно подтвержденного выздоровления.
Вместе с тем у человека, заболевшего коронавирусной инфекцией, вовсе не обязательно разовьются желудочно-кишечные проявления, в том числе это справедливо и в отношении пациентов с хроническими заболеваниями органов системы пищеварения. В недавно опубликованном метанализе 78 исследований с участием более 12,7 тысячи пациентов было показано, что симптомы со стороны ЖКТ наблюдаются у каждого 5-го пациента с инфекцией COVID-19.
Фото: unsplash.com
Среди жалоб, которые предъявляют пациенты с гастроинтестинальными проявлениями, наиболее часто упоминаются:
потеря аппетита — 22,3%;
диарея — 12,4%;
тошнота или рвота — 9%;
боль в животе — 6,2%.
Алгоритмы дегидратации во время инфекции
— Любая инфекция нарушает водно-электролитный баланс в организме и требует восполнения жидкости, — говорит Елена Адаменко. — При инфекционной диарее на фоне инфекции COVID-19 у всех пациентов всех возрастов необходимо поддерживать адекватный внутрисосудистый объем и корректировать жидкостные и электролитные нарушения. Так как обезвоживание повышает риск жизнеугрожающих осложнений и летального исхода, особенно у детей и пожилых. Предотвратить развитие дегидратации до проявления клинических признаков можно с использованием различных приготовленных в домашних условиях жидкостей. В условиях стационара регидратационная терапия проводится в зависимости от степени обезвоживания оральными регидратационными солями или инфузионными растворами, вводимыми внутривенно. В домашних условиях также можно приготовить жидкость для питья, которая предотвратит обезвоживание.
Рецепт домашнего регидратационного раствора
Для приготовления потребуется:
1 литр чистой питьевой воды или кипяченой и охлажденной;
1 ч. л. (без верха) соли;
8 ч. л. сахара.
Объем такого выпиваемого раствора в домашних условиях может составлять до двух литров в сутки (чаще достаточно 1−1,5 л). Свежеприготовленный раствор ОРС следует принимать в течение периода, пока отмечается диарея.
Фото: pixabay.com
Кроме того, необходимо обеспечить обильное питье другими жидкостями. Объем для взрослого человека не ограничен. Ребенок же должен выпивать дополнительно 100 мл жидкости после каждого жидкого стула.
Можно пить:
чистую питьевую воду;
рисовый отвар с солью или без;
йогуртовый напиток без добавок;
овощной или куриный бульон;
некрепкий чай без сахара;
свежеприготовленный фруктовый сок без сахара.
Категорически не рекомендуется во время гастроинтестинальных проявлений инфекции употреблять:
газированные напитки;
коммерческие пакетированные фруктовые соки;
чай с сахаром;
кофе;
лечебные чаи или инфузионные растворы, обладающие стимулирующим, мочегонным или слабительным действием.
Принципы питания во время болезни
Одним из частых желудочно-кишечных проявлений COVID-19 является снижение аппетита. Человек отказывается от еды, в результате не обеспечивается необходимое поступление белка. Между тем белок крайне необходим для оптимального функционирования иммунной системы. Не менее важную роль играют в этом также витамины и минералы. Поэтому есть в любом случае надо, чтобы восполнить нутритивные потери, которые увеличиваются в период болезни.
— При гастроинтестинальной симптоматике инфекции COVID-19 и, в частности, при диарее, нежелательно делать перерывы между приемами пищи более 4 часов, — напоминает Елена Адаменко. — Оптимально частое (до 6 раз в день) питание — дробными порциями. При этом рекомендуется обычная сбалансированная и разнообразная пища. При соблюдении этих принципов нет необходимости дополнительно принимать витаминные комплексы. Хотя американские эксперты советуют для профилактики и лечения инфекции COVID-19 в домашних условиях дополнительный прием витаминов D, С и препаратов цинка.
Фото: Александра Квиткевич, TUT.BY
В рационе во время болезни, отмечает эксперт, обязательно должна присутствовать белковая пища (мясо, рыба, яйца, зерновые), продукты, содержащие Омега-3 жирные кислоты, витамин D. Есть исследования, которые показали, что снижение уровня витамина D в организме способствует более тяжелому течению COVID-19. Тут стоит напомнить, что белорусы склонны к дефициту витамина D. В профилактических целях его можно принимать в дозах, не превышающих предельно допустимые; в лечебных — только после лабораторного подтверждения низкого уровня витамина в организме.
Что касается Омега-3 жирных кислот, то на основании проведенных исследований можно предположить, что они способны подавлять вирусную активность.
ВОЗ предлагает следующий алгоритм по питанию на фоне инфекционной диареи:
диета, соответствующая возрасту, вне зависимости от жидкости, используемой при регидратации;
частый прием малых количеств пищи в течение дня (6 раз в день);
разнообразная пища, богатая энергией и микронутриентами (зерновые, яйца, мясо, фрукты и овощи);
повышение энергетического восполнения, насколько переносимо, после эпизода диареи;
новорожденные требуют более частого кормления грудью или из бутылочки — в специальных формулах или расчетах длительности нет необходимости;
дети должны иметь один дополнительный прием пищи после исчезновения диареи для восстановления нормального роста;
избегать консервированных фруктовых соков — они гиперсмолярны и могут усилить диарею.
Нужны ли пробиотики для восстановления работы ЖКТ
До настоящего времени было проведено много исследований, которые показывают, что COVID-19 негативно влияет на микробиоту человека, вызывая изменения микробного разнообразия. Прием противовирусных или антибактериальных лекарственных препаратов во время лечения коронавирусной инфекции также сказывается на микробиоте кишечника.
— На сегодняшний день нет однозначного ответа: необходимо принимать пробиотики во время болезни и в восстановительном периоде или нет, — считает Елена Адаменко. — Например, Национальная комиссия здравоохранения и Национальное управление традиционной китайской медицины рекомендуют введение пробиотиков для пациентов с инфекцией COVID-19. Эксперты объяснили свое решение тем фактом, что многие пациенты получают антибиотикотерапию, которая впоследствии может стать причиной повышенной восприимчивости к кишечным инфекциям. Есть также ряд исследований, которые демонстрируют поддерживающую роль пробиотиков и нутрицевтиков в усилении иммунного ответа и профилактике вирусных инфекций в целом. В то же время результаты двух недавно опубликованных метанализов показали невысокую эффективность пробиотиков в снижении частоты и масштабов респираторных инфекций. Большинство экспертов предлагают воздержаться от применения обычных пробиотиков до тех пор, пока не будет глубоко изучен патогенез SARS-CoV-2, а также его влияние на микробиоту кишечника. Так что пока выводы и рекомендации очень противоречивые.
Фото: unsplash.com
Вместе с тем сейчас проводятся три клинических испытания, которые посвящены изучению действия пробиотиков на пациентов с подтвержденной инфекцией COVID-19. Одно из них — профилактическое исследование, в котором оценивается влияние лактобацилл на заболеваемость COVID-19 среди медработников, подвергшихся воздействию SARS-CoV-2. Другое оценивает эффект пробиотиков у пациентов с инфекцией COVID-19 и острой диареей, а также их возможность в профилактике интенсивной терапии у пациентов с инфекцией COVID-19. Третье исследует адъювантное использование кислородно-озоновой терапии вместе с добавкой пробиотиков у пациентов с COVID-19.
Возможно, основываясь на результатах этих исследований, пробиотики будут предложены в качестве потенциальных средств для включения в диетическое лечение пациентов с коронавирусной инфекцией, а также в восстановительном периоде после болезни.
Источник