Стома при раке гортани

Под термином «трахеостомия» оперативная хирургия подразумевает хирургическое вмешательство по введению специальной трубки в трахею. Трахеостома необходима для обеспечения дыхания пациента. Процедуру выполняют в плановом или экстренном порядке. В Юсуповской больнице операцию делают онкологическим больным.
В клинике онкологии трахеостомию выполняют в качестве предоперационной подготовки или паллиативного оперативного вмешательства у неоперабельных пациентов. Все сложные случаи наложения трахеостомы при опухолях ЛОР органов обсуждают на заседании экспертного совета с участием профессоров и врачей высшей категории. Врачи принимают коллегиальное решение в отношении метода трахеостомии и тактики лечения пациентов.
Причины, вызывающие нарушение дыхания
У пациентов с новообразованиями головы и шеи нарушение дыхания может развиться по следующим причинам:
- стеноз трахеи и гортани при поражении опухолью щитовидной железы, гортани или глотки;
- сужение гортани в результате отёка её стенок при проведении лучевой терапии рака гортани и гортаноглотки;
- сужение просвета гортани при опухолевых процессах, расположенных за пределами органа и при проведении операции на шее, после которых развивается паралич нижнегортанных нервов;
- отёк глотки после оперативных вмешательств в области ротоглотки и корня языка.
При бронхиальной астме трахеостома необходима для многократного удаления секрета их просветов бронхов. Иногда пациентам, страдающим бронхиальной астмой (бас), для ИВЛ используется трахеостома. Если при отсутствии возможности при использовании интубационного наркоза провести интубацию через естественные дыхательные пути, выполняют наложение трахеостомы. Трахеостома при инсульте используется для удаления секрета бронхиального дерева.
Показания
Основными показаниями к трахеостомии являются:
- острый стеноз гортани вследствие попадания инородных тел, химического и термического ожога, при злокачественных новообразованиях, дифтерии, ложном крупе, эпиглоттите, двустороннем параличе голосовых складок;
- нарушение дренажной функции трахеобронхиального дерева у пациентов с тяжёлой черепно-мозговой травмой, инсультом, опухолью головного мозга, нарушением каркасности грудной клетки, массивной пневмонией, а также находящихся в коме с нарушением кашлевого и глоточного рефлексов, рефлексов или длительном астматическом статусе;
- бульбарная форма полиомиелита, повреждение спинного мозга в шейном отделе, полирадикулоневрит и нейроинфекции (бешенство, ботулизм, столбняк) и тяжёлая форма миастении.
Цель наложения трахеостомы – улучшение состояния пациента или профилактика возможных осложнений.
Виды трахеостомии
Различают следующие виды трахеостомии:
- коникотомия (минитрахеостомия);
- конико-крикотомия;
- чрескожная (пункционная);
- трахеостомия (стандартная методика);
- чрескожная дилатационная трахеостомия.
В зависимости от выполняемого рассечения относительно перешейка щитовидной железы различают верхнюю, среднюю и нижнюю трахеостомию. При верхней трахеостомии рассекается несколько колец трахеи выше перешейка. Операцию обычно осуществляют у взрослых. Средняя трахеостомия выполняется путём вскрытия участков трахеи под перешейком. Её делают при наличии в области перешейка новообразования, не позволяющего выполнить другие виды операции. Нижняя трахеостомия заключается в рассечении кольца трахеи ниже перешейка щитовидной железы. Эту процедуру чаще проводят у детей.
Трахеостомия техника выполнения
Установка трахеостомы выполняется с помощью набора инструментов для трахеостомии. Он включает общий хирургический набор (скальпели, крючки, пинцеты, кровоостанавливающие зажимы) и специальные инструменты (острый однозубый крючок Шассеньяка, тупой однолопастный Г-образный крючок Кохера, трахеорасширитель Труссо и трахеостомические канюли).
Трахеостомию выполняют под местной анестезией или эндобронхиальным наркозом. При оказании экстренной помощи операция может быть проведена и без обезболивания. При выполнении верхней трахеостомии делают вертикальный разрез длиной 6-7см строго по срединной линии. Кожу, подкожную клетчатку и поверхностную фасцию шеи надрезают от середины щитовидного хряща. При выполнении поперечной трахеостомии разрез делают на уровне перстневидного хряща.
После этого хирург рассекает белую линию шеи, внутришейную фасцию. Перешеек щитовидной железы отъединяет от трахеи и путём отодвигает вниз. Затем однозубым крючком фиксирует гортань и рассекает хрящи гортани. После этого в трахею вставляет трубку и проводит проверку её проходимости. Фасцию плотно ушивает вокруг трубки и накладывает редкие швы на кожу. Трубку вокруг шеи операционная сестра фиксирует при помощи бинта. При выполнении нижней трахеостомии этапы операции те же. Отличием этого вида операции от предыдущей является место рассечения. Его выполняют между четвёртым и пятым хрящевыми кольцами трахеи.
Особой разновидностью трахеостомии является трахеоцентез – чрескожная пункционная трахеостомия. Она производится толстой хирургической иглой по срединной линии шеи под щитовидным хрящом. Чрескожную микротрахеостомию анестезиолог выполняет у постели больного. Процедура не требует перевода пациента в операционную.
Чрескожная трахеостомия обладает следующими преимуществами перед традиционной методикой:
- простая техника исполнения;
- выполняется под местной анестезией;
- не сопровождается повреждением сосудов;
- низкий риск развития инфекционных осложнений;
- минимальная частота развития стеноза после процедуры.
Маленькое и аккуратное отверстие после дилатационной трахеостомии закрывается менее грубым рубцом. Когда выполняется трахеостомия, протокол операции записывают в специальный журнал.
Последствия трубки в горле
После трахеостомии могут возникнуть ранние осложнения:
- кровотечение;
- подкожная эмфизема;
- эрозивный трахеит с формированием корок, забивающих во время кашля просвет трахеостомической трубки;
- трахеоэзофагеальная фистула;
- инфицирование трахеостомы;
- погружение трахеи в рану.
К поздним осложнениям трахеостомии относится сужение гортани, изменение голоса, сужение и пролежни гортани, грубые рубцовые изменения кожи в области стомы. При продолжительном давлении на стенки гортани может развиться ишемический некроз. На месте давления манжетки может сформироваться трахеит.
Уход за трахеостомой
Уход за трахеостомой включает очистку трубки от слизи и обеспечение должного состояния кожи трубки. Процедуру осуществляют 2-3 раза в сутки. Для этого медицинская сестра готовит:
- раствор фурацилина 1:5 000;
- цинковую мазь или пасту Лассара;
- 2 и 4% раствор натрия гидрокарбоната;
- стерильное растительное масло или вазелиновое;
- стерильные ватные шарики и марлевые салфетки;
- стерильный трахеобронхиальный катетер, пинцет, шпатель и ножницы;
- 2 почкообразные тазики;
- шприц Жане или электрический отсос.
Уход за трахеостомой должен быть постоянным. Для того чтобы трубка в горле после операции не забилась слизью, каждые 2 – 3 часа в неё вливают 2-3 капли 4% раствора натрия гидрокарбоната или стерильного масла. Канюлю извлекают из трубки 2 – 3 раза в сутки, очищают, обрабатывают, смазывают маслом и снова вводят в наружную трубку. Если пациент с трубкой в горле для дыхания сам не может хорошо откашляться, то периодически отсасывают содержимое трахеи. В том случае, если в трахеостому попало инородное тело, его удаляют. Чтобы избежать мацерирования кожи вокруг трахеостомы, кожные покровы обрабатывают, не вынимая трубки. Пациентам, которым наложена трахеостома, уход и кормление обеспечивает персонал Юсуповской больницы.
Удаление трахеостомы (трахеостомической трубки) выполняют после восстановления проходимости верхних дыхательных путей. После извлечения канюли трахеостома в большинстве случаев закрывается сама. После ларингэктомии (удаления трахеи) трахеостомическая трубка остаётся на всю дальнейшую жизнь.
Иногда трахеостому закрывают хирургическим путём. Где можно сделать операцию по закрытию трахеостомы? Эту процедуру выполняют врачи Юсуповской больницы. Получите консультацию по телефону. Контакт центр работает 7 дней в неделю круглосуточно.
Источник
Операция при раке гортани считается наиболее эффективным способом лечения. В зависимости от стадии заболевания и локализации опухоли подбирается один из типов хирургических вмешательств по удалению новообразования и окружающих его тканей. После удаления частей гортани проводится пластическая операция, позволяющая восстановить внешний вид и функции гортани.
Типы операций, применяемых при раке гортани

Операция на голосовых связках проводится с применением ларингоскопа, позволяющего осуществить забор тканей для последующего проведения гистологического анализа. Голос после такого вмешательства обычно сохраняется. Лазерное воздействие используется при лечении рака гортани 0 или 1 стадии. В горло вводится эндоскоп, который обнаруживает опухоль и разрушает ее направленным лазерным лучом. Недостатком такого способа лечения является испарение пораженных тканей, из-за чего выполнить гистологическое исследование бывает невозможно.
При удалении части голосовых связок возможно изменение тембра голоса.
Хордэктомия — частичное или полное удаление голосовых связок. Показаниями к проведению такого хирургического вмешательства является рак гортани 1 стадии или интерэпителиальные опухоли голосовых связок. Как отразится данная операция на голосообразовании, зависит от объема вмешательства. При частичном удалении голосовых связок появляется охриплость, при полном удалении человек теряет голос. Ларингоэктомия — операция по удалению частей гортани. Частичное удаление производится при опухолях небольших размеров.
Существует несколько типов подобных хирургических вмешательств, выполняемых с единственной целью — радикальное удаление злокачественного новообразования с максимальным сохранением здоровых тканей.
Верхнегортанная ларингэктомия предполагает удаление верхних отделов гортани, голос после такой операции сохраняется. Гемиларингэктомия — удаление одной из голосовых связок, проводится на 1-2 стадии рака, что способствует сохранению речи. При полном удалении гортани в области шеи формируется стома, к которой подсоединяется трахея. Человек теряет голос, однако возможность дышать и принимать пищу остается.
Фарингэктомия — частичное или полное удаление глотки проводится при злокачественных новообразованиях в данной области. Часто глотку удаляют вместе с гортанью. Для улучшения способности проглатывания пищи после фарингэктомии проводится реконструктивная операция.
Восстановительные операции при раке гортани

Проводятся они для восстановления нормального внешнего вида и функций удаленных частей гортани. В качестве материала для формирования новой гортани используются кожно-мышечные ткани, полученные из областей, расположенных близко к гортани, например, груди. Современные разработки в области пластических операций позволили начать использовать ткани из других отделов организма — кишечника, предплечий.
Рак гортани может метастазировать в регионарные лимфатические узлы. Операция по их удалению называется шейной диссекцией и выполняется одновременно с удалением злокачественного новообразования. Характер поражения лимфатических узлов оценивается на основании размеров первичного очага и типа раковой опухоли.
Шейная диссекция может быть выборочной или тотальной. При полной удаляют все лимфатические узлы, слюнные железы, мышцы и сосуды. Такая операция позволяет удалить все ткани, содержащие атипичные клетки.
Показанием к проведению такой операции является наличие большого количества метастазов. Операция приводит к инвалидизации пациента.
Трахеостомия — хирургическое вмешательство, при котором формируется дыхательное отверстие. После частичной фарингэктомии или ларингэктомии делается временная трахеостома, которая защищает верхние дыхательные пути в раннем послеоперационном периоде. В отверстие вставляют трубку, которая обеспечивает прохождение воздушного потока и удаление скапливающейся слизи. После полного удаления гортани формируют постоянную стому, края трахеи сшивают с краями разреза на шее. При больших размерах злокачественного новообразования, блокирующего дыхательные пути, стому накладывают в обход опухоли, что позволяет пациенту нормально дышать.
Рак гортани нередко распространяется на пищевод, что делает питание невозможным. Гастростомия — операция по созданию входа в полость желудка через брюшную стенку с установкой трубки. Вмешательство предполагает применение эндоскопического оборудования и проводится под общим наркозом. Нередко гастростомия проводится одновременно с удалением злокачественного новообразования. С помощью трубки пища доставляется непосредственно в желудок. В некоторых случаях гастростома накладывается на определенный промежуток времени для обеспечения нормального питания в период облучения и химиотерапии. После восстановления функций пищевода трубку удаляют.
Осложнения операций при раке гортани

Любая операция не проходит без последствий для здоровья человека. Повышается риск развития тромбоза и пневмонии, присоединения бактериальной инфекции. После полного или частичного удаления гортани многие пациенты теряют голос. Речь может нарушиться и при менее радикальных операциях.
Развивающийся после операции стеноз гортани может приводить к проблемам с дыханием, что вызывает потребность в проведении трахеостомии.
Наиболее тяжелым осложнением ларингэктомии становится разрыв сонной артерии. Хирургическое лечение рака гортани может приводить к нарушению функций щитовидной железы. Изменения в работе паращитовидных желез влияют на усвоение кальция, приводя к развитию судорожного синдрома и аритмии. Такие последствия устраняют посредством медикаментозного лечения. Нередко операция по удалению гортани влияет на способность к проглатыванию пищи и жидкости. Это сказывается на выборе способа питания — возникает потребность в установке постоянной питательной трубки. Полное и частичное удаление глотки может привести к формированию свищей, которые устраняются с помощью дополнительного хирургического вмешательства.
Посмотрите видео по теме:
Источник
Методы открытых операций при раке гортаниИспользование открытых хирургических доступов в лечении злокачественных новообразований надсвязочного и связочного отделов гортани проверено долгими годами практики, с их помощью возможно добиваться отличных онкологических результатов. Среди открытых методов удаления новообразований выделяют, в порядке возрастания сложности: ларингофиссура с хордэкто-мией и последующей реконструкцией, вертикальная частичная ларингэктомия, надскдалочная горизонтальная ларингэктомия, надперстневидная ларингэктомия, тотальная ларингэктомия. Все варианты вмешательств, при которых гортань не удаляется полностью, называют органосохраняющими. Хордэктомия с последующей реконструкцией проводится пациентам с опухолью Т1, которым по каким-то причинам невозможно выполнение эндоскопической операции. У некоторых пациентов (например, с ретрогнатией, тризмом, лучевой терапией в анамнезе) визуализация передней комиссуры затруднена, поэтому удалить опухоль эндоскопически невозможно. Хордкэтомия с реконструкцией не рекомендуются пациентам, у которых опухоль прорастает на противоположную голосовую складку. Чаще всего необходима трахеотомия. При простой хордкэтомии приемлемым вариантом реконструкции является простое заживление вторичным натяжением, впоследствии, если это требуется, выполняется аугментационная медиализация. Также описаны методы интраоперационной реконструкции, когда новая голосовая складка формируется из подподъязычных мышц. В большинстве случаев у пациентов, которым была проведена хордэктомия с ларингофиссурой, функции речи и глотания сохраняются, хотя чаще всего голос становится слабым.
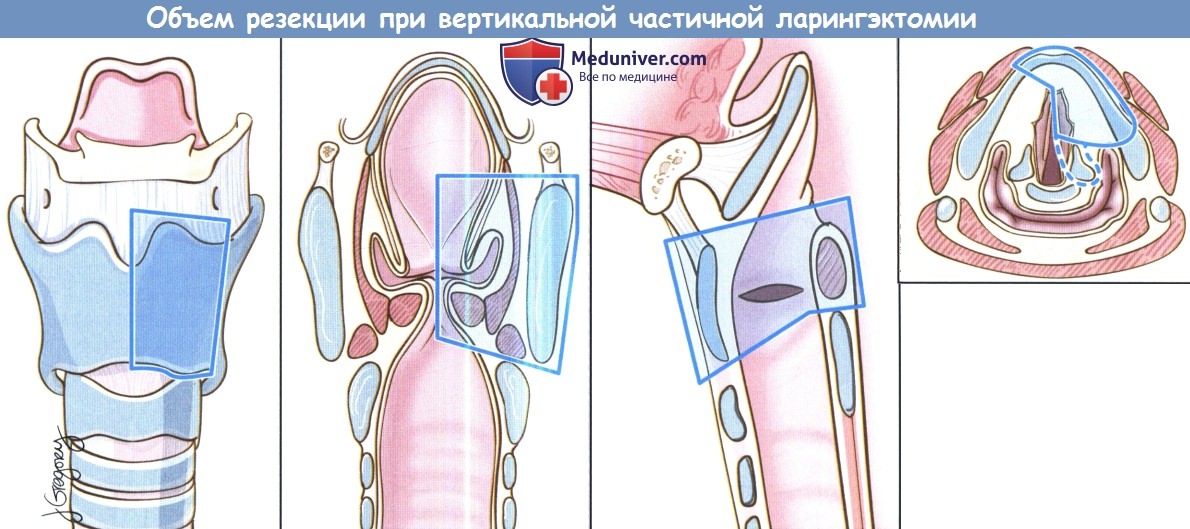
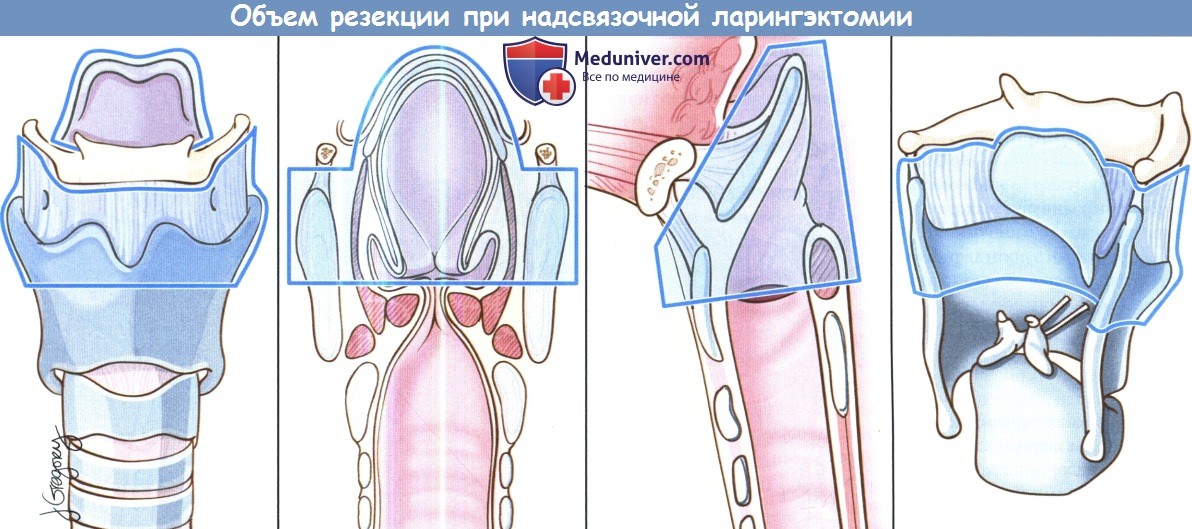
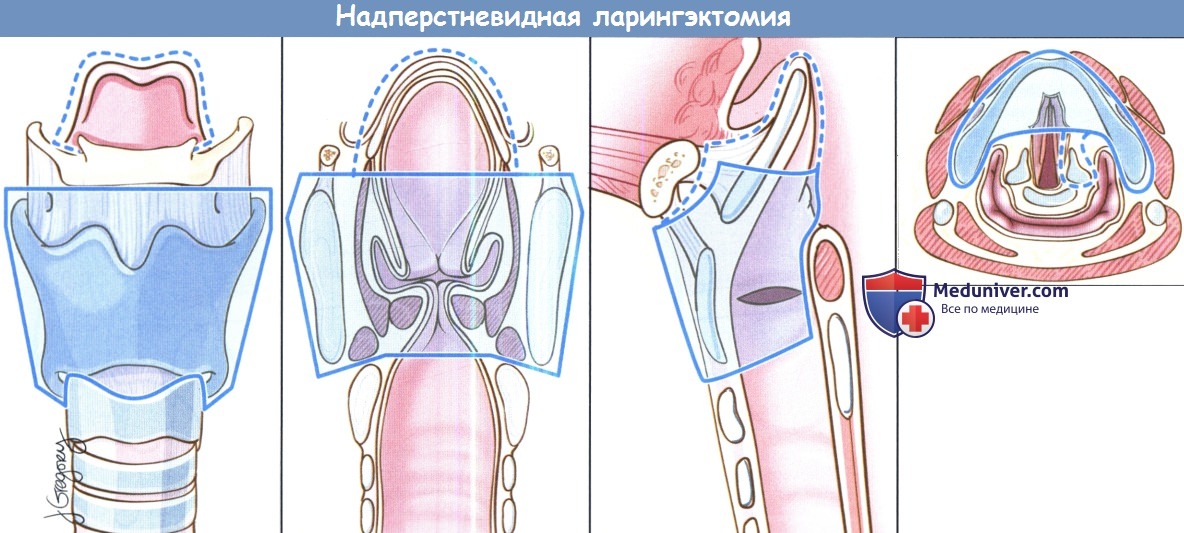
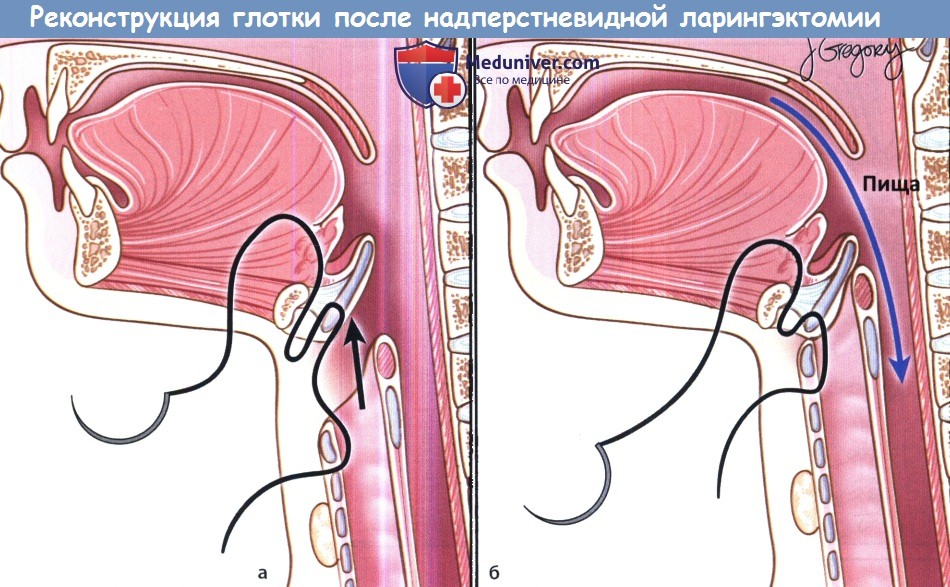
Вертикальная частичная ларингэктомия выполняется при опухолях Т1 и некоторых Т2. Чаще всего требуется трахеотомия. К противопоказаниям относится наличие опухоли Т3 без фиксации перстнечерпаловидного сустава, т.к. в данном случае предпочтительнее надперстневидная ларингэктомия. Выполняется ларингофиссура, локализация разреза для тиреотомии зависит от расположения опухоли, предварительно оцениваемого при помощи эндоскопии. При стандартной вертикальной частичной ларингэктомии голосовая складка удаляется от передней комиссуры до голосового отростка черпаловидного хряща сзади, вместе с внутренними мышцами гортани. Было описано множество «расширений» доступа, в том числе фронтолатеральная вертикальная гемиларингэктомия, заднелатеральная вертикальная гемиларингэктомия, расширенная вертикальная гемиларингэктомия. Как и при простой хордэктомии, описано множество вариантов реконструкции с целью восстановления голосовой функции. Открытая надскладочная ларингэктомия выполняется при опухолях Т1 и Т2, локализующихся в надсвязочном отделе гортани. Успешность лечения при опухолях Т1 составляет более 90%. Противопоказания включают распространение опухоли до уровня голосовой щели, инвазию в перстневидный или щитовидный хрящи, инвазию в корень языка более, чем на 1 см от желобовидных сосочков, поражение глубоких мышц языка или преднагортанникового пространства. При стандартной надскладочной ларингэктомии сохраняются обе голосовые складки, оба черпаловидных хряща, корень языка и подъязычная кость. При инвазии опухоли в преднагортанниковое пространство необходимо удаление подъязычной кости, которую в противном случае можно оставить нетронутой. При резекции щитовидной кости особенно важно сохранить верхний гортанный сосудисто-нервный пучок (также об этом необходимо помнить при надперстневидной ларингэктомии). Методы реконструкции те же, что и при надперстневидной ларингэктомии. Самый широкий спектр возможностей обеспечивает надперстневидная ларингэктомия, поскольку она может использоваться при опухолях Т1,Т2,Т3 и некоторых Т4 стадий, как при надскладочной, так складочной локализации. Выполнение надперстневидной ларингэктомии возможно и при снижении подвижности или фиксации голосовых складок, поражении гортанных желудочков или передней комиссуры, ограниченной эрозии щитовидного хряща без экстраларингеального распространения. В большинстве крупных исследований удавалось добиться высоких уровней пятилетней выживаемости и подавления местно-регионарного опухолевого роста. Противопоказаниями к надперстне-видной ларингэктомии являются фиксация перстнечерпаловидного сустава, поражение наружных мышц гортани, поражение возвратного гортанного нерва, распространение в подскладочное пространство более чем на 1 см, инвазия в перстневидный хрящ, заднюю комиссуру, экстраларингеальный рост, поражение надхрящницы наружной поверхности щитовидного хряща. Все ткани удаляются единым блоком. Резекция включает обе истинные голосовые складки, обе ложные голосовые складки, оба окологолосовых пространства, весь щитовидный хрящ, в некоторых случаях надгортанник, иногда один или оба перстневидных хряща. При разделении перстнечерпаловидных суставов крайне важно сохранить возвратные гортанные нервы. Как уже упоминалось выше, для сохранения в послеоперационном периоде нормального глотания крайне важно оставить нетронутыми верхние гортанные сосуды и нерв. Для реконструкции подъязычную кость, корень языка, в некоторых случаях и надгортанник, подшивают к перстневидному хрящу тремя симметричными подслизистыми швами викрилом 1-0.
Осложнения всех органосохраняющих операций сходны. Аспирация и дисфагия обычно встречаются лишь в раннем послеоперационном периоде, но у некоторых пациентов они сохраняются в течение длительного времени, требуя чрескожной гастростомии. Возможно формирование глоточно-кожных фистул, но риск ниже, чем при полной ларингэктомии. При выполнении органосохраняющих открытых методов, например, надперстневидной ларингэктомии, крайне важно, чтобы заново сформированная гортань была отделена от трахеостомы. Невозможность деканулировать пациента в послеоперационном периоде связана либо с повреждением возвратных гортанных нервов, либо с сужением просвета дыхательных путей из-за некачественно выполненной реконструкции. Наконец, при тотальной (полной) ларингэктомии удаляется вся гортань, подъязычная кость и несколько колец трахеи (в зависимости от распространения опухоли в подскладочный отдел). При выполнении полной ларингэктомии дыхательный тракт и пищеварительный тракт полностью отделяются друг от друга. Эффективность данной операции проверена временем, с ее помощью можно добиваться превосходных онкологических результатов. При наличии у пациента жалоб на затруднение дыхания, операция обычно начинается с трахеотомии, которая выполняется под местной анестезией. Чаще всего рекомендуется выполнение «верхней» трахеотомии, т.к. часть трахеи удаляется вместе с гортанью. При локализации первичного очага в надсвязочном отделе, либо при диагностированных метастазах в лимфоузлы, сначала выполняется двусторонняя шейная лимфодиссекция. При N0 достаточно выполнения двусторонней селективной лимфодиссекции. Затем разделяют надподъязычные и подподъязычные мышцы, верхний констриктор разделяется на уровне латеральной пластинки щитовидного хряща. Свободным элеватором вверху отслаивается слизистая оболочка грушевидных карманов, учитывая возможность использования для последующего сшивания глотки. Затем идентифицируют верхние и нижние паращитовидные железы и отводят их вбок на стороне первичного поражения, чтобы сохранить нижнюю щитовидную артерию. Со стороны первичного поражения обычно включается и доля щитовидной железы. Противоположная доля железы отсепаровывается от трахеи электрокоагулятором, при этом необходимо сохранить питающую ножку верхнего полюса и нижнюю щитовидную артерию. После разделения надподъязычных мышц мобилизуется подъязычная кость, большие рога отделяются от окружающих мягких тканей. При мобилизации верхнего рога в латеральном направлении нужно сохранить поъязычный нерв. Если трахеотомия уже выполнена, трахея рассекается на уровне трахеостомы. На трахею накладываются две 2-0 полипропиленовые лигатуры, чтобы предотвратить ее смещение в средостение. Задняя стенка трахеи отсепаровывается либо скальпелем № 15, либо коагулятором Bovie для создания «простенка» между пищеводом и трахеей. Место входа в глотку зависит от результатов предоперационной фиброскопии или непрямой ларингоскопии. Как правило, хирургу следует вскрыть глотку в месте, не затронутом опухолевым ростом, т.к. это позволит выделять гортань под контролем зрения. Этим местом могут быть валлекулы, грушевидные синусы или слизистая позадиперстневидной области. Наиболее быстрым вариантом является доступ через валлекулы. Определить нужное место рассечения глотки можно пропальпировав валлекулы пациента через ротоглотку аспиратором или небольшим крючком. После рассечения слизистой оболочки глотки, надгортанник берется на зажим. Хирург, стоя у изголовья пациента, изогнутыми ножницами рассекает глоточно-надгортанную складку, осторожно оставляя вокруг опухоли участок здоровых тканей. Разрез продолжается книзу. Размер сохраненной слизистой оболочки грушевидных синусов зависит от степени распространенности опухоли. Затем, после рассечения слизистой оболочки позадиперстневидной области, гортань может быть удалена. Если статус границ резекции неясен, следует отправить ткань с краев резекции на экспресс-исследование (также отправляются границы резекции на уровне трахеи). Для сохранения просвета трахеостомы в послеоперационном периоде выполняется пластика стомы (особенно важно, если в дальнейшем пациенту планируется проводить лучевую терапию). Одним из возможных вариантов является модифицированная W-пластика. Трахея рассекается вдоль двух колец по средней линии. Кожа вокруг стомы рассекается в форме буквы W. 2-0 полипропиленовыми нитями трахея подшивается к коже полупогружными матрацными швами. Затем, при помощи 2-0 полипропиленовых швов и 2-0 полиглактин 910 формируется нижняя часть стомы. Перед ушиванием глотки рассекается перстнеглоточная мышца. Если в дальнейшем планируется выполнение трахео-эзофагеальной пункции, на заднюю стенку трахеи ниже 1 см будущей стомы накладывается зажим. Затем в пищевод устанавливается резиновый катетер размером 14F. В некоторых центрах для питания в раннем послеоперационном периоде устанавливают назогастральный зонд, но при грамотном уходе питание может осуществляться и через катетер, который легче переносится больными, чем назогастральный зонд.
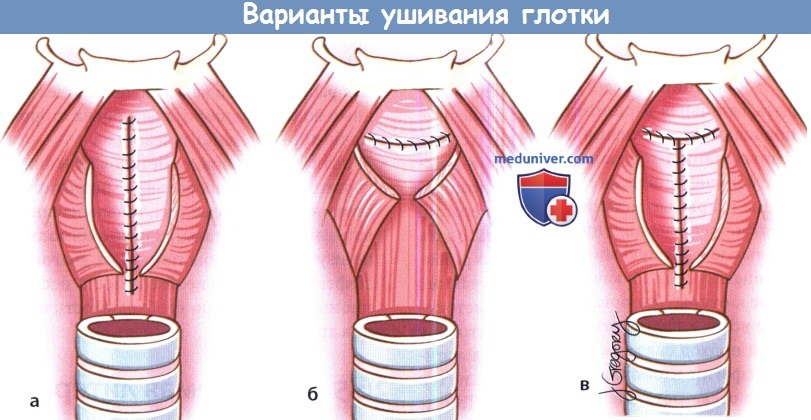
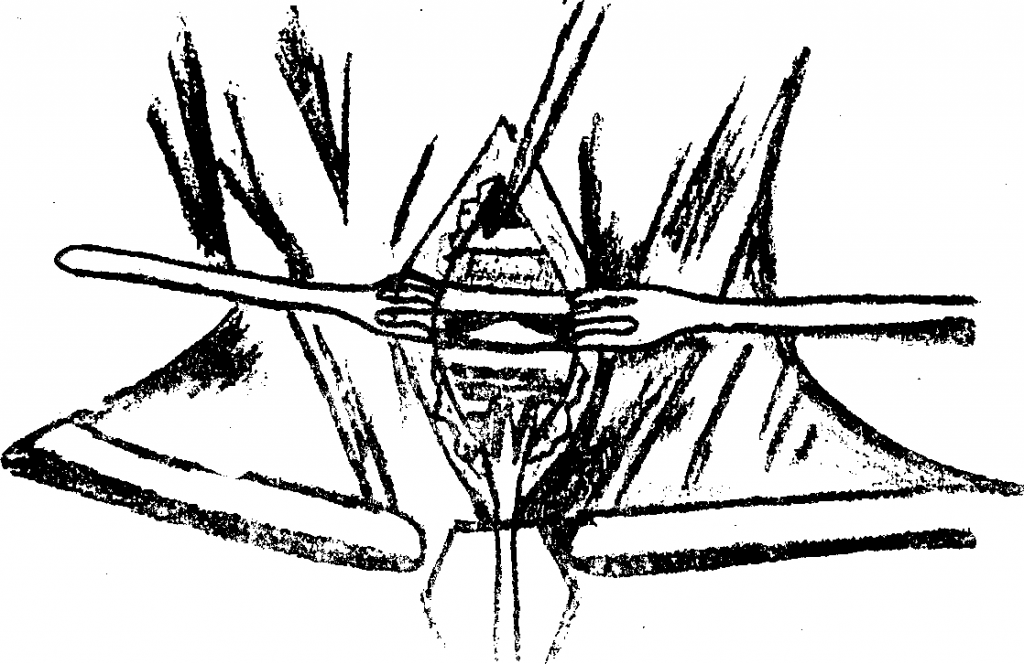
Методика ушивания глотки зависит от разных факторов (количество слизистой оболочки, предоперационная лучевая терапия, предпочтения хирурга). При наличии достаточного объема слизистой возможно вертикальное ушивание глотки обратным швом по Connel. Первый шов накладывается на уровне корня языка, затем слизистая глотки ушивается книзу по вертикали. По мере продвижения хирурга книзу опытный ассистент должен выворачивать края слизистой грушевидных синусов. Горизонтальное наложение швов обычно представляет большую сложность, особенно ближе к центру, поскольку здесь натяжение тканей максимально, особенно в центре Недостатком Т-образного ушивания глотки является образование трифуркации в центре (самое слабое место шва, где натяжение максимально). Но при правильном исполнении все три данных метода дают хорошие результаты. Для дополнительного укрепления глоточного шва возможно сшивание над ним волокон нижнего констриктора глотки вворачивающим швом, но данный метод увеличивает вероятность развития послеоперационной дисфагии. Для исключения просачивания слюны при помощи шприца в глотку вводится метиленовый синий. Места, в которых появился краситель, дополнительно ушиваются вворачивающим швом. Вне зависимости от метода ушивания глотки необходим тщательный послеоперационный уход для минимизации риска развития свища. Фибриновый клей, нанесенный на шов, также может снизить риск формирования фарингостомы. Если пациенту перед операцией проводилась лучевая терапия, реконструкция может выполняться по той же схеме, что была описана выше. Даже при достаточном объеме слизистой оболочки грушевидных синусов можно использовать другие методы реконструкции: пектораль-ный мышечно-кожный лоскут, свободный лучевой лоскут предплечья, свободный антеролатеральный лоскут бедра. Преимуществом этих методик является снижение риска формирования стриктур пищевода и глоточно-кожных фистул. Несколько групп исследователей описали успешное использование мышечного пекторального лоскута для профилактики формирования фарингостом у пациентов, которым выполняется «ларингэктомия отчаяния». Существуют различные методики восстановления голоса после ларингэктомии. У отобранных пациентов тра-хео-пищеводная пункция позволяет добиться появления понятной пищеводной речи. Кандидаты на выполнение трахеопищеводной пункции должны иметь хорошее (или корректируемое) зрение, хорошую координацию движений, а также быть надежными в плане послеоперационного наблюдения, т.к. клапаны требуется регулярно менять и чистить. Также существуют системы с режимом «свободные руки при разговоре», позволяющие говорить без закрытия клапана пальцем. Другим вариантом является использование аппарата «электрогортань», которая продуцирует «механический» голос при установке аппарата на шею или в полость рта (для последнего требуется специальный адаптер). Традиционно пациентам с рецидивом или сохранением заболевания после курса химиотерапии выполнялась тотальная ларингэктомия. Но в последние годы появляются сообщения о том, что у тщательно отобранных пациентов данной группы можно использовать эндоскопические лазерные или органосохраняющие открытые методики. В качестве операции отчаяния Steiner и соавт. предлагают использовать трансоральную лазерную микрохирургическую резекцию. Holsinger и соавт. в качестве операции отчаяния прибегают к открытым органосохраняющим методикам, чаще всего к надперстневидной ларингэктомии; но данный подход связан с увеличением риска аспирации, дисфагии и обструкции дыхательных путей вследствие отека оставшейся части гортани. Тем не менее, специалист по хирургии головы и шеи всегда должен помнить о существовании данных подходов в лечении рецидивирующих опухолей гортани.
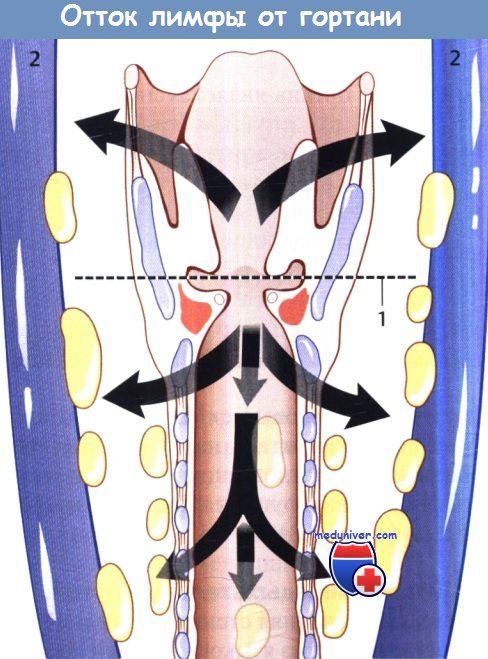
Лимфодиссекция при раке гортани. Решение о выборе метода воздействия на лимфоузлы шеи зависит от стадии первичной опухоли по системе TNM, пораженного отдела гортани, метода воздействия на первичную опухоль. На ранних стадиях рака голосового отдела относительно редко развиваются метастазы в регионарные лимфоузлы, поскольку лимфотток от этой области достаточно беден. У пациентов с раком голосового отдела гортани ранней стадии и статусом лимфоузлов N0 разумной стратегией является простое динамическое наблюдение. Надсвязочный отдел, напротив, характеризуется богатым двусторонним лимфоттоком в узлы яремно-двубрюшной цепи. И хотя в отдельных случаях опухоли Т1 можно прибегнуть к консервативной тактике, большинству пациентов с более распространенными опухолями необходимо селективное воздействие на лимфоузлы шеи (или хирургическое уровней II, III и IV, или лучевое, включающее зоны риска), вне зависимости от данных клинического осмотра. Если в лечении первичного очага использовалась лучевая терапия, центральные и латеральные лимфоузлы шеи также следует включать в поле облучения. При статусе лимфоузлов N+ выполняется соответствующая шейная лимфодиссекция. Ключевые моменты:
– Также рекомендуем “Показания и методика трансоральной роботизированной хирургии (TORS)” Оглавление темы “Болезни слюнных желез и гортани”:
|
Источник