Стенозы гортани у детей частота

Причины, частота, диагностика подскладочного стеноза гортани у ребенкаа) Причины. Подскладочный стеноз характеризуется сужением подскладочного отдела гортани, который расположен сразу под голосовыми складками и продолжается до трахеи. Стеноз может быть врожденным (аномалии формы или размеров просвета перстеневидного хряща, отсутствие в анамнезе интубации или других манипуляций на дыхательных путях) или приобретенным (чаще всего вследствие интубации). У маленьких детей подскладочный стеноз является третей по частоте причиной стридора, хотя встречаться он может во всех возрастных группах. Также у пациентов с интубацией в анамнезе приводить к развитию подскладочного стеноза способны различные воспалительные заболевания. Патогенез. В детском возрасте травмы подскладочного пространства, в том числе интубационные, часто приводят к развитию воспалительного процесса. Подскладочный отдел гортани является самым узким местом дыхательных путей у детей (в отличие от взрослых, у которых таковым является голосовая щель), поэтому он часто травмируется при интубации. Изначально маленький диаметр дыхательных путей, рубцевание или воспаление в этой области, способны быстро приводить к сужению просвета подкладочного пространства. Доказано, что интубационная трубка может оказывать давление на слизистую оболочку перстневидного хряща, которое в течение нескольких часов приводит к нарушению капиллярного кровообращения с последующей ишемией тканей. Ишемия вызывает отек, который, в свою очередь, при сохранении давления на слизистую оболочку, приводит к эрозии и изъязвлению слизистой. В наиболее тяжелых случаях может поражаться вся толща слизистой оболочки, и даже сам перстневидный хрящ. В таких случаях возможно нарушение целостности дыхательных путей. При осмотре гортани в месте повреждения слизистой подскладочного пространства и голосового отдела обнаруживается грануляционная ткань, распространение которой соответствует форме интубационной трубки. Восстановление обычно занимает около трех недель с момента экстубации, которое сопровождается формированием новой слизистой ткани. Процесс выздоровления всегда сопровождается формированием рубцовой ткани с последующим сужением подголосового пространства.
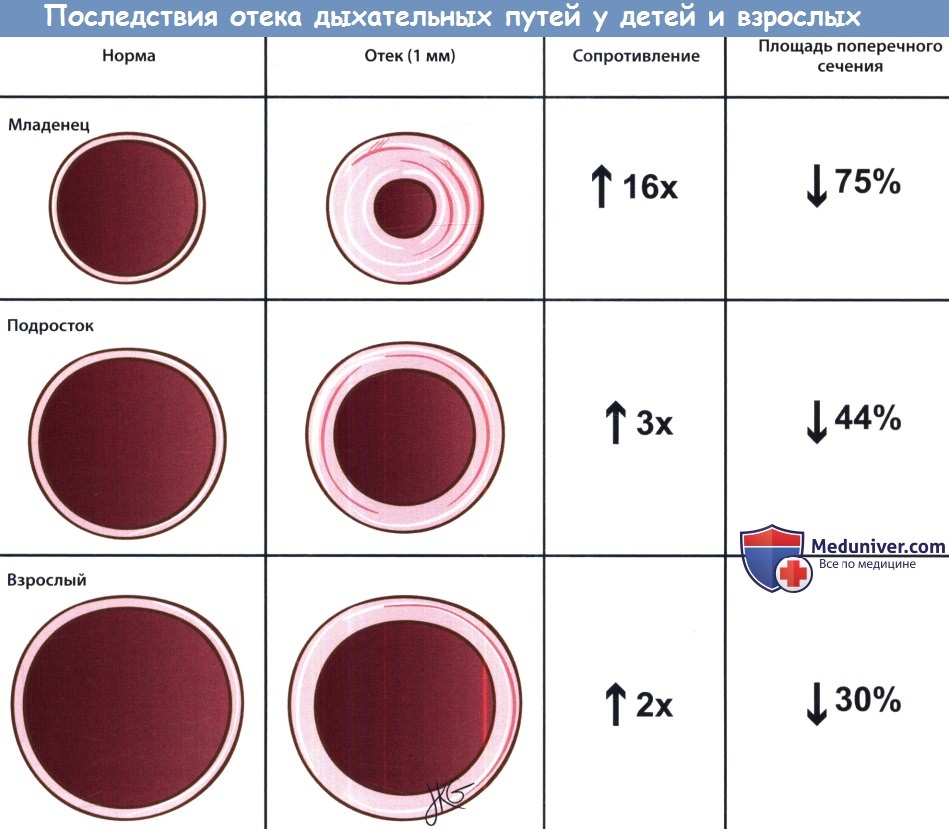
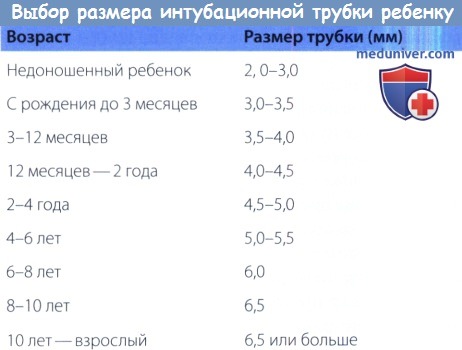
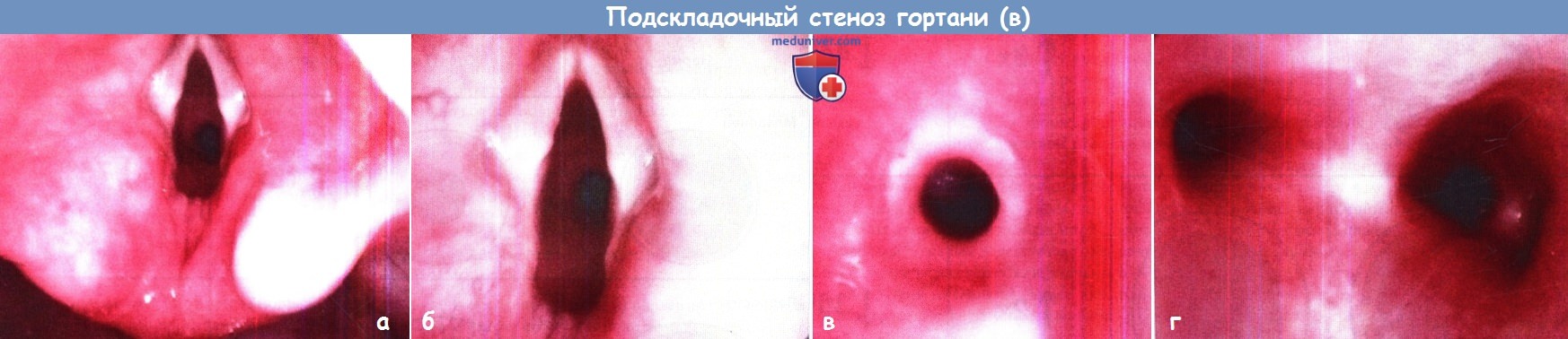
Другими факторами, играющими роль в развитии приобретенного подскладочного стеноза, являются травма слизистой от движений интубационной трубки (осаднение слизистой), травма вследствие повторных интубаций, воспаление вследствие бактериального обсеменения трубки, очень маленький размер дыхательных путей (когда трубка даже самого маленького размера оказывается слишком большой). Площадь поперечного сечения просвета подскладочного пространства зависит от его радиуса. А = ωr2, где А — площадь поперечного сечения, r — радиус просвета подскладочного отдела. Поэтому даже небольшое уменьшение радиуса, например, с 4 мм до 3 мм, вызывает уменьшение просвета на 75% и шестнадцати кратное увеличение сопротивления дыхательных путей. Поэтому, даже небольшие воспалительные заболевания у детей могут сопровождаться значительным затруднением дыхания. После повреждения слизистой оболочки в ней наблюдается повышение активности медиаторов воспаления и провоспалительных клеточных элементов. Воспаление приводит к развитию отека слизистой. При выраженном отеке и воспалении приходиться прибегать к интубации трахеи, несмотря на тот факт, что ее выполнение может дополнительно травмировать слизистую подскладочного пространства. Вскоре после этого активация фибробластов и повышенное отложение коллагена приводят к формированию рубцовой ткани. Процесс рубцеваниям может усугубляться при воздействии на слизистую оболочку кислых веществ, например, при гастроэзофагеальной рефлюксной болезни (ГЭРБ). После отложения коллагена и формирования рубца, просвет дыхательных путей остается суженным. Наиболее выраженным рубцеванием сопровождаются прямые травмы гортани (тупые или проникающие) и интубационные травмы. Врожденный подскладочный стеноз присутствует уже при рождении. Однако клинически он может не проявляться до появления инфекции верхних дыхательных путей. Наиболее частой причиной врожденного стеноза является изменение формы перстневидного хряща, сопровождающееся сужением просвета дыхательных путей. б) Течение стенозка гортани, осложнения и прогноз. Выраженность клинических проявлений при подскладочном стенозе может широко варьировать, от легких форм, практических не беспокоящих пациента, до угрожающих жизни состояний. Для предотвращения формирования дальнейшего стеноза в первую очередь всегда необходимо устранить действие причины, которая вызвала его формирование. Следует очень тщательно выбирать размер интубационных трубок. Манжета должна располагаться на уровне середины трахеи, не травмируя подскладочный отдел. Стеноз считается зрелым после завершения процесса заживления первичной травмы подскладочного отдела. С этого момента диаметр сужения остается относительно постоянным (не считая случаев респираторных инфекций), а вероятность спонтанного восстановления практически отсутствует. Если не устранено действие первичного травмирующего агента, стеноз может прогрессировать. Дыхание может нарушаться вплоть до развития тяжелой дыхательной недостаточности; в данном случае для обеспечения проходимости дыхательных путей будет уместным прибегнуть к интубации (если таковая возможна), либо к трахеотомии (если просвет дыхательных путей слишком узок для заведения интубационной трубки). Для уменьшения воспаления, нормализации состояния слизистой оболочки и уменьшения выраженности отека часто используются мощные кортикостероиды, например, дексаметазон. При отсутствии своевременной помощи пациент может погибнуть. Подслкадочный стеноз классифицируется в соответствии со степенью сужения просвета дыхательных путей. Наиболее часто используется классификация Myer-Cotton, согласно которой все стенозы подразделяются на четыре степени. От степени стеноза часто зависит вероятность успешности хирургического лечения. При стенозе I степени просвет дыхательных путей сужен до 50%, II — 51-90%, III — 91-99%, при стенозе IV визуализировать просвет не удается. Для определения степени стеноза необходимо выполнение ларингоскопии под общей анестезией. После осмотра гортани, поскладочного пространства и трахеи, просвет дыхательных путей измеряется при помощи простой интубационной трубки без манжеты. Его диаметр соответствует внешнему диаметру трубки (хотя «размер» трубки соответствует ее внутреннему диаметру, а не внешнему). После интубации трахеи дыхательные пути осматриваются с использованием увеличивающей аппаратуры (обычно эндоскопа). Анестезиолог постепенно повышает давление в дыхательных путях, а хирург следит за утечкой воздуха. В норме утечка составляет 18-24 см водн.ст. Более низкие цифры свидетельствуют о том, что вокруг трубки есть еще достаточно свободного пространства, в то время как более высокие — о том, что диаметр трубки слишком велик (в данном случае выбирается трубка меньшего размера и давление измеряется вновь). Диаметр просвета дыхательных путей считается примерно равным наружному диаметру интубационной трубки, при установке которой давление в просвете дыхательных путей наиболее близко к норме. Измерение диаметра просвета дыхательных путей является стандартным компонентом эндоскопического осмотра гортани и трахеи.
в) Симптомы и клиника подскладочного стеноза гортани. Как врожденный, так и приобретенный подскладочный стеноз сопровождается инспираторным или смешанным стридором (смешанный стридор характерен для тяжелых форм). Часто стридор бывает постоянным, сохраняется даже во сне и при спокойном дыхании. Может нарушаться прием пищи, т.к. ребенок не способен контролировать дыхательную нагрузку для координации дыхания и глотания. Часто дети отказываются от питания. Увеличение дыхательной нагрузки и снижение питательности рациона приводят к потере массы тела. Иногда отмечается втяжение межреберных промежутков и западение трахеи. При наличии вязкого секрета на месте стеноза, дыхание может сопровождаться хрипящими или клокочущими звуками. Цианоз и падение сатурации кислорода являются верными признаками развивающейся дыхательной недостаточности. д) Диагностика и осмотр. В первую очередь родители и ребенок предъявляют жалобы на стридор. Поскольку степень сужения дыхательных путей бывает различной, в первую очередь необходимо определить уровень компенсации дыхательной функции. При наличии дыхательной недостаточности медицинская помощь должна быть оказана незамедлительно. Если экстренных действий не требуется, необходимо уточнить данные о наличии в анамнезе интубации, хирургических вмешательств на дыхательных путях, травмах органов дыхания. Необходимо собрать сведения о течении родов и проведении дыхательной поддержки после них. Также нужно уточнить, как влияют эпизоды респираторных заболеваний на стридор/нарушения дыхания. Иногда помочь с постановкой диагноза помогают сведения о нарушениях приема пищи. Осмотр в первую очередь сосредотачивается на органах дыхания. Необходима аускультация. Основным инструментом диагностики является фиброларингоскопия, она должна выполняться всем детям, за исключением находящихся в тяжелом состоянии (им исследование проводится в операционной, сразу после которого возможно выполнение необходимых лечебных мероприятий). И хотя осмотр подскладочного отдела при помощи гибкого эндоскопа возможен не всегда, с его помощью можно диагностировать стеноз и исключить наличие других заболеваний, также сопровождающихся стридором. Как правило, большинству детей с подскладочным стенозом необходимо выполнение микроларингоскопии и бронхоскопии под общей анестезией. В некоторых случаях помогают в постановке диагноза радиограммы шеи в прямой и боковой проекциях, КТ-флуороскопия, МРТ. Проводится диагностика в отношении ГЭРБ как одного из хорошо известных факторов, утяжеляющих течение стеноза. Часто у детей, которых интубируют по поводу подскладочного стеноза, в прошлом уже были попытки экстубации (зачастую безуспешные). Важно уточнить продолжительность предыдущих интубаций, показания к ним, размер использовавшихся интубационных трубок. Также собираются сведения о недоношенности, имеющихся заболеваниях сердца и легких; таким детям осмотр дыхательных путей проводится в контролируемых условиях операционной (микроларингоскопия, бронхоскопия). Чаще всего в подскладочном пространстве обнаруживают грануляции, отек, эрозии слизистой. Оценивается степень утечки воздуха у интубационной трубки, результат сверяется с нормой. е) Ключевые моменты:
– Также рекомендуем “Лечение подскладочного стеноза гортани у ребенка – варианты операций” Оглавление темы “Болезни гортани у детей”:
|
Источник

В детской медицинской практике существует ряд патологических состояний, которые требуют проведения неотложной медицинской помощи. К одной из таких патологий относится стеноз гортани.

Что это такое?
Сильное сужение гортани и называется стенозом. Это патологическое состояние может возникнуть в любом возрасте. Обычно развитие заболевания происходит стремительно. К развитию стеноза могут приводить самые разнообразные причины. Наиболее опасна данная патология у новорожденных малышей и грудничков.
Гортань — это орган, который отвечает за появление голоса. Активное участие в этом принимают голосовые связки, которые расположены внутри данного анатомического элемента. Сужение или стеноз голосовой щели, которая в норме имеется в гортани, и приводит к появлению у ребенка опасных симптомов дыхательных нарушений.

Некоторые врачи используют также и другие термины, обозначающие данное патологическое состояние у малышей. Они называют такое сужение также стенозирующим ларинготрахеитом или острым стенозом гортани. Данные термины во многом объясняют суть и механизм развития неблагоприятных симптомов у малыша.
Малыши имеют несколько функциональных и анатомических особенностей развития их организма. Это объясняет механизм развития патологического сужения голосовой щели.
Слизистые оболочки, выстилающие дыхательные органы, хорошо кровоснабжаются и тесно связаны с лимфоидными образованиями. Это приводит к тому, что любая попавшая в организм инфекция способна приводить к развитию сильного сужения голосовой щели.

Обилие лимфоидной ткани в подслизистом пространстве голосового аппарата способствует развитию у заболевшего малыша сильного отека и набухания поврежденных тканей.
Особенно опасны такие проявления у малышей в возрасте 2-6 месяцев жизни. В этом случае течение заболевания может быть крайне неблагоприятным. Без оказания своевременной медицинской помощи малыш может даже умереть.
Гортань у детей имеет довольно маленький размер и по форме напоминает «воронку». Расположение голосовых связок у малышей совсем не такое, как у взрослых. У них они находятся несколько выше.
Диаметр голосовой щели у малышей также несколько меньше. Это способствует тому, что стеноз гортани у них развивается намного быстрее и опасен развитием самых опасных осложнений.


В течение своего развития заболевание может последовательно распространяться на несколько рядом расположенных анатомических элементов. Процесс начинается с голосовой щели. Затем он переходит на подголосовое пространство и переднюю стенку гортани. В этом случае врачи говорят о протяженном патологическом сужении. Вовлечение в патологический процесс задней стенки органа приводит к развитию заднего стеноза.
Если повреждаются ткани гортани по кругу, то такой клинический вариант заболевания называется круговым сужением. В этом случае течение заболевания уже заметно ухудшается.
Огромный процесс вызывает развитие тотального стеноза. Это состояние является крайне опасным, так как приводит к развитию моментальной острой дыхательной недостаточности. Без оказания медицинской помощи такая патология может привести даже к летальному исходу.

Причины
К развитию патологического сужения голосовой щели могут приводить самые разнообразные причины. Воздействие их может разным по длительности, в некоторых случаях достаточно лишь короткого и интенсивного воздействия.
Степень выраженности неблагоприятных симптомов во многом зависит от исходной причины, которая привела к развитию данного патологического состояния у ребенка. Самые частые причины появления стеноза у малыша — инфекционные патологии. К их развитию могут приводить самые различные бактерии и вирусы.

Стеноз становится довольно частым осложнением острого ларингита. Это патологическое состояние, как правило, вызывается у детей стафилококковой или стрептококковой флорой. Гораздо реже к появлению неблагоприятных симптомов ларингита приводят вирусные инфекции.
К развитию патологического сужения голосовой щели у малышей довольно часто приводят парагрипп, скарлатина, дифтерия, грипп, сыпной тиф и другие инфекционные патологии. Эти заболевания также опасны развитием выраженного интоксикационного синдрома, который проявляется повышением температуры тела у ребенка и развитием сильной общей слабости.


Травматическое повреждение гортани также может привести к развитию у крохи опасных симптомов острой дыхательной недостаточности. Такому патологическому состоянию у новорожденных деток способствуют неправильно проведенные роды.
Операции на щитовидной железе могут вызвать у малыша опасные осложнения, проявляющиеся развитием сильного патологического сужения голосовой щели.


У самых маленьких пациентов причиной стеноза гортани также довольно часто становится попадание инородных предметов в дыхательные пути. Закрыть просвет бронха у ребенка может даже маленькая деталька игрушки, которую малыш вертит в руках.
Такая особенность обусловлена у малышей довольно узким просветом бронхов. Попавший в дыхательные пути предмет может привести к асфиксии – выраженному сужению гортани и полному прекращению дыхания. В этом случае требуется оказание неотложной медицинской помощи для того, чтобы спасти жизнь ребенка.

Врожденные болезни трахеи также могут привести к развитию у ребенка сильного сужения голосовой щели. В этом случае неблагоприятные клинические признаки стеноза появляются уже новорожденных малышей уже в первые часы после рождения.
Как правило, лечение выраженных анатомических дефектов строения гортани проводится только с помощью проведения хирургических операций. Решение о необходимости проведения операции принимает оперирующий детский отоларинголог.
Аллергии также могут проявиться у ребенка развитием выраженного стеноза гортани. В большинстве случаев к этому состоянию приводит попадание аллергенов воздушно-капельным путем.


Пищевые и химические вещества становятся частой причиной развития выраженного сужения голосовой щели у ребенка. Для улучшения дыхания в этом случае требуется полное исключение попадания аллергенов в детский организм и назначение антигистаминных или гормональных препаратов. Аллергические патологии, по статистике, чаще всего развиваются у малышей в возрасте 5-12 лет.
Гнойные образования, которые появляются в области шеи, могут переходить также на внутренние участки гортани, вызывая тем самым там сильное воспаление. Это приводит к тому, что у ребенка сужается просвет голосовой щели и существенно нарушается дыхание. Течение гнойных заболеваний, как правило, достаточно тяжелое и протекает с развитием самых неблагоприятных симптомов.
В некоторых случаях для устранения гнойников на шее требуется проведение хирургического лечения.


Виды
В своей практике врачи пользуются самыми различными классификациями, которые включают в себя огромное многообразие разных клинических вариантов болезни.
По времени появления неблагоприятных симптомов все стенозы могут быть острыми и хроническими. Впервые возникшее сужение голосовой щели у малыша в результате воздействия различных причин называется острым. Обычно его течение наиболее опасное и довольно часто осложняется развитием острой дыхательной недостаточности.


О подостром процессе говорят в том случае, если неблагоприятные симптомы сохраняются на протяжении 1-3 месяца. Прогноз течения данного клинического вида заболевания, как правило, более благоприятный. При назначении правильного лечения все симптомы обычно полностью исчезают. В некоторых случаях может произойти хронизация воспалительного процесса.
Если патологическое сужение голосовой щели у малыша сохраняется более трех месяцев, то в этом случае врачи говорят уже о хроническом процессе. Обычно этот клинический вариант болезни появляется у малышей, имеющих какие-то врожденные аномалии строения дыхательных путей.
Вторичная патология, которая способствует сохранению суженного просвета голосовой щели, также может приводить к развитию у ребенка хронического варианта стеноза гортани.


Детские отоларингологи выделяют также несколько клинических форм заболевания. Каждая из них имеет свои особенности в развитии и степени проявления неблагоприятных симптомов.
В своей практике врачи используют самые разнообразные таблицы, в которых внесены основные особенности развития каждой формы данного патологического состояния.


С учетом причины, которая привела к появлению сужения голосовой щели, все стенозы могут быть разделены на следующие группы:
- Паралитические. Возникают у малышей несколько чаще, чем у взрослых. Как правило, развиваются у деток, перенесших операцию на щитовидной железе или в области других образований на шее. Патологическое сужение в этом случае возникает вследствие повреждения голосового нерва при проведении хирургического лечения.
У некоторых малышей может развиться постинтубационный стеноз, который возникает после неправильно проведенной интубации трахеи.


- Рубцовые. Могут возникать как после травматических воздействий, так и после проведенных на шее операций. Травматическое повреждение слизистых оболочек во время проведения хирургических разрезов приводит к тому, что образуется много рубцовой ткани. Такие рубцы стягивают голосовую щель, что способствует изменению ее диаметра. Длительно текущие инфекционные заболевания также могут привести к развитию у ребенка рубцовых изменений.


- Опухолевые. Являются крайне неблагоприятным вариантом развития заболевания. Сужение голосовой щели в этом случае развивается вследствие разрастания опухолевой ткани. Сильный папилломатоз гортани также является провоцирующей причиной развития крупных новообразований, которые во время своего роста вызывают изменение просвета голосовой щели.


- Аллергические. Проявляются у малышей, имеющих индивидуальную чувствительность к развитию аллергии. Спровоцировать стеноз гортани могут самые разнообразные аллергены. К наиболее частым у детей относятся: укусы различных насекомых, вдыхание пыльцы растений, некоторые химические вещества и продукты питания.


Симптомы
Выраженность клинических признаков патологического сужения голосовой щели может быть самым разным. Это зависит от многих исходных факторов:
- возраста ребенка;
- наличие у него сопутствующих хронических заболеваний;
- причина, которая привела к сужению гортани.


Интенсивность симптомов усиливается по мере сужения просвета голосовой щели. Так, врачи выделяют несколько стадий развития данного патологического состояния:
- 1 степень. При сужении 1 степени у малыша нарушается дыхание. Этот клинический вариант болезни также называется компенсированным, так как имеет весьма хороший прогноз. В этой стадии заболевания у малыша нарушается голосообразование. Голос ребенка становится более хриплым.


- 2 степень. Сужение 2 степени сопровождается уже более яркими неблагоприятными симптомами. Этот вариант болезни называется субкомпенсированным. Малыш становится чрезмерно возбужденным, чаще дышит, его кожные покровы приобретают ярко-красную окраску. Дыхательные движения в этом случае становятся хорошо видными со стороны.
У малыша «западают» некоторые участки грудной клетки, которые расположены между ребрами.


- 3 степень. Самый неблагоприятный вариант развития данного патологического состояния — сужение 3 степени. Это форма болезни называется также декомпенсированной. В таком состоянии ребенок может быть как крайне возбужден, так и полностью заторможенным. Кожные покровы начинают сильно бледнеть, а область носогубного треугольника и губы приобретают синий оттенок. В наиболее тяжелых случаях ребенок может даже полностью потерять сознание.


Асфиксия
Самая крайняя стадия развития заболевания называется асфиксией. Это наиболее опасное состояние, особенно для малышей. Характеризуется данное патология полным прекращением дыхания. В отсутствии поступления кислорода клеточки головного мозга начинают гибнуть.


Если не оказать экстренной помощи, то малыш может умереть от острой дыхательной и сердечной недостаточности.
Неотложная помощь
Родителям следует помнить, что появление у ребенка признаков нарушения дыхания является экстренным показанием для того, чтобы вызвать неотложную скорую помощь. Это необходимо сделать прежде, чем предпринимать какие-либо попытки и действия, чтобы быстро снять возникший приступ.
После звонка в «скорую» родителям следует прежде всего стоит постараться успокоиться и ни в коем случае не паниковать! «Холодный» разум — это необходимое условие для оказания помощи своему малышу в такой сложной ситуации.

Во время ожидания врача постарайтесь успокоить кроху. Для этого можете взять ребенка на руки. Постоянно наблюдайте за состоянием своего малыша. Откройте все форточки и двери в детском помещении, чтобы обеспечить приток свежего воздуха и кислорода в комнату. В холодное время года оденьте на ребенка теплую кофточку и штанишки, чтобы его не простудить.
Первая помощь со стороны родителей заключается лишь в проведении не специфических действий, которые будут направлены на некоторое улучшение самочувствия ребенка.

Малышам, у которых стеноз гортани развился по причине выраженных инфекционных заболеваний, протекающих с высокой температурой, можно дать жаропонижающие и противовоспалительные препараты. Такая доврачебная помощь применяется только при стойком фебрилитете.
Для уменьшения отека дыхательных путей и улучшения дыхания используются антигистаминные средства. К таким средствам относятся: «Кларитин», «Супрастин», «Лоратадин», «Зиртек» и многие другие. Используются они обычно на протяжении 5-7 дней. Более длительное использование препаратов обязательно обсуждается с лечащим врачом.


Лечение
Терапия стеноза гортани проводится только лечащим врачом. В большинстве случаев данное патологическое состояние лечится в стационарных условиях. Для этого применяется целый комплекс различных лекарственных средств.
При более тяжелом течении заболевания малыша госпитализируют в отделение интенсивной терапии и реанимации. Если причиной патологического сужения голосовой щели стала бактериальная инфекция, то в схему лечения обязательно вносятся антибактериальные средства, обладающие широким спектром действия.

Кратность использования, суточную дозировку, способ введения и длительность курса проводимой антибиотикотерапии выбирает лечащий врач.
При некоторых хронических формах стеноза для улучшения дыхания заболевшим малышам проводятся специальные ингаляции. Для этого, как правило, используются щелочные препараты или изотонический раствор натрия хлорида. Количество необходимых процедур может быть самым разным. Обычно для достижения положительного эффекта проводится 12-15 ингаляций.


При тяжелом течении стеноза гортани положительным эффектом обладают глюкокортикостероиды. Дозировка дексаметазона подбирается индивидуально с учетом возраста и веса заболевшего малыша.
При более легком течении могут назначаться гормональные средства в виде ингаляций и аэрозолей. «Пульмикорт» позволяет улучшить показатели внешнего дыхания и способствует улучшению общего самочувствия ребенка.
Во время острого периода заболевания всем заболевшим малышам рекомендуется соблюдать специальную диету. Основа такого лечебного питания — кисломолочные продукты, а также овощи и фрукты. Все блюда готовятся на пару, запекаются или отвариваются. Жирные и трудно перевариваемые продукты из детского меню при этом полностью исключаются.


После острого периода болезни проводится комплекс реабилитационных мероприятий. Он необходим для ликвидации остаточных симптомов и улучшения общего самочувствия малыша.
Походы в соляную пещеру, различные физиотерапевтические процедуры и закаливание — это отличные методы восстановить дыхание и укрепить иммунитет малыша.
Дополнительную информацию, касающуюся этого вопроса, вы можете узнать в следующем в