Слюнотечение понос и температура у ребенка
Комментарии
Т.В. Казюкова1, Т.А. Дудина1, В.К. Котлуков2 , Н.Н. Шевченко3, В.Д. Русакова3
1 Кафедра факультетской педиатрии №1 ГБОУ ВПО РНИМУ им. Н.И. Пирогова МЗ РФ, Москва;
2 ГБОУ ВПО «Российский университет дружбы народов», Москва;
3 ГБУЗ Морозовская детская городская клиническая больница Департамента здравоохранения г. Москвы
Период прорезывания молочных зубов является достаточно напряженным моментом в жизни маленького ребенка и его родителей, доставляя немало тревог, и тем, и другим. До настоящего времени не только среди родителей, но и части медицинских работников существует мнение, что именно прорезыванием зубов могут быть обусловлены такие, в частности, симптомы, как боль, отечность десен, ринит, лихорадка, диарея и ряд других.
В подавляющем большинстве случаев прорезывание зубов у детей начинается в возрасте 4-7 месяцев и происходит в более или менее определенной последовательности: резцы, премоляры, клыки, моляры (рис. 1).
Рис. 1. Схема прорезывания молочных зубов у детей

Обычно к 1 году ребенок имеет 8 резцов, а завершается прорезывание всех 20 молочных зубов примерно к 3 годам. Небольшие отклонения от этих сроков не должны вызывать тревогу, поскольку этот процесс очень индивидуален и зависим от многих факторов: характера питания матери во время беременности, качества потребляемой воды, рациона питания самого ребенка, климатогеографической зоны проживания. Играет роль наследственность, поскольку существует генетическая связь между тем, как и когда появляются зубы у детей и их ближайших родственников (особенно по линии матери).
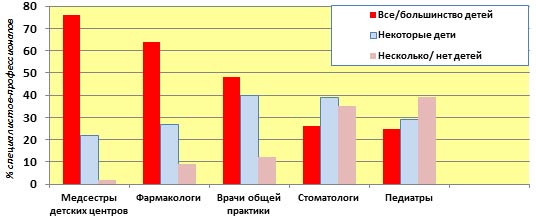
Хотя прорезывание зубов – естественный физиологический процесс, почти все дети в этот период испытывают дискомфорт и беспокойство, становятся капризными. Среди педиатров сегодня существует практически единодушное мнение, что симптомы прорезывания зубов не являются специфическими для данного состояния. Так, Wake M. et al. [1] провели одно из самых надежных исследований, которое не выявило заметной ассоциации между прорезыванием зубов и системными симптомами, и оценили, на основании анкет 5 групп специалистов, частоту конкретных симптомов, связанных с прорезыванием зубов у младенцев (рис. 2).
Рис. 2. Частота (%%) выявляемости симптомов при прорезывании молочных зубов, по оценке каждой из профессиональных групп специалистов [1].

Peretz B. et al. [2] наблюдали в клинике 585 детей (145 – с прорезыванием зубов, 357 – контрольная группа вне периода прорезывания) в возрасте 6-30 месяцев и показали, что у 40% детей основной группы прорезывание зубов было бессимптомным, в то время как в контрольной группе – у 93%. Остальные 60% детей основной группы имели хотя бы один из следующих симптомов: слюнотечение (32%), лихорадка >38,0°C (25%), диарея (35%).
Cunha R.F. et al. [3], проанализировав карты осмотра 1813 детей в возрасте 0-3 лет в стоматологической клинике, сообщили, что 95% детей имели некие симптомы, связанные с прорезыванием зубов, среди которых превалировали зуд десен и раздражительность.
Swann I.L. [4], осмотрев 50 детей, поступивших в больницу с жалобами родителей на симптомы прорезывания зубов, установил, что у 48 из них (96%) не было отклонений в состоянии здоровья, но в двух случаях диагностированы тяжелые инфекции, в том числе у одного малыша – бактериальный менингит.
Tighe M., проведя мета-анализ 21 статьи по прорезыванию зубов (глубина проработки 1966-2006) и обнаружив лишь 6 работ, где изучались системные симптомы и их связь с прорезыванием зубов [5], пришел к заключению, что целый ряд симптомов появляется одновременно с прорезыванием зубов, однако нет полного перечня выявленных симптомов, которые могут надежно дифференцировать прорезывание зубов от любых других возможных причин.
Одно из самых крупных на сегодня проспективных исследований, где в течение 7 месяцев наблюдали за 125 младенцами, начиная с возраста 4 месяцев до 1 года, было выполнено Macknin M.L. et al. [6]. Авторы установили значимые (р<0,01) взаимосвязи прорезывания зуба с появлением таких симптомов, как желание грызть/кусать различные предметы, слюнотечение, сыпь на лице, раздражительность и повышением температуры тела (у всех <38,3°C). При этом у 35% детей никаких симптомов не было; у 20% – симптомы чаще отмечались в период прорезывания зубов, чем в другое время. Любые из указанных выше симптомов отмечались значительно чаще в четыре дня до появления зуба, в день прорезывания и через 3 дня после этого, что позволило авторам назвать это «8-дневное окно» периодом прорезывания. Они подчеркивают, что диарея, кашель, рвота, лихорадка >38,5°C не связаны с прорезыванием зубов, а чаще всего обусловлены инфекцией. В данном проспективном исследовании не удалось выявить симптомы, которые могут надежно предсказывать прорезывание зубов.
К перечню симптомов, которые ассоциируют с прорезыванием зубов или присоединением интеркуррентного заболевания, на фоне которого будет происходить это событие, следует добавить ряд анатомо-физиологических особенностей детей грудного и раннего возраста. Прежде всего, это состояние иммунной системы (созревание противоинфекционного иммунитета заканчивается к 1,5-3 годам, когда завершается переориентация иммунного ответа с Th-2 на Th-1 тип иммунного реагирования; высокая пролиферативная активность лимфоцитов с преобладанием фракции наивных лимфоцитов, незавершенный фагоцитоз, снижение содержания антител, полученных ребенком внутриутробно от матери, низкая продукция секреторного компонента IgA и др.), нестабильность состава биоценоза слизистой оболочки полости рта, бронхов и легких; строение тубарного аппарата и др. [7-9].
Признаки и симптомы, которые часто приписывают прорезыванию зубов, можно представить в виде следующей таблицы (цит. по [10] с собственными дополнениями):
| Сводные данные из [2, 6, 10-13] | |
| – чрезмерное слюноотделение – периоральная сыпь – появление желания грызть различные твердые предметы или держать пальцы во рту; – возбуждение – расстройство кишечника, включая диарею, запоры, жидкий стул – кишечные колики – кашель, насморк – потирание ушей, щеки – покраснение лица – лихорадка не выше 38°С – воспаление/отечность десен – снижение аппетита/отказ от жидкостей – недомогание – пронзительный плач | – средний отит – болезненность и отечность рта – неприятный зловонный запах мочи – дыхательные проблемы, включая насморк, бронхоспазм, гиперемию и инфекции горла – средний отит – первичный герпетический гингивостоматит – выраженное беспокойство – длительный плач – судороги – кожная сыпь (кроме лица) – нарушения сна, бессонница – рвота – потеря веса |
Как уже указывалось ранее, диагноз прорезывания зубов – это диагноз исключения.
Когда у ребенка будут исключены альтернативные причины (прежде всего, инфекции), следует помочь малышу справиться с прорезыванием зуба. Это потребует терпения от родителей – надо чаще брать ребенка на руки, ласкать, отвлекать от боли и дискомфорта интересными игрушками, занятиями, музыкой, прогулками. Обычно «период прорезывания» длится от 2-3 до 8 дней [6], и лучший способ облегчить боль – это отвлечь ребенка от нее, переключив его внимание.
Дети, находящиеся на естественном вскармливании, в дни прорезывания просят грудь чаще, чем в обычные дни, и не надо им в этом отказывать, поскольку это успокаивает ребенка и дает уверенность, что он всё преодолеет. Не стоит в эти дни менять график кормлений или пытаться отлучить ребенка от груди, не следует вводить новые виды прикорма. В этот период дети часто испытывают желание погрызть или пожевать что-нибудь, что помогает им облегчить неприятные ощущения, для чего подойдут специальные резиновые кольца или игрушки, которые можно охладить в холодильнике перед тем, как дать ребенку. Ребенку можно предложить погрызть сухарик, сушку, детское печенье, дать охлажденные детский йогурт, фруктовое пюре.
Слюнотечение, повышение температуры тела, желание кусаться, сыпь на лице от раздражения слюной, а также появление насморка, влажного кашля и разжиженного стула на фоне прорезывания зубов наблюдается у 35-60% малышей [2,3,6].
Повышение температуры тела (которая, обычно, не превышает 37,4-38°С и длится не более 1-2 дней) при прорезывании зубов обусловлено выделением биологически активных веществ в зоне роста зуба (зубов). Если повышение температуры у ребенка превышает 39°С или длится более 2 дней, следует показать его врачу, а для снижения температуры использовать только безопасные, разрешенные к применению у младенцев лекарственные средства (ЛС): ибупрофен, парацетамол, давая их точно в той дозировке, которую назначил педиатр и указана в инструкции к препарату.
Выделения из носа во время прорезывания зубов носят слизистый характер, длятся не более 3-5 дней и связаны с повышенным выделением слизи железами полости носа. Лечение ринита в период прорезывания можно проводить с помощью элиминационно-ирригационной терапии, включающей промывание носа изотоническим раствором морской воды (Маример, Аквамарис и др.) и закапывание детских безопасных комплексных деконгестантов на основе оксиметазолина – 1-2 раза в сутки.
Кашель во время прорезывания зубов обусловлен, как правило, скоплением в верхних дыхательных путях выделяющейся в большом количестве слюны. Кашель влажный и грубый, достаточно продуктивный, редкий, усиливающийся в положении лежа. Лечения кашля на фоне прорезывания зубов обычно не требуется, он проходит самостоятельно сразу после прорезывания зуба, но могут пригодиться безопасные гомеопатические сиропы, облегчающие отхождение мокроты (например, Стодаль и др.).
Родители, у которых возникают сомнения в том, что насморк/кашель у ребенка связаны с прорезыванием зубов, обязательно должны проконсультироваться с врачом, чтобы избежать тяжелых осложнений.
Хотя часть авторов считает, что диарея не может быть связана с прорезыванием зубов. Тем не менее, по опросу медиков и родителей примерно у 10-35% детей отмечается появление разжиженного стула, кратность которого может доходить до 3-4 раз/сутки, а длительность диареи не превышает 1-3 дней [2,3,5]. Разжижение и учащение стула во время прорезывания зубов объясняют большим объемом выделяющейся слюны, ускоряющей перистальтику кишечника. Но если стул стал более частым и водянистым, в нем появились слизь и/или зелень, прожилки крови – ребенка срочно надо показать врачу, это не «симптом прорезывания зубов».
Выраженная болезненность и отечность десен, которая сопровождается плачем, беспокойством, отказом ребенка от еды, может потребовать использования специальных местных обезболивающих гелей. Они могут содержать бензокаин (с осторожностью, поскольку он может привести к метгемоглобинемии [14]); лидокаин (Дентитокс, Калгель, Камистад – в комплексе с цветками ромашки, содержит этанол!) или холина салицилат. Действие последних ЛС (Мундизал, Холисал) ассоциировано с аспирином и может вызвать синдром Рейе у восприимчивых детей, особенно у реконвалесцентов вирусных инфекций или при использовании в комбинации с другими НПВП [10]. Tsang A.K.L. сообщает, что гель с 5% лидокаином производит анестезию в течение 2-5 мин продолжительностью 10-20 мин, но риски и побочные эффекты от их ненадлежащего или длительного применения перевешивают потенциальные выгоды. Далее она утверждает, что не следует упускать из виду «эффект плацебо»: например, нанесение 20% геля из бензокаина в полиэтиленгликоле дает лишь незначительное преимущество (90% эффект), по сравнению с применением плацебо (60% эффективность по устранению боли) [10].
В связи с более серьезным отношением медицинского сообщества к вопросам о побочных эффектах многих ЛС, в последнее время все большее число врачей обращают внимание на практическое гомеопатических лекарственных средств [15, 16]. За более чем 200-летний период применения гомеопатических ЛС, выпуск которых в настоящее время осуществляется не кустарно, а в современных промышленных лабораториях с высокотехнологическим контролем качества продукции, отношение врачей к натуропатическим ЛС кардинально изменилось. Это обусловлено тем, что гомеопатические ЛС не имеют противопоказаний и возрастных ограничений, не вызывают побочных эффектов, могут использоваться длительно в комплексе с другими лекарственными ЛС.
Примером такого ЛС, с 1994 года с успехом используемого в педиатрической практике для облегчения симптомов, связанных с прорезыванием зубов у детей, может служить комплексный гомеопатический препарат, зарегистрированный в России под названием «Дантинорм Бэби» (Лаборатория Буарон, Франция). В его состав входят известные лекарственные растения: 1) Chamomilla vulgaris (ромашка аптечная) – для снятия раздражительности и повышении температуры; 2) Phytolacca decandra (индийский плющ), применяется при болях и воспалении десен; 3) Rheum offinale (ревень лекарственный), применяется при нарушении пищеварения. Комплекс хорошо известных, изученных и издавна используемых фитотрав, является препаратом первого выбора для педиатров во Франции (2012г.), где его знают 87% мам под названием «Camilia» и широко применяют при первых симптомах прорезывания зубов у малышей. Поскольку препарат обладает комплексным воздействием, он быстро снимает/уменьшает такие неприятные симптомы, как воспаление десен, температуру, плаксивость, ринорею, нарушение пищеварения, возвращая комфорт ребенку и минимизируя фармакологическую нагрузку.
К несомненным преимуществам препарата Дантинорм Бэби – единственного ЛС подобного рода для приема внутрь – следует отнести его простоту и удобство в применении, т.к. препарат выпускается в дозированных полиэтиленовых разовых контейнерах, которые мама может взять с собой и дать ребенку, где бы она ни находилась. Препарат следует давать между кормлениями, 2-3 раза в день в течение 3 дней. До настоящего времени не зарегистрировано ни одного случая побочных действий препарата и/или аллергических реакций, он может сочетаться с приемом других ЛС, не содержит анестетиков и консервантов. Согласно результатам маркетинговых исследований (Франция, 2012), 90% мам, которые давали своим детям Дантинорм Бэби, купят его повторно (www.Toluna.com).
Еще раз хотим подчеркнуть, что, несмотря на то, что в определенных случаях связь между ухудшением состояния ребенка и появлением зубов практически очевидна, большинство врачей не включают повышение температуры тела, появления насморка, кашля, диареи в список возможных проявлений прорезывания зубов. И это вполне объяснимо, поскольку прорезывание молочных зубов приходится на период от 4 до 36 месяцев, что совпадает с периодом наибольшего риска развития различных инфекций, с которыми сталкивается растущий ребенок. Приписывать прорезыванию зубов каждый эпизод подъема температуры, кашля, насморка, диареи – ошибочно. В классической статье Bennett H.J. и Brudno D.S. намеренно утрировали недостатки исследований, посвященных данной теме, указав на отсутствие научно обоснованной практики в контроле симптомов прорезывания зубов. «Зубы во время прорезывания, будь то молочные или постоянные, не “вылезают” через кость, соединительную ткань и эпителий полости рта, а формируются путем костного ремоделирования» [17].
Врачи и родители наших маленьких пациентов должны иметь рациональные, а не конфликтующие советы, поэтому необходимо поддерживать и поощрять дальнейшие исследования по вопросам прорезывания зубов с целью разработки единой тактики в отношении ухода за младенцами в этот сложный период, лечения и профилактики возможных нарушений в состоянии здоровья малышей. Мы убеждены, что если ребенок болен, он должен быть осмотрен врачом для исключения других патологических причин возникновения многочисленных симптомов, приписываемых «прорезыванию зубов». Это поможет оказать ребенку надлежащую и своевременную помощь, избежать тяжелых осложнений.
Список использованной литературы
- Wake M., Hesketh K., Lucas J. Teething and tooth eruption in infants: a cohort study. Pediatrics. 2000; 106: 1374–1378.
- Peretz B., Ram D., Hermida L., et al. Systemic manifestations during eruption of primary teeth in infants. J Dent Child. 2003; 70: 170–173.
- Cunha R.F., Pugliesi D.M., Garcia L.D., et al. Systemic and local teething disturbances: prevalence in a clinic for infants. J Dent Child. 2004; 71: 24–26.
- Swann I.L. Teething complications, a persisting misconception. Postgrad Med J. 1979; 55: 24–25.
- Tighe M. Does a teething child need serious illness excluding? Arch Dis Child. 2007; 92: 266–273.
- Macknin M.L., Piedmonte M., Jacobs J., Skibinski C. Symptoms associated with infant teething: a prospective study. Pediatrics. 2000; 104: 747–752.
- Богомильский М.Р., Чистякова В.Р. Детская оториноларингология. М.: ГЭОТАР-Медиа, 2001.
- Bousquet J., Fiocchi A. Prevention of recurrent respiratory tract infections in children using a ribosomal immunotherapeutic agent. A clinical review. Pediatric Drugs. 2006; 8 (4): 235-243.
- de Martino M., Balloti S. The child with recurrent respiratory infections: normal or not? Pediatric Allergy and Immunology. 2007; 18 (suppl. 18): 13-18, ISSN 0905-6157.
- Tsang A.K.L. Teething, teething pain and teething remedies. Int Dent (Aus Ed). 2010; 5 (4): 14-28.
- McDonald R.E., Avery D.R., Dean J.A. Eruption of the teeth: local, systemic and congenital factors that influence the process. In: Dean J.A., McDonald R.E., Avery D.R. (Eds). Dentistry for the child and adolescent. 9th ed. St Louis: Mosby, 2010. pp.155-176.
- Markman L. Teething: facts and fiction. Pediatr Rev. 2009; 30 (8): e59-e64.
- Ashley M.P. It’s only teething…a report of the myths and modern approaches to teething. BDJ. 2001; 191 (1): 4-8.
- FDA Drug Safety Communication: Reports of a rare, but serious and potentially fatal adverse effect with the use of over-the-counter (OTC) benzocaine gels and liquids applied to the gums or mouth. U.S. FDA (Food and Drug Administration). April 7, 2011.
- McIntyre G.T., McIntyre G.M. Teething troubles? BDJ. 2002; 192 (5): 251-255.
- Ekins-Daukes S., Helms P.J., Taylor M.W., Simpson C.R., McLay J.S. Paediatric homoeopathy in general practice: where, when and why? Br J Clin Pharmacol. 2005; 59 (6):743-749.
- Bennett H.J., Brudno D.S. The teething virus. Pediatr infect Dis. 1986; 5: 399-401.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
- Обзор
- Симптомы гастроэнтерита у детей
- Причины
- Диагностика гастроэнтерита у детей
- Лечение гастроэнтерита у детей
- Профилактика гастроэнтерита у детей
Обзор
Рвота и понос у детей встречаются часто. Эти симптомы связаны с расстройством (воспалением) желудка и кишечника из-за вирусной или бактериальной инфекции. Вместе понос и рвота называются гастроэнтеритом (в просторечье — кишечным гриппом).
Симптомы кишечного гриппа у детей обычно проходят за 5-7 дней.
Наиболее частая причина рвоты и поноса у детей — вирус под названием ротавирус, который содержится в кале зараженного человека. Ротавирус может попасть на продукты, предметы и поверхности, если больной кишечным гриппом человек не моет руки после туалета. Таким образом происходит заражение окружающих людей.
Маленькие дети особенно уязвимы перед ротавирусной инфекцией, так как они часто забывают мыть руки после туалета или перед едой и еще не выработали иммунитет к ротавирусу. По некоторым оценкам почти каждый ребенок до пяти лет болеет ротавирусной инфекций, многие дети заражаются кишечным гриппом несколько раз в год. Наиболее подвержены ротавирусу дети до 4 лет.
Другими причинами рвоты и поноса у детей могут быть: инфекция, вызванная норовирусом или пищевое отравление, хотя они чаще встречаются у взрослых.
В большинстве случаев симптомы кишечного гриппа у детей проходят самостоятельно. Тем не менее обратитесь к врачу в следующих случаях:
- у ребенка рвота чаще 2 раз в сутки, понос чаще 5 раз в сутки или уже появились первые симптомы обезвоживания;
- у вашего ребенка возникли симптомы более тяжелого заболевания;
- однократная или двукратная рвота возникает у ребенка в течение 3 дней, а жидкий стул беспокоит уже 5 дней;
- у ребенка кровь или слизь в кале;
- ребенок недавно был за границей;
- у ребенка ослабленный иммунитет из-за хронического заболевания, например, острой лейкемии, или лечения, например, химиотерапии.
В этих случаях вызовите на дом детского врача. Если вы не можете дождаться врача, так как состояние ребенка ухудшается, позвоните по телефону скорой помощи.
Симптомы гастроэнтерита у детей
Основные симптомы гастроэнтерита — понос и рвота. Рвота должна прекратиться в течение 1-3 дней, а понос — через 5-7 дней, но у некоторых детей может длиться и до двух недель. У ребенка также могут быть и другие проявления, вызванные инфекцией, например, высокая температура (жар) и боль в животе.
Подобно гастроэнтериту — с рвоты и поноса — могут начинаться и более серьезные детские болезни. Чтобы вовремя заподозрить опасность и принять меры, обратите внимание на следующие тревожные симптомы:
- температура 38°C или выше у детей младше трех месяцев;
- температура 39°C или выше у детей старше трех месяцев;
- одышка, затрудненное дыхание;
- учащенное дыхание;
- изменение обычного психического состояния, например, спутанность сознания;
- ригидность затылочных мышц (невозможно приблизить подбородок к груди);
- припухлость в области большого родничка у малышей;
- появление сыпи в виде красных пятен, которые не бледнеют при надавливании;
- кровь или слизь в кале;
- зеленая рвота;
- интенсивная боль в животе;
- увеличение в размерах, припухлость живота;
- рвота дольше трех дней;
- понос дольше недели;
- симптомы обезвоживания, которые не проходят или усиливаются, несмотря на восполнение жидкости и прием раствора для пероральной регидратации.
Если вы замечаете любые из вышеперечисленных симптомов или признаков, немедленно обратитесь к педиатру или позвоните по телефону скорой помощи — 03 со стационарного телефона, 112 или 911 — с мобильного.
Гастроэнтерит может вызывать обезвоживание, что оказывается тяжелее самой инфекции. Очень важно знать симптомы обезвоживания, чтобы вы могли опознать их у своего ребенка:
- сухость во рту и глазах;
- отсутствие слез, когда ребенок плачет;
- запавшие глаза;
- раздражительность;
- более редкое мочеиспускание(реже одного раза в восемь часов);
- сонливость или замутненное сознание;
- холодные руки и ноги;
- бледность или мраморный рисунок на коже;
- впалый родничок (мягкий участок на голове младенца);
- учащенное дыхание.
Факторы повышенного риска обезвоживания:
- ребенок до 1 года (особенно первые 6 месяцев);
- дети, рожденные с пониженной массой тела, до 2 лет;
- жидкий стул был 5 и более раз за сутки;
- рвота была 2 и более раз за сутки;
- принятое питье тут же выходит со рвотой, ребенок не может удерживать жидкость;
- малыш отказывается от грудного молока.
Сразу же обратитесь к педиатру, если вы считаете, что у вашего ребенка обезвоживание. С помощью нашего сервиса вы можете найти клиники, где можно вызвать врача на дом и выбрать в них хорошего педиатра. Если вы не можете дождаться врача (например, состояние ребенка продолжает ухудшаться), вызовите скорую помощь. Прочитайте подробнее о том, как помочь ребенку при обезвоживании до прихода врача.
Причины
Как правило, понос и рвота у детей связаны с ротавирусной инфекцией, поражающей желудок и кишечник. Ротавирус очень заразен и часто распространяется среди детей вследствие несоблюдения правил личной гигиены. Ротавирусы препятствуют усвоению жидкости из переваренной пищи, поэтому основным симптомом этой инфекции является понос, а основным осложнением — обезвоживание.
Вирус выделяется с калом. Если больной не моет руки после туалета, вирус может попасть на продукты, предметы и поверхности, а затем — передаться другому ребенку. Пыль высохших фекалий или капли рвотных масс также могут попадать в воздух и вдыхаться детьми. Вирус способен несколько дней выживать на поверхностях или столовых приборах. Маленькие дети особенно уязвимы перед ротавирусной инфекцией, так как они часто забывают мыть руки после туалета или перед едой и еще не выработали достаточно напряженный иммунитет. Места скопления большого количества детей: детские площадки, ясли и детсады являются зонами повышенного риска распространения ротавирусной инфекции.
Более редкими причинами гастроэнтерита у детей могут быть:
- другие вирусы — например, аденовирус или норовирус;
- бактериальная кишечная инфекция — после употребления недоброкачественной пищи, зараженной стафилококками, сальмонеллой, кишечной палочкой и другими;
- паразитарные инфекции — например, лямблиоз.
Диагностика гастроэнтерита у детей
Диагностика гастроэнтерита проводится на основе симптомов вашего ребенка, но иногда может потребоваться образец кала на анализ, чтобы проверить его на наличие вирусов, бактерии или паразитов.
Специальная лабораторная диагностика (взятие анализов) требуется лишь в следующих случаях:
- если ваш ребенок недавно был за границей в регионе, где он мог заразиться более тяжелым паразитным инфекционным заболеванием;
- если понос не проходит больше недели;
- если у ребенка есть симптомы, обычно не связанные с гастроэнтеритом;
- у вашего ребенка кровь или слизь в кале;
- у вашего ребенка ослабленный иммунитет из-за хронического заболевания, например, острой лейкемии, или как побочный эффект лечения, например, химиотерапии.
В некоторых случаях помимо анализа кала, может потребоваться анализ крови или мочи, чтобы исключить другие заболевания.
Начальной диагностикой причин рвоты и поноса у детей занимается педиатр. В случае обнаружения признаков серьезной инфекции или паразитов, педиатр может направить вашего ребенка к врачу-инфекционисту. С помощью нашего сервиса вы можете найти хорошего инфекциониста самостоятельно.
Если симптомы гастроэнтерита появились у ребенка после поездки в другой регион или в зарубежные страны, особенно с теплым климатом, можно сразу обратиться к инфекционисту. С помощью нашего сервиса вы сможете быстро найти хорошего педиатра или врача-инфекциониста.
Лечение гастроэнтерита у детей
Обычно детей со рвотой и поносом можно лечить дома. В большинстве случаев гастроэнтерит (кишечный грипп) проходит через 5—7 дней.
Ухаживая за своим ребенком, примите меры для предотвращения распространения инфекции. Не пускайте ребенка в детский сад или школу в течение по меньшей мере двух суток после последнего эпизода поноса или рвоты.
Диета при гастроэнтерите. Если у вашего ребенка нет признаков обезвоживания и вероятность их развития невелика, продолжайте кормить его как обычно, грудным молоком, другими молочными продуктами или смесями.Если ребенок уже привык к твердой пище, старайтесь, чтобы он начал есть, как только рвота прекратится. Как правило, рекомендуются простые продукты, богатые углеводами — например, хлеб, рис или макароны.
Голодание не поможет быстрее прекратить понос и даже может продлить его. Не рекомендуется пить соки или газированные напитки, так как они могут усилить понос.
Пероральная регидратация. Если у вашего ребенка имеются признаки обезвоживания, помимо вышеуказанных рекомендаций, желательно использовать для отпаивания специальные средства для пероральной регидратации. Обычно они выпускаются в пакетиках и их можно купить в аптеке без рецепта. Растворите порошок в воде, согласно инструкции. Этот раствор помогает восстановить запас соли, глюкозы и других важных минералов, которые ребенок теряет вместе с жидкостью.
Если после того как ребенок выпил раствор, его вырвало, подождите 5–10 минут и дайте ему еще раствора. Пусть он пьет медленно, хороший способ — давать ему ложку раствора каждые несколько минут. Свяжитесь с педиатром, если каждый раз после приема раствора вашего ребенка рвет.
Как правило, рекомендуется давать ребенку раствор для пероральной регидратации каждый раз, когда из него выходит большой объем водянистого стула. Объем раствора будет зависеть от роста и веса ребенка. Проконсультируйтесь, какой объем раствора давать вашему ребенку, с врачом или фармацевтом. Также рекомендуемая дозировка указана в инструкции по применению. Прочитайте подробнее о лечении обезвоживания.
Другие методы лечения гастроэнтерита. Если ваш ребенок испытывает боль и у него повышена температура, дайте ему парацетамол. Маленьким детям может быть проще проглотить парацетамол в жидком виде, чем в таблетках. Детям до 16 лет не следует давать аспирин.
Как правило, средства от рвоты (противорвотные) и поноса при гастроэнтерите детям не рекомендуются , так как они могут иметь побочные эффекты.
Для лечения гастроэнтерита (кишечного гриппа) у детей также обычно не применяются антибиотики, так как в большинстве случаев болезнь имеет вирусную природу. Даже рвота и понос, вызванные бактериальной инфекций обычно проходят без антибиотиков. Самостоятельное использование антибиотиков для лечения легких вариантов гастроэнтерита повышает риск устойчивости микробов к антибиотикам. Лекарства из этой группы принимают только по назначению врача, в тяжелых случаях гастроэнтерита.
Госпитализация, как правило, рекомендуется лишь в случае, если у ребенка есть признаки сильного обезвоживания, в том числе следующие:
- притупление сознания, например, сонливость или невосприимчивость к окружающей обстановке;
- учащенное сердцебиение;
- учащенное дыхание;
- слабый пульс.
Врач может направить вас с ребенком в больницу, если лечение на дому, в том числе пероральная регидратация, не помогает и состояние малыша ухудшается (например, ребенка постоянно рвет). В больнице для восполнения потери жидкости ребенку установят назогастральный зонд (тонкую трубку через нос — в желудок), с помощью которой будут подавать жидкость и лекарства. Другой способ лечения обезвоживания в больнице — инфузионная терапия. Это введение жидкостей в вену с помощью капельницы. Большинство детей хорошо реагируют на лечение и могут быть выписаны через несколько дней.
Профилактика гастроэнтерита у детей
Так как гастроэнтерит очень легко передается от одного человека другому, важно принять меры, чтобы ваш ребенок не заразил других детей.
Следуйте данным рекомендациям, чтобы предотвратить распространение инфекции:
- следите, чтобы ребенок тщательно мыл руки перед едой и после туалета;
- тщательно мойте горшок или унитаз с дезинфицирующим средством после каждого приступа поноса или рвоты, обязательно мойте сиденье и ручку двери;
- регулярно мойте руки, особенно после того, как вы сменили ребенку подгузник или чистили горшок;
- выделите ребенку отдельные полотенца, белье, столовые приборы и посуду;
- при попадании кала на одежду или постельное белье стирайте их отдельно от других вещей при максимально высокой температуре (например, для постельного белья — 60°С или выше), сначала удалив кал.
Соблюдайте карантин:
- не пускайте ребенка в детский сад или школу в течение по меньшей мере двух суток после последнего эпизода поноса или рвоты;
- не позволяйте вашему ребенку ходить в бассейн, по крайней мере, две недели после приступа поноса — даже если у него больше нет симптомов; исследования доказали, что в течение этого периода ротавирус может передаваться другим детям через воду.
Прочитайте подробнее о профилактике распространения микробов.
Соблюдение правил гигиены питания позволит избежать поноса и рвоты в результате пищевого отравления. Выполняйте следующие действия:
- регулярно мойте руки, поверхности и посуду горячей водой с мылом;
- не храните вместе сырую и готовую пищу;
- храните продукты в холодильнике при надлежащей температуре;
- соблюдайте правила приготовления пищи;
- никогда не ешьте продукты с истекшим сроком годности.
Прочитайте подробнее о кишечной инфекции (пищевом отравлении).
Прививка от ротавирусной инфекции. Сейчас детям можно сделать прививку от ротавирусной инфекции. Вакцина дается в виде капель в рот, в три этапа. Рекомендуется прививать детей в интервале 6-32 недели. Промежуток между приемом последующих доз вакцины — 4-10 недель.
Основные побочные эффекты прививки — понос, рвота и повышение температуры тела, но они, как правило, проявляются умеренно и быстро проходят.
Возможно, Вам также будет интересно прочитать
Localisation and translation prepared by Napopravku.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: “Department of Health original content © 2020”
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
Напоправку.ру 2020
Источник