Схемы химиотерапии при раке гортани

Клинические признаки
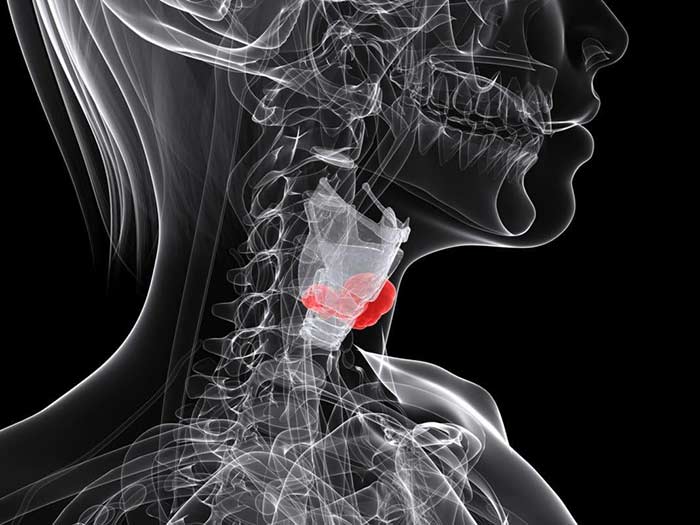
Рак гортани III стадии характеризуется распространенностью опухоли с поражением 1-3 ее анатомических отделов, без выхода за пределы органа, а также с/без поражением одного л/узла шеи (с его увеличением не более 3см). Исходя из вышеизложенного, основным признаком рака гортани третьей стадии является паралич одной или обеих голосовых складок, что может сопровождаться осиплостью или потерей голоса , а при двухстороннем поражении голосовые складки могут полностью перекрывать просвет гортани, не позволяя пациенту адекватно дышать (вплоть до асфиксии, из-за чего еще до начала лечения может выполняться трахеостомия).
При поражении же лимфатического узла шеи пациент может сам заметить появление «припухлости» на шее, которое более ничем не беспокоит (узел , как правило, безболезненный).
Дополнительными специфическими симптомами, на которые пациент может обратить внимание врача, могут быть:
- ощущение комка в горле при глотании,
- поперхивание, кашель ( в мокроте могут определяться прожилки крови)
- боль в горле в покое и при глотании
- неприятный (гнилостный) запах изо рта
Общими симптомами для многих онкологических заболеваний и , в частности, для рака гортани являются:
- повышенная до субфебрильных и фебрильных (при присоединении бактериальной инфекции) значений температура тела
- постоянное недомогание;
- анемия
- снижение массы тела
- быстрая утомляемость
- апатия, сонливость
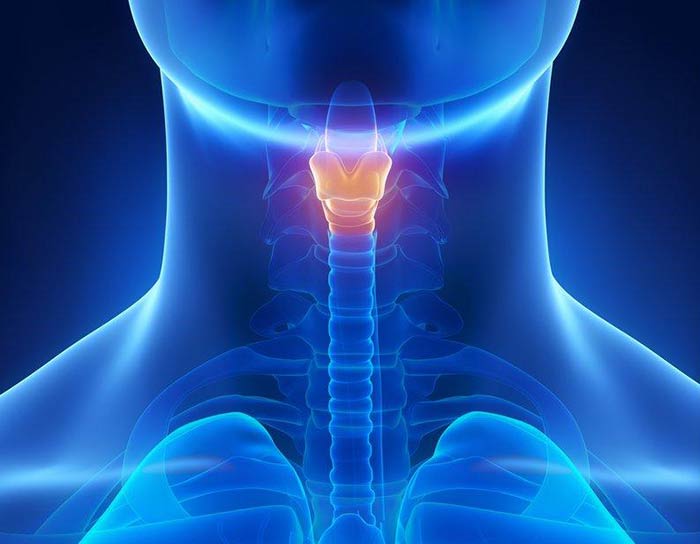
Диагностика рака на III стадии
Для проведения диагностики рака на третьей стадии врач тщательно собирает анамнез болезни со слов больного, ориентируясь в первую очередь на его жалобы.
Далее, исходя из данных анамнеза и физикального осмотра (внешний осмотр и пальпация), назначается план обследования. Основными пунктами этого плана являются следующие методы обследования:
- Непрямая и Прямая ларингоскопия (фиброларингоскопия). Последняя позволяет произвести осмотр всех отделов гортани с максимальной четкостью. Введение инструмента в гортань не причиняет какого-либо вреда больному, позволяя выполнить высококачественную фото и видеосьёмку.
- Во время фиброларингоскопии выполняется биопсия опухоли и полученные образцы тканей отправляются на гистологическое (включая иммуногистохимическое) и цитологическое исследования для постановки морфологического диагноза (чтобы понять какого строения опухоль, степень ее дифференцировки)
- УЗИ шеи и органов брюшной полости ( для исключения или определения метастазов, их локализации и размеров)
- Рентгенография органов грудной клетки ( для исключения метастазов в легких)
Современная медицина дает возможность не только диагностировать заболевание, но и выявить его особенности.
Если полученных данных врачу недостаточно для постановки диагноза или определения операбельности, то прибегают к назначению уточняющих или дополнительных методов диагностики:
- компьютерная томография (КТ) шеи, органов грудной клетки
- магнитно-резонансная томография (МРТ) шеи, органов грудной клетки, органов брюшной полости)
- Радиоизотопное исследование костей скелета
- определение связи опухоли с наличием HPV (ВПЧ) – инфекции (ВПЧ – Вирус Папилломы Человека)
- молекулярно-генетическая диагностика опухолевой ткани ( при планировании таргетной или иммунной терапии)
Вышеперечисленные диагностические методы необходимы для правильной постановки диагноза и назначения соответствующего лечения.
Лечение рака на III стадии
Среди всех больных раком гортани, обращающихся за помощью в медицинские учреждения, пациенты с III стадией составляют самую многочисленную и разнообразную по распространенности группу. В связи с чем эти пациенты являются самыми сложными в диагностике и выборе тактики лечения. Именно поэтому для борьбы с раком на третьей стадии чаще всего применяется комплексная терапия (сочетание хирургического, лучевого и лекарственного лечения). Только своевременное начало и правильное сочетание всех вышеуказанных видов лечения, как правило, позволяет добиться максимального эффекта, т.е. излечения от данного заболевания.
Хирургическое лечение
Наиболее радикальным видом лечения рака гортани продолжает оставаться хирургическое (ларингэктомия/резекция гортани + шейная лимфодиссекция). Но больше всего данное положение относится к складочной локализации опухолевого процесса и при четких границах первичной опухоли. Далее, при условии радикально выполненной операции, эффект может быть закреплен лучевой терапией. Существующие в настоящее время голосовые протезы, устанавливаемые одномоментно с удалением гортани, позволяют в максимально короткие сроки (от 2-х недель спустя от дня операции) вернуться пациенту к достойному качеству жизни без потери голоса.
Химиотерапия
При инфильтративных опухолях и распространении на надскладочный отдел наиболее эффективным признано начало лечения с химиотерапии (неоадъювантная) или сочетанного химиолучевого лечения. Стандартной схемой первой линии является TPF (таксаны, препараты платины, 5-фторурацил). Проведение одного курса занимает 4-5 дней в условиях стационара. Цикл 21 день (это означает , что от первого дня первого курса химиотерапии до первого дня второго курса должно пройти 3 недели). После 2-3 курсов назначается контрольное обследование, оценивается эффект и консилиумом определяется дальнейшая тактика. При сочетанном химиолучевом лечении во время лучевой терапии еженедельно вводятся препараты платины. Схема полихимиотерапии, дозировки препаратов и режимы введения определяются химиотерапевтом индивидуально для каждого больного, исходя из его общего состояния, показателей обследования, а также из вида и распространенности опухоли.
В ряде случаев, при условии высокой чувствительности опухоли (это выясняется в процессе лечения), излечение может наступить и без выполнения операции.
Лучевая терапия
Лучевая терапия, как и химиотерапия, в моноварианте не применяется при раке гортани III стадии. В сочетании с химиотерапией, при условии высокой чувствительности опухоли, применяется в виде радикального курса (с доведением суммарной очаговой дозы до 65-70 Гр). Лечение проводится в режиме 5 дней в неделю по РОД 2Гр/день, соответственно длится около семи рабочих недель. Режим послеоперационной лучевой терапии радиолог определяет индивидуально, исходя из факторов прогноза (определяются по данным гистологического исследования операционного материала).
Диета
Питание больного раком гортани должно препятствовать усугублению изначальных симптомов заболевания и побочных эффектов лечения, а также истощению организма. Пищу необходимо хорошо термически и механически обрабатывать, дабы она не травмировала глотку и быстро усваивалась. Температура продуктов перед употреблением должна быть близка к комнатной. Употребляемые продукты тщательно измельчаются и принимаются небольшими порциями 5-6 раз в сутки. Объем потребляемой воды не менее 2-х литров.
- слизистые протертые супы, сваренные на нежирном мясном бульоне;
- полувязкие крупяные каши, сваренные на воде пополам с молоком;
- отварные блюда из рыбы, измельченные с помощью блендера;
- овощные пюре из картофеля, моркови, тыквы, свеклы и капусты;
- фруктовые, овощные свежевыжатые соки ( исключить кислые)
- кисломолочные продукты, включая йогурты, кефир и ряженку.
Обязательно следует учесть, что пища не должна быть жареной, острой, содержать специи и приправы. Также следует отказаться от кофе, крепкого чая и алкогольных напитков.
Прогноз
Если диагноз был поставлен правильно, а лечение начато своевременно, то пятилетняя выживаемость пациентов, у которых диагностирован рак гортани на третьей стадии, составляет около 50-80%. Пациенту нужно помнить , что это зависит не только от множества вышеперечисленных факторов, включая опыт и уровень профессионализма врача, технического и медикаментозного обеспечения клиники, но и от собственного желания пациента вылечиться. Тщательное следование рекомендациям врача до, во время и после лечения не менее важны в достижении позитивного результата в борьбе с заболеванием.
Источник
«Онкология горла» — строго говоря, в медицине нет такого термина, обычно, когда его произносят, имеют в виду злокачественные опухоли гортани. Это не очень распространенный тип рака, чаще всего он развивается у курильщиков, людей, злоупотребляющих алкоголем, тех, кому приходится работать в запыленных условиях и контактировать с некоторыми канцерогенными веществами.

Наш эксперт в этой сфере:
Заместитель главного врача по лечебной работе,
врач-онколог, хирург, к.м.н.
Позвонить врачу
Существуют разные способы лечения рака гортани. Выбор тактики прежде всего зависит от стадии заболевания, локализации злокачественной опухоли, общего состояния здоровья пациента, наличия у него сопутствующих заболеваний.
Со злокачественными опухолями горла борются с помощью:
- хирургии;
- лучевой терапии;
- химиотерапии;
- таргетных препаратов;
- иммунопрепаратов.
Ищете хорошего онколога? Опытные врачи клиники Медицина 24/7 занимаются лечением рака горла на любых стадиях. Мы применяем последние достижения мировой медицины, используем новейшие препараты, зарегистрированные на территории России. Получите консультацию у нашего специалиста и узнайте, чем мы сможем вам помочь.
Всегда важно понимать цели лечения. Если на ранних стадиях рака гортани это полное удаление опухоли и достижение ремиссии, то на более поздних — замедление прогрессирования заболевания, избавление от мучительных симптомов, продление жизни больного.
Хирургическое лечение рака горла
В некоторых случаях, на ранних стадиях рака горла, бывает достаточно одного только хирургического лечения. При более обширном процессе удаление опухоли дополняют курсами химиотерапии, лучевой терапии. Объем операции зависит от стадии заболевания, локализации злокачественного новообразования, степени его прорастания в стенку органа и распространения в соседние структуры.
Варианты хирургического лечения рака горла:
- В некоторых случаях, на самых ранних стадиях, может быть выполнено эндоскопическое удаление опухоли. Такая операция не требует разрезов, хирург вводит эндоскоп и специальные инструменты через рот. Новообразование может быть удалено с помощью лазерной хирургии, но этот метод имеет существенный недостаток: лазер уничтожает ткани, и не остается образца, который мог бы быть отправлен на биопсию.
- Кордэктомия также обычно применяется при небольших опухолях на ранних стадиях. Во время операции полностью или частично удаляют голосовые связки.
- Резекция гортани — операция, во время которой удаляют часть органа. Например, может быть удалена часть, которая находится выше голосовых связок, правая или левая половина гортани (гемиларингэктомия).
- Ларингэктомия — полное удаление гортани. При этом оставшийся конец трахеи выводят наружу и формируют на шее отверстие для дыхания — трахеостому.
В некоторых случаях вместе с гортанью полностью или частично удаляют глотку.
Если во время операции хирург приходит к выводу, что рак с высокой вероятностью мог распространиться на лимфатические узлы шеи, их также удаляют — выполняют лимфодиссекцию. - Если злокачественная опухоль поражает щитовидную железу, ее также надо удалить. После такой операции больной должен пожизненно принимать препарат тиреоидных гормонов — левотироксин.
Трахеостомия показана в трех случаях. После резекции гортани она носит временный характер. Когда происходит заживление, трахеостомическую трубку извлекают, и отверстие на шее закрывают. После удаления гортани накладывают постоянную трахеостому. При неоперабельном раке, который перекрывает дыхательные пути и приводит к удушью, трахеостомию выполняют в паллиативных целях.
Если из-за рака горла человек не может принимать пищу, проводят гастростомию. Из желудка на поверхность кожи выводят отверстие для кормления. Гастростома может быть наложена временно, пока не завершится лечение рака гортани.
Лучевая терапия
Лучевую терапию применяют для лечения онкологии горла с разными целями:
- Иногда, на самых ранних стадиях, злокачественные опухоли гортани можно уничтожить с помощью облучения, не прибегая к хирургическому вмешательству.
- В качестве метода адъювантной терапии — после хирургического вмешательства. Это помогает уничтожить оставшиеся в организме раковые клетки и снизить риск рецидива.
Лучевая терапия может стать одним из основных методов лечения при поздних стадиях рака горла, когда невозможно хирургическое удаление. Облучение помогает уменьшить размеры опухоли, справиться с болью, кровотечением и другими симптомами.
Лучевая терапия гортани негативно сказывается на состоянии десен и зубов, поэтому перед началом лечения нужно пройти осмотр у стоматолога. У курильщиков хуже результаты лечения, и у них впоследствии чаще происходят рецидивы, поэтому от вредной привычки тоже рекомендуется отказаться.
Иногда лучевую терапию сочетают с химиотерапией — такое лечение называется химиолучевым. Оно более эффективно уничтожает раковые клетки, но при этом более высок риск серьезных побочных эффектов.
Химиотерапия при раке гортани
Химиопрепараты при раке гортани, как и лучевая терапия, преследуют разные цели:
- До операции (неоадъювантная химиотерапия) — сократить размеры опухоли и облегчить ее хирургическое удаление.
- После операции (адъювантная химиотерапия) — уничтожить опухолевые клетки, которые остались в организме после операции, снизить риск рецидива.
- В некоторых случаях сочетание химиопрепаратов с лучевой терапией (химиолучевая терапия) помогает избежать полного удаления гортани и сохранить речь.
- На поздних стадиях — в паллиативных целях, для борьбы с симптомами злокачественной опухоли.
Обычно применяют препараты платины (карбоплатин, цисплатин), доцетаксел, 5-фторурацил, эпирубицин, паклитаксел. Зачастую больному назначают комбинации из двух препаратов с разными механизмами действия, это помогает повысить эффективность лечения.
Химиотерапию проводят циклами. Пациенту вводят препараты, после чего его организму дают время на «передышку». Обычно продолжительность цикла составляет от 1 до 3–4 недель.
Таргетные препараты и иммунотерапия
Таргетные препараты — современная группа противоопухолевых средств, они блокируют определенные молекулы, которые необходимы опухолевым клеткам для выживания и размножения. Они действуют более прицельно по сравнению с химиопрепаратами, вызывают меньше побочных эффектов и помогают в случаях, когда классическая противоопухолевая терапия неэффективна.
В некоторых случаях при раке гортани на поверхности опухолевых клеток повышена активность
белка-рецептора
EGFR. Он заставляет раковые клетки размножаться. При этом эффективен таргетный препарат Цетуксимаб (Эрбитукс).
Иммунотерапия — еще один современный метод лечения онкологических заболеваний. Она использует ресурсы иммунной системы, чтобы бороться со злокачественными опухолями. В мировой онкологической практике при раке гортани применяются ингибиторы контрольных точек — иммунопрепараты, которые блокируют сигнальные молекулы, мешающие иммунитету распознавать и уничтожать опухолевые клетки. Используют Пембролизумаб (Кейтруда) и Ниволумаб (Опдиво).
Каковы прогнозы для пациента с раком гортани?
Пятилетняя выживаемость (процент больных, выживших в течение 5 лет с момента постановки диагноза) при разных стадиях рака гортани составляет:
- Если рак не распространился за пределы гортани — 60%.
- Если опухоль проросла в соседние органы и регионарные лимфатические узлы — 47%.
- Если имеются отдаленные метастазы — 30%.
В клинике Медицина 24/7 применяются оригинальные противоопухолевые препараты последних поколений, наши врачи работают по современным версиям международных протоколов лечения онкологических заболеваний. Даже если рак горла диагностирован на поздней стадии, когда шансы на ремиссию стремятся к нулю, можно продлить жизнь больного, улучшить общее состояние, избавить от боли и других симптомов. Свяжитесь с нами, мы обязательно постараемся помочь.
Материал подготовлен заместителем главного врача по лечебной работе клиники «Медицина 24/7», кандидатом медицинских наук Сергеевым Петром Сергеевичем.
Источник

Причины рака гортани
Плоскоклеточный рак гортани – наиболее распространенное онкологическое заболевание, поражающее эпителиальный слой органа. Злокачественный процесс поражает плоский эпителий на разных стадиях его развития, вызывая мутацию клеток, что и проявляется различными гистологическими формами заболевания. По степени ороговевания эпителиального слоя различают плоскоклеточный ороговевающий рак гортани и неороговевающий рак.
Такое разделение определяется только по результатам биопсии, которую проводит специалист. Выделить участок пораженного участка ткани можно при ларингоскопии или непосредственно при оперативном вмешательстве. Заключается процедура в извлечении сомнительного участка и дальнейшее исследование его под микроскопом.
Для достоверности диагностики наиболее благоприятным местом для забора материала является пограничный участок между патологически измененным и нормальным эпителием. Проведение исследования является необходимым для уточнения злокачественного образования и его гистологической формы.
Выбор лечебной тактики и прогнозы зависят от полученных результатов биопсии.
Неороговевающая форма плоскоклеточного рака характеризуется быстрым ростом, распространением на близлежащие ткани, ранним развитием метастазов, то есть, более злокачественным течением. Ороговевший эпителий, характеризующий другую разновидность плоскоклеточного рака, свидетельствует о более благополучном течении заболевания.
Провоцирующим фактором плоскоклеточного рака может выступить любое воспалительное заболевание, которое не поддавалось лечению. Особенно это касается пациентов с ослабленным иммунитетом. Это такие патологии, как сифилис, хронический ларингит, фарингит, ларинготрахеит. Курение, злоупотребление алкогольными напитками также являются сильными факторами раздражения для слизистой гортани, параллельно сказываются на работе иммунной системы. Потому ослабленный организм может быть подвержен злокачественному процессу и прогноз при этом неблагоприятный.
Перерастание доброкачественных опухолей в злокачественный рак также возможно. Это папилломы, лейкоплакия и другие.
Прогноз плоскоклеточного образования в большинстве случаев неблагоприятный, продолжительность жизни больного без какого-либо лечения составляет около 3-х лет. Причиной смерти выступают асфиксия, поражение жизненно важных органов, воспаление легких и другие. Пятилетний прогноз выживаемости при адекватном лечении составляет около 95% на первой стадии, на второй стадии около 75% и третья стадия – 65%.
Рак полости рта может дислоцировать на любом участке ее слизистых оболочек. Чаще всего пораженными оказываются:
- Внутренние поверхности щек, особенно на уровне линии рта;
- Нижняя часть полости рта – донышко, обратная сторона языка, слюнные железы;
- Альвеолярные отростки верхней и нижней челюсти;
- Язык;
- Небо.

Рак слизистой оболочки полости рта

При отсутствии лечения, рак быстро дает метастазы, прорастая в близлежащие ткани и поражая соседние лимфатические узлы. Не исключено и распространение злокачественных клеток и в отдаленные и жизненно важные органы нашего организма – сердце, мозг, печень, костную ткань.
Что касается форм этой угрожающей жизни патологии, то рак дна полости рта и другие его виды имеют следующие формы:
- Узловатая. Она характеризуется появлением четкого уплотнения на неизмененной слизистой, которое активно растет и увеличивается в размерах.
- Папиллярная. Появившееся уплотнение очень похоже на свисающую с места дислокации опухоль.
- Язвенная. Эта форма злокачественного новообразования в полости рта встречается чаще всего. Появившаяся на слизистой язвочка является болезненной, она не заживает и прогрессирует.

Язвенная форма рака слизистой оболочки полости рта
На начальной стадии своего развития этот недуг может «маскироваться» под прочие, менее опасные, поражения слизистой оболочки, поскольку имеет разные формы своего проявления. Насторожить должны длительно не проходящие язвы, раны и уплотнения, которые отличаются болезненностью и ростом. На нашем сайте есть фото, как выглядят разные признаки рака ротовой полости, симптомы этого недуга рассмотрим ниже.
Сложность выявления заболевания на ранних стадиях связана с тем, что первые признаки патологических изменений сходны с заболеваниями простудного характера. На первых стадиях болезнь легко спутать с симптомами обычной простуды. Человек испытывает першение и боль в горле, зев раздражается, могут наблюдаться небольшие хрипы в голосе.
В большинстве случаев наблюдаются следующие изменения:
- появляется боль в области гортани, наблюдаются изменения в тембре голоса;
- происходит нарушение дыхания, наблюдается кровоточивость;
- кожа деформируется на шее и в области лица, меняется структура кожного покрова;
- в моменты приема пищи и глотания боль в области гортани усиливается;
- во рту появляется неприятный запах;
- появляется сухой раздражающий кашель;
- ощущается наличие кома в горле.
С развитием заболевания человек начинает терять вес, он ощущает слабость и апатию. В результате обострения кариеса могут выпадать зубы. При метастазировании вбок происходит поражение черепного нерва, в результате чего больной теряет слух. Распространение рака гортани в другие органы редки и наблюдается только в 4% случаев, когда происходит поражение легких и пищевода.
Степени рака гортани
На сегодняшний момент специалисты затрудняются указать причины, почему у одних людей плоскоклеточный рак гортани сформировался, а у других все обошлось. Однако, ими были выявлены предрасполагающие факторы, которые подтолкнули возникновение атипии в клетках плоского эпителия:
- Предраковые хронические или острые состояния, поражающие именно эпителиальную ткань – ларингиты, папилломатоз, пахидермия либо никотиновый лейкокератоз, поликистоз гортани, лейкоплакия.
- Злоупотребление табачной продукцией – многолетний стаж курильщика, постоянное вдыхание табачного дыма, в котором содержится огромное количество канцерогенных веществ, термический ожог гортани – все это служит благоприятным фоном для формирования очага атипии.
- Перенесенные ожоги токсическими жидкостями, к примеру, у людей, склонных к злоупотреблению алкогольной продукцией, особенно низкого качества, часто диагностируется опухолевый очаг непосредственно в гортани и пищеводе.
- Неблагоприятная экологическая обстановка – в подгруппе риска по онкопатологиям находятся жители крупных мегаполисов, где в воздушных потоках высокая концентрация разнообразных вредных веществ.
- Трудовая деятельность, требующая постоянного напряжения голосовых связок – многие педагоги страдают таким профессиональным недугом, как хронический ларингит, что является предраковым состоянием.
- Привычка пить чересчур горячий чай, преобладание чрезмерного количества специй в блюдах – постоянные микроповреждения слизистой гортани также негативно сказывается на состоянии здоровья.
При ранней диагностике и своевременном проведении полноценного комплексного лечения, прогноз выживаемости при плоскоклеточном раке гортани достигает 75–85%. При 3–4 стадии недуга шансы на выздоровление намного меньше, достигают 15–30%.
Из профилактических мероприятий онкологами указываются – стремление к здоровому образу жизни, отказ от табачной, алкогольной продукции, прохождение ежегодного медицинского осмотра с обязательной консультацией отоларинголога. При малейшем ухудшении самочувствия лучше обратиться к своему лечащему врачу и пройти рекомендованное им обследование.
При саркоме языка без вовлечения лимфоузлов 5-летнее выживание в более 50% случаев. Локализованная карцинома полости дна рта -5-летнее выживание в более 65% случаев. Метастазирование в лимфоузлы снижает процент выживания до 50%. Как правило, метастазирование происходит в регионарные лимфоузлы, затем в легкие.
Считается, что процесс озлокачествления начинается на патологически измененных тканях слизистой, поэтому провоцирующими его развитие факторами может быть:
- Сильно разрушенные зубы;
- Механическая травма;
- Травмирующий слизистую острый край пломбы;
- Плохо подогнанный протез.
Кроме того, толчком к развитию раковой опухоли могут стать вредные привычки (курение, употребления наркотиков и алкоголя), плохое питание, нарушение усвояемости организмом витамина А, патологически сниженный иммунитет, папилломавирус.
Нередко рак слизистой рта диагностирует у людей, которые по роду своей деятельности часто контактируют с асбестом, чье неблагоприятное влияние на организм человека уже научно подтверждено.
Как выглядят некоторые симптомы рака слизистой оболочки полости рта, фото тоже довольно четко передает. Это могут быть всевозможные новообразования, начинающиеся, обычно, с пятна красноватого или беловатого цвета, которое в скором времени превращается в язву, нарост или уплотнение. Другими симптомами, побуждающими больного обратиться к врачу, будут:
- Утолщение и онемение языка;
- Неудовлетворительное состояние десен;
- Расшатывание и выпадение без видимой причины зубов;
- Болезненность и отечность челюсти;
- Потеря веса;
- Увеличение близлежащих лимфоузлов.

Нужно отметить, что не всегда все вышеперечисленные симптомы являются признаками раковых новообразований. Но лечить их нужно немедленно, поскольку они в любой момент могут в них переродиться.
Современные методы диагностики и лечения, а также серьезное отношение людей к своему здоровью не позволяет запустить заболевание, благодаря чему прогноз для ранних стадий рака рта вполне благоприятный. Однако следует помнить, что полное излечение возможно лишь при своевременном обращении к врачу и выполнении всех его назначений и рекомендаций.
Трудно поддающейся терапии считается язвенная форма локализующая в задней части полости рта.
Что касается методов профилактики, то минимизировать риск развития рака полости рта поможет:
- Своевременное лечение зубов, десен и воспалений на слизистой;
- Отказ от курения и наркотиков;
- Умеренное потребление алкоголя;
- Разумное отношение к загару;
- Правильный рацион питания;
- Исключение траматизации ротовой полости.
Если придерживаться всех вышеперечисленных методов, внимательно относиться к своему здоровью и регулярно посещать стоматологический кабинет, многих проблем со здоровьем, в том числе и рака полости рта, получится избежать.
Причины опухолей ротовой полости точно не установлены, однако, специалистам удалось определить ряд факторов, способствующих развитию данной патологии. Ведущую роль в возникновении рака полости рта играют вредные привычки, особенно – сочетание курения и злоупотребления алкоголем. У жителей стран Азии имеют большое значение жевание бетеля и употребление наса.
Реже в анамнезе пациентов с раком полости рта выявляются однократные механические повреждения: челюстно-лицевые травмы либо ранение стоматологическим инструментов при удалении либо лечении зубов. Онкологи и стоматологи указывают на важность гигиены полости рта, удаления зубного камня, лечения кариеса и пародонтита и на недопустимость установки зубных протезов, изготовленных из разных материалов (это вызывает гальванические токи и способствует развитию заболеваний ротовой полости).
Последние исследования американских онкологов указывают на наличие связи между новообразованиями рта и носоглотки и вирусом папилломы человека, передающимся половым путем, при поцелуях или (реже) при бытовых контактах. Вирус не всегда провоцирует опухоли, но увеличивает риск их возникновения. У некоторых больных раком полости рта прослеживается связь с профессиональными вредностями: трудом в сильно загрязненных помещениях, контактом с канцерогенными веществами, длительным пребыванием в условиях высокой влажности, повышенной либо пониженной температуры.
На сегодняшний день сказать точно о причине появления данного вида онкологии невозможно, так как дискуссии по этому поводу продолжаются. Одно выделяют все медики, что немаловажное влияние оказывает низкий уровень иммунной защиты, а также, как уже было сказано выше, генетическую склонность.
Кроме того, выделяют такие провоцирующие факторы:
- Наследственность (плоскоклеточный ороговевающий рак может развиваться вследствие генных мутаций в виде нарушения противоопухолевой клеточной защиты, дисфункции противоопухолевого иммунитета, нарушением утилизации канцерогенов).
- Иммуносупрессивная терапия, которая проводится при системных, аутоиммунных заболеваниях, что также угнетает противоопухолевый иммунитет.
- Курение (путем повреждения слизистой оболочки продуктами горения).
- Профессиональные вредности (атомная, металлургическая, горнодобывающая, деревообрабатывающая, лакокрасочная промышленности).
- Неправильный питательный рацион не только снижает иммунную защиту, но и отмечена связь рака с употреблением большого количества пищи животного происхождения. Наоборот, растительные продукты с высоким содержанием селена, витамина А, Е, аскорбиновой, фолиевой кислот, значительно уменьшают риск развития рака.
- Алкоголизм.
- Загрязненный воздух выхлопными газами, сажей.
- Ультрафиолетовое излучение является одним из наиболее агрессивных факторов, который действует непосредственно на кожные покровы, особенно в период с 11:00 до 16:00, когда интенсивность излучения максимальна. В результате клетки заменяют свое строение.
- Инфекционные возбудители (папилломавирус человека, ВИЧ).
- Возраст после 65 лет, когда снижается противоопухолевая, иммунная защита организма.
Также, отдельно выделяют заболевания, которые имеют риск к озлокачествлению. К ним относится пигментная ксеродерма, болезнь Педжета, болезнь Боуэна, старческий кератоз, кожный рог, кератоакантома, контактный дерматит.
Злокачественное новообразование в горле возникает вследствие того, что здоровые клетки начинают перерождаться в атипичные. Со временем они скапливаются и формируют опухоль. Почему нормальные клетки изменяют свою структуру, ученые до сих пор не смогли выяснить.
Но в ходе исследований было выявлено, что ряд неблагоприятных факторов способны запустить механизм злокачественного перерождения. В первую очередь причинами плоскоклеточного рака гортани считают заболевания этого органа. Некоторые из них доктора относят к предраковым состояниям.
Основные симптомы плоскоклеточного рака гортани
Онкологи условно подразделяют все виды онкопатологии гортани, сформировавшиеся из эпителиальной ткани, на неороговевающий и ороговевающий варианты:
- плоскоклеточный ороговевающий рак гортани характеризуется медленным ростом и редким метастазированием;
- неороговевающая форма развивается из неороговевающих элементов, диагностируется чаще, отличается стремительным течением и высокой метастатичностью.
В большинстве случаев первичный очаг онкопроцесса гортани – верхняя часть органа, к примеру, надгортанник либо желудочки. Возникнув на одной половине, опухоль обладает способностью распространяться на другую.
Симптоматика
В начале своего появления, плоскоклеточная атипия гортани по своей клинической картине имеет явное сходство с простудными заболеваниями. Это появление дискомфорта в горле, першения, изменение модуляций голоса, его охриплость. Однако, колебание параметров температуры не наблюдается, а проводимые лечебные мероприятия не приносят значительного облегчения самочувствия.

По мере прогрессирования недуга, к вышеприведенным симптомам присоединяются:
- нарушение дыхательной деятельности – нарастание одышки;
- наблюдается повышенная склонность к кровоточивости;
- изменяется структура кожи на лице – ее повышенная дряблость, появление различных деформаций;
- увеличенный в размере опухолевый очаг начинает перекрывать просвет горла, возникает затрудненность с проглатыванием пищи;
- у человека наблюдается неприятный запах изо рта – гниения;
- постоянное ощущение «комка, препятствия» в горле, что провоцирует желание прокашляться;
- из-за ухудшения аппетита, вес неуклонно уменьшается, вплоть до кахексии;
- нарастает слабость, повышенная утомляемость, работоспособность существенно понижается;
- из-за метастазирования в боковую стенку глотки, у онкобольного формируется поражение черепного нерва – ухудшается слух.
Симптоматика отчетливо прослеживается по мере прогрессирования онкопроцесса. Ранее обращение за медицинской помощью будет повышать шансы на выживаемость, возвращение чело?