Рвота у ребенка при заболевании поджелудочной
У детей младшей возрастной группы панкреатит возникает в связи с пороками развития поджелудочной железы.
Панкреатит у детей протекает с развитием воспалительной реакции в тканях поджелудочной железы. В детском возрасте эта патология нередко маскируется под другие болезни пищеварительного тракта (гастродуоденит, гастрит, дисбактериоз), может долгое время протекать с незначительными симптомами.
При появлении признаков панкреатита у детей необходимо обратиться к педиатру или детскому гастроэнтерологу. Без лечения заболевание переходит в хроническую форму и может давать осложнения, включая панкреонекроз (осложнение острого панкреатита с разрушением ткани поджелудочной железы)1.
Причины развития панкреатита у ребенка
Панкреатит у детей развивается под действием различных внешних и внутренних неблагоприятных факторов2:
- нерациональное питание, переедание, избыток в рационе жирных, пряных и чрезмерно острых блюд;
- тяжелые аллергические реакции на лекарственные препараты, продукты питания, факторы внешней среды;
- врожденные или приобретенные аномалии развития органов пищеварения;
- повреждения брюшной стенки;
- прогрессирование других болезней ЖКТ*;
- доброкачественные и злокачественные новообразования в поджелудочной железе;
- гельминтозы;
- эндокринологические заболевания;
- перенесенные вирусные заболевания;
- гормональные нарушения;
- бесконтрольный прием лекарственных препаратов.
Независимо от причин развития панкреатита у детей, ребенок нуждается в квалифицированной медицинской помощи и проведении комплексного обследования.
По данным диагностики специалисты выявляют факторы, провоцирующие воспалительную реакцию в поджелудочной железе, подбирают эффективную схему лечения, проводят профилактику для предотвращения дальнейших рецидивов.
Симптомы панкреатита у детей
Главными симптомами панкреатита у детей являются2:
- жалобы на резкие боли в верхней части живота, которые часто отдают в поясницу и ребра;
- тошнота;
- метеоризм;
- расстройство стула;
- белый налет на языке;
- прогрессирование других болезней ЖКТ*;
- частая рвота.
Острый панкреатит у детей
Острая форма панкреатита может развиваться вследствие инфекционного поражения организма, на фоне повреждений поджелудочной железы. Болезнь часто возникает после переедания и употребления чрезмерно жирной пищи, а также на фоне вирусных инфекций и гельминтозов.

Острое воспаление железы сопровождается выраженным деструктивно-воспалительным процессом. Ребенка необходимо госпитализировать, чтобы избежать развития осложнений и серьезных нарушений в работе пищеварительной системы2.
Своевременное обращение к врачу поможет избежать негативных последствий, например, развития гнойного перитонита (инфекционного воспаления брюшины).
Хронический панкреатит у детей
Признаки хронического воспаления поджелудочной железы у детей определяются в первую очередь формой болезни и состоянием других органов пищеварительного тракта. Обычно детей беспокоят ноющие боли под грудью, которые усиливаются после употребления жирных и острых блюд, физического и психоэмоционального переутомления.
Хронический панкреатит в детском возрасте чаще всего развивается на фоне неблагоприятной наследственности. Если у родителей и близких родственников появляется подобное заболевание, риски его развития у ребенка значительно возрастают.
Хроническое течение воспалительного процесса может приводить к необратимым изменениям тканей поджелудочной железы и нарушению функций органа. При появлении характерных признаков обострения, таких как боль в животе, горечь во рту, рвота, частый и жидкий стул, необходимо обращаться к специалистам. Самолечение может усилить воспалительную реакцию.
Реактивный панкреатит у детей
Реактивный панкреатит развивается у детей на фоне других заболеваний желудочно-кишечного тракта, токсического поражения (например, в следствии отравления лекарствами), аллергической реакции. В подавляющем большинстве причина воспалительного процесса кроется в обострении желчнокаменной болезни и болезней печени.
Реактивный панкреатит развивается через несколько часов после неблагоприятного воздействия внутренних и внешних факторов. Отмечаются следующие симптомы3:
- боль, нарастающая после еды;
- признаки газообразования;
- изжога;
- тошнота, переходящая в рвоту;
- следы желчи и слизи в рвотных массах.
Диагностика панкреатита у детей
Диагноз ставится на основании клинической картины, результатов опроса, осмотра ребенка и данных проведенного обследования. При прощупывании живота гастроэнтеролог обнаруживают локальную болезненность в области эпигастрия (в верхней и средней части живота, между реберными дугами). С целью выявления сопутствующих патологий органов пищеварения специалисты могут также назначить2:
- обзорную рентгенографию органов ЖКТ*;
- компьютерную томографию;
- УЗИ;
- МРТ**.
Лечение панкреатита у детей
Выбор методов лечения панкреатита у детей требует внимательного изучения анамнеза, данных обследования и осмотра ребенка. Острая форма заболевания нередко требует госпитализации ребенка. Воспаленная поджелудочная железа нуждается в покое, который можно обеспечить только строгим соблюдением следующих условий2:
- постельный режим;
- диета;
- возможное краткосрочное лечебное голодание;
- медикаментозное лечение, включающее введение глюкозы, обезболивающих и противовоспалительных препаратов, а также лекарств, предназначенных для нормализации пищеварения, например, препарат Креон®.
При выраженной деструкции (нарушении в процессе функционирования) поджелудочной железы требуется срочное хирургическое лечение.
Из-за высокого риска появления осложнений панкреатит в детском возрасте требует контроля специалистов. Даже если симптомы воспалительного процесса слабо выражены, необходимо обратиться к специалисту для предупреждения нежелательных последствий.
Особое внимание гастроэнтерологи уделяют разработке мер профилактики обострений панкреатита у детей. Профилактика включает поддержание рационального питания, соответствующего возрасту ребенка, предупреждение токсикационного поражения организма в результате инфекционных процессов и течения болезней внутренних органов.
Диета при панкреатите у детей
При панкреатите ребенок должен соблюдать диету.
Исключаются следующие продукты питания и напитки2:
- свежий хлеб и выпечка;
- газированная вода;
- жирные молочные продукты;
- копчености, приправы и пряности;
- магазинные соки;
- жирное мясо;
- капуста;
- лимоны;
- кредис;
- бобовые;
- кофе.
Полезны слизистые каши, приготовленные на овощных отварах. Можно употреблять мясные бульоны, приготовленные из птицы (курица без кожи), телятины, кролика, которые предварительно готовят на пару или отваривают. В период обострения пища должна быть протертой, не содержать комков и грубых кусков, способных травмировать слизистую пищеварительного тракта.
Употребление ферментных препаратов
Поскольку панкреатит связан с поражением поджелудочной железы, это значит, что полноценно выполнять свою функцию этот орган уже не может. Функция подежелудочной железы заключается в том, чтобы обеспечивать организм пищеварительными ферментами:
- амилазой для расщепления белков;
- протеазой дляр асщепления углеводов;
- липазой для расщепления жиров.
Качественная “работа” ферментов влияет на развитие ребенка, поскольку именно с помощью них он получает из пищи необходимые питательные вещества.
Если у ребенка диагностирован хронический панкреатит, то важно осознать, что восстановиться полностью поджелудочная железа не сможет. Для поддержания пищеварительного процесса может потребоваться прием ферментных препаратов. Такую терапию называют заместительной, поскольку с помощью этих средств возможно компенсировать возникшую нехватку пищеварительных ферментов, т. е. заместить. Признанным препаратом для приема детьми является препарат Креон®. Он содержит комплекс ферментов, идентичных тем, что вырабатываются организмом. Ключевым отличием Креон® является наличие сотен мелких частиц внутри капсулы. Эти частицы были разработаны для лучшего пищеварения и получили название минимикросфер. Именно маленький размер помогает препарату встроиться в физиологический процесс для максимально точного его повторения2.
Если капсулу сложно проглотить, то ее можно вскрыть и добавить частицы к мягкой пище, пюре или соку с кислым вкусом. Кроме того, Креон® удобен для подбора индивидуальной дозы, поскольку детям, особенно маленьким, доза подбирается по массе тела4.
Самое важное, что интересует маму при выборе лекарства для ребенка – безопасность. При приеме Креон®
организм не перестает сам переваривать пищу2, Креон® лишь
дополняет собственное пищеварение4.
Более того, Креон® разрешен детям с рождения4 и имеет более 300
научных публикаций. Подробнее о правилах приема можно узнать здесь.
Креон® или проверенная таблетка?
15 советов, как правильно питаться в путешествии
Ощущение переполненного желудка: как с ним бороться?
Питаться правильно – почему это важно?
Источник
Симптомы
Для детей характерна внезапность появления приступов панкреатита. В редких хронических случаях заболевания обострение может спровоцировать стресс, простое переедание или неправильная диета, а также различные болезни.
В этой тяжёлой ситуации основная жалоба малыша – это сильная боль в животе. Дети с разным болевым порогом чувствительности, с различной формой заболевания – хронической или острой, отличиями в возрасте и темпераменте переносят болевые ощущения очень индивидуально.
Боль может варьироваться по интенсивности – от средней тяжести до очень сильной. Такие проявления болевых ощущений зависят от стадии активности воспалительного процесса, его распространённости на поджелудочную железу, а также имеющихся болезней сопутствующего характера. Случается, что некоторые дети при подобном приступе переносят болевой шок.
У детей подобная острая ситуация может длиться по-разному: и несколько минут, и несколько дней. Чем младше малыш, тем сложнее диагностировать у него приступ панкреатита, поскольку в этом случае ребёнок не может внятно объяснить, что с ним происходит. А поведение при боли в животе такое же, как и во многих других случаях дисфункции организма с болевым синдромом. Дети в этом случае плачут, ведут себя беспокойно, прижимают ноги к животику. Так ведут себя самые маленькие, а детки постарше могут уже что-то говорить, но им сложно объяснить, где локализована боль. Малыши трёх-четырёх лет отроду показывают, что боль охватила весь живот или область вокруг пупка, что также не способствует успешной диагностике заболевания.
Дети, в возрасте от семи-восьми лет и старше показывают взрослым район пупка или верхнюю половину живота, где у них имеются болевые ощущения. В некоторых случаях боль может отдавать в область спины или бедра, а также в зону правого подреберья. Характер ощущений при этом достаточно неприятный – ребёнка мучают ноющие схваткообразные или постоянные боли, которые бывают и опоясывающими. Поведение детей в подобных случаях очень беспокойное: ребёнок вертится на кровати и пытается улечься в такую позу, в которой его бы не беспокоили тяжёлые ощущения. Чаще всего дети принимают позу на правом боку с поджатыми к животу ногами – в этом случае боль становится немного меньше. Приступ панкреатита у детей бывает и без боли, но настолько редко, что подобные случаи не стоит даже описывать.
В детском возрасте такое пиковое состояние болезни не вызывает повышения температуры тела. Но у двух-трёхлетних ребятишек температура может повыситься до 37 или 37,5 градусов. Это обусловлено, скорее, их беспокойным поведением и постоянным плачем.
Помимо боли характерными симптомами патологического состояния при панкреатите у детей будут служить мучающие ребёнка приступы тошноты и многократной рвоты, что вовсе не облегчает состояние больного. На этом фоне у малыша развивается острая интоксикация организма, поэтому ребёнку необходима срочная госпитализация.
Стул малышей также претерпевает изменения – появляются либо запоры, либо поносы с разжиженной консистенцией и запахом зловония. Во рту образовывается сухость, а также белый налёт достаточной густоты. Дети в таком состоянии не хотят есть, играть, становятся раздражительными, вялыми и плаксивыми.
При острой форме болезни начало приступа, обычно, резкое и внезапное. При хронической форме заболевания – волнообразное, которое проявляет себя периодами покоя и хорошего самочувствия и сменяющими это состояние фазами обострения. При редкой хронической форме заболевания возникновение приступа может произойти в любой момент времени – это родителям известно. Поэтому, они стараются беречь своего ребёнка от проблем, которые провоцируются, чаще всего, неправильным питанием.
Источник
Дата публикации: 01.04.2016
Просмотров: 6505
Панкреатит – заболевание, которым страдают не только взрослые, но и дети.
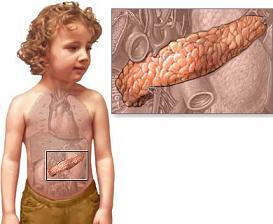
Панкреатитом называется воспаление поджелудочной железы. Поджелудочная железа вырабатывает пищеварительные ферменты. Если по каким-то причинам эти ферменты не попадают в пищевод, а остаются в железе, начинается переваривание слизистой и железистой ткани, что вызывает боль и приводит к разрушению железы.
Более подробно о панкреатите
Детский организм более чутко откликается на любые изменения, и процессы в нём протекают более активно. Поэтому практически любое аллергическое или инфекционное заболевание в детском возрасте сказывается на поджелудочной железе.
В то же время острый панкреатит встречается у детей редко, поскольку отсутствуют многие факторы, способствующие его развитию. У детей более распространены реактивная и хроническая формы заболевания.
Панкреатит в раннем детском возрасте

Панкреатит может быть диагностирован даже у грудничков. Как правило, причиной заболевания в этом возрасте являются врожденная ферментная недостаточность или пороки развития пищеварительной системы. Панкреатит также может стать проявлением эпидемического паротита («свинки»). В отдельных случаях причиной панкреатита у маленьких детей выступают нарушения состава питания, травмы или прием лекарственных препаратов.
Маленький ребенок не способен пожаловаться, где у него болит. При панкреатите малыш надрывно плачет, быстро теряет вес. У него вздут животик. При подобных симптомах ребенка надо как можно быстрее показать врачу, чтобы установить диагноз и начать лечение.
Хронический панкреатит у детей
Подрастая, ребенок может обрести вредные пищевые привычки. Пристрастие к сладкому и газированным напиткам способствуют развитию хронического панкреатита. Сказывается также неравномерный режим питания, который, к сожалению, типичен для большинства школьников. Среди причин хронического панкреатита у детей также значатся кишечные паразиты (глисты), отравления, травмы и инфекционные заболевания.
Хронический панкреатит обнаруживается только в момент обострения, между обострениями проявлений заболевания нет. Спровоцировать обострение может прием вредной пищи, лекарств (особенно при самолечении), болезнь.
Симптомы хронического панкреатита в период обострения:
- боль. У маленьких детей боль распространяется по всему животу или концентрируется возле пупка. У детей старшего возраста боль сосредотачивается в верхней части живота и может отдавать в спину;
- тошнота и рвота (более часто наблюдаются у детей старшего возраста);
- снижение аппетита;
- нарушения стула (понос и запор могут чередоваться);
- общее плохое самочувствие, плаксивость, быстрая утомляемость, сонливость.
Реактивный панкреатит
Реактивный панкреатит вызывается спазмами протоков поджелудочной железы, в результате чего ферменты не могут попасть в желудочно-кишечный тракт и накапливаются в железе, начиная ее «переваривать». Ребенок начинает испытывать боль, которая обычно проявляется резко и остро, четко локализирована выше пупка и носит опоясывающий характер. Возможны тошнота и рвота непереваренным содержимым желудка. Приступ боли может длиться до нескольких часов.
Приступ реактивного панкреатита может быть вызван:
- воспалительными процессами в организме ребенка (при ОРВИ, гриппе, ангине, заболеваниях желудочно-кишечного тракта);
- чрезмерным употреблением пищи, с которой организм ребенка не в состоянии справиться. Прежде всего, это – жареная пища, сухие продукты (чипсы, сухарики с приправами), газированные напитки;
- пищей с большим количеством консервантов, усилителей вкуса и других пищевых добавок;
- сменой питания (например, при поступлении ребенка в школу или детский сад). Организм так реагирует на непривычную пищу;
- приемом некоторых лекарственных препаратов (антибиотиков или противовирусных препаратов).
Лечение панкреатита у детей
Лечение панкреатита у детей включает в себя:
- диетотерапию. Необходимо снизить пищевую нагрузку на поджелудочную железу, возможно, какое-то время надо будет воздержаться от пищи, давать только питье. В любом случае пища должна быть щадящей – приготовленной на пару, тушеной или отварной;
- облегчение болевого синдрома (прием спазмолитиков);
- лекарственную терапию с целью снизить активность поджелудочной железы и выработку желудочного сока, а также прием препаратов, включающих в себя ферменты поджелудочной железы.
Детские гастроэнтерологи «Семейного доктора» имеют большой опыт диагностики и лечения панкреатита у детей различного возраста.
Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Источник