Рвота с кровью панкреонекроз

 Рвота при остром панкреатите
Рвота при остром панкреатитеПри заболевании острый панкреатит рвота является распространенным симптомом. Она представляет собой рефлекторное опорожнение желудка через ротовую полость и возникает при активизации рвотного центра в стволе мозга. Обеспечивается за счет сокращения мышц пресса и диафрагмы. Сигнал к опорожнению желудка появляется в поврежденном органе, то есть в поджелудочной. Затем сигнал передается в рвотный центр.
Помимо рвоты проявляются различные признаки болезни. Они вызваны происходящей в организме интоксикацией, которая приводит к усиленной выработке ферментов поджелудочной железы. В результате выработки ферментов происходит «переваривание» поджелудочной, образуются некротические массы.
При разных формах острого панкреатита рвота сопровождается сильной опоясывающей болью, вздутием живота, и, как правило, улучшения не приносит. При самых серьезных формах заболевания рвота повторяется несколько раз, бывает неукротимой.
Характер рвоты при остром панкреатите различается в зависимости от степени проявления заболевания:
- в легкой форме;
- интерстициальный панкреатит;
- геморрагический панкреатит с панкреонекрозом.
Если заболевание проявляется слабо, то выделение рвотной массы может наблюдаться не более двух раз, а нередко вовсе отсутствует. Если панкреатит протекает в легкой форме, самое главное – вовремя пройти лечение, так как в этом случае оперативное вмешательство не потребуется.
Острый панкреатит в более сложных формах – отечный (интерстициальный) или с панкреонекрозом (геморрагический). Отечный панкреатит сопровождается интенсивной болью и долго не прекращающейся рвотой. Первоначально рвотные массы состоят из частиц пищи, позднее – только из желчи и слизи. Улучшения самочувствия не наступает, рвота может повторяться в течение недели. Чтобы избавиться от рвоты, необходимо направить усилия на устранение отека тканей поджелудочной железы. Больному так же прописывают консервативное лечение.
 Отечный панкреатит сопровождается постоянной рвотой
Отечный панкреатит сопровождается постоянной рвотой
При развитии геморрагического острого панкреатита рвота становится неукротимой, часто имеет вкрапления крови и алкогольный запах. В поджелудочной начинаются некротические процессы. Кровь и частицы некротизированной ткани попадают в брюшную полость, вызывая интоксикацию. Пациента мучают очень сильные и мучительные боли. В результате наступает шоковое состояние или коллапс, наблюдается сильное обезвоживание.
Причины появления рвоты при панкреатите
Появление рвоты вызвано разными причинами. Самая первая – эмоциональное состояние. При каждом приступе панкреатита усиливается боль, иногда появляется кровотечение. Пациент начинает беспокоиться, чувствует сильный страх. В результате может впасть в шок, что спровоцирует появление рвоты. Чем больше интенсивность боли, тем более интенсивный сигнал поступает в рвотный центр, тем чаще начинается рвота.
Вторая причина – интоксикация организма, начинающаяся во время приступа. В крови повышается уровень токсинов, способных активировать рвотный центр, расположенный в продолговатом мозге.
Важно! Самой распространенной причиной рвоты считается патология желчевыводящих путей, острая или хроническая. Согласно статистике, именно по этой причине в 60% случаев возникает рвота.
Нередко рвота появляется даже в период улучшения самочувствия. В это время ее появление объясняется сочетанием двух факторов: понижением уровня панкреатических ферментов при наличии заболеваний желудочно-кишечного тракта. В результате возникают диспепсические расстройства.
Распространенная причина рвоты при остром панкреатите – непроходимость кишечника, развивающаяся из-за воспалительных процессов. Поврежденный орган влияет на нерв, проходящий по брыжейке поперечно-ободочной кишки. В результате длительного влияния на нерв начинается невралгический синдром, называемый парезом, и непроходимость. Эти факторы вызывают скопление газов, вздутие живота. Повышается давление, которое может вызывать рвоту. Характерным симптомом в таком случае становится отрыжка с характерным неприятным запахом.
Осложнения рвоты при панкреатите
Частые приступы при геморрагическом панкреатите вызывают заброс содержимого кишечника. Из-за агрессивного воздействия могут сформироваться язвы, эрозии. Частые рвотные позывы могут стать причиной так называемого синдрома Маллори-Вейсса, то есть поражения слизистой оболочки пищевода.
Внимание! Одно из самых тяжелых последствий, которые при остром панкреатите вызывает рвота, – это электролитные нарушения.
В результате рвотных приступов из организма выходят ионы хлора, натрия, кальция. Электролитическое нарушение приводит к дисфункции мышц, ухудшению нервной регуляции, что может вызвать тяжелые последствия: нарушение сознания, попадание рвотных масс в дыхательные пути. Возможна остановка дыхания.
Еще одно возможное осложнение – гиповолемический шок, характеризующийся сильным уменьшением объема крови из-за потери воды и электролитов. Характерными симптомами данного патологического состояния являются гипоксия (снижение концентрации кислорода), ухудшение сознания, пониженное артериальное давление.
По сути, гиповолемический шок – это механизм компенсации, позволяющий не допустить недостатка тока крови к наиболее важным внутренним органам если объем крови недостаточен. Это патологическое состояние считается неотложным – при возникновении симптомов необходима срочная врачебная помощь. Если же обратиться на прием при первых признаках перитонита, гиповолемического шока можно вовсе избежать.
Обратите внимание! Панкреатит легче вылечить на начальном этапе, на поздних сроках происходит некроз тканей поджелудочной железы, из-за чего орган уже вылечить невозможно.
Известные случаи смерти от панкреатита объясняются не столько сложностью лечения, сколько поздним обращением к врачу, когда пациент протянул до последнего. Поэтому не стоит экспериментировать с лекарствами, лучше сразу обратиться на прием.
Первая помощь во время приступа рвоты
Если начинается рвотный приступ, можно выполнить те же действия, что и при обострении панкреатита. В первую очередь необходимо успокоить больного, ведь, как известно, стресс может усугубить рвотный приступ. Человеку нужно обеспечить покой. Одежду, которая может стеснять движения и дыхание, необходимо расстегнуть или снять.
Нужно следить, чтобы пострадавший не делал глубоких и резких вдохов, помочь ему принять комфортное положение, чтобы минимизировать боль. Принимать пищу в это время категорически запрещается, а воду пить только небольшими порциями (примерно по 50 мл) через каждые полчаса.
 При обострении панкреатита предпочтительнее внутривенное или внутримышечное введение лекарств
При обострении панкреатита предпочтительнее внутривенное или внутримышечное введение лекарств
При рвоте, вызванной обострением панкреатита, нельзя делать промывание желудка растворами. Единственное, что можно сделать – облегчить удаление рвотной массы, надавливая на корень языка.
Рвотоостанавливающие препараты принимать не запрещается, а вот от обезболивающих лучше отказаться, так как они могут помешать врачу правильно поставить диагноз. Под строгим запретом ферментные препараты вроде мезима или фестала, так как они воздействуют на ткани поджелудочной и могут ухудшить состояние.
Для снятия боли можно давать спазмолитики: Но-Шпа, Дротаверин или Папаверин. Они способствуют расслаблению гладкой мускулатуры. Лекарство можно принимать в любой форме, но предпочтительнее внутривенное или внутримышечное введение. Таблетки принимать тоже можно, но велика вероятность, что они выйдут вместе с рвотной массой, и лекарственные вещества не успеют подействовать.
Мероприятия по лечению рвоты
Неотложная помощь врачей имеет первостепенное значение, так как панкреатит в острой форме может угрожать жизни пациента. Панкреатит развивается очень быстро, а симптомы проявляются тяжело. При этом заболевании быстро уменьшаются силы, что может привести к летальному исходу. Первое время панкреатит проходит в легкой форме, сопровождаются однократной рвотой или даже вовсе без нее, но если не обратиться на прием вовремя, дальнейшее лечение будет проходить сложнее. Неоднократная рвота и сильная боль уже являются показанием к хирургическому вмешательству.
 Если таблетки не дают результата, больному внутримышечно вводят Церукал
Если таблетки не дают результата, больному внутримышечно вводят Церукал
Чтобы предотвратить электролитическое нарушение, больному назначают симптоматическое лечение. Если медикаментозные способы остановки рвоты не дают результата, больному внутримышечно вводят Церукал (до 80 мг). Лечение заключается во введении обезболивающих, спазмолитиков. Если симптомы постепенно стихают, больному прописывают препараты, действие которых направлено на подавление влияния панкреатических ферментов.
При сильной боли пациенту дают наркотические анальгетики, чаще всего Опион. Еще одно распространенное средство – Морфин, но сейчас это лекарство назначают все реже, так как считается, что оно может плохо повлиять на отток желчи.
Источник
Поджелудочная железа: как относительно мал этот орган, и как по-настоящему ценен и важен для качественной жизни каждого из нас. Абсолютной гармонии с миром невозможно достичь, ощутить, не обладая полноценным здоровьем.
Все мы стремимся сохранить его, сберечь свои ресурсы, как можно на дольше. К сожалению, условия жизни таковы, что многие из нас рано сталкиваются с тяжелыми заболеваниями тех или иных органов. И тогда нас настигает уныние, депрессия, опускаются руки, хаос поселяется в душе, мыслях, тревоги гнетут наше сознание.

В эти и подобные ощущения часто погружаются люди, слышащие от доктора диагноз – некроз поджелудочной железы. Насколько тяжело это заболевание, возможно ли вести привычный образ жизни, имея его за своими плечами? Сделаем попытку понять и принять информацию.
Что это за диагноз?
Как известно, поджелудочная железа задействована в процессе пищеварения, выполняя две важные функции в составе цепи органов ЖКТ (желудочно-кишечного тракта). Первая из них – это участие в процессе переваривания углеводов, белков, жиров, путем вырабатывания пищеварительных ферментов (энзимов).
Под их воздействием, непосредственно сам процесс, происходит в двенадцатиперстной кишке. Вторая функция – синтез некоторых видов гормонов, необходимых также для полноценного поддержания организма (к примеру, инсулина, участвующего, в свою очередь, в процессе попадания глюкозы в клетки человека).
Что же происходит с органом, если наметилось нарушение, как следствие происходящей атаки на него извне? Логично – он заболевает, и болезни есть разные, в зависимости от степени урона, продолжительности вреда, общего здоровья человека, его иммунитета, возраста и даже пола.
Заболевание – некроз поджелудочной железы
Это патология, ведущая к деформации органа и вместе с этим начинающимся процессом отмирания здоровых клеток поджелудочной. Толчком к развитию патологии служат ряд отрицательных факторов, имеющих свое влияние на человека.
Панкреонекроз довольно часто встречается у молодых людей, еще чаще у представительниц женского пола. Он, по сути, является осложнением от перенесенного острого панкреатита, не долеченного или, как следствие, позднего обращения больного к специалистам.
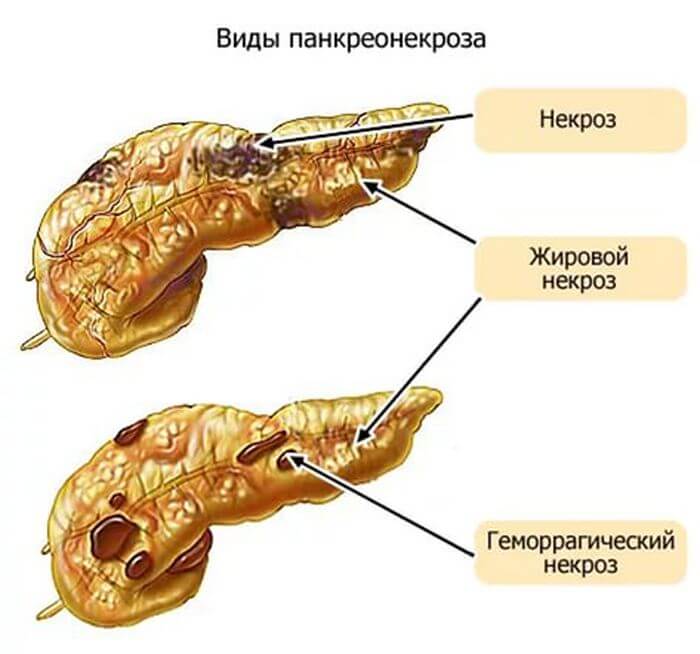
Панкреонекроз считается серьезным, тяжелым заболеванием брюшной полости, т. к. оказывает свое пагубное влияние не только на железу, но и на соседние органы пищеварительного тракта. Что такое некроз, как формируется эта болезнь, какое назначают лечение? Выше было сказано, что поджелудочная железа образует пищеварительные ферменты, они через протоки выводятся в двенадцатиперстную кишку для дальнейшего процесса переваривания.
Ежели, по каким-либо причинам, происходит закупорка этих проходов (а этом может быть из-за наличия камней желчного пузыря, из-за злоупотребления алкоголя, жирной пищей и т. д.), орган не в силах вытолкнуть панкреатический сок наружу, и он начинает скапливаться внутри и «поедать», разрушать себя. Данный процесс и получил название панкреонекроза. Различают некроз хвоста или головки поджелудочной железы. Это указывает на то, в какой части органа наблюдаются изменения, поражение.
Что же это за отрицательные факторы, каковы симптомы заболевания?
По статистике основной причиной некроза поджелудочной железы называют чрезмерное увлечение алкоголем на протяжении длительного периода времени, вторая веская причина – наличие такого попутного, провоцирующего заболевания, как желчнокаменная болезнь. Далее по списку укажем еще ряд факторов, способствующих данной болезни:
- переедание (рацион включает избыточное количество жирной, жареной пищи);
- язвенные болезни желудка и двенадцатиперстной кишки;
- как осложнение после перенесенных инфекционных или вирусных заболеваний;
- как последствие операций в брюшной области либо тяжелых травм;
- нарушение оттока секрета (при: калькулезном холецистите, дискинезии желчевыводящих путей и холангите);
- длительные стрессы, нервные напряжения, физическое истощение на фоне эмоционального;
- неграмотное употребление лекарственных препаратов без согласования с врачом;
- и пр.
Острый панкреонекроз развивается по сценарию, часто стремительному, включающему три фазы:
- Токсемия (образование токсинов бактериальной природы, не выявляющихся в крови во время анализа).
- Абсцесс (в самом органе или/и прилегающих органах).
- Загноение тканей, как органа, так и забрюшинной клетчатки.
Медицина классифицирует заболевание в зависимости от:
- Характера течения (вялотекущее или прогрессирующее).
- Степени поражения органа (очаговое или обширное).
- Типа патологического процесса (геморрагическое, отечное, функциональное, гемостатическое и деструктивное).
Симптомы
Симптомы заболевания отличаются в зависимости от разновидности патологии, продолжительности болезни, оперативности обращения к врачу за помощью, индивидуальных свойств, защитных реакций организма. Отсюда же, конечно, и разное лечение, назначаемое врачом.
Перечислим основные признаки острого панкреонекроза:
- Сильная боль, как правило, чаще, в области левого подреберья (отсюда ее ассоциация с болью сердечной. Отличить можно, приняв сидячую позу, с подогнутыми ногами к животу, боль утихает).
- Рвотные позывы и рвота долгая, без облегчения.
- Вздутие, метеоризм.
- Повышение температуры.
- Бледность либо краснота кожи.
- Боли от пальпации брюшной полости и возможное появление синеватых пятен по ее бокам.
Надо отметить, что боли могут быть не только сильными, но и умеренными, а также ощущать их можно в плечевой зоне и ниже ребер, а также могут быть и некоторые иные симптомы, в которых попытается разобраться врач.
Лечение некроза поджелудочной железы
Больному, обратившемуся с жалобами на боль в брюшной части, с явно выраженными признаками панкреонекроза, специалист ставит предварительный диагноз, основываясь на рассказанных пациентом симптомах и проведенной пальпации и внешнем его осмотре. Для более точного подтверждения диагноза врач назначает человеку ряд анализов и исследований. Обязательными будут анализы мочи и крови. И по выбору в зависимости от степени тяжести болезни, состояния больного: УЗИ, МРТ, КТ и др.
Современные технологии позволяют точно диагностировать заболевание уже на первой его фазе (при условии, конечно, что пациент вовремя обратился к врачу). Ранняя диагностика и своевременно назначенное лечение не доводят, как правило, пациента до операции.
На основе показателей анализов, исследований доктор назначает индивидуальное лечение, которое будет проходить, только в рамках стационара и будет включать: диету по схеме (либо кратковременное голодание), дезинтоксикацию, медикаментозное лечение с назначением спазмолитических, антибактериальных, антиферментных препаратов, иммуностимуляторов.
Если болезнь протекает сложно, запущена, либо есть ряд показаний, в таком случае назначается операция. Она может быть выполнена с помощью лапаротомии (через разрез в брюшной области) или лапароскопии (небольшое отверстие до 15 мм с вводом в него лапараскопа). Оба метода эффективны, выбор делает врач или консилиум специалистов.
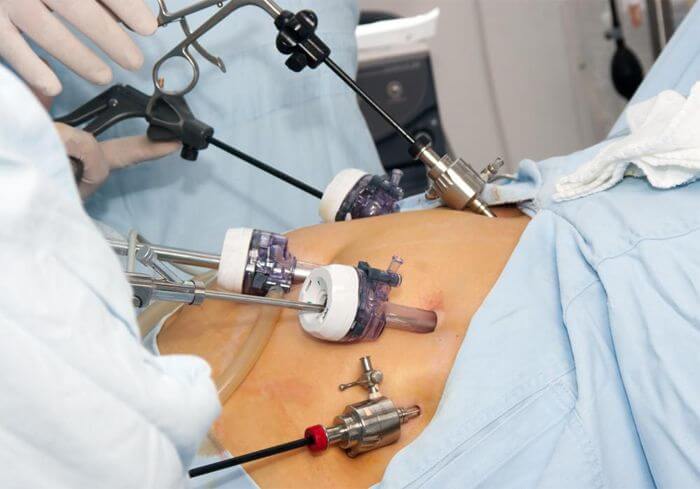
Лапароскопия поджелудочной железы
Если у пациента дошло дело до операции, он должен понимать, что как любая операция, она не проходит бесследно для здоровья, может вызывать какие-то побочные осложнения. И еще один такой печальный момент, который, озвучивается больному или его родственникам — порог смертности (40–70%), очень высокий, несмотря на современное оборудование, новейшие технологии, опыт специалистов.
Попадет ли пациент в число «счастливчиков» после перенесения операции, зависит от многих факторов. Конечно, здесь и своевременность обращения, и вовремя, правильно поставленный диагноз, и возраст больного, тяжесть болезни, сопутствующие заболевания, осложнения, охват зоны поражения и ряд прочих.
Выжившим после операции, лечения, восстановившимся, прошедшим курс реабилитации, как правило, назначается группа инвалидности. Таким людям всю оставшуюся жизнь необходимо находиться под постоянным пристальным контролем специалистов, соблюдать режим питания, диету, полностью забыть об алкоголе, других вредных привычках (курении, переедании, нездоровом рационе питания), противопоказаны нервные, эмоциональные, чрезмерные физические нагрузки.
Конечно, это, безусловно, лучше, чем смертный приговор! С этим можно научиться жить еще много, много счастливых лет.
Источник
Подписывайся на канал в ЯндексДзен
Панкреонекроз: что это такое, по каким причинам развивается, какие имеет клинические признаки и методы лечения? Этими вопросами задается каждый, кому был поставлен этот диагноз.
Что нужно знать о состоянии и как не допустить развития серьезных осложнений?
Но, прежде чем начать, ставим лайки и подписываемся на канал. Спасибо!
Панкреонекроз – что это?
Панкреонекрозом называют деструктивную патологию поджелудочной железы, которая развивается как особо тяжелое осложнение острого панкреатита.
Состояние приводит к дисфункциям или полному прекращению работы двух и более систем органов в человеческом организме.
В ходе развития болезни происходит стремительное отмирание тканей и клеток железы, которое сопровождается воспалением. В результате поджелудочная железа разрушается и перестает функционировать, что сопровождается тяжелейшими клиническими проявлениями.
Классификация панкреонекроза
В зависимости от распространенности разрушающего процесса, панкреонекроз разделяют на:
- ограниченный (мелкоочаговый, среднеочаговый и крупноочаговый);
- распространённый (субтотальный, при котором поражено 75-90% железы (полинекроз) и тотальный, при котором разрушена вся поджелудочная железа).
По течению болезни выделяют:
Абортивный панкреонекроз
Отличительным признаком данной формы панкреатического некроза является интерстициальный отек, развивающийся вокруг разрушенных клеток. Процесс сопровождается гипертермией и воспалением. Лечение этой формы проводится медикаментозно.
Прогрессирующий панкреонекроз
Ферменты, продуцируемые поджелудочной железой, поступая из промежуточного русла лимфы и кровотока, оказывают негативное воздействие на ткань. Последовательно в организме происходят следующие изменения:
- нарушение гиподинамии;
- развитие панкреатогенного шока;
- развитие функциональной недостаточности паренхиматозных органов;
- осложнения гнойного и постнекротического характера.
Рецидивирующий панкреонекроз
Заболевание характерно для пациентов в возрасте 35-45 лет, преимущественно мужчин, однако может наблюдаться у лиц всех возрастов, злоупотребляющих алкоголесодержащими напитками. Данная форма является острой патологией, которая возникает вследствие различных хронических процессов.
Молниеносный панкреонекроз.
Мгновенно развивающаяся форма заболевания. Происходит стремительная интоксикация организма, развивается панкреатический шок. В 90% случаев шансы выжить равны 5-10%.
В зависимости от наличия в органе инфекционных агентов, болезнь разделяют на:
- стерильный;
- инфицированный.
Стерильный пенкр некроз разделяют на 3 формы:
- Жировой панкреонекроз, который характеризуется воспалительным процессом и стремительным формированием инфильтрата. Поджелудочная железа увеличивается, ее поверхность приобретает бугристость и имеет серо-желтые некрозные очаги, иногда соединяющиеся между собой. Клетки представляют собой массу без определенной структуры, при исследовании не дифференцируются. В полости брюшины может скапливаться жидкость. После снижения интенсивности воспалительного процесса вокруг очагов некроза образуется соединительнотканная капсула.
- Панкреонекроз геморрагический. Наиболее тяжелая форма панкреонекроза, для которой характерно стремительное развитие и сопровождение внутренним кровотечением. При данной форме наблюдается необратимое отмирание тканей и клеток железы. Развитие геморрагического некроза связано с негативным воздействием основных панкреатических ферментов. Орган равномерно увеличивается, приобретает тёмный красный цвет с иссине-черным оттенком. Некроз геморрагический является крупноочаговым, при котором в процесс вовлечены 2 и более участков органа.
- Смешанная форма панкреонекроза.
Механизм развития панкреонекроза
О начальном этапе панкреонекроза можно судить задолго до проявления первых клинических признаков.
Развитие патологии происходит в 3 стадии:
- Токсемия. После воздействие фактора-провокатора на железу наблюдается усиление секреции органа и растяжение железных протоков. В результате этого давление в нем растет и запускается процесс отмирания. Другими словами, железа начинает переваривание самой себя. При активизации липазы некро зу подвергаются жировые клетки (жировой паранекроз). При активизации эластазы наблюдается разрушение сосудов (геморрагический некроз).
- Абсцесс. На этом этапе развивается воспаление железы, которое далее распространяется на соседние органы, образуя гнойные полости.
- Формирование гнойных очагов. Завершающий этап развития патологии, по достижении которого благоприятный прогноз маловероятен.
Причины развития
Развитие патологии является следствием:
- хронического алкоголизма или чрезмерного употребления алкоголесодержащих напитков;
- язвенной болезни двенадцатиперстной кишки, желудка;
- нарушения режима питания, а именно регулярного переедания;
- инфекционных и вирусных болезней;
- желчекаменной болезни;
- перенесенных ранее операций;
- рака;
- травматизации живота.
Симптомы панкреонекроза
Симптомы панкреоза практически невозможно спутать с проявлениями иных заболеваний. Болезнь характеризуется болью, тошнотой, рвотой, обезвоживанием, усилением газообразования, признаками общей интоксикации, изменениями цвета кожи.
- Боль
Боль при панкреонекрозе является кардинальным симптомом. Болезненность ощущается в левой части живота с иррадиацией в спину, паховую область, плечо и грудь. Как правило, больной не может указать четко где локализуется болевой синдром и описывает его, как опоясывающий. Интенсивность зависит от течения панкреонекроза. Чем больше разрушений произошло в организме, тем менее интенсивную боль ощущает человек (связано с отмиранием нервных окончаний в органе).
- Чувство тошноты, рвота
После возникновения боли у человека начинается обильная неукротимая рвота, которая не имеет связи с приёмом пищи и не облегчает состояние пациента. Рвотная масса состоит только из желчи с примесью крови.
- Обезвоживание
Рвота, которую невозможно унять, приводит к развитию обезвоживания. Признаками дегидратации при патологии pancreas являются постоянная жажда, сухость кожи и слизистых, образование налета на языке, мочеиспускание становится редким и скудным (часто моча очень темная) вплоть до полного прекращения мочевыделения.
- Интоксикация
Токсины, которые циркулируют в кровотоке, приводят к стремительному отравлению всего организма. Интоксикация проявляется слабостью, сердцебиение учащается, дыхание становится поверхностным, АД значительно снижается. Температура при интоксикации достигает субфебрильных значений. Воздействие токсинами на мозг приводит к развитию энцефалопатии.
- Изменение цвета кожи
При незначительной интоксикации панкреас выбрасывает в кровь вещества, расширяющие сосуды, что способствует гиперемии (покраснению кожи). Далее, когда влияние токсических веществ ярко выраженное, кожа бледнеет, холодеет. Иногда по телу появляются гематомы.
Осложнения
К негативным последствиям панкроза панкреаса относят:
- панкреатогенный перитонит;
- абсцессы;
- тромбозы;
- недостаточность выработки ферментов;
- внутренние кровотечения;
- образование свищей.
Важно: осложнения более чем в 85% случаев приводят к летальному исходу. Важно не допустить развития осложнений и обратиться за медицинской неотложной помощью как можно раньше.
Диагностика
Диагностировать панкреонекроз можно следующими методами:
- сбор анамнеза;
- визуальный осмотр, пальпация;
- клиническое исследование крови, мочи;
- анализ крови АЛТ и АСТ, амилазу;
- УЗИ;
- КТ и МРТ;
- рентгенографическое исследование;
- пункция и бактериологический посев содержимого очага поражения;
- ангиография;
- лапароскопия, холангиопанкреотография ретроградная.
Лечение панкреонекроза
Благоприятный прогноз ожидается лишь в том случае, если лечение панкреатического некроза было проведено своевременно и верно.
Для лечения панкрео некроза используют медикаментозные средства, действие которых направленно на блокировку функций железы.
Для того чтоб избежать развития гнойных процессов назначаются антисептические и антибактериальные препараты. Часто используют иммуностимулирующую терапию.
В случае если медикаментозное лечение панкреонекроза не принесло положительных результатов, а так же в случае позднего обращения за помощью, больному проводят операцию по удалению разрушенных участков органа.
После проведения операции человек должен пожизненно и неукоснительно соблюдать все рекомендации врача, особенно режим питания.
Важно: отклоняться от послеоперационных рекомендаций врача нельзя ни при каких условиях!
Видео – панкреонекроз излечим?
Прогноз после операции
При своевременном лечении смертность больных составляет чуть менее 50%, при лечении тяжелых форм летальность достигает 95%.
Ставим лайки и подписываемся на канал. Спасибо за внимание!
Вам так же может быть интересно:
Что такое хронический панкреатит? Симптомы и лечение
Что такое поверхностный гастродуоденит?
Каковы причины режущей боли внизу живота у женщин?
Причины и лечение газообразования у женщин
Какие существуют болезни кишечника?
Источник