Рвота при желтой лихорадке
Желтая лихорадка – острая природно-очаговая вирусная инфекция, характеризующаяся тяжелым течением с преобладанием интоксикационного, желтушного и геморрагического синдрома. Желтая лихорадка входит в число особо опасных инфекций. Желтая лихорадка распространяется трансмиссивным путем, ее переносчиками являются комары. Инкубационный период желтой лихорадки составляет около недели. ее клиника включает тяжелую интоксикацию вплоть до нарушений сознания и сердечной деятельности, геморрагический синдром, гепатоспленомегалию, желтушность склер. Лечение больного желтой лихорадкой проводится исключительно стационарно в отделении для особо опасных инфекций.
Общие сведения
Желтая лихорадка – острая природно-очаговая вирусная инфекция, характеризующаяся тяжелым течением с преобладанием интоксикационного, желтушного и геморрагического синдрома. Желтая лихорадка входит в число особо опасных инфекций.
Характеристика возбудителя
Вирус желтой лихорадки – РНК-содержащий, относится к роду Flavivirus, устойчив во внешней среде. Хорошо переносит замораживания и высушивание погибает в течение 10 минут при нагревании до 60 °С, а также легко инактивируется ультрафиолетовым излучением и дезинфицирующими растворами. Плохо переносит кислую среду. Резервуаром и источником инфекции являются животные – обезьяны, сумчатые, грызуны и насекомоядные. Человек может стать источником инфекции только при наличии переносчика.
Заболевание распространяется по трансмиссивному механизму, переносчиками вируса являются комары. В странах Америки желтая лихорадка распространяется комарами рода Наетаgogus, в Африке – Aedes (преимущественно вида A. Aegypti). Комары размножаются вблизи человеческих жилищ, в бочках с водой, искусственных застойных водоемах, затопленных подвалах и т. п. Насекомые заразны с 9-12 дня после укуса больного животного или человека при температуре 25 °С и уже через 4 дня при 37 °С. Передача вируса при температуре окружающей среды менее 18 °С не осуществляется.
В случае попадания крови, содержащей возбудителя, на участки поврежденной кожи или слизистой возможна реализация контактного пути заражения (при обработке туш больных животных). Люди обладают высокой естественной восприимчивостью к инфекции, после перенесения формируется длительный иммунитет. Заболевание относится к карантинным (ввиду особой опасности), случаи возникновения эпидемий желтой лихорадки подлежат международной регистрации.
Вспышки заболевания могут отмечаться в любых зонах ареала распространения переносчика, преимущественно возникают в тропических странах. Распространение лихорадки из очага эпидемии осуществляется при переездах больных и перемещении комаров при перевозке грузов. Эпидемии желтой лихорадки развиваются при наличии трех необходимых условий: носители вируса, переносчики и благоприятные погодные условия.
Патогенез желтой лихорадки
Вирус проникает в кровь во время кровососания из пищеварительной системы переносчика и в течение инкубационного периода репродуцируется и накапливается в лимфатических узлах. Первые дни заболевания вирус распространяется по организму с током крови, оседая в тканях различных органов (печень и селезенка, почки, костный мозг, сердечная мышца и головной мозг) и поражая их сосудистую систему и вызывая воспаление. В результате нарушения трофики и прямого токсического действия вируса происходит некротическая деструкция паренхимы, повышение проницаемости сосудистой стенки способствует геморрагии.
Симптомы желтой лихорадки
Инкубационный период желтой лихорадки составляет неделю (иногда 10 дней). Заболевание протекает со сменой последовательных фаз: гиперемии, кратковременной ремиссии, венозного стаза и реконвалесценции. Фаза гиперемии начинается с резкого подъема температуры, нарастающей интоксикации (головная боль, ломота в теле, тошнота и рвота центрального генеза). С прогрессированием интоксикационного синдрома могут отмечаться расстройства центральной нервной деятельности: бред, галлюцинации, нарушения сознания. Лицо больного, шея и плечевой пояс одутловаты, гиперемированы, имеют место многочисленные инъекции склер, слизистые оболочки рта, язык, конъюнктива ярко красные. Пациенты жалуются на светобоязнь и слезотечение.
Отмечаются токсические нарушения сердечной деятельности: тахикардия, сменяющаяся брадикардией, гипотензия. Снижается количество суточной мочи (олигурия), отмечают умеренное увеличение размеров селезенки и печени. В последующем возникают первые признаки развивающегося геморрагического синдрома (кровоизлияния, кровоточивость), склеры приобретают желтушный оттенок.
Фаза гиперемии продолжается около 3-4 дней, после чего наступает кратковременная ремиссия (продолжительностью от нескольких часов до пары дней). Температура нормализуется, улучшается общее самочувствие и объективное состояние больных. При абортивных формах желтой лихорадки в последующем наступает выздоровление, но чаще всего после кратковременной ремиссии температура тела поднимается снова. В целом, лихорадочный период обычно составляет 8-10 дней от начала заболевания. При тяжелом течении после кратковременной ремиссии наступает фаза венозного стаза, проявляющаяся выраженной бледностью и цианотичностью кожных покровов, быстро развивающейся желтухой, распространены петехии, экхиматозы, пурпура. Имеет место гепатоспленомегалия.
Состояние больных значительно ухудшается, выражена геморрагическая симптоматика, больные отмечают рвоту с кровью, мелену (дегтеобразный кал – признак интенсивного кишечного кровотечения), кровотечения из носа, могут отмечаться внутренние кровоизлияния. Обычно прогрессирует олигурия (вплоть до анурии), в моче также отмечают кровянистые примеси. В половине случаев заболевание прогрессирует с развитием тяжелых летальных осложнений. При благоприятном течении наступает продолжительный период реконвалесценции, клиническая симптоматика постепенно регрессирует. Возможно сохранение разнообразных функциональных нарушений при значительной деструкции тканей. После перенесения заболевания сохраняется пожизненный иммунитет, повторных эпизодов не отмечается.
Тяжело протекающая желтая лихорадка может осложниться инфекционно-токсическим шоком, почечной и печеночной недостаточностью. Эти осложнения требуют мероприятий интенсивной терапии, во многих случаях приводят к летальному исходу на 7-9 день заболевания. Кроме того, возможно развитие энцефалита.
Диагностика желтой лихорадки
В первые дни общий анализ крови показывает лейкопению со сдвигом лейкоцитарной формулы влево, пониженная концентрация нейтрофилов, тромбоцитов. В последующем развивается лейкоцитоз. Тромбоцитопения прогрессирует. Растет гематокрит, повышается содержание азота и калия в крови. Общий анализ мочи отмечает повышение белка, отмечаются эритроциты и клетки цилиндрического эпителия.
Биохимический анализ крови показывает повышение количества билирубина, активности печеночных ферментов (преимущественно АСТ). Выделение возбудителя производят в условиях специализированных лабораторий с учетом особой опасности инфекции. Диагностику производят с помощью биопробы на лабораторных животных. Серологическая диагностика производится следующими методиками: РНГА, РСК. ИФА. РНИФ и РТНГ.
Лечение желтой лихорадки
Желтую лихорадку лечат стационарно в инфекционном отделении, специализированном для лечения особо опасных инфекций. Этиотропной терапии данного заболевания в настоящее время не разработано, лечение направлено на поддержание иммунных функций, патогенетические механизмы и облегчение симптомов. Больным показан постельный режим, полужидкая легкоусвояемая пища, богатая калориями, витаминотерапия (витамины С, Р, К). В первые дни можно производит переливание плазмы реконвалесцентных доноров (лечебный эффект незначительный).
В период лихорадки больным переливают кровь в количестве 125-150 мл каждые 2 дня, назначают препараты на основе экстракта печени крупного рогатого скота, железо внутримышечно с целью компенсации потерь крови. В комплексной терапии могут назначаться противовоспалительные (при необходимости – кортикостероидные), антигистаминные средства, гемостатики, сердечно-сосудистые препараты. При необходимости осуществляются реанематологические мероприятия.
Прогноз и профилактика желтой лихорадки
Прогноза при желтой лихорадке в случае легкого или абортивного течения благоприятный, при развитии тяжелой клиники – усугубляется. Осложнения инфекции в половине случаев приводят к смерти.
Профилактика заболевания предусматривает контроль за миграцией населения и перевозками грузов с целью исключения возможности завоза желтой лихорадки из эпидемического очага. Кроме того, проводится уничтожение переносчиков желтой лихорадки в населенных пунктах. Индивидуальная профилактика подразумевает использование средств защиты от укусов насекомых. Специфическая профилактика (вакцинация) заключается в ведении живой ослабленной вакцины. Иммунопрофилактика показана лицам любого возраста, планирующим путешествие в эндемичные регионы за 7 -10 дней перед отбытием.
Источник
Желтая лихорадка – острая природно-очаговая вирусная инфекция, характеризующаяся тяжелым течением с преобладанием интоксикационного, желтушного и геморрагического синдрома. Желтая лихорадка входит в число особо опасных инфекций. Желтая лихорадка распространяется трансмиссивным путем, ее переносчиками являются комары. Инкубационный период желтой лихорадки составляет около недели. ее клиника включает тяжелую интоксикацию вплоть до нарушений сознания и сердечной деятельности, геморрагический синдром, гепатоспленомегалию, желтушность склер. Лечение больного желтой лихорадкой проводится исключительно стационарно в отделении для особо опасных инфекций.
Общие сведения
Желтая лихорадка – острая природно-очаговая вирусная инфекция, характеризующаяся тяжелым течением с преобладанием интоксикационного, желтушного и геморрагического синдрома. Желтая лихорадка входит в число особо опасных инфекций.
Характеристика возбудителя
Вирус желтой лихорадки – РНК-содержащий, относится к роду Flavivirus, устойчив во внешней среде. Хорошо переносит замораживания и высушивание погибает в течение 10 минут при нагревании до 60 °С, а также легко инактивируется ультрафиолетовым излучением и дезинфицирующими растворами. Плохо переносит кислую среду. Резервуаром и источником инфекции являются животные – обезьяны, сумчатые, грызуны и насекомоядные. Человек может стать источником инфекции только при наличии переносчика.
Заболевание распространяется по трансмиссивному механизму, переносчиками вируса являются комары. В странах Америки желтая лихорадка распространяется комарами рода Наетаgogus, в Африке – Aedes (преимущественно вида A. Aegypti). Комары размножаются вблизи человеческих жилищ, в бочках с водой, искусственных застойных водоемах, затопленных подвалах и т. п. Насекомые заразны с 9-12 дня после укуса больного животного или человека при температуре 25 °С и уже через 4 дня при 37 °С. Передача вируса при температуре окружающей среды менее 18 °С не осуществляется.
В случае попадания крови, содержащей возбудителя, на участки поврежденной кожи или слизистой возможна реализация контактного пути заражения (при обработке туш больных животных). Люди обладают высокой естественной восприимчивостью к инфекции, после перенесения формируется длительный иммунитет. Заболевание относится к карантинным (ввиду особой опасности), случаи возникновения эпидемий желтой лихорадки подлежат международной регистрации.
Вспышки заболевания могут отмечаться в любых зонах ареала распространения переносчика, преимущественно возникают в тропических странах. Распространение лихорадки из очага эпидемии осуществляется при переездах больных и перемещении комаров при перевозке грузов. Эпидемии желтой лихорадки развиваются при наличии трех необходимых условий: носители вируса, переносчики и благоприятные погодные условия.
Патогенез желтой лихорадки
Вирус проникает в кровь во время кровососания из пищеварительной системы переносчика и в течение инкубационного периода репродуцируется и накапливается в лимфатических узлах. Первые дни заболевания вирус распространяется по организму с током крови, оседая в тканях различных органов (печень и селезенка, почки, костный мозг, сердечная мышца и головной мозг) и поражая их сосудистую систему и вызывая воспаление. В результате нарушения трофики и прямого токсического действия вируса происходит некротическая деструкция паренхимы, повышение проницаемости сосудистой стенки способствует геморрагии.
Симптомы желтой лихорадки
Инкубационный период желтой лихорадки составляет неделю (иногда 10 дней). Заболевание протекает со сменой последовательных фаз: гиперемии, кратковременной ремиссии, венозного стаза и реконвалесценции. Фаза гиперемии начинается с резкого подъема температуры, нарастающей интоксикации (головная боль, ломота в теле, тошнота и рвота центрального генеза). С прогрессированием интоксикационного синдрома могут отмечаться расстройства центральной нервной деятельности: бред, галлюцинации, нарушения сознания. Лицо больного, шея и плечевой пояс одутловаты, гиперемированы, имеют место многочисленные инъекции склер, слизистые оболочки рта, язык, конъюнктива ярко красные. Пациенты жалуются на светобоязнь и слезотечение.
Отмечаются токсические нарушения сердечной деятельности: тахикардия, сменяющаяся брадикардией, гипотензия. Снижается количество суточной мочи (олигурия), отмечают умеренное увеличение размеров селезенки и печени. В последующем возникают первые признаки развивающегося геморрагического синдрома (кровоизлияния, кровоточивость), склеры приобретают желтушный оттенок.
Фаза гиперемии продолжается около 3-4 дней, после чего наступает кратковременная ремиссия (продолжительностью от нескольких часов до пары дней). Температура нормализуется, улучшается общее самочувствие и объективное состояние больных. При абортивных формах желтой лихорадки в последующем наступает выздоровление, но чаще всего после кратковременной ремиссии температура тела поднимается снова. В целом, лихорадочный период обычно составляет 8-10 дней от начала заболевания. При тяжелом течении после кратковременной ремиссии наступает фаза венозного стаза, проявляющаяся выраженной бледностью и цианотичностью кожных покровов, быстро развивающейся желтухой, распространены петехии, экхиматозы, пурпура. Имеет место гепатоспленомегалия.
Состояние больных значительно ухудшается, выражена геморрагическая симптоматика, больные отмечают рвоту с кровью, мелену (дегтеобразный кал – признак интенсивного кишечного кровотечения), кровотечения из носа, могут отмечаться внутренние кровоизлияния. Обычно прогрессирует олигурия (вплоть до анурии), в моче также отмечают кровянистые примеси. В половине случаев заболевание прогрессирует с развитием тяжелых летальных осложнений. При благоприятном течении наступает продолжительный период реконвалесценции, клиническая симптоматика постепенно регрессирует. Возможно сохранение разнообразных функциональных нарушений при значительной деструкции тканей. После перенесения заболевания сохраняется пожизненный иммунитет, повторных эпизодов не отмечается.
Тяжело протекающая желтая лихорадка может осложниться инфекционно-токсическим шоком, почечной и печеночной недостаточностью. Эти осложнения требуют мероприятий интенсивной терапии, во многих случаях приводят к летальному исходу на 7-9 день заболевания. Кроме того, возможно развитие энцефалита.
Диагностика желтой лихорадки
В первые дни общий анализ крови показывает лейкопению со сдвигом лейкоцитарной формулы влево, пониженная концентрация нейтрофилов, тромбоцитов. В последующем развивается лейкоцитоз. Тромбоцитопения прогрессирует. Растет гематокрит, повышается содержание азота и калия в крови. Общий анализ мочи отмечает повышение белка, отмечаются эритроциты и клетки цилиндрического эпителия.
Биохимический анализ крови показывает повышение количества билирубина, активности печеночных ферментов (преимущественно АСТ). Выделение возбудителя производят в условиях специализированных лабораторий с учетом особой опасности инфекции. Диагностику производят с помощью биопробы на лабораторных животных. Серологическая диагностика производится следующими методиками: РНГА, РСК. ИФА. РНИФ и РТНГ.
Лечение желтой лихорадки
Желтую лихорадку лечат стационарно в инфекционном отделении, специализированном для лечения особо опасных инфекций. Этиотропной терапии данного заболевания в настоящее время не разработано, лечение направлено на поддержание иммунных функций, патогенетические механизмы и облегчение симптомов. Больным показан постельный режим, полужидкая легкоусвояемая пища, богатая калориями, витаминотерапия (витамины С, Р, К). В первые дни можно производит переливание плазмы реконвалесцентных доноров (лечебный эффект незначительный).
В период лихорадки больным переливают кровь в количестве 125-150 мл каждые 2 дня, назначают препараты на основе экстракта печени крупного рогатого скота, железо внутримышечно с целью компенсации потерь крови. В комплексной терапии могут назначаться противовоспалительные (при необходимости – кортикостероидные), антигистаминные средства, гемостатики, сердечно-сосудистые препараты. При необходимости осуществляются реанематологические мероприятия.
Прогноз и профилактика желтой лихорадки
Прогноза при желтой лихорадке в случае легкого или абортивного течения благоприятный, при развитии тяжелой клиники – усугубляется. Осложнения инфекции в половине случаев приводят к смерти.
Профилактика заболевания предусматривает контроль за миграцией населения и перевозками грузов с целью исключения возможности завоза желтой лихорадки из эпидемического очага. Кроме того, проводится уничтожение переносчиков желтой лихорадки в населенных пунктах. Индивидуальная профилактика подразумевает использование средств защиты от укусов насекомых. Специфическая профилактика (вакцинация) заключается в ведении живой ослабленной вакцины. Иммунопрофилактика показана лицам любого возраста, планирующим путешествие в эндемичные регионы за 7 -10 дней перед отбытием.
Источник
Содержание
Желтушный цвет кожи лица и всего тела — отличительный признак не только вирусного гепатита, это один из типичных симптомов ещё одного вирусного заболевания — жёлтой лихорадки. Тех, кто собирается посетить Африку либо Южную Америку, ждёт неприятный сюрприз — очередная инъекция от опасной инфекции. Но лучше привиться сразу до предполагаемой встречи с возбудителем, чем оказаться в числе тех, кто пожизненно вынужден бороться с его последствиями.
Что за болезнь жёлтая лихорадка и чем опасен этот недуг? Как передаётся инфекция и что за возбудитель её вызывает? Какие симптомы на разных стадиях заболевания и как с ним справиться? Что поможет в борьбе с жёлтой лихорадкой и какие существуют меры профилактики?
Что за болезнь — жёлтая лихорадка?
Что такое жёлтая геморрагическая лихорадка? Это острое вирусное заболевание с природным источником инфекции, переносчиком которой служат комары. Чем ещё известна жёлтая лихорадка? Кроме «кричащего» названия, о заболевании стоит знать немного больше.
- В середине XVII века учёные обнаружили очаги болезни в Африке и Америке. Именно эти страны находятся в группе риска по заболеваемости. Лидирующие позиции занимает Африка, где за год регистрируется около 90% случаев заболеваний.
- До момента создания вакцины жёлтая лихорадка нередко носила эпидемический характер.
- Есть два основных вида заболевания — джунглевый или вариант, встречающийся в условиях дикой природы, и городской. Во втором случае чаще развиваются неуправляемые эпидемии жёлтой лихорадки, которые быстро распространяются среди людей.
- Переносчиком инфекции являются комары. Истребление очагов скопления насекомых в своё время помогло избежать разрастания заболевания.
- Самки комаров могут заразить человека даже через неделю после укуса, но не первые 4 дня с момента заражения.
- И хотя в наше время количество смертельных случаев после перенесения тяжёлой инфекции не превышает 5% — во время массовых вспышек жёлтой лихорадки она значительно превышает этот показатель. В некоторых случаях летальность доходила до 50%.
Опасно ли заболевание в наши дни, когда известен источник инфекции и существуют все способы борьбы с ним? Несомненно, жёлтая лихорадка даже сейчас относится к числу тяжёлых болезней и о каждом случае заболевания необходимо сообщать в государственный санитарно-эпидемиологический надзор. В Африке, Центральной и Южной Америке прививка от жёлтой лихорадки жизненно необходима, в период развития инфекции её проводят даже беременным женщинам.
Возбудитель жёлтой лихорадки
Вирус жёлтой лихорадки относится к флавивирусам, но именно это заболевание вызывает арбовирус. Возбудители, относящиеся к данному роду, виновны в возникновении лихорадки Денге, клещевого и японского энцефалита. Любая из этих инфекций характеризуется особенным течением и поражением жизненно важных органов.
вирус жёлтой лихорадки
В чём особенности этого вируса?
- Он поражает печень, почки и сердце.
- При низких температурах вирус сохраняется годами в замороженном состоянии, а также если его высушить.
- Возбудитель жёлтой лихорадки ежегодно поражает более 200 тысяч человек, несмотря на то, что он крайне неустойчив во внешней среде и погибает под действием большинства дезинфектантов, ультрафиолета и при нагревании до 60 °C.
- Самка комара после укуса больного человека может заражать окружающих в течение 12 дней.
Возбудитель жёлтой лихорадки легко инактивируется доступными недорогими средствами. Почему всё-таки нужно помнить о заболевании?
- В прошлом инфекция нередко была причиной массовой гибели населения.
- Каждый человек находится в группе риска по данному заболеванию при выезде в неблагополучные районы.
- Вспышки жёлтой лихорадки фиксируются и в наше время каждый год с различной степенью интенсивности.
Отличие природной инфекции от городской
Чем отличается природная инфекция от городской?
- Источником инфекции в городских условиях является больной человек. Комары служат переносчиками в период вирусемии или присутствия возбудителя жёлтой лихорадки в крови.
- В случае развития природной или джунглевой формы резервуаром заболевания служат преимущественно обезьяны мармозеты, иногда возбудитель обнаруживался в крови ежей, грызунов и сумчатых животных.
- Природная форма инфекции возникает преимущественно в джунглевых лесах и чаще появляется у людей, временно пребывающих в данной местности.
Эпидемии жёлтой лихорадки регистрируется при развитии заболевания в населённых пунктах. Но в последние годы их количество встречается всё реже.
Существует перечень стран, для путешествия в которые любому человеку понадобится вакцинация против жёлтой лихорадки. Их список можно легко найти в любых СМИ. При выезде из данных регионов человек нуждается в дополнительном обследовании на предмет наличия вируса жёлтой лихорадки в крови, даже если он был там проездом в краткосрочной командировке. Передать заболевание могут близкие люди или члены семьи, побывавшие в странах Африки и Америки и заразившиеся там жёлтой лихорадкой.
Как ведёт себя вирус жёлтой лихорадки в крови
После укуса человека самкой комара заражённой жёлтой лихорадкой вирус быстро проникает в кровь и устремляется к макрофагам — клеткам-защитникам. Проникая внутрь, вирус начинает активно размножаться. Это длится около четырёх дней, но не более 10, что соответствует инкубационному периоду жёлтой лихорадки.
После увеличения количества вируса он выходит обратно в кровь и начинается фаза активного проявления заболевания, когда у больного жёлтой лихорадкой появляются все возможные симптомы инфекции. Поражение почек, тканей печени, сердца и головного мозга происходят потому что вирус находится в крови. Везде куда проникает с кровью возбудитель жёлтой лихорадки возникает не только воспаление тканей, происходят процессы нарушения питания органов и омертвления или некроза некоторых участков.
Сильный удар приходится по печени, здесь развиваются порой необратимые изменения. Именно поэтому у человека появляется желтушное окрашивание кожи и другие многим знакомые симптомы воспаления печёночной ткани: сосудистые звёздочки, тошнота и многочисленная рвота, не приносящая облегчения.
После поражения клеток печени вирус жёлтой лихорадки продолжает разрушать внутренние органы и достигает почек, что в большинстве случаев заканчивается острой почечной недостаточностью.
Присутствие вируса в крови обуславливает поражение многих внутренних органов. Возбудитель жёлтой лихорадки поражает сосуды, ослабляет их стенки, что способствует образованию кровоподтёков.
Особенности течения инфекции
Болезнь начинается внезапно, протекает с острой двухфазной лихорадкой, поражает клетки печени, а её типичный внешний признак — жёлтое окрашивание кожи.
В развитии заболевания выделяют несколько периодов, которые следуют один за другим:
- инкубационный, длится от трёх до десяти дней;
- затем около четырёх дней длится начальный период жёлтой лихорадки, характеризующийся многочисленными клиническими проявлениями;
- кратковременная ремиссия, когда в течение нескольких часов и даже суток человек чувствует себя практически здоровым;
- период венозного стаза с резким ухудшением состояния и возникновением более показательных симптомов;
- выздоровление с медленным стиханием всех видимых и незаметных проявлений заболевания.
В среднем каждый период жёлтой лихорадки длится около 9 дней. Исход заболевания зависит от количества возбудителя и иммунитета заражённого человека. Лёгкое течение нередко наблюдается среди местных жителей районов с частыми вспышками заболевания.
Симптомы жёлтой лихорадки
Во время инкубационного периода жёлтой лихорадки заболевание никак себя не проявляет. Это один из самых опасных периодов в эпидемическом отношении, так как именно в это время инфекция уже разносится комарами, а меры по снижению заболеваемости ввиду отсутствия симптомов не предпринимаются.
Во время активного проявления болезни могут поэтапно возникать следующие симптомы жёлтой лихорадки.
- Внезапное резкое повышение температуры тела, которая в особо тяжёлых случаях доходит до 41 °C. При этом человек отмечает сильнейшие головные боли, болезненность в мышцах, сопровождающаяся выраженным ознобом.
- В это время одна из самых частых жалоб, которая беспокоит заболевшего — это боль в области поясницы.
- Жёлтая лихорадка протекает с тошнотой и многократной рвотой.
- Внешне заболевание проявляется практически с первых дней покраснением кожи, одутловатостью лица и верхней половины туловища, преимущественно груди и шеи.
- Типичным проявлением жёлтой лихорадки является симптом «кроличьих глаз», когда краснеет не только кожа, но и склеры.
- У человека развивается боязнь света или фотофобия, выраженное слезотечение.
- В воспалительный процесс постепенно вовлекаются и некоторые участки нервной системы, возникает бред, резкая слабость, полное нервное истощение либо периодическое возбуждение.
На первых этапах развития жёлтой лихорадки появляются симптомы угнетения работы внутренних органов.
- Пульс в первые дни учащён, затем развивается брадикардия или урежение пульса и снижение артериального давления из-за поражения ткани почек.
- Если тахикардия или учащённое сердцебиение сохраняется — это неблагоприятный прогностический признак течения жёлтой лихорадки.
- Печень увеличивается в размере, её поражение заметно невооружённым взглядом — желтеют склеры и кожа, на которой заметны небольшие красные точки или петехии.
Затем период разгара заболевания сменяется ложным благополучием. Можно случайно спутать этот промежуток с полным выздоровлением. Больного почти ничего не беспокоит, а симптомы исчезают на короткое время практически бесследно.
Опасные периоды жёлтой лихорадки
Если человеку повезёт — то третий этап заболевания может оказаться последним, а инфекция действительно проходит. Но в большинстве случаев такого счастливого исхода не наблюдается. Что человека беспокоит дальше? После короткого отдыха состояние больного резко ухудшается.
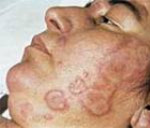
сыпь на коже
Опять повышается температура тела, а так как появляются выраженные изменения в клетках печени — нарастает желтуха.
- При этом кожа становится бледной, но в особо тяжёлых случаях появляется даже синеватый оттенок.
- Сыпь на коже становится хорошо заметной с многочисленными различными по характеру высыпаниями от мелких точечных покраснений до больших в диаметре кровоподтёков.
- Из-за слабости стенки сосудов развиваются кровотечения: рвота с примесью кровяных прожилок, дёсенные и носовые кровотечения, у женщин зачастую возникают маточные кровоизлияния.
При тяжёлом течении жёлтой лихорадки развивается шок с типичными его проявлениями: редкий пульс, быстрое снижение артериального давления, малое количество мочи вплоть до полного её отсутствия (анурия).
Диагностика жёлтой лихорадки
Как поставить диагноз жёлтая геморрагическая лихорадка? Этим занимаются врачи и чаще всего в инфекционной больнице. В период развития эпидемии намного проще определиться с точным диагнозом. Во время вспышек заболевания этот процесс не затруднителен. Собирают полный анамнез развития болезни.
Распознают жёлтую лихорадку благодаря следующим признакам.
- Проживание или временное пребывание человека в местах с частыми вспышками инфекции.
- Помогают типичные клинические проявления заболевания: двухфазное течение, поражение печени, жёлтое окрашивание кожи.
Поставить правильный диагноз можно только после клинических исследований. Для этого изучают кровь больного человека:
- в самом начале болезни высевают возбудителя жёлтой лихорадки;
- в более позднем периоде определяют антитела в крови к вирусу, для чего проводят серологические исследования РСК или РПГА.
Чем раньше врачи смогут поставить диагноз жёлтая лихорадка — тем быстрее начнётся лечение и больше шансов на более благоприятный исход заболевания.
Лечение
Перед лечением жёлтой лихорадки нужно запомнить несколько важных правил.
- Лечение проводится только в условиях стационара под наблюдением врачей.
- Больного человека полностью изолируют от окружающих. Палаты, где находятся больные должны быть оснащены дополнительной защитой от проникновения насекомых. К примеру, вокруг кровати устанавливают антимоскитные сетки.
- Чтобы не создавать дополнительный риск развития кровотечений во время лечения жёлтой лихорадки больному нельзя давать препараты из группы нестероидных противовоспалительных веществ. Эти же лекарства могут ухудшить поражение печени, особенно у детей.
В остальном же лечение проводится по общим правилам инфекционных заболеваний. Этиотропного или специфического лечения жёлтой лихорадки не существует, поэтому врачам чаще всего приходится назначать симптоматические препараты.
- Вводят дезинтоксикационные растворы для коррекции работы почек и печени.
- Проводятся противошоковые мероприятия.
- При многократной рвоте восполняются потери жидкости и микроэлементов.
- В случае развития почечной недостаточности проводят гемодиализ.
Важно помнить, что жёлтая лихорадка — это карантинное заболевание. Если человек проживает в странах с частыми эпидемиями и его не прививали — то во время разрастания эпидемии проводится его полная изоляция на 9 дней.
Последствия
Как и любое другое заболевание жёлтая лихорадка может протекать легко и тяжело. Хотя в случае с этой болезнью лёгкое течение бывает настолько редко, что встречается в единичных случаях. Тогда, как уже было сказано, в развитии инфекции чаще всего наблюдается три периода и временное мнимое благополучие, после чего всё заканчивается выздоровлением. Это практически идеальное течение жёлтой лихорадки, когда симптомы у человека протекают намного легче, а осложнений почти нет. Такие «счастливые» случаи встречаются у жителей стран с частыми эпидемиями этого недуга. При этом ранняя диагностика затруднена, ведь человек может переболеть инфекцией без пожелтения кожи и других классических симптомов.
Но в некоторых случаях последствия заболевания протекают намного тяжелее самой инфекции:
- может развиться инфекционный энцефалит или воспаление головного мозга;
- шок;
- воспаление лёгких или пневмония после перенесения жёлтой лихорадки;
- самое неприятное — это смертельный исход вследствие поражения почек или печени, при развитии печёночной или почечной недостаточности.
Тем, кто перенёс заболевание, нет необходимости соблюдать какие-либо дополнительные меры защиты от комаров-переносчиков, у людей развивается стойкий пожизненный иммунитет к вирусу жёлтой лихорадки.
Профилактика жёлтой лихорадки
Профилактику делят на два основных вида: неспецифическая и специфическая. В первом случае проводят стандартный комплекс мероприятий по искоренению переносчиков заболевания (уничтожают скопления комаров) или обнаружения резервуара инфекции.
Специфическая же профилактика жёлтой лихорадки проводится в медицинских учреждениях, чаще в поликлиниках или больницах. Она заключается во введении живой ослабленной вакцины всем, кто находится в группе риска по данному заболеванию. Вакцинируют также приезжих в опасные районы людей. Правильно проведённая вакцинация обеспечивает длительную защиту.
Жёлтая лихорадка — это ещё одно заболевание в длинном перечне опасных инфекций, о которых необходимо знать путешественникам и часто выезжающим за границу людям. И пусть вынужденная необходимость защиты от данной болезни таких людей не пугает. Это профилактика не только самой жёлтой лихорадки, но и залог того, что человек уедет из очага инфекции живым.
Источник