Рвота при язвенном стенозе

Пилоростеноз – рубцовый стеноз привратника преимущественно язвенного генеза, из-за которого нарушается продвижение химуса в кишечник, страдает нутритивный статус, водно-электролитный баланс и гомеостаз организма. Симптоматика характеризуется рвотой и выраженным обезвоживанием, исхуданием, болями и чувством переполнения в желудке, диспепсическими явлениями. Для постановки диагноза используются клинический и биохимический анализы крови, гастрография, ЭГДС, УЗИ, ЭКГ. Лечение включает консервативные (декомпрессия желудка, интестинальное и парентеральное питание, противоязвенная терапия) и хирургические мероприятия.
Общие сведения
Пилоростеноз – органическое сужение выходного отдела желудка, формирующееся при осложненном течении язвенной болезни желудка, реже – при новообразованиях желудка. Данное патологическое состояние развивается не более чем у 15% пациентов с язвенным поражением желудка и ДПК. Среди всех осложнений ЯБЖ пилоростеноз занимает около одной трети случаев. Не менее 20% пациентов с этой патологией – мужчины. Развивается заболевание в трудоспособном и пожилом возрасте. В последние годы уровень заболеваемости стенозом пилорического отдела желудка снижается, что связано с разработкой более эффективных методов противоязвенного лечения (ингибиторы протонной помпы, блокаторы Н2-гистаминовых рецепторов). Особенно актуальна данная клиническая проблема для специалистов в области гастроэнтерологии и хирургии. Врожденный пилоростеноз является предметом изучения педиатрии и рассмотрен в соответствующем разделе сайта.
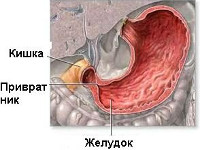
Пилоростеноз
Причины пилоростеноза
Наиболее частой причиной пилоростеноза является рецидивирующая язва желудка. Повторяющийся воспалительный процесс с изъязвлением, особенно не подвергающийся лечению, сначала приводит к отеку и спазму стенок желудка, а затем к формированию рубцовых стриктур и замедлению пассажа пищи из желудка в начальные отделы тонкой кишки. В результате этого желудок переполняется пищеварительными соками и пищевыми массами, что компенсируется усилением мышечных сокращений его стенок и гиперплазией миоцитов. Постепенно развивается гипертрофия и стеноз пилорического отдела – органическая патология, характеризующаяся сужением пилоруса и замедлением опорожнения желудка. Чаще всего к такому исходу приводит каллезная либо пенетрирующая язва желудка, реже – рубцующаяся язва.
Однако компенсаторные механизмы при пилоростенозе быстро истощаются, в связи с чем вскоре желудок значительно перерастягивается и увеличивается в размерах, его перистальтика ослабевает, застойные явления усугубляются. Возникает рвота съеденной накануне пищей, ведущая к потере большого количества жидкости и электролитов, питательных веществ. При декомпенсации пилоростеноза у пациента отмечается тяжелейший метаболический алкалоз (обусловленный потерей ионов хлора), водно-электролитный дисбаланс, нарушение обмена протеинов. Потери калия ведут к слабости всех мышц, однако основное значение имеет паралич диафрагмы и миокарда, что оканчивается остановкой дыхания и сердечной деятельности. Гипокальциемия знаменуется развитием судорог.
К более редким причинам формирования пилоростеноза относят кровоточащую и прободную язву желудка либо двенадцатиперстной кишки (для них характерен послеоперационный пилоростеноз), рак желудка и другие опухоли этой локализации.
Симптомы пилоростеноза
К характерным клиническим признакам пилоростеноза относят рвоту съеденной накануне (иногда за несколько суток до этого) пищей, шум плеска на голодный желудок (что говорит о застойных явлениях), видимую через переднюю брюшную стенку перистальтику в эпигастрии. Выраженность клинических признаков зависит от стадии заболевания (компенсированная, субкомпенсированная либо декомпенсированная).
На фоне компенсированного пилоростеноза отмечается незначительное сужение выходного отдела желудка, что сопровождается умеренным усилением его сократительной способности. К привычным симптомам язвенной болезни присоединяются чувство переполнения и тяжести в желудке, отрыжка кислотой и изжога, рвота съеденной пищей с примесью кислоты, приносящая больному облегчение. В рвотных массах визуализируется пища, принятая незадолго до приступа. Потери веса не наблюдается либо она незначительная.
При переходе пилоростеноза в стадию субкомпенсации состояние пациентов ухудшается, они отмечают быстрое исхудание и усиление выраженности симптомов. Появляются жалобы на сильные боли и чувство значительной тяжести в эпигастрии, отрыжку тухлым, рвоту практически после каждого приема еды (иногда пищей, принятой много часов назад). Так как после рвоты наступает выраженное улучшение общего состояния, некоторые пациенты вызывают ее искусственно. Сразу после приема пищи перистальтика желудка усиливается, что приводит к появлению желудочных колик, урчания в животе, поноса. Также больные жалуются на постоянную слабость, усталость, сонливость, которые связаны с нарушением нутритивного статуса.
В стадии декомпенсации на первое место выходят симптомы пилоростеноза, маскируя признаки язвенной болезни, которые превалировали до этого. Пациенты кахектичны, очень ослаблены. Боли в желудке становятся не такими интенсивными, однако практически постоянно беспокоит отрыжка тухлым, многократная обильная рвота пищей, съеденной несколько дней назад. Потеря жидкости с рвотными массами приводит к выраженному обезвоживанию, которое проявляется жаждой и снижением темпа диуреза, сухостью кожи и слизистых. Для этой стадии характерна неустойчивость стула – поносы сменяются запорами. Переполненный желудок виден через переднюю стенку живота, регистрируются его судорожные неэффективные сокращения, над эпигастральной областью постоянно выслушивается шум плеска. На этой стадии пилоростеноза обычно наступают необратимые дистрофические изменения в стенке желудка, поэтому восстановить его моторно-эвакуаторную функцию чаще всего уже невозможно.
Диагностика пилоростеноза
Всем пациентам, входящим в группу риска по формированию пилоростеноза (наличие язвы пилоро-дуоденальной локализации, ушивание перфорации желудка в анамнезе, частые рецидивы язвенных дефектов, мужской пол), следует незамедлительно обратиться к гастроэнтерологу при появлении первых признаков нарушения моторной и эвакуаторной функции желудка.
Одним из наиболее простых и доступных методов диагностики моторно-эвакуаторной дисфункции желудка является УЗИ. Ультразвуковое исследование органов брюшной полости позволит визуализировать переполненный желудок, иногда – гипертрофированный мышечный слой в пилорическом отделе. Однако для установления степени тяжести и стадии заболевания нужны более точные методики, такие как гастрография и ЭГДС.
В стадии компенсации пилоростеноза при рентгенографии желудка определяется незначительное увеличение размеров полости желудка, активация его перистальтики. Возможна визуализация рубцово-язвенного стеноза пилоруса. Выведение контраста в кишечник задерживается не более чем на 12 часов. При проведении ЭГДС стеноз привратниковой зоны четко виден, в этой области возможно сужение просвета желудка до 0,5 см. Перистальтика желудка усилена, слизистая оболочка гипертрофирована.
О субкомпенсированной стадии пилоростеноза говорят следующие рентгенологические признаки: значительное увеличение полости желудка, наличие в нем содержимого даже натощак, снижение сократительной способности. На снимках видны три слоя – контрастное вещество, воздух и слизь. Опорожнение желудка занимает от 12 часов до суток. При проведении фиброгастроскопии также отмечается расширение полости желудка в сочетании с сужением пилорического отдела до 0,3 см.
Декомпенсация пилоростеноза на гастрографии проявляется значительным перерастяжением желудка, очень вялой его перистальтикой, выраженным стенозом выходных отделов. Полной эвакуации контрастного вещества не происходит даже через сутки. Эндоскопическая картина дополняется признаками атрофии слизистой оболочки.
Электрогастрография выявляет снижение сократительной способности желудка различной степени выраженности (от редких пиков активности в стадии компенсации до практически полного отсутствия моторной функции при декомпенсации пилоростеноза).
Всем пациентам с пилоростенозом требуется проведение анализа крови на уровень гемоглобина и гематокрита, электролитов и ионов, азотистых шлаков. Обязательно оценивается кислотно-основное состояние крови. Если у больного выявлена гипокалиемия – необходимо проведение ЭКГ для своевременного обнаружения нарушений сердечного ритма.
Лечение пилоростеноза
Лечение пилоростеноза осуществляется в условиях стационара и требует обязательного проведения оперативного вмешательства (желательно на ранних этапах заболевания, когда возможно полное восстановление моторной функции желудка). Консервативные мероприятия используются исключительно в целях предоперационной подготовки.
Сразу после поступления пациента в отделение осуществляется постановка гастрального зонда и эвакуация застойного содержимого желудка (так называемая декомпрессия желудка). Рекомендуется проведение зонда за уровень стеноза с последующим дробным введением пищи в тонкую кишку. Если это сделать невозможно (обычно на стадии декомпенсации критический пилоростеноз на дает возможности провести зонд в кишечник), рекомендуется перевод на полное внутривенное питание.
Медикаментозное лечение включает в себя противоязвенную терапию (ингибиторы протонной помпы, блокаторы Н2-гистаминовых рецепторов и др.), коррекцию водного баланса и уровня электролитов, кислотно-основного состояния крови, нутритивного статуса пациента (парентеральное питание). Для нормализации перистальтики желудка используют прокинетики (их назначение оправдано на стадии компенсации пилоростеноза и в послеоперационном лечении).
Хирургическое лечение пилоростеноза направлено на устранение стенотической деформации желудка и восстановление его нормального функционирования. С этой целью проводят стволовую ваготомию с наложением гастроэнтероанастомоза; эндоскопическую ваготомию и пилоропластику; стволовую ваготомию с гастрэктомией антрального отдела желудка; гемигастрэктомию; гастроэнтеростомию. Выбор вида оперативного вмешательства зависит от стадии пилоростеноза и общего состояния пациента.
Прогноз при раннем начале лечения пилоростеноза обычно благоприятный. Возможность летального исхода ассоциируется с декомпенсированной стадией заболевания, общим истощением, пожилым возрастом. Единственным методом профилактики пилоростеноза у взрослых является раннее выявление и лечение язвенной болезни желудка и двенадцатиперстной кишки.
Источник
 Стенозом желудка называют такое состояние, когда в результате различных факторов нарушается эвакуация пищи из желудка в 12 – перстную кишку.
Стенозом желудка называют такое состояние, когда в результате различных факторов нарушается эвакуация пищи из желудка в 12 – перстную кишку.
Чаще всего стеноз развивается в пилорическом отделе или в начале луковицы 12-перстной кишки, реже – в районе кардии.
Термин стеноз или стриктура обозначает стойкое и постоянно сужение какого-либо полого органа. Болезнь может быть врожденной и приобретенной. При локализации в пилорическом отделе желудка медики говорят о пилоростенозе. Стенозы желудка в Международном Классификаторе (МКБ-10)определены шифром K31, в разделе рассматриваются другие болезни желудка и 12-перстной кишки.
Врожденный пилоростеноз
Заболевание чаще встречается у новорожденных мальчиков. Основные клинические проявления – постоянная рвота после кормления на 2 – 3 неделе жизни. Период от конца кормления до начала рвоты небольшой и составляет 10, иногда 15 минут. Ребенка рвет «фонтаном», объем рвотных масс значительно выше объема кормления. Постепенно ребенок худеет, развивается истощение и обезвоживание. Диагностируют врожденный пилоростеноз с помощью рентгена, после уточнения диагноза назначают операцию.

В ходе операции хирургически рассекают область привратника вплоть до слизистой оболочки. Кормить ребенка начинают малыми дозами, по 20 мл через каждые 2 часа. Постепенно объем кормления увеличивают, к 10 дню переводят малыша на полноценное грудное вскармливание.
Приобретенный стеноз
Приобретенный стеноз выходного отверстия желудка (пилоростеноз) возникает вследствие образования рубцов после перенесенной язвы. Также причинами сужения привратника могут быть онкологические опухоли, ожоговые поражения, гипертрофия привратника.
Причиной кардиального стеноза желудка чаще всего бывает рак, локализованный в этой области. По статистике онкологических заболеваний стенозом кардии осложняется от 8 до 23 % от всех онкологических опухолей, расположенных в верхних отделах желудка.
Отличительным симптомом кардиального стеноза является дисфагия – пациент испытывает затруднения при глотании. Особенно трудно проглатывается твердая пища. Симптомы могут нарастать в связи с ростом и распространением опухоли.
Интересно! В период распада опухоли у пациента дисфагия может исчезать, принося облегчение на время.
В отличие от кардиального стеноза, пилоростеноз встречается чаще. Самая распространенная форма – рубцовая, то есть возникшая вследствие рубцевания язвенных поражений. Рассмотрим патологию подробнее.
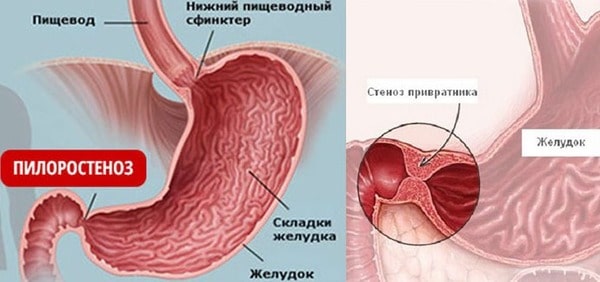
Классификация и симптоматика
В развитии болезни выделяют 3 стадии, это:
- Компенсированный стеноз. Пациенты предъявляют те же жалобы, что и при язвенной болезни, однако отмечают, что изжога и кислая отрыжка появляются чаще, периодически возникает рвота, которая доставляет значительное облегчение. В спокойном состоянии возникает тяжесть в эпигастральной области, не связанная со значительным перееданием.
При рентген обследовании таких пациентов врач отмечает сужение пилорического отдела, некоторое расширение желудка. Эвакуаторная функция замедляется, контраст выводится до 6 – 12 часов.
- Субкомпенсированный стеноз выходного отдела. К постоянному чувству заполненного желудка и тяжести в эпигастральной области присоединяется неприятная отрыжка с запахом тухлого яйца. Периодически возникают резкие колики, обусловленные усилением перистальтики.
Для облегчения неприятных ощущений пациенты часто сами вызывают рвоту, так как после нее чувство тяжести проходит. Рвота возникает и самопроизвольно, и присутствует почти каждый день. Пациенты с субкомпенсированным пилоростенозом быстро худеют, становятся вялыми и слабыми.
При контрастной рентгеноскопии врач отмечает наличие жидкости в желудке натощак, значительное растяжение стенок пищеварительного органа (гастрэктазия), замедление перистальтики и эвакуаторных способностей. Контраст исчезает из желудка через 24 часа.
- Декомпенсированный стеноз. Пациенты жалуются на постоянную тяжесть в эпигастрии, ежедневную рвоту пищей. Рвотные массы имеют зловонный запах, который возникает из-за наличия разложившихся пищевых остатков.
Присутствует адинамия, обезвоживание организма, сильное истощение. Изменяется состав крови из-за выраженных электролитных нарушений. При осмотре пациента на брюшной стенке видны растянутые контуры желудка. С дальнейшим развитием патологии увеличивается рН крови, развивается алкалоз, провоцирующий почечную недостаточность.
При рентген контрастном обследовании врач видит значительно растянутый желудок, в полости которого находится жидкость, и остатки непереваренной пищи. Эвакуация контраста замедлена и продолжается более 24 часов из-за снижения перистальтики. Декомпенсированный пилоростеноз – тяжелое состояние, требующее хирургического лечения.
Диагностика и прогнозы
Если пациент имеет продолжительный язвенный анамнез, врач может заподозрить наличие стеноза желудка и 12 – перстной кишки. Для уточнения диагноза собирают тщательный анамнез, используют следующие методы:
-
 Общий и биохимический анализ крови.
Общий и биохимический анализ крови. - Рентгенография желудка с контрастом.
- Гастродуоденоскопия с биопсией.
- Электрогастрография.
Данного перечня обследований достаточно для постановки диагноза.
Важно! В случаях, когда причиной стеноза является онкологическая опухоль, растяжения желудка на рентгене не определяется. В этом случае сужение обусловлено сдавлением растущей опухолью.
Прогнозы в случае рубцового стеноза благоприятны, при онкологической природе болезни – сомнительны и полностью зависят от распространенности процесса, наличия метастазов и возможности провести хирургическое лечение.
Осложнения
В компенсированной стадии пилоростеноза осложнения возникают редко. В более поздних стадиях существует риск развития следующих состояний:
- острого желудочно-кишечного кровотечения;
- перфорации язвы;
- разрыва желудка на фоне многократной рвоты;
- гиповолемического шока.
Лечебные подходы
Лечение любого стеноза желудка всегда хирургическое. Консервативное лечение применяют в период предоперационной подготовки пациента.
Если имеет место стеноз кардии, спровоцированный опухолью, и хирургическая операция невозможна из-за распространенности процесса, применяют эндоскопическую дилатацию или устанавливают стент. Это сложные манипуляции, выполнить которые возможно только в хирургическом стационаре.
При пилоростенозе перед операцией проводят следующие лечебные мероприятия:
- Назначение щадящей диеты, в которую включена полужидкая или жидкая пища. Если питание обычное пациента невозможно, назначают парентеральное или зондовое питание.
- Регулярное промывание желудка для стимуляции перистальтики.
- Если имеет место активный язвенный процесс, назначают эрадикационную терапию.
- Также медикаментозно проводят профилактику или коррекцию гиповолемии, внутривенно капельно вводят солевые растворы, глюкозу и комплексные препараты. В качестве вспомогательного лечения назначают спазмолитики, ингибиторы протонной помпы.
Следующий этап – хирургическая операция, после которой требуется длительный реабилитационный период.
Никакого лечения пилоростеноза народными средствами в домашних условиях не существует.
К профилактическим мерам относится своевременная диагностика и лечение язвенной болезни желудка и 12-перстной кишки. В заключение посмотрите полезное тематическое видео о пилоростенозе:
Источник
Осложнения язвенной болезни. Кровотечение. Пенетрация. Перфорация. Стеноз привратника.
Осложнения язвенной болезни:
- Кровотечение,
- Пенетрация,
- Перфорация,
- Стеноз привратника.
Язвенное кровотечение.
Язвенное кровотечение — это одно из частых и опасных осложнений язвенной болезни (ЯБ).
Симптомы.
Скрытое (оккультное) кровотечение почти всегда сопутствует ЯБ, хотя, как правило, остается незамеченным и не считается ее осложнением. Диагностируются лишь массивные (профузные) кровотечения с кровавой рвотой и меленой.
Рвота кровью бывает тогда, когда источник кровотечения находится выше связки Трейдца (пищевод, Ж, ДПК).
Контакт крови с HCI изменяет цвет крови до кофейного.
Стул при кровотечении будет кашицеообразным, липким, с угольным блеском, как деготь (мелена).
Важно помнить, что при приеме препаратов висмута, железа, черники, черемухи, ежевики стул тоже темного цвета, но нормальной консистенции и формы.
Гемоглобин и гематокрит снижается. Если в течение 3-х суток нет положительной динамики гемаглобина, значит кровотечение продолжается.
Лечение.
- В домашних условиях – промывание желудка ледяной водой, накладывание льда на область желудка.
- Внутрь и парентерально до 200-400 мг Циметидина или др. Н2-блокаторы,
- Орошение введением зонда и введением 5% Аминокапроновой кислоты,
- Через зонд 5% Новокаин и Адреналин, Антигемофильной Плазмы 100-150 мл,
- Фибриноген 1-2 г на физ. растворе,
- Секретин 100мг на 50 мл 0,001% NaCI.
- При падении АД 100-150 мл Полиглюкин, а затем Реополиглюкин, Альбумин, свежезамороженная Плазма.
- Проводят диатермо- и лазерная коагуляция.
Перфорация язвы.
Перфорация язвы в брюшную полость – грозное осложнение язвенной болезни (ЯБ) и симптоматических язв.
Симптомы.
Резкая “кинжальная” боль в подложечной области, доскообразное напряжение мышц передней стенки живота, особенно эпигастрия, положительный симптом Щеткина-Блюмберга, исчезновение печеночной тупости, брадикардия, бледность кожных покровов.
Через 6-8 часов после перфорации развивается
перитонит, характеризующийся резким ухудшением состояния больного:
частый нитевидный пульс, артериальная гипотония, лихорадка, явления динамической кишечной непроходимости, лейкоцитоз с нейтрофильным сдвигом. В первые часы возможны стул и отхождение газов, но затем нарастает метеоризм, происходит задержка стула, газов и даже мочи.
Рвота бывает редко.
Рентгенологически в брюшной полости обнаруживается газ.
При атипичной клинике при прободной язве Ж и ДПК (прикрытое прободение, прободение в малый сальник в полый орган), при сочетании прободной язвы с другими атипично протекающими заболеваниами показана срочная лапараскопия.
Пенетрация язвы.
Под пенетрацией понимают распространение язвы за пределы стенки Ж (желудка) и ДПК (двенадцатиперстной кишки) в окружающие ткани и органы.
Различают:
1) стадию проникновения язвы (некроза) через все слои стенки Ж или ДПК.
2) стадию фиброзного сращения с прилегающим органом.
3) стадия завершенной перфорации и проникновения в ткань прилежащего органа.
Язвы задней и боковой стенок луковицы и постбульбарные язвы ДПК чаще пенетрируют в головку поджелудочной железы, желчные пути, печень, печеночно-желудочную или дуоденальную связку, в толстую кишку и в ее брыжейку, а язвы Желудка — в малый сальник и тело поджелудочной железы. Пенетрация сопровождается развитием воспалительного процесса и образованием фиброзных спаек, иногда довольно обширных.
Симптомы.
Боль при этом становится почти постоянной, весьма интенсивной, теряет закономерную связь с приемом пищи, не уменьшается от приема антацидов. Усиливается тошнота, рвота.
Повляются признаки воспаления — субфебрильная температура, лейкоцитоз, повышается СОЭ.
В области очага нередко определяется выраженная пальпаторная болезненность и удается прощупать воспалительный инфильтрат.
Диагноз подтверждается рентгенологическим (глубокая «ниша», малая подвижность язвенной зоны) и эндоскопическим (язва глубокая, кратер обрывистый, края обычно высокие, в виде вала) исследованиями.
Лечение обычно оперативное.
Стеноз привратника.
Стеноз привратника — осложнение язвенной болезни (Я Б), чаще возникает при локализации рецидивирующей язвы в пилорическом канале и начальной части луковицы ДПК.
Нарушение проходимости привратника при обострении ЯБ усугубляется периульцерозным воспалительным отеком и его спазмом.
Симптомы.
Обострение ЯБ с формирующимся стенозом привратника сопровождается ощущением давления и полноты в подложечной области, возникающих сразу же после еды, тошнотой и рвотой, приносящей облегчение.
При рецидивирующем язвенном процессе стенозирование привратника быстро прогрессирует и переходит в органическую, декомпенсированную стадию. Рвота становится постоянной, появляется шум плеска.
Натощак в желудке определяется большое количество содержимого.
Больной прогрессивно худеет и присоединяется гуморальный синдром (гипохлоремия, гипокалиемия, азотемия, алкалоз).
При рентгенологическом исследовании в этой стадии Желудок приобретает форму «растянутого мешка» со слабой перистальтикой, его опорожнение замедленно до 24 часов и более.
Диагноз
основан на эндоскопической картине и результатах гистологического исследования биопсийного материала.
Лечение хирургическое.
- Перед хирургическим лечением необходимо откачивание желудочного содержимого через назогастральный зонд,
- В/в введение изотонического раствора Хлорида Натрия ( 2-3 л/сут ), раствора Глюкозы ( 1-2 л/сут), Витаминов (аскорбиновая кислота, никотинамид, кокарбоксилаза, витаминов В6, В12 и др.)
- Нередко требуется переливание Полиглюкина, Реополиглюкина, Альбумина, Эритроцитарной массы, Хлорида Калия.
- Независимо от способа оперативного лечения больным в предоперативном периоде желательно проведение полноценного курса противоязвенной терапии (см лечение язвенной болезни).
КАТЕГОРИЯ:
Источник