Рвота после внутривенного введения
Рвота на препараты для химиотерапии опухоли – причины, лечениеМеханизм, посредством которого после приема химиотерпевтических препаратов развивается рвота, изучен плохо. Очевидно, важны стимулы со стороны как периферической (желудочно-кишечный тракт), так и центральной нервной системы. Схематически они представлены на рисунке. В частности, метоклопрамид блокирует рецепторы 5-НТ3, и антагонисты 5-НТ3 представляют собой широко использующийся класс антиэметических препаратов. Через 2-8 ч после внутривенного введения алкилирующих агентов доксорубицина и цисплатина у больных наступает чувство тошноты и развивается рвота. Симптомы сохраняются в течение 8-36 ч. При назначении других препаратов столь сильных проявлений токсичности не отмечается. После проведения одного или двух циклов химиотерапии у некоторых пациентовь развивается преждевременная тошнота и рвота при виде медсестры, врача, при подготовке к процедуре введения или даже по дороге в больницу. Таким больным заблаговременно, перед введением препаратов, необходимо профилактически назначать антиэметики. Для предотвращения или купирования приступов рвоты применяются различные препараты. Ни одно из этих средств в равной степени не подходит всем больным, и большинство из них вызывает лишь частичный эффект. Необходимо проводить профилактическое лечение антиэметиками, и для каждого больного методом проб и ошибок следует разработать свой режим назначения.
Антагонисты 5-НТ3-рецепторов серотонина. Соединения этого класса являются основными средствами, позволяющими контролировать рвотный рефлекс. При этом купирование рвоты, вызванной приемом цисплатина, наступает у 60% больных, т. е. почти в такой же степени, как при назначении комбинации метоклопрамида, максолона и дексаме-тазона. К числу селективных антагонистов 5-НТ3-рецепторов относятся ондансетрон, трописетрон и гранистерон. Неизвестно, действуют ли эти препараты на уровне центральной или периферической нервной системы. Онданстерон хорошо всасывается при пероральном приеме. Препараты хорошо переносятся и безопасны. Период полувыведения онданстерона из плазмы крови составляет около 3 ч. К числу побочных эффектов препарата относится головная боль, гиперемия и запоры. При нарушениях функции печени выведение препарата замедляется. Обычно ондансетрон назначают при медленной внутривенной инфузии в дозе 8 мг, затем вводят две повторные дозы с интервалом 4 ч, и по 8 мг два раза в день в течение 3 дней для предотвращения поздних приступов рвоты. Пиперазинфенотиазины. К этим препаратам относятся прохлорперазин и перфеназин. Они эффективны у некоторых больных, однако должны применяться в дозах, близких к максимальным, для которых характерно развитие экстрапирамидальных реакций, особенно после внутривенного введения. Алифатические фенотиазины. К числу наиболее распространенных препаратов относятся хлорпромазин и промазин. Они обладают в большей степени седативным, чем антиэметическим действием, и склонны понижать кровяное давление. Метоклопрамид. Скорее всего, препарат влияет на триггерную область, вероятно, блокируя дофаминовые рецепторы. Метоклопрамид ускоряет опорожнение желудка. Препарат можно назначать внутримышечно или внутривенно, после введения могут возникать экстрапирамидальные побочные эффекты, чувство беспокойства и диарея. В низких дозах (10 мг перорально или внутривенно) препарат обладает небольшой эффективностью. Метоклопрамид в больших дозах часто используется для предотвращения рвоты. Вероятно, препарат более эффективен в больших дозах, и в некоторых исследованиях показано, что по эффективности он превосходит фенотиазины. Метоклопрамид может действовать как антагонист 5-НТ3-рецепторов. Большие дозы не вызывают развития существенных экстрапирамидальных побочных эффектов. В рандомизированных испытаниях показано, что метоклопрамид в больших дозах превосходит фенотиазины. Бензодиазепины. Хотя эти соединения не обладают антиэметическими свойствами, их прием позволяет больным легче переносить приступы рвоты. Препараты вызывают у больных развитие состояния сонливости, при котором они забывают о чувстве тошноты. Для этой цели используется внутривенное введение препарата лоразепама Производные бутирофенона. Эти средства представляют собой блокаторы дофаминовых рецепторов, действующих на уровне ЦНС. Наиболее часто применяется галопиридол, который в определенной степени эффективен в предотвращении рвоты, вызванной приемом цисплатина. Апрепитант. Антагонисты рецепторов Р-нейрокинина (1NK1) в ЦНС обладают выраженными антиэметическими свойствами. Апрепитант является первым из этой группы соединений, введенным в клиническую практику. Он хорошо всасывается из кишечника, и максимальная его концентрация в плазме крови достигается через 4 ч после приема. Препарат разрушается в печени, однако при умеренном нарушении функции органа его дозу можно не подбирать. В рандомизированных испытаниях было показано, что при назначении апрепитанта совместно с дексаметазоном и ондансетроном можно контролировать состояние тошноты и рвотный рефлекс. Важным свойством препарата является его способность создавать у больных длительный антиэметический эффект, продолжительностью 4 дня. Это позволяет эффективно контролировать приступы ранней и поздней тошноты и рвоты. Обычно назначают ежедневную дозу 125 мг в первый день, затем 80 мг на два дня, которую принимают за час по введения химиотерапевтических препаратов. Препарат взаимодействует с другими лекарственными средствами, которые детоксицируются цитохромоксидазной системой печени. К их числу относятся противосудорожные средства, многие антибиотики и противогрибковые препараты. Под действием апрепитанта ускоряется метаболизм варфарина.
– Также рекомендуем “Поздние осложнения химиотерапии – бесплодие, легочный фиброз, вторичные опухоли” Оглавление темы “Химиотерапия онкологических заболеваний”:
|
Источник
Осложнения после внутривенных инъекций могут быть как незначительными, так и довольно серьезными. Последствия зависят только от квалификации медицинского персонала. Опытная медсестра обычно не допускает серьезных ошибок, но от мелких оплошностей не застрахована и она. Так что же может произойти, какие вообще бывают осложнения от внутривенных инъекций и как действовать пациенту в этих ситуациях?
Зачем назначают внутривенные инъекции
В медицине у термина «внутривенная инъекция» есть синоним – «венепункция». Так называют введение полой иглы через кожу в просвет вены. Назначается эта манипуляция в следующих случаях:
- когда необходимо ввести в вену лекарственные средства;
- когда пациенту требуется переливание крови или кровезаменителей;
- когда необходимо взять кровь на анализ или выполнить кровопускание.
В остальных случаях пациенту назначают внутримышечные инъекции.
Если что-то пошло не так
Если медицинским работником неудачно проведена внутривенная инъекция, осложнения могут быть следующие:
- синяк, а правильнее сказать, гематома в области укола;
- вздутие в месте венепункции;
- тромбоз и воспаление венозной стенки (тромбофлебит);
- эмболия масляная;
- эмболия воздушная.
Есть еще осложнение, которое не зависит от мастерства медсестры. Речь идет об аллергической реакции.
Гематома от укола
Синяк на месте прокола вены появляется довольно часто. Это значит, что внутривенная инъекция, осложнения которой здесь рассматриваются, проведена неправильно. Скорее всего, игла проткнула обе стенки вены насквозь. Но иногда гематома появляется и при правильном проведении манипуляции. Это происходит, если пациент проигнорировал рекомендации и не прижимал место укола несколько минут.
Если медработник видит, что в месте венепункции образовывается гематома, то обычно он действует следующим образом:
- прекращает введение лекарства в травмированную вену;
- вынимает иглу;
- прижимает место инъекции стерильным ватным шариком, который смочен в дезинфицирующем растворе;
- прикладывает к месту неудачной инъекции согревающий компресс или гепариновую мазь.

Только после этого, взяв новый шприц, медсестра повторит венепункцию в другую вену.
Народная медицина в случае появления гематомы на месте внутривенной инъекции рекомендует компресс с капустным листом.
Вздутие тканей после инъекции
Если была неправильно проведена внутривенная инъекция, осложнения могут проявиться в виде вздутия вокруг места укола. Это значит, что игла не попала в просвет вены или вышла из него. В результате этой ошибки препарат попадает в окружающую подкожную клетчатку. В этом случае медработник не вынимает иглу, а сначала оттягивает шприцем введенную жидкость. Далее место инъекции следует прижать ватным шариком, и только после этого вынуть иглу.
Если внутривенно вводился хлорид кальция или рентгенконтрастные вещества, то в месте вздутия может начаться некроз тканей. В этом случае медработник должен прекратить введение препарата, быстро извлечь иглу и обколоть пострадавший участок рекомендованным врачом препаратом. Обычно это раствор адреналина или новокаин. Поверх пораженного участка накладывается давящая повязка и холод. На третьи сутки можно накладывать полуспиртовые компрессы.
Тромбофлебит
В результате неправильного введения препарата при венепункции может развиться воспаление внутренних стенок сосуда с последующим образованием в просвете вены тромба. Это заболевание носит название тромбофлебит. Такая проблема может возникнуть, если быстро ввести некоторые препараты (хлористый кальций, “Доксициклин”, глюкозу). Что делать, чтобы избежать после внутривенной инъекции осложнений? Профилактика и неукоснительное соблюдение алгоритма процедуры – вот на что следует обращать внимание медперсоналу.
Чтобы не спровоцировать появление тромбофлебита, нужно помнить, что нельзя ставить внутривенные уколы часто в одну вену. Кроме того, следует выбирать шприц с острой иглой, поскольку тупая сильнее травмирует ткани.
Симптомы тромбофлебита проявляются в виде болевых ощущений в месте укола, гиперемии кожного покрова и скопления инфильтрата в участке вены. Может наблюдаться невысокая температура. Пациента обязательно осматривает врач. Он может назначить гепариновую мазь для компрессов и, скорее всего, порекомендует ограничить подвижность конечности.

Масляная и воздушная эмболия
Есть гораздо более сложные проблемы, которые может спровоцировать неправильно выполненная внутривенная инъекция. Возможные осложнения могут даже угрожать жизни пациента. Речь идет о масляной эмболии. На всякий случай расшифруем, что означает этот термин. Эмболией называют закупорку кровеносных сосудов мелкими инородными эмболами (частичками) или пузырьками газов. Переносит эти частицы или пузырьки лимфа и кровь.
Осложнения внутривенных инъекций, которые называют масляной эмболией, могут возникнуть только при ошибочном введении масляного препарата в сосуд, если игла случайно попала в его просвет при внутримышечной инъекции. Внутривенно масляные растворы не назначают никогда! Масляные эмболы постепенно оказываются в артерии и закупоривают ее, нарушая питание тканей. В результате развивается некроз. Кожа при этом отекает, краснеет или становится красно-синюшной. Местная и общая температура повышается. Если масляные частички оказываются в вене, то они дрейфуют в легочные сосуды. В результате у пациента возникает приступ удушья, он начинает кашлять, верхняя половина туловища синеет, ощущается стеснение в груди.
Все методы лечения данного осложнения направлены на устранение закупорки сосудистых просветов. Заниматься при этой проблеме самолечением нельзя категорически! Если масляный раствор неправильно введен в домашних условиях, то пациента срочно доставляют машиной скорой помощи в больницу.
Медицинский персонал должен понимать, что на него ложится серьезная ответственность при введении масляных растворов. Осложнения при инъекциях и их профилактика рассматриваются и изучаются во всех медицинских учебных учреждениях.
Воздушная эмболия может возникнуть, если медработник не удалил пузырек воздуха из шприца перед венепункцией. Признаки данного осложнения проявляются значительно быстрее, чем при масляной эмболии.
Внутривенные инъекции, осложнения которых – явление довльно непрятное, а порой и смертельно опасное, направлены на помощь пациенту. Их назначают по необходимости, и бояться этих назначений не стоит. Важно не доверять проведение манипуляций самоучкам, а пользоваться услугами квалифицированных медсестер.
Источник
Комментарии
Опубликовано в журнале:
Фарматека »» №1, 2005
Э.П. Яковенко, П.Я. Григорьев, Н.А. Агафонова, А.В. Яковенко, А.С. Прянишникова, А.Н. Иванов, Е.Ю. Лопатина, Е.Н. Шерегова, З.В. Бекузарова, Е.Н. Щербина
Кафедра гастроэнтерологии ФУВ РГМУ, Москва
РЕФЕРАТ
Рвота и тошнота возникают при многих патологических состояниях, могут приводить к опасным осложнениям и потому имеют большое клиническое значение. В формировании ощущения тошноты и в реализации рвотного акта участвуют две структуры продолговатого мозга: рвотный центр и хеморецепторная триггерная зона. Соответственно существует и два механизма тошноты и рвоты. Сигналы из желудочно-кишечного тракта и желчных путей, глотки, брюшины, коронарных артерий, вестибулярного аппарата, подкорковых структур и корковых центров напрямую стимулируют рвотный центр. Опосредованная стимуляция связана с активацией триггерной зоны, из которой импульсы далее идут в рвотный центр. Активаторами триггерной зоны являются уремия, гипоксия, диабетический кетоацидоз, инфекции, лучевая терапия и лекарственные средства. Существует несколько групп противорвотных средств, при выборе которых следует учитывать механизмы тошноты и рвоты. Наиболее широко в лечении тошноты и рвоты применяется метоклопрамид (Церукал). Церукал эффективен как при первичных заболеваниях желудочно-кишечного тракта, так и при активации триггерной зоны лекарственными средствами, лучевой терапией и рядом токсических веществ. Приведены рекомендации по применению Церукала.
Тошнота и рвота – это не только симптомы целого ряда функциональных и органических расстройств. Они осложняют течение многих заболеваний, а тяжелая рвота может быть опасна для жизни. Этим определяется клиническое значение тошноты и рвоты.
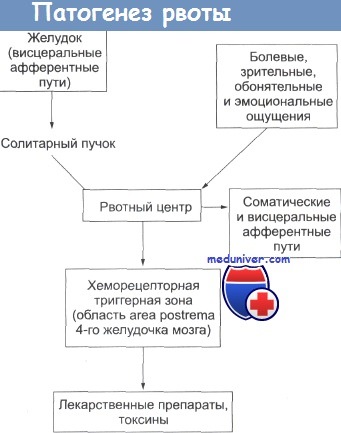
Патогенез
Рвотный акт включает три фазы: тошноту, позывы к рвоте и саму рвоту [3]. Тошнота – это чрезвычайно неприятное ощущение в области глотки или в эпигастрии, которое предшествует рвоте. При тошноте тонус желудка снижен, перистальтика или отсутствует или сильно замедлена. В то же время тонус двенадцатиперстной кишки и проксимальных отделов тощей кишки повышается, происходят дуоденогастральные рефлюксы. При позывах к рвоте во время вдоха при закрытом рте отмечается судорожное сокращение дыхательных мышц и диафрагмы, а во время выдоха – передней брюшной стенки. При этом тонус антрального отдела желудка повышается, а тела и кардиального отдела – снижается. Сама рвота – это сложная последовательность непроизвольных висцеральных и соматических рефлексов. Во время рвоты энергично сокращаются мышцы брюшной стенки и диафрагмы, интраабдоминальный отдел пищевода перемещается в грудную клетку, тонус мышц дна желудка снижается, открывается нижний пищеводный сфинктер, привратник сокращается и содержимое желудка выбрасывается в пищевод и далее в полость рта. При этом закрывается надгортанник и происходит остановка дыхания, что препятствует попаданию рвотных масс в дыхательные пути. При тошноте и рвоте нередко появляются признаки нарушения вегетативной активности: усиленное слюноотделение, бледность кожных покровов, потливость. У ряда больных отмечаются нарушения сердечного ритма: при тошноте – тахикардия, при позывах к рвоте – брадикардия.
За рвотный акт отвечают две функционально различные структуры продолговатого мозга: рвотный центр в латеральной ретикулярной формации и хеморецепторная триггерная зона в ромбовидной ямке на дне четвертого желудочка. Главную роль играет рвотный центр: именно он служит коллектором афферентации и координирует деятельность скелетных и гладких мышц, участвующих в рвоте. Хеморецепторная триггерная зона лишь запускает рвотный акт, посылая импульсы к рвотному центру.
Известно два механизма тошноты и рвоты. Первый связан с поступлением рвотных стимулов непосредственно в рвотный центр. Так, по афферентным вагусным и симпатическим волокнам к рвотному центру поступают импульсы от желудочно-кишечного тракта (ЖКТ) и желчных путей, глотки, брюшины, коронарных артерий, вестибулярного аппарата, из таламуса, гипоталамуса и корковых центров. Двигательные импульсы от рвотного центра идут к диафрагме по диафрагмальным нервам, к межреберным и брюшным мышцам по спинномозговым нервам, а к гортани, глотке, пищеводу и желудку – по блуждающим нервам. Второй механизм связан со стимуляцией хеморецепторной триггерной зоны, из которой импульсы далее идут в рвотный центр и активируют его. Стимуляторами хеморецепторной триггерной зоны являются лекарственные препараты, уремия, гипоксия, диабетический кетоацидоз, эндотоксины грамположительных бактерий, лучевая терапия и др. Хотя медиаторы, которые выделяются в хеморецепторной триггерной зоне и рвотном центре, изучены недостаточно, имеются четкие доказательства, что дофамин играет значительную роль в возникновении рвоты. Кроме дофамина в формировании акта рвоты участвуют серотонин, ангиотензин II, нейротензин, вазоактивный интестинальный полипептид, гастрин, вещество Р, антидиуретический гормон [3, 5].
Этиология и диагностика
Поскольку рвота и тошнота могут быть вызваны множеством причин, диагностика начинается со сбора анамнеза. Прежде всего, оценивают продолжительность симптомов, время появления рвоты по отношению к приему пищи, взаимосвязь рвоты и боли, запах и содержимое рвотных масс.
Остро возникшие тошнота или рвота обычно вызваны инфекциями, особенно ЖКТ, пищевыми и иными отравлениями, лекарственными средствами, беременностью, травмой головы и часто сочетаются с висцеральной болью. Повторяющиеся эпизоды тошноты и рвоты предполагают механическую обструкцию ЖКТ, моторные расстройства желудка, в частности парез метаболической или эндокринной этиологии, повышение внутричерепного давления, а также психогенные расстройства. Рвота во время приема или сразу после приема пищи обычно встречается при психогенных нарушениях, реже – при язве канала привратника, особенно если имеется отек или спазм последнего. Рвота на поздних сроках после еды (через час и позже), особенно если она повторяется, типична для обструкции выходного отдела желудка или его моторных расстройств, таких как диабетический и постваготомический гастропарез. Тошнота и рвота в ранние утренние часы до еды характерна для беременности, но может встречаться у больных после гастрэктомии в результате накопления в желудке желчи, при уремии, алкоголизме, а также при повышенном внутричерепном давлении. Рвота часто уменьшает боль при язвенной болезни, но не при хроническом панкреатите и заболеваниях желчных путей. Переваренная пища в рвотных массах указывает на обструкцию выходного отдела желудка, а также высокую обструкцию тонкой кишки или тяжелый гастропарез. Рвота свежей непереваренной пищей предполагает патологию пищевода, в частности ахалазию, а также дивертикул Ценкера. Рвота кровью или кофейной гущей – признак кровотечения из верхних отделов ЖКТ. Присутствие в рвотных массах желчи говорит о недостаточности привратника и исключает обструкцию выходного отдела желудка и проксимальной части двенадцатиперстной кишки, но может свидетельствовать и о дистальной дуоденальной или верхней еюнальной обструкции (чаще всего функционального генеза).
Лихорадка, потеря веса, нарушения менструального цикла, желтуха, головная боль, боль в груди, хирургические вмешательства и другие факторы в анамнезе могут быть полезны в постановке диагноза. Важную роль играет физикальное исследование живота. При обследовании необходимо оценить тяжесть рвоты с учетом ее осложнений, которые включают метаболические и электролитные нарушения, нарушения питания, повреждения пищевода и желудка, заболевания зубов, а также кровоизлияния в кожу лица и шеи. Особенно важен прогноз потери массы тела и обезвоживания. Уточняют тяжесть электролитных нарушений, в первую очередь гипокалиемии, гипохлоремии, метаболического алкалоза. Большую роль в выявлении причин тошноты и рвоты играют рентгенологическое исследование органов пищеварения, эзофагогастродуоденоскопия и колоноскопия. В ряде случаев требуется неврологическое исследование, включая компьютерную томографию головы и оториноларингологическое исследование, иногда – консультация психиатра.
Тошнота и рвота наблюдаются при хирургических заболеваниях, которые обозначаются как острый живот. При хронических заболеваниях органов пищеварения тошнота и рвота возникают при нарушениях моторики ЖКТ, прежде всего благодаря повышению давления в любом полом органе (гастростаз, дуоденостаз, запор, дискинезия тонкой кишки, патология фатерова сосочка, сфинктера Одди с повышением давления в желчных и панкреатических протоках, при любом виде кишечной непроходимости).
Известно, что для рецепторов блуждающего нерва в слизистой оболочке проксимальных отделов ЖКТ (глотка, нижний отдел пищевода, привратник, двенадцатиперстная кишка и проксимальный отдел тощей кишки) характерен самый низкий порог раздражения. Поэтому расстройства моторики пищевода, желудка и проксимальных отделов тонкой кишки, проявляющиеся эвакуаторными нарушениями, характеризуются появлением тошноты, отрыжки и рвоты [10]. Нередко при заболеваниях ЖКТ тошнота и рвота связаны с циркуляцией в крови эндогенных и экзогенных токсинов (например, при заболеваниях печени, поджелудочной железы, избыточном росте бактерий в кишечнике).
Одна из самых частых причин тошноты и рвоты – прием лекарственных средств. По механизму действия их можно разделить на две группы: препараты, действующие как агонисты дофамина, и препараты, повреждающие слизистую ЖКТ. Особенно важна проблема тошноты и рвоты у больных, получающих противоопухолевые средства. Большинство таких препаратов непосредственно стимулируют хеморецепторную триггерную зону, поэтому тошнота и рвота возникают в первые 2–6 часов после их введения. Если же тошнота и рвота возникают через 12 и более часов после введения противоопухолевых средств, то следует предположить, что они не действуют на хеморецепторную триггерную зону, а вызывают выделение в тонкой кишке большого количества серотонина, активирующего рвотный центр. Кроме того, ряд препаратов может стимулировать выделение серотонина в самой хеморецепторной триггерной зоне.
В гастроэнтерологической практике тошнота и рвота являются важнейшим симптомом гастростаза. Механизмы, замедляющие опорожнение желудка, включают снижение тонуса тела желудка, нарушение частоты или амплитуды перистальтики, повышение тонуса привратника и дуоденостаз, приводящий к расстройству антродуоденальной координации [10]. Основными причинами гастростаза являются язвы, рубцовые изменения и опухоли желудка, атрофический гастрит, ваготомия, сахарный диабет, поражения ЦНС, дерматомиозит, висцеральная миопатия, гипотиреоз, идиопатическая псевдообструкция кишечника, нервная анорексия, беременность, острые инфекции, метаболические расстройства, лекарственные средства (опиоиды, антихолинергические средства, леводопа, психотропные препараты, гидроокись алюминия) [9].
Тошнота и рвота могут быть проявлениями синдрома верхней брыжеечной артерии [8], который обусловлен сдавлением двенадцатиперстной кишки, ведущим к расширению проксимальных отделов двенадцатиперстной кишки и желудка.
Лечение
Лечение рвоты начинают с коррекции водно-электролитных нарушений (инфузионной терапии). Одновременно уточняют причину рвоты и, если позволяет состояние больного, проводят этиологическое лечение. В тех случаях, когда причина тошноты и рвоты неизвестна или когда этиологическое лечение невозможно, используют противорвотные средства. При выборе противорвотного средства учитывают его эффективность, причину рвоты, индивидуальные особенности больного и побочные эффекты. Существует несколько групп противорвотных средств [6, 7].
Антихолинергические средства, в частности скополамин, эффективны при тошноте и рвоте, вызванной укачиванием. Эти препараты назначают перед поездками на автомобиле, морском транспорте, а также при вестибулярных расстройствах (например, при синдроме Меньера). При тошноте и рвоте другого генеза эти средства малоэффективны.
Нейролептики (прохлорперазин, хлорпромазин, галоперидол) эффективны в лечении тошноты и рвоты, которые обусловлены лекарственными средствами, лучевой терапией и при гастроэнтерите. Они оказывают антигистаминный и антихолинергический эффект, а также блокируют D2-рецепторы дофамина в хеморецепторной триггерной зоне и уменьшают афферентные сигналы к рвотному центру. Однако они вызывают ряд побочных эффектов, в т. ч. сонливость, ортостатическую гипотонию. Кроме того, эти средства гепатотоксичны.
Н1-блокаторы эффективны при тошноте и рвоте, обусловленных вестибулярными нарушениями, при укачивании, а также при беременности, уремии и в послеоперационном периоде. Эти препараты не действуют на хеморецепторную триггерную зону и потому неэффективны при рвоте, вызванной другими причинами, в частности лекарственными средствами и заболеваниями ЖКТ.
Блокаторы серотониновых рецепторов – ондансетрон, гранисетрон, трописетрон – блокируют 5-НТ3-рецепторы в хеморецепторной триггерной зоне и в ЖКТ, а также увеличивают освобождение ацетилхолина в ЖКТ. Данная группа препаратов используется в лечении больных, получающих химио- и лучевую терапию. Эффективность их существенно повышается при сочетании с дексаметазоном, вводимым внутривенно.
Блокаторы дофаминовых рецепторов. Основные представители – метоклопрамид (Церукал) и домперидон. Механизм действия Церукала основан на блокаде центральных и периферических D2-рецепторов. Кроме того, этот препарат стимулирует холинорецепторы с высвобождением ацетилхолина из постганглионарных нервных окончаний. Обнаружено также, что Церукал, особенно при внутривенном введении, обладает свойствами агониста 5-НТ4- и антагониста 5-НТ3-рецепторов. Прокинетические эффекты Церукала реализуются, в основном, на уровне проксимальных отделов ЖКТ. Препарат нормализует моторику пищевода, повышает тонус нижнего пищеводного сфинктера, улучшает эвакуацию из желудка за счет повышения тонуса тела и антрального отдела. Одновременно происходит расслабление проксимальных отделов тонкой кишки, что предотвращает дуоденогастральный рефлюкс и ускоряет пассаж по тонкой кишке [6, 10]. Благодаря таким свойствам Церукал нашел широкое применение в комплексном лечении многих заболеваний, сопровождающихся моторно-эвакуаторными расстройствами верхних отделов ЖКТ и проявляющихся симптомами диспепсии, включая тошноту и рвоту.
Применение Церукала патогенетически обосновано при лечении гастроэзофагеальной рефлюксной болезни, острого и рецидивирующего пареза желудка. Особенно эффективен препарат при парезе желудка, обусловленном диабетической полинейропатией или развивающемся в послеоперационном периоде. Аналогичными эффектами обладает и домперидон. Однако в отличие от домперидона, который не проходит через гематоэцефалический барьер, Церукал повышает порог чувствительности хеморецепторной триггерной зоны и рвотного центра, предупреждая тем самым тошноту и рвоту. Это особенно важно при использовании Церукала у больных, получающих химиотерапию. Препарат также применяют для купирования тошноты и рвоты при мигрени, черепно-мозговых травмах, болезнях почек. Церукал используют и при диагностических процедурах: зондировании ЖКТ и при рентгеноскопии, когда замедленное опорожнение затрудняет исследование желудка или тонкой кишки (в этом случае препарат вводят внутривенно).
При приеме внутрь Церукал быстро всасывается, связывается с белками плазмы, метаболизируется в печени и в основном (80 %) выводится почками. Терапевтическая концентрация в крови достигается через 30–40 минут при приеме внутрь, через 1–3 минут при внутривенном введении, через 10–15 минут при внутримышечном введении. Длительность действия составляет не менее 1,5–2 часов.
При тяжелой тошноте и рвоте рекомендуется применять Церукал парентерально (10 мг внутримышечно или внутривенно 3–4 раза в сутки). При приеме внутрь взрослым и подросткам старше 14 лет препарат назначают по 10 мг 3–4 раза в сутки за 30 минут до еды; при внутримышечном или внутривенном введении – по 1 ампуле (10 мг) 3–4 раза в сутки. Максимальная суточная доза – 5 мг/кг. Средняя продолжительность курса лечения – 2–4 недели. Для детей до 14 лет рекомендуемая однократная доза составляет 0,1 мг/кг массы тела. При нарушении функции почек дозу Церукала подбирают соответственно скорости клубочковой фильтрации. Пациентам с тяжелой почечной недостаточностью в связи с удлинением периода полувыведения назначают половинную дозу препарата [3].
Церукал обычно хорошо переносится. Среди побочных эффектов в начале лечения возможны понос (при высоких дозах), сонливость, акатизия, сильная усталость или слабость, головокружение. В связи с блокирующим действием метоклопрамида на центральные D2-рецепторы возможны экстрапирамидные расстройства, напоминающие паркинсонизм. Эти нарушения чаще отмечаются у пожилых больных после длительного применения высоких доз Церукала. В редких случаях при длительном использовании Церукала, в результате стимуляции секреции, пролактина возникают гинекомастия и галакторея, нарушения менструального цикла.
Церукал противопоказан при стенозе привратника, вызванном опухолью, механической кишечной непроходимости, желудочно-кишечном кровотечении, перфорации органов брюшной полости, феохромоцитоме, эпилепсии, экстрапирамидных расстройствах. При лечении Церукалом следует воздерживаться от употребления алкоголя и седативных средств.
ЛИТЕРАТУРА
1. Григорьев П.Я., Яковенко А.В. Справочное руководство по гастроэнтерологии. М., 1997. 480 с.
2. Информация о лекарственных средствах для специалистов здравоохранения. Лекарственные средства, применяемые в гастроэнтерологии. М., 1998. Вып. 4. С. 1777–81.
3. Внутренние болезни по Тинсли Р. Харрисону. Под редакцией Э. Фаучи, Ю. Браунвальда, К. Иссельбахера и др. В двух томах. Пер. с англ. М., 2002. 1536 с.
4. Машковский М.Д. Лекарственные средства. М., 2000. Изд. 14. Т. 1. С. 186–186.
5. Carpenter DO. Neural mechanisms of emesis. Can J Physiol Pharmacol 1990;68:230.
6. Mithelson F. Pharmacological agents affecting emesis: A review (Part I). Drugs 1992;43:295.
7. Prichard P, Walt R, Chapman R. Drugs for the Gut. WB Saunders Company 1998, р. 443.
8. Wilson-Storey D, MacKinlay GA. The superior mesenteric artery syndrome. JR Coll Surg Edinb 1986;31:175.
9. Shuster MM. Atlas of Gastrointestinal Motiliti in Health and Disease. Hamilton London 2002, р. 472.
10. Smout MD, Arrermans PhD. Normal and Disturbed Motility of the Gastrointestinal Tract. Wrightson Biomed. Pub. Ltd. 1992, р. 313.
Церукал – Досье препарата
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник