Рвота после операции на бедре

Послеоперационная тошнота и рвота (ПОТиР) — частое осложнение, сопровождающееся дискомфортом у пациента и увеличением длительности и стоимости лечения. Частота развития послеоперационной тошноты и рвоты составляет 50 и 30 % соответственно. При наличии у пациента нескольких факторов риска частота ПОТиР достигает 80 %.
Идентификация пациентов с рисками развития ПОТиР
Выделяют ряд факторов, имеющих доказанную связь с развитием ПОТиР:
- Женский пол;
- ПОТиР либо кинетозы (болезнь движения) в анамнезе;
- Некурящие пациенты;
- Молодой возраст < 50 лет;
- Общая анестезия;
- Использование ингаляционных анестетиков и закиси азота;
- Применение в послеоперационном периоде опиоидов;
- Длительность анестезии;
- Тип хирургического вмешательства (холецистэктомия, лапароскопия, гинекологические операции).
Некоторые факторы имеют противоречивые данные о связи с ПОТиР: менструальный цикл, уровень опытности анестезиолога, класс по ASA, использование антагонистов миорелаксантов.
Доказано, что постановка назогастрального зонда, ожирение и дополнительная кислородотерапия не оказывают влияния на развитие ПОТиР.
На основании данных факторов риска составлены шкалы риска ПОТиР:
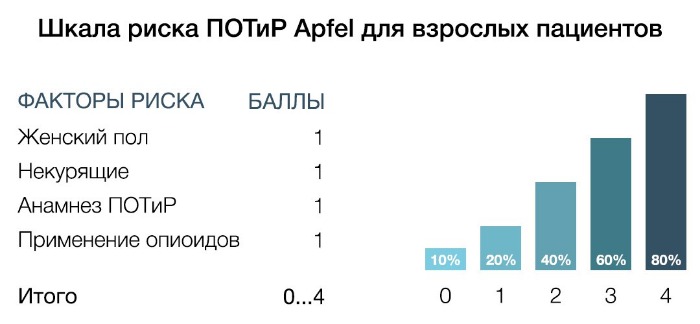
В данной шкале риска учитываются следующие факторы: женский пол, статус курения, анамнез ПОТиР, послеоперационное использование опиоидов. При наличии 0, 1, 2, 3 и 4 факторов частота развития ПОТиР составляет 10, 20, 40, 60 и 80% соответственно.
В данной шкале риска учитываются следующие факторы: женский пол, анамнез ПОТиР, возраст < 50 лет, использование опиоидов в послеоперационном периоде, развитие тошноты в послеоперационном отделении. При наличии 0, 1, 2, 3, 4 и 5 факторов частота развития ПОТиР составляет 10, 20, 30, 50, 60 и 80 % соответственно.
Ввиду трудности выявления тошноты у детей определяется риск развития рвоты. В данной шкале риска учитываются следующие факторы: длительность операции (≥ 30 мин), возраст ≥ 3 лет, операции по поводу косоглазия, ПОР или ПОТиР в анамнезе. При наличии 0, 1, 2, 3 и 4 факторов частота развития ПОТиР составляет 10, 10, 30, 50 и 70 % соответственно.
Используя вышепредставленные шкалы, пациенты разделяются на группы риска:
- Низкий риск (0‒1 фактор);
- Умеренный риск (2 фактора);
- Высокий риск (3 и более факторов).
От категории риска зависит дальнейшая тактика анестезиолога в предупреждении и лечении ПОТиР.
Уменьшение базового уровня риска развития ПОТиР
Для уменьшения базового риска ПОТиР необходим комплексный подход к ведению пациента во время периоперационного периода. Необходимо оценить преимущества и недостатки методов анестезии. Известно, что при проведении регионарной анестезии частота развития ПОТиР значительно меньше, чем при использовании ингаляционных анестетиков и закиси азота. Также использование пропофола для индукции и поддержания анестезии достоверно уменьшает частоту ПОТиР.
Поддержание адекватной гидратации пациента (объем инфузии 30 мл/кг) во время операции уменьшает частоту ПОТиР. Снижение использования опиоидов возможно с помощью применения других препаратов для достижения анальгезии: нестероидных противовоспалительных средств (НПВС) и ингибиторов ЦОГ-2, кетамина в интраоперационном периоде. Однако, данные препараты имеют собственные ограничения и противопоказания к применению.
Профилактика развития ПОТиР
Профилактика проводится всем пациентам вне зависимости от риска развития ПОТиР. Профилактика включает комбинацию препаратов из разных групп антиэметиков и мероприятия по снижению базального уровня риска:
- низкий риск — снижение базального уровня риска + тактика «ждать и наблюдать»;
- средний риск — 1—2 препарата либо 1 препарат + тотальная внутривенная анестезия (ТВА);
- высокий риск — 2 препарата различных групп + ТВА.
Классы противорвотных препаратов (антиэметиков):
1. Антагонисты рецепторов 5-HT3 (5-гидрокситриптамина)
Данная группа включает такие препараты, как ондансетрон, доласетрон, гранисетрон, трописетрон, рамосетрон и палоносетрон. Ондансетрон является «золотым стандартом» в сравнении с другими антиэметиками. Максимальная эффективность наблюдается при введении данных препаратов во время окончания оперативного вмешательства, кроме палоносентрона, который чаще вводится во время индукции анестезии.
Данная группа имеет благоприятный профиль побочных эффектов. При использовании антагонистов рецепторов 5-HT3 есть риск удлинения интервала QT, ввиду этого FDA ограничила дозу ондансетрона для лечения тошноты и рвоты до 16 мг однократно.
2. Антагонисты рецепторов NK-1 (нейрокинин-1)
Новый класс антиэметиков, к которому относятся апрепитант, касопитант, релопитант. Клинические испытания показали, что антиэметический эффект данных препаратов сопоставим с эффектом ондансетрона в дозировке 4 мг. Доказано усиление эффекта при использовании комбинации касопитанта с ондансетроном.
3. Кортикостероиды
Дексаметазон эффективно предупреждает развитие тошноты и рвоты в послеоперационном периоде. Профилактические дозы 4–5 мг в/в применяются у пациентов повышенного риска в начале операции. Использование доз > 0,1 мг/кг дексаметазона уменьшает послеоперационную боль, снижает потребность в опиоидах, частоту развития тошноты и рвоты. Метилпреднизолон более эффективен в предупреждении поздней ПОТиР.
Возможно повышение уровня глюкозы крови через 6–12 часов после применения дексаметазона в дозе 8 мг. Требуется осторожное использование препарата у пациентов с нарушениями толерантности к глюкозе, сахарным диабетом второго типа, ожирением. Применение дексаметазона однократно в профилактических дозах (4–8 мг) не вызывает повышения риска развития инфекционных осложнений со стороны операционной раны.
4. Бутирофеноны
Из данного класса препаратов для профилактики ПОТиР используются дроперидол и галоперидол. В 2001 году FDA внесла дроперидол в «black box» в связи с частым развитием побочных эффектов (удлинение интервала QT, развитие жизнеугрожающих аритмий).
Дроперидол в низких дозах < 1 мг или 0,15 мкг/кг в/в показал хорошую антиэметическую активность (сопоставимую с ондансетроном и дексаметазоном) и низкую частоту побочных эффектов. Комбинация дроперидола и ондансетрона показала большую эффективность, чем оба препарата по отдельности.
Галоперидол в низких дозах может использоваться как альтернатива дроперидолу. Дозы, значительно меньшие используемых в психиатрии (0,5–2 мг), обладают хорошим антиэметическим эффектом. При использовании данных доз не развивается значительной седации, а риск развития аритмий остается невысоким.
5. Антигистаминные препараты
Дименгидринат — антигистаминное средство с антиэметическим эффектом. Рекомендованные дозы 1 мг/кг в/в вызывают сравнимый эффект с ондансетроном, дроперидолом и дексаметазоном. На данный момент нет достаточных данных об оптимальном режиме введения и дозирования препарата, а также о профиле побочных реакций.
6. Антихолинергические препараты
В дополнение к антиэметической терапии может использоваться трансдермальный пластырь, содержащий скополамин (ТДПС). Его использование эффективно предупреждает развитие ПОТиР в течение 24 часов после операции. Пластырь прикрепляется за 2–4 часа до операции. Побочные эффекты применения скополамина включают: нарушения зрения, сухость губ, головокружение.
7. Фенотиазины
В данную группу входят препараты перфеназин и метоклопрамид. Метоклопрамид имеет слабый антиэметический эффект и в дозе около 10 мг не оказывает значительного влияния на частоту развития ПОТиР. Для снижения частоты ПОТиР необходимо использовать дозы более 20 мг, что приводит к увеличению частоты развития дискинезии и экстрапирамидных расстройств вплоть до 0,6 %.
8. Другие антиэметики
- Пропофол;
- Альфа-2-агонисты: клонидин и дексмедетомидин;
- Миртазапин;
- Габапентин;
- Мидазолам.
Профилактические дозы препаратов и время введения для взрослых
1. Во время индукции анестезии:
- Aprepitant 40 мг per os;
- Casopitant 150 мг per os;
- Dexamethasone 4–5 мг в/в;
- Palonosetron 0,075 мг в/в;
- Rolapitant 70–200 мг per os.
2. В конце операционного вмешательства:
- Ramosetron 0,3 мг в/в;
- Dolasetron 12,5 мг в/в;
- Tropisetron 2 мг в/в;
- Ondansetron 4 мг в/в, 8 мг под язык;
- Granisetron 0,35–3 мг в/в;
- Droperidol 0,625–1,25 мг в/в.
3. До операционного вмешательства, в составе премедикации:
- Haloperidol 0,5–2 мг в/м в/в;
- Methylprednisolone 40 мг в/в;
- Perphenazine 5 мг в/в;
- Promethazine 6,25–12,5 мг в/в;
- Ephedrine 0,5 мг/кг в/м;
- Dimenhydrinate 1 мг/кг в/в;
- Scopolamine трансдермальный пластырь, за 2 часа до оперативного вмешательства.
Профилактические дозы препаратов для детей
- Dexamethasone 150 мкг/кг максимально 5 мг;
- Dimenhydrinate 0,5 мг/кг максимально 25 мг;
- Dolasetron 350 мкг/кг максимально 12,5 мг;
- Droperidol 10–15 мкг/кг максимально 1,25 мг;
- Granisetron 40 мкг/кг максимально 0,6 мг;
- Ondansetron 50–100 мкг/кг максимально 4 мг;
- Tropisetron 0,1 мг/кг максимально 2 мг.
Частые комбинации препаратов для профилактики ПОТиР
1. Взрослые:
- Droperidol + Dexamethasone;
- антагонист рецепторов 5-HT3 + Dexamethasone;
- антагонист рецепторов 5-HT3 + Droperidol;
- антагонист рецепторов 5-HT3 + Dexamethasone + Droperidol;
- Ondansetron + Casopitant.
2. Дети:
- Ondansetron 0,05 мг/кг +Dexamethasone 0,015 мг/кг;
- Ondansetron 0,1 мг/кг + Droperidol 0,015 мг/кг;
- Tropisetron 0,1 мг/кг + Dexamethasone 0,5 мг/кг.
Немедикаментозные методы профилактики
Имеются данные о том, что стимуляция различными методиками точки P6 (дистальная треть предплечья), и срединного нерва с помощью титанической стимуляции снижают частоту развития ПОТиР в раннем послеоперационном периоде. Данные методы рекомендуется применять до либо после индукции анестезии. Эффект стимуляции сопоставим с применением распространенных антиэметиков и не зависит от возраста и инвазивности методики.
Лечение развившихся ПОТиР
При развитии ПОТиР терапия должна проводиться антиэметиками из фармакологического класса, не использовавшегося при периоперационной профилактике.
Профилактика ПОТиР не проводилась:
- Низкие дозы антагонистов рецепторов 5-HT3 (ондансетрон 1,0 мг; гранисетрон 0,1 мг; трописетрон 0,5 мг);
- Альтернативой является применение дексаметазона 2–4 мг в/в, дроперидола 0,625 мг в/в или прометазина 6,25–12,5 мг в/в.
Профилактика ПОТиР проводилась:
- При развитии ПОТиР спустя > 6 часов после оперативного вмешательства возможно повторное введение короткодействующих препаратов: ондансетрон 4 мг для взрослых и 0,1 мг/кг для детей или дроперидол 1 мг для взрослых 10–15 мкг/кг для детей;
- Не рекомендуется повторное введение длительнодействующих препаратов: дексаметазона, ТДПС, апрепитанта, палоносетрона.
При неэффективности предыдущего этапа:
- Дименгидринат 1 мг/кг для взрослых и 0,5–1,0 мг/кг для детей;
- При отсутствии эффекта используются препараты других групп, не применявшиеся ранее.
При развитии ПОТиР необходимо исключить механические и лекарственные причины тошноты и/или рвоты: высокие дозы опиоидов, затекание крови и/или других жидкостей в гортань (часто после тонзилэктомии), кишечную непроходимость.
Источник:
Gan, Tong J.; Diemunsch, Pierre; Habib, Ashraf S.; Kovac, Anthony “Consensus Guidelines for the Management of Postoperative Nausea and Vomiting” Anesthesia & Analgesia: January 2014 – Volume 118 – Issue 1 – p 85–113
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.
Источник
Если в течение определенного врачом времени комплекс консервативных методов лечения варикоза не дает требуемого результата – неизбежно оперативное вмешательство. Тогда для восстановления нормального кровотока в нижних конечностях используются следующие хирургические методы лечения вен:
- удаление (флебэктомия);
- перевязка (кроссэктомия);
- склеивание (склерозирование).
Любое хирургическое вмешательство не проходит бесследно для организма. Поэтому у 9 пациентов из 10 возникают осложнения после операции на венах ног.
 Возможные осложнения после операции на вены при варикозе
Возможные осложнения после операции на вены при варикозе
Квалифицированный лечащий врач обязательно даст рекомендации, о том, как вести себя, и что нужно делать после операции на венах ног. Ведь рациональная программа реабилитации сведет к минимуму риск возникновения или полностью исключит нежелательные последствия после операции на вены.
Какие бывают осложнения после операции на венах нижних конечностей?
Вероятность возникновения осложнений напрямую зависит от многих факторов:
- степени поражения венозных сосудов пациента;
- состояния здоровья в целом (имеются ли сопутствующие заболевания);
- хода оперативного вмешательства и его объема;
- следования пациентом врачебным рекомендациям.
Выбранный метод хирургического лечения также влияет на то, какие осложнения могут проявляться. Например, сильно болит нога и возникает уплотнение после операций на венах, выполненных путем перевязки или полного их удаления. А после процедуры склеротерапии такого болевого синдрома практически не наблюдается.
Мнение эксперта
Для удаления вен обращайтесь исключительно к опытным ангиохирургам. Разумеется, в некоторых случаях даже мастерство хирурга не является стопроцентной защитой от возможных негативных последствий. Однако чем более опытным будет врач, тем выше вероятность того, что он сможет снизить риск развития осложнений после операции на венах.
Врач сосудистый хирург, флеболог
Осипова Екатерина Яковлевна
Подкожные гематомы и синяки после операции на венах
Негативные последствия операции на венах: синяки
Гематомы и синяки считаются негативными последствиями хирургического вмешательства. Они останутся даже после самой малоинвазивной манипуляции по удалению вен на ногах, например, лазерной коагуляции. Такие осложнения после операции лазером на вены формируются ввиду множественных проколов. Следствием анестезиологических инъекций, предшествующих операции, может быть возникновение синяков по ходу прооперированной вены.
Данные кожные проявления самостоятельно рассосутся спустя 7-10 дней, а подкожные – максимум за 2-3 недели.
Температура и отек ноги после операции на венах
Повышение температуры после операции на венах из-за воспаления
Из-за воспалительного процесса вызванного скоплением крови под кожей, в течение 2-3 дней у пациента может держаться невысокая температура (37-37,5°С). Повода для беспокойства нет, если отсутствует покраснение кожного покрова. И напротив, его наличие может свидетельствовать о бактериальном инфицировании, что является поводом для обращения к специалисту.
!
В большинстве случаев, после операции на венах, отекают ноги.
Это может быть вызвано повреждением лимфатических капилляров во время операции, либо же индивидуальными особенностями пациента. Следует отметить, что основываясь на врачебной практике отек спадает к 7 дню, а полное его исчезновение происходит через 2 недели. Если же после двухнедельного периода отечность не начала спадать, то необходимо срочно обратиться к врачу. Он выявит точную причину возникновения отека и поможет его устранить. Методы самолечения стоит исключить.
Тромбоз вен, как осложнение после операции
Когда после операции на венах опухла нога, и отек достаточно стоек, причиной тому может быть тромбообразование в глубоких венах. Данное явление считается вполне объяснимой реакцией организма на хирургическое вмешательство. Таким образом, организм предотвращает кровотечение, возникшее при поражении венозных стенок сосудов, мышечной ткани и кожных покровов. Увеличить риск возникновения данного осложнения могут такие сопутствующие заболевания такие как:
- хроническая сердечная недостаточность, аритмия, стенокардия, гипертония и другие сердечно-сосудистые патологии;
- сахарный диабет (Diabetes mellītus);
- ожирение.
Мнение эксперта
В целях предупреждения данного последствия можно и нужно ходить после операции на венах, ведь врачом не назначается постельный режим. Начинать ходить следует в течение 2-3 часов после того, как действие наркоза окончательно ослабеет. Ходьба только улучшает кровообращение в послеоперационном периоде.
Врач сосудистый хирург, флеболог
Осипова Екатерина Яковлевна
Осложнения после операции на венах ног ‒ видео
Компания «ВЕРТЕКС» не несет ответственности за достоверность информации, представленной в данном видео ролике. Источник –
Врач флеболог Игнатов В.Н.
Реабилитация: восстановление после операции на вены
В послеоперационный период крайне важен этап восстановления, который заключается не только в приеме назначенного лекарства. После операции на венах лечащий врач подберет реабилитационную схему. От того насколько она будет верна, и насколько ответственно к ее соблюдению подойдет пациент зависит очень многое. И, скорее всего, тогда не придется думать о том, что делать после операции на венах, повлекшей за собой осложнения. Срок реабилитации в каждом отдельном случае индивидуален. Разделен он на 2 этапа: стационарный и амбулаторный. Стационарный этап реабилитации длится от 3 часов до 3 дней, в зависимости от избранного врачом метода хирургического вмешательства. А амбулаторный, – в зависимости от послеоперационной динамики.
Общие рекомендации по восстановлению сводятся к соблюдению следующей комплексной программы:
- использование компрессионного трикотажа;
- восстановление физической активности (гимнастические упражнения);
- лечение местными средствами;
- правильный рацион и режим питания;
- ведение здорового образа жизни.
 Реабилитация после операции на венах ног
Реабилитация после операции на венах ног
Медицинские компрессионные чулки после операции на венах
Для уменьшения отечности, нормализации процесса кровообращения и устранения боли в венах необходимо использовать компрессионный трикотаж. Эластичное белье после операции на венах препятствует венозному застою и тромбообразованию.
!
Первые дни после операции на венах обязательно использовать эластичный бинт, и делать это нужно круглосуточно.
Площадь бинтования должна охватывать всю конечность от пальцев до паховой складки. Перебинтовывать ногу следует 1 раз в сутки, в утренние часы. Если повязка сползла или распределенное давление нарушено, то бинт требуется наложить повторно. Чтобы компрессия была верно распределена, нужно знать, как правильно бинтовать ногу, в особенности после операции на венах:
- лодыжка – 100% компрессии;
- голень – 70%;
- колено – 50%;
- нижняя часть бедра – 40%, верхняя – 20%.
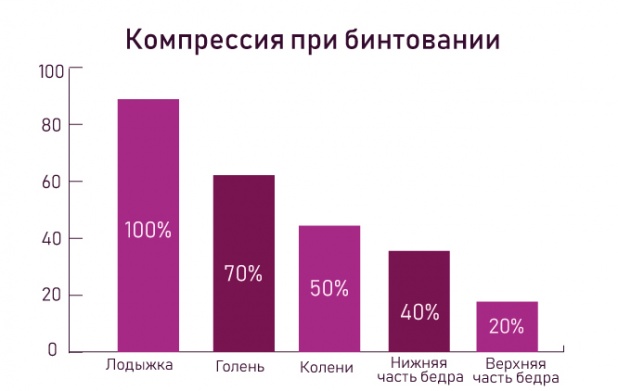 Степени компрессии при бинтовании ноги
Степени компрессии при бинтовании ноги
Использование компрессионных чулок возможно после операции по удалению вены спустя 3-5 дней. Степень компрессии определяет врач, но чаще всего это второй класс. Уровень производимого давления в данном случае будет равен 23-32 мм рт. ст.
Также врач определит, сколько по времени после операции на вене необходимо носить чулки. Наиболее распространено применение эластичной компрессии от 1 до 6 месяцев, в зависимости от индивидуальных особенностей пациента.
Мнение эксперта
Иногда при ношении компрессионного трикотажа в области лодыжки и голеностопа немеет нога, после перенесенной операции на венах такое возможно. Это связано с повреждением мелких нервов. Такое расстройство кожной чувствительности пройдет через 1-2 месяца.
Врач сосудистый хирург, флеболог
Осипова Екатерина Яковлевна
 Что лучше использовать после операции по удалению варикоза?
Что лучше использовать после операции по удалению варикоза?
Крем или мазь для вен, что лучше использовать после операции?
В лечебно-профилактических целях использование местных наружных средств широко распространено. Формы выпуска бывают различные – мазь, крем и гель. Все они оказывают венотонизирующий эффект и обладают обезболивающим действием. Некоторые из них препятствуют развитию воспалительных процессов.
Назад
Источник