Рвота и сухость во рту при отравлении
Если пищевое отравление не тяжелое, то справиться с ним можно в домашних условиях. При этом важно, чтобы у человека не возникали симптомы, которые несут угрозу жизни. На помощь больному приходят препараты, которые должны быть в каждой семейной аптечке. Также можно прибегнуть к народным средствам, позволяющим быстрее восстановиться.
Содержание:
- Что нужно знать о пищевом отравлении
- Симптомы и патогенез
- Первая помощь при отравлении
- Какие лекарства пить при отравлении?
- Диета после отравления
- Профилактика
Что нужно знать о пищевом отравлении

Человек с пищевым отравлением не является заразным. Развивается это нарушение из-за употребления в пищу продуктов, которые содержат вредные микроорганизмы, либо яды.
Различают 2 типа пищевого отравления:
ПТИ, то есть пищевые токсикоинфекции. Они развиваются из-за того, что человек употребляет в пищу продукты, в которых присутствует патогенная флора. Она может размножаться в них из-за истекшего срока годности. Еще одна причина ПТИ – это несоблюдение санитарно-гигиенических норм.
Токсические отравления неинфекционного генеза. Ухудшение самочувствия происходит из-за попадания в организм токсинов (химических или природных). Это могут быть как химикаты, так и яды из грибов, растений и пр.
Именно неинфекционные токсические отравления представляют наибольшую угрозу для здоровья человека. Справиться с такой интоксикацией собственными силами не получится, необходимо сразу же обращаться к доктору.
Нельзя заниматься самолечением беременным женщинам, пожилым людям и детям. Даже если отравление протекает у них легко, нужно обращаться к доктору.
К счастью, чаще всего люди сталкиваются с отравлениями, с которыми можно успешно справиться в домашних условиях. В статье речь пойдет о том, как помочь организму при возникновении неосложненной ПТИ.
Симптомы и патогенез

Симптомы пищевого отравления будут зависеть от того, какой именно токсин или микроорганизм спровоцировал нарушение. Имеет значение возраст человека и состояние его здоровья в целом. Однако можно выделить общие признаки отравления, которые возникают как у детей, так и у взрослых.
К ним относятся:
Тошнота.
Болезненные спазмы в желудке и в кишечнике.
Рвота.
Диарея с нехарактерным для здорового человека зловонием.
Повышение температуры тела.
Слабость и недомогание.
Головокружение, нарушение координации, обморочное состояние. Эти симптомы возникают на фоне интоксикации организма.
Снижение артериального давления. Чаще всего этот симптом возникает у пожилых людей.
Судороги и другие симптомы поражения нервной системы.
Инкубационный период при ПТИ непродолжительный. Первые признаки отравления появляются уже через 2-6 часов от приема в пищу токсичного продукта. Развивается токсикоинфекция очень быстро.
Если спустя 2 дня симптомы нарушения сохраняются, а также при условии ухудшения самочувствия человека, необходимо обращаться к доктору. Угрожающими признаками являются: потемнение мочи или ее отсутствие, сухость во рту, повышение температуры тела, головокружение. Все они сигнализируют о развивающемся обезвоживании, которое опасно не только для здоровья, но и для жизни.
Первая помощь при отравлении

Главной задачей, встающей перед человеком с пищевым отравлением, является выведение токсинов из организма. Также нужно не допустить серьезного нарушения водно-солевого баланса.
Первая помощь сводится к реализации следующих действий:
Промывание желудка. Больной должен пить как можно больше воды, после чего у него провоцируют рвоту. Процедуру повторяют до тех пор, пока жидкость, выходящая из желудка, не станет абсолютно чистой. Воду по возможности заменяют слабым раствором марганцовки. Это позволяет выполнить дезинфекцию органов ЖКТ. Раствор должен иметь бледно-розовый цвет. Марганец необходимо тщательно растворить и процедить через марлю, сложенную в 4 слоя. Также можно приготовить раствор соды (на литр воды берут чайную ложку соды). Если внезапно рвота становится черного цвета, промывать желудок перестают. Этот признак сигнализирует о желудочном кровотечении, при котором необходима экстренная госпитализация. Такое осложнение часто возникает у людей с язвенной болезнью желудка или с гастритом.
Чистка кишечника. Если у человека не развивается диарея, нужно принять слабительный препарат, либо сделать клизму. Это позволит вывести токсины из кишечника. Для клизмы используют обычную воду. Она должна быть кипяченой и иметь комнатную температуру. Клизму также повторяют несколько раз. Нужно добиться того, чтобы воды стали чистыми.
Когда больному будет оказана первая помощь, можно предлагать ему народные и аптечные средства.
Какие лекарства пить при отравлении?
Если отравление протекает легко, то можно справиться с ним без приема каких-либо лекарственных средств. Достаточно будет ограничиться соблюдением питьевого режима и диеты.
Основные терапевтические мероприятия, которые можно реализовать в домашних условиях:
Снятие симптомов интоксикации.
Выведение токсинов из организма.
Восстановление микрофлоры кишечника.
Стабилизация работы органов пищеварения.
Нужно помнить о том, что правильную оценку самочувствия человека может только доктор.
Регидратационная терапия

Диарея и рвота приводят к тому, что организм резко теряет запасы воды. Чтобы этого не произошло, в день нужно выпивать около 3 л жидкости. Ее необходимо подсаливать. На литр воды берут чайную ложку соли. Можно чередовать воду со сладким чаем. Также разрешается принимать препараты для регидратации, например, Регидрон или Оралит. Они имеют порошковую форму выпуска, перед приемом их нужно растворять в кипяченой воде.
Регидрон является самым популярным препаратом для восстановления водно-солевого баланса. Его используют при инфекционных заболеваниях, при диарее различного генеза. Одного пакетика с порошком достаточно для приготовления литра раствора. Чаще побочные эффекты от приема препарата отсутствуют.
Регидрон пьют малыми глотками. В течение 10 минут нужно выпить 200 мл раствора. Чтобы добиться оптимального эффекта, за час нужно принять литр препарата. Как правило, за 1,5-3 часа такой терапии удается восстановить водно-солевой баланс организма и нормализовать самочувствие больного.
Если жидкость продолжает покидать организм ускоренными темпами, то есть не прекращается диарея, то лечение Регидроном продолжается.
На первом этапе объем жидкости рассчитывают исходя из степени обезвоживания организма:
При 1 степени дегидратации требуется 30-40 мл/кг веса.
При 2 и 3 степени – 40-70 мл/кг веса.
На втором этапе борьбы с дегидратацией требуется принимать тот объем жидкости, который выводится из организма за каждый случай диареи или рвоты. Пить Регидрон в больших количествах не следует, нельзя допускать передозировки.
Сорбционная терапия

Сорбенты – это препараты, которые способствуют выведению ядовитых веществ из организма. Чаще всего в качестве сорбента люди используют Активированный уголь. Он препятствует всасыванию вредных веществ в кишечнике и позволяет выводить их наружу. На каждые 10 кг веса нужно брать 1 таблетку.
Черный уголь можно заменить белым. Он действует избирательно, то есть выводит наружу только токсины, а полезные вещества сохраняются в организме. Дозу уменьшают в 2 раза. Для взрослого человека с пищевым отравлением достаточно принять 2-4 таблетки. Все зависит о тяжести его течения.
Энтеросорбенты пациентам с высокой температурой тела нужно принимать с осторожностью. Это же касается детей и пожилых людей. Уголь лучше заменить Смектой, Лактофильтрумом или Энтеросгелем.
Смекта – это препарат от диареи, который действует по типу адсорбента. Его применяют при пищевом отравлении, при кишечных инфекциях, алкогольном отравлении. Он способствует восстановлению органов ЖКТ.
Энтеросгель. Это кремниевый препарат, который является практически безопасным для человека. Его назначают детям, беременным женщинам. Он отлично впитывает в себя токсины и быстро выводит их наружу. Его можно использовать для облегчения токсикоза у беременных женщин, для снятия алкогольной интоксикации. Все полезные вещества остаются в организме и не выводятся наружу.
Полисорб. Это комбинированный препарат, который позволяет быстро выводить наружу яды. Его применяют для снятия алкогольной интоксикации, при пищевом отравлении и при отравлении лекарственными средствами.
Лактофильтрум. В его составе содержится лактулоза и лигнин. Этот препарат не только вбирает в себя вредные вещества, но и позволяет восстанавливать микрофлору кишечника. Его назначают пациентам с гепатитом, с заболеваниями печени, с СРК и аллергией. Каждый день нужно принимать по 2 таблетки (3 раза в сутки). Можно проводить лечение Лактофильтрумом у пациентов старше года. Его не назначают беременным женщинам, пациентам с язвой желудка и с кровотечением в органах пищеварения. К побочным эффектам относят: аллергию, вздутие живота и диарею.
Обезболивающая терапия
Врачи не советую принимать обезболивающие препараты до тех пор, пока не будет осуществлен осмотр пациента. Такие лекарственные средства способны изменить симптоматику болезни и затруднить диагностику. Препарат для снятия спазма можно принять только в том случае, если боль очень сильная. Самыми часто используемыми средствами являются: Но-шпа, Папаверин, Дротаверин.
Активным действующим веществом в Но-шпе выступает дротаверин. Препарат можно принимать в форме таблеток, а можно сделать с ним инъекцию. Но-шпа позволяет устранить спазм с гладкой мускулатуры и устранить боль. Действует препарат быстро.
Максимальная суточная доза составляет 120-140 мг (3-6 таблеток или 40-240 мг для ампул).
Запрещено принимать препарат лицам с нарушениями в работе печени и почек, с лактозной недостаточностью и с низким сердечным выбросом.
Противомикробная и антибактериальная терапия
Антибиотики назначают при пищевых отравлениях не часто. Выписать их может только доктор. Самолечение грозит дисбактериозом и другими осложнениями. К самым часто используемым препаратам относятся: Энтерофурил, Фталазол, Ципрофлоксацин, Интетрикс.
Эрсефурил назначают при остром пищевом отравлении. Ципрофлоксацин показан при интоксикациях, вызванных анаэробной флорой, стафилококками.
Антидиарейная и противорвотная терапия
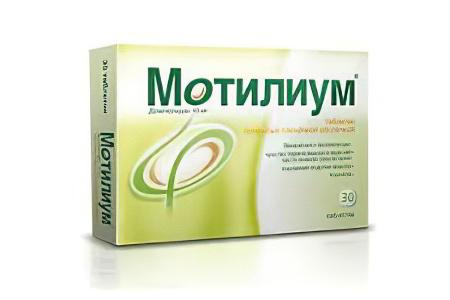
Когда в ЖКТ проникают микробы, либо попадают токсины, останавливать рвоту и диарею не следует. Эти симптомы являются защитной реакцией организма, который таким образом самоочищается. Принять решение о приеме противорвотных и противодиарейных препаратов может только доктор. Как правило, их назначают после того, как с калом и с рвотой выйдет основная часть вредоносной флоры и токсинов.
К противорвотным препаратам относятся Мотилиум и Церукал. От диареи могут быть использованы следующие лекарственные средства: Лоперамид, Тримебутин, Неоинтестопан.
Нужно остановиться на них подробнее:
Мотилиум. Он прекращает рвоту и диарею, активизирует сократительную функцию кишечника. При пищевом отравлении нужно принять 2 таблетки. Следующая доза показана через 6-8 часов. Также можно принять препарат перед сном.
Церукал. Этот препарат принимают при рвоте, возникающей при пищевом отравлении и при токсикозе беременных женщин. Он выпускается в форме таблеток и в растворе для приготовления инъекций. Церукал быстро купирует тошноту и рвоту.
Неоинтестопан. Основным действующим веществом является аттапульгит. Он вбирает в себя патогенную флору, а также токсические вещества. Препарат назначают при острой диарее, при дисбактериозе и при аллергии. За стуки можно принять до 14 таблеток.
Лоперамид. Этот препарат замедляет моторную функцию кишечника, благодаря чему диарея прекращается. Назначать его можно детям старше 6 лет.
Жаропонижающая терапия

Температура тела при пищевом отравлении повышается редко.
Если это случается, можно использовать для ее снижения такие препараты, как:
Парацетамол. Препарат хорошо снижает температуру у взрослых пациентов. Эффект развивается через 40 минут после приема и сохраняется до 4 часов. Парацетамол позволяет устранить воспаление, уменьшать боль.
Ибуклин. Он выступает в качестве обезболивающего и жаропонижающего средства. Действует препарат быстро, так как сочетает в себе сразу 2 активных компонента Ибупрофен и Парацетамол. Принимают его внутрь после еды. Максимальная суточная доза – 3 таблетки. Курс лечения составляет 3 дня (если требуется уменьшить температуру тела), либо 5 дней (если нужно купировать боль).
Ибупрофен (Нурофен). Больные хорошо переносят этот препарат. Его можно назначать детям. Он снижает температуру тела и устраняет боль.
Терапия, восстанавливающая микрофлору
Нормальная флора кишечника на фоне пищевого отравления нарушается. Чтобы восстановить ее, могут быть использованы такие препараты, как:
Линекс. Это современное средство, которое назначают при дисбактериозе, вызванным бактериальными и вирусными инфекциями, пищевым отравлением.
Бифидумбактерин. Препарат выпускается в капсулах и в порошке. Из него готовят суспензию. Бифидумбактерин позволяет нормализовать микрофлору кишечника.
Кроме того, при пищевом отравлении могут быть назначены такие препараты, как: Биофлор, Бионорм, Энтерожермина, Бактисубтил.
Ферментная терапия
Ферментные препараты позволяют стабилизировать микрофлору кишечника и помогают ему восстановиться. Для этой цели используют такие средства, как:
Фестал. Он компенсирует недостаточную функцию печени и поджелудочной железы, помогает организму справиться с пищевым отравлением. Больным назначают по 1-2 таблетке 3 раза в день. Курс лечения составляет 5 суток.
Мезим. Этот препарат помогает купировать явления диспепсии. Его можно принимать детям старше 3 лет. Пациентам с пищевым отравлением назначают по 1 таблетке во время еды. Запивать Мезим нужно большим количеством воды. Его не назначают при воспалении поджелудочной железы, а также при механической непроходимости кишечника.
Креон. Основное действующее вещество этого препарата – панкреатин. Его прием позволяет нормализовать функцию пищеварения.
[Видео] Что делать при отравлении? | Вопрос доктору:
Питание после отравления

В первые сутки после отравления рекомендуют только пить воду, некрепкий черный или зеленый чай, отвар шиповника. На второй день можно кушать пюре и овощные бульоны. Каши отваривают на воде.
Блюда должны быть теплыми. Порции больному предлагают небольшие. Их объем увеличивают постепенно.
Принимают пищу 6-7 раз в день. Это позволяет быстро нормализовать процесс пищеварения. Когда функция ЖКТ придет в норму, можно дополнить рацион рисовой кашей, маложирным бульоном, сухариками.
Разрешенные продукты
К разрешенным продуктам относят:
Котлеты мясные, приготовленные на пару. Их включают в меню с 3 дня диеты.
Запеканка.
Пудинг с творогом.
Тефтели рыбные на пару.
Гречка и рис на воде.
Печеные и отварные овощи.
Отвар укропа.
Суп рисовый.
Сухарики домашнего приготовления.
Омлет на пару.
Печеные яблоки и груши.
Ромашковый чай.
Фруктовый кисель.
Спустя неделю после отравления в меню вводят кисломолочные продукты, которые способствуют восстановлению микрофлоры кишечника. Важно пить много воды, чтобы не допустить обезвоживания и его тяжелых последствий.
Запрещенные продукты

Продукты, которые нельзя употреблять в пищу:
Любая консервация.
Выпечка.
Спиртные напитки.
Колбасные изделия.
Молочные продукты.
Соленая рыба.
Перловка и кукуруза.
Шоколад.
Мясные бульоны.
Сало и мясо.
Икра.
Овощи и фрукты в свежем виде.
Бобовые.
Эти продукты способствуют возникновению метеоризма, усиливают боли, провоцируют выработку ферментов, запускают процессы брожения в кишечнике. Если не исключить их из рациона, то восстановление организма затягивается.
Профилактика
Чтобы не допустить пищевого отравления, нужно кушать только свежие и качественные продукты. На кухне всегда должно быть чисто. Фрукты, зелень и овощи нужно тщательно мыть.
Приготовленные блюда нужно хранить под закрытой крышкой, вчерашнюю еду рекомендуют кипятить.
Обязательно перед подходом к столу моют руки. Соблюдение санитарно-гигиенических норм является лучшей профилактикой пищевого отравления.
Автор статьи: Горшенина Елена Ивановна | Гастроэнтеролог
Образование:
Диплом по специальности «Лечебное дело» получен в РГМУ им. Н. И. Пирогова (2005 г.). Аспирантура по специальности “Гастроэнтерология” – учебно-научный медицинский центр.
Наши авторы
Источник
Сухость во рту и тошнота указывают на протекающие в организме патологические процессы. Часто чувство жажды объясняется поступлением малого количества влаги. Но нарушение увлажнённости ротовой полости провоцируют в большинстве случаев другие причины – эндокринные сбои, заболевания желудочно-кишечного тракта, аутоиммунные болезни.
Слюнные железы производят в сутки около двух литров слюны. Дефицит выработки ведёт к заболеванию под названием ксеростомия. Слюна предотвращает попадание в организм бактерий, участвует в переваривании пищи. Явление бывает временным, возникая из-за курения или приёма лекарственным препаратов.
Читайте также дополнительные материалы, это важно знать.
Почему появляется сухость во рту
Недостаточная увлажнённость ротовой полости возникает по утрам в результате храпа. Ночные посиделки с употреблением спиртосодержащих напитков обезвоживают организм, приводя к сухости во рту, тошноте и иногда рвоте. Эти симптомы сопровождают некоторые серьёзные патологии, поэтому игнорировать их нельзя.
Следует задуматься об угрозе здоровью, если чувство жажды и подташнивания не проходит. К сухости добавляется горечь во рту, трещины и зуд слизистой. После обращения к терапевту и сдачи общих анализов будет ясно, к какому врачу узкой практики идти дальше.
Факторы, не связанные с заболеваниями
Почему у человека пересыхает во рту, если он точно не болен:
- Еда с повышенным содержанием соли. Пересоленная пища, вяленая рыба, маринованные овощи заставляют клетки организма восполнять водно-солевой баланс путём вытягивания влаги из собственных ресурсов.
- Слишком сладкие продукты. Сладости меняют осмотическое давление в органах и тканях, призывая мозг сигнализировать о недостатке жидкости. Процесс сопровождает сухость ротоглотки.
- Чай, кофе, энергетические и газированные напитки. Дегидратация развивается из-за увеличенного содержания танинов, сахара, стимулирующих веществ. Устранение чувства жажды происходит при употреблении чистой воды.
- Физическая нагрузка. При интенсивных занятиях спортом человек теряет влагу с потом. Дефицит компенсируется при питье минеральной и простой воды.
- Вредные привычки. Иссушают ротовую полость. Помимо этого, вызывают головокружение, спазм сосудов головного мозга, тошноту. Отравление алкогольной продукцией сопровождают рвота и понос.
- Приём антибиотиков. Побочным явлением антибактериальных лекарственных средств является сухость во рту. Человека тошнит, возникает головная боль или неприятные ощущения со стороны желудочно-кишечного тракта.
- Физиологические изменения у женщин. Во время климакса, аменореи, менструаций и беременности органы претерпевают гормональную перестройку. Это отражается на уровне увлажнённости слизистых оболочек. Чувство тошноты может появляться перед приливами.
- Неврозы, психические расстройства. Нервные потрясения и панические атаки провоцируют высушивание ротовой полости и дисфункцию слюнных желёз.
Болезни – провокаторы ксеростомии
Какие заболевания создают ощущение постоянной сухости во рту:
- Аденоиды. Разрастание носоглоточной миндалины заставляет дышать ртом. Оториноларинголог диагностирует стадию заболевания. Увеличенную лимфоидную ткань удаляют хирургическим путём.
- Обезвоживание. К пониженному содержанию влаги приводят отравления, которые иссушают приступами рвоты, диареи. Боль в животе вызывается холагенным поносом. Патология возникает из-за заболеваний желчного пузыря и протоков, провоцирует повышенную потерю воды. После рвоты при интоксикации наступает временное облегчение.
- Ортостатическая гипертензия. Низкое артериальное давление, слабость, головная боль и вертиго (кружение) – симптомы гипотонии. Быстрая утомляемость и лёгкий недостаток кислорода приводят к нарушению функций органов. Слюнные железы заставляют гипотоника ощущать ксеростомию. Тошнота и расстройства ЖКТ также доставляют неудобства ввиду сбоя в работе организма.
- Диабет. Жажда, сухость ротовой полости, частое мочеиспускание, неконтролируемые приступы голода – неполный список признаков заболевания. Частый симптом сахарного диабета – колебания массы тела. Больной постоянно хочет пить, независимо от употребления пищи сладкого или солёного вкуса. Заболевание сопровождается зудом кожных покровов, трещинками в углах рта, воспалительными высыпаниями эпидермиса.
- Зубные болезни. Чувство сухости, жжения на дёснах и языке, привкус металла, горечь во рту – симптомы поражения тканей ротовой полости, кариеса.
Заболевания ЖКТ
Ксеростомия и тошнота нередко сопутствуют патологиям пищеварительной системы. От иссушения слизистой мучаются пациенты с:
- Гастритом. Хеликобактер пилори – причина, по которой у человека возникает гастрит. Болезнь ЖКТ характеризуется изжогой, распиранием в желудке, пониженной или повышенной кислотностью. Симптомы сочетаются с сухостью ротоглотки, болью и тошнотой.
- Панкреатитом. Организм могут беспокоить боли в левом боку, тошнотворное чувство, понос. Поджелудочная железа таким образом платит за злоупотребление обильным количеством еды, жареной и жирной пищей, алкоголем. В кишечнике с трудом усваиваются витамины и питательные вещества. Дефицит нутриентов вызывает появление трещин на губах, ломкость и истончение ногтей, волос и ксеростомию.
- Холециститом, холелитиазом. Недостаточная увлажнённость слизистой, горечь во рту, тошнота и рвота, боль в подреберье с правой стороны возникают при заболеваниях желчного пузыря и протоков. Язык покрыт налётом. Перистальтика кишечника при отхождении желчи меняется: ускорение провоцирует диарею, замедление ведёт к запору. При движении камней в билиарной системе больной испытывает нестерпимые колики.
- Болезнями почек. Воспалительные процессы в почках распознаются, когда температура держится на отметке 37 градусов. Нарушение функции парного органа приводит к расстройству, которое провоцирует недержание влаги, всасывание воды ограничено. Человек ощущает неестественную жажду.
Патологии слюнных желёз
Травмирование желёз приводит к ухудшению выработки слюны. Случайное нарушение целостности нервных отростков и слюнных желёз происходит при проведении стоматологических операций, травмах головы, дорожно-транспортных происшествиях. Тяжесть поражения определяет врач. От этого будет зависеть, подлежит ли восстановлению функция смачивания. При каких расстройствах возникает ксеростомия.
Болезнь Шегрена
Синдром Шегрена – аутоиммунное поражение секретирующих клеток поражает ткань. Признак сухости слизистых выражается в прогрессирующем чувстве рези и песка в глазах, сокращении слюноотделения, трещинах губ. Больному трудно говорить и глотать. Часто человек ощущает боли в мышцах, суставах, слабость. Что поражает синдром:
- Кожу;
- Дыхательную систему;
- Носоглотку;
- Влагалище;
- Почки (гломерулонефрит);
- ЖКТ (панкреатит, гастрит, дискинезия желчных путей);
- Периферийной нервной системы (невриты);
- Кровеносные сосуды.
Вирусные инфекции
Гриппозные состояния, инфекционные заболевания сопровождает симптом обезвоживания. Человек теряет много воды при ротавирусной и норовирусной инфекции с поносом, рвотой. Температура свыше 38-39 градусов иссушает слизистые оболочки. Больной испытывает светобоязнь, рези в глазах. Какие факторы характеризуют вирусные интоксикации:
- Головная боль, преимущественно в висках;
- Подташнивание и рвотный рефлекс;
- Упадок сил;
- Боль в горле;
- Головокружение;
- Жажда и сухость ротовой полости;
- Апатия.
Признаки требуют срочного обращения к врачу. Если вопрос касается ребёнка или беременной женщины, то в скорую помощь.
Лечение сухости
После устранения заболевания, которое вызвало ксеростомию, сухость и тошнота проходят. Какие методы предложит врач:
- Излечение болезни. При возникновении малой увлажнённости ротовой полости на фоне приёма лекарственных средств врач корректирует дозу. Возможно назначение процедур или препаратов для усиления отделения слюны (искусственная слюна).
- Отказ от курения, алкоголя.
- Санация зубной полости. Здоровые дёсны и зубы (время для обострения зубных болей – ночь) – лучшая профилактика кариеса и воспалений пародонта.
- Нанесение на губы увлажняющих и питательных средств.
Использование каких рекомендаций поможет:
- Пить воду.
- Рассасывать лёд.
- Отказаться от чёрного чая в пользу зелёного.
- Жевать леденцы или жвачку.
- Применять специи в блюдах.
- Дышать носом.
- Увлажнять воздух специальными приборами.
- Исключить ополаскиватели для полости рта с содержанием спирта.
Источник