Рубцовый стеноз гортани после операции

Пациенты с рубцовым стенозом гортани встречаются достаточно часто. Данное заболевание заключается в формировании рубцовой ткани в гортани. Со временем рубцовая ткань затягивает просвет дыхательных путей, что приводит к недостаточности кислорода в организме и вызывает ряд тяжелых заболеваний. Иногда рубцовый стеноз гортани приводит к асфиксии и к смерти.

Причины
Привести к рубцовому стенозу могут не только повреждения разной сложности, но и инфекционные или бактериальные заболевания, которые имеют влияние на горло, глотку.
Причины формирования рубцового стеноза гортани имеют несколько категорий:
- Посттравматическая — это последствие травмирования глотки от несчастного случая или планового, внепланового хирургического вмешательства. Практически все случаи травмирования глотки способствуют формированию. От характера повреждения зависит степень рубцевания и метод лечения. Открытые раны развивают вторичные перехондрити и хондриты, они в свою очередь способствуют прогрессированию стенозов гортани. Тяжело лечению поддается стеноз гортани, вызванный некрозом. Причинами являются плановые операции (ларингектомия, тиреотомия) и внеплановые (во время асфиксии). Большую опасность являет интубационная трубка, пребывание которой предвещает рубцовую болезнь. Особенно негативно сказывается на детях, поскольку их глотка меньше нежели, у взрослого человека. Иногда пребывание интубационной трубки провоцирует появление язв, пролежней, грануляций, надканулярной шпоры.
- Хронические воспалительные язвенно-некротические процессы. связанные с гортанью. Воспалительный процесс во время следующих заболеваний не всегда, но достаточно часто приводят к стенозам гортани. Сифилис провоцирует появления язв на гуммах, которые после заживления переходят в состояние рубцов. Происходит данный процесс в преддверии гортани или в подкладочном пространстве. Такие же процессы происходят при язвенно-пролиферативной форме туберкулеза. При волчанке стенозы гортани встречаются редко, зачастую деформация происходит в районе надгортанника. Причиной может стать также склерома.
- Острые воспалительные процессы. Острые инфекционные заболевание и их осложнения, во время которых патологический процесс влияет на горло, также выступают причиной рубцовых стенозов гортани. Во время инфекционных болезней необходимо проводить профилактику, чтобы не допустить формирование рубцов.
Вернуться к оглавлению
Патологическая анатомия
 Чаще возникает у детей.
Чаще возникает у детей.
Рубцовый стеноз гортани чаще появляется в узких участках органа. Дети чаще подвергаются заболеванию стенозами в отличие от взрослых.
Заболевание начинается с пролиферативных процессов в хрящевой ткани гортани, которые деформируются и образуют рубцы. Если заболевание протекает в легкой форме, происходит неподвижность голосовых связок. При ранении суставов происходит анкилоз (появляются проблемы с голосом, дыхание не нарушается).
Репарация тканей происходит после завершения воспалительного процесса. Формирование плотности рубцов зависит от глубины ранения гортани. Особо плотные рубцы образуются после заболевания хондроперихондритом.
Диагноз при рубцовом стенозе гортани, когда каллезной «пробкой» перекрывается часть гортани и трахеи, достаточно редкий.
Вернуться к оглавлению
Симптомы и стадии
Симптомы проявляются одинаково, несмотря на причины стеноза. Основным показателем считается одышка.
Признаки стеноза гортани определяются по-разному, в зависимости от стадии развития заболевания.
Начальная стадия:
- редкое, но глубокое дыхание;
- задержка между вдохом и выдохом;
- замедляется сердцебиение;
- одышка во время ходьбы;
- сужена трахея на 1/3, голосовая щель незначительно изменена.
Вторая стадия:
- шумы, посвистывание во время дыхания;
- тяжело вдыхать;
- бледная кожа;
- чувство беспокойства;
- повышается артериальное давление;
- одышка во время отдыха;
- при вдыхании подключаются дополнительные мышцы, а именно — втягиваются межреберные промежутки, надключичная ямка;
- сужена трахея на ½, голосовая щель уменьшается до 5 мм.
Третья стадия:
- Учащенное поверхностное дыхание.
- Стридор (хорошо слышны шумы и свист во время дыхания).
- Нормально дышать можно только сидя, запрокинув голову назад.
- Наблюдается акроцианоз (синеет кожа лица, кончик носа, пальцы рук, ног, ушные раковины, губы).
- Тахикардия.
- Слабо прощупывается пульс.
- Обильное потоотделение.
- Артериальное давление понижается.
- Одышка в любом состоянии.
- При кислородном голодания нарушается центральная нервная система. Наблюдается паника, возбужденность, случается мышечный тремор, изменения роботы сердца.
- Трахея щелевидная, голосовая щель не более 3 мм.
Четвертая стадия:
- кожа имеет сероватый оттенок;
- сложно прощупывается пульс;
- прерывистое тяжелое дыхание или его остановка.
Также на четвертой стадии возможны: потеря сознания, непроизвольное мочеиспускание, дефекация, сердечный приступ, судороги.
Вернуться к оглавлению
Классификация
 Острая форма развивается в течении месяца.
Острая форма развивается в течении месяца.
Стенозы гортани классифицируются по нескольким критериям.
По времени развития заболевания:
- Острый стеноз — образование происходит в течение месяца. Из-за быстрого развития организм не успевает приспособиться. Поэтому страдают все органы по причине резкой нехватки кислорода.
- Хронический стеноз — формирование происходит от одного месяца до нескольких лет.
По причине возникновения:
1. Паралитические — возникают в результате давления на нерв, если есть опухоли. Также при повреждении нерва во время хирургического вмешательства (при удалении щитовидной железы). Происходит обездвиживание голосовых складок, сужается голосовая щель.
2. Рубцовые делятся на несколько форм:
- посттравматические — появляются в результате операций, травм, ушибов;
- постинтубационные — развиваются после длительного применения интубационной трубки, неправильного использования. Часто повреждают слизистую, мышцы, хрящи гортани, к повреждениям часто присоединяется инфекция;
- постинфекционные — в результате осложнения на орган, после перенесения инфекционного заболевания.
3. Опухолевые — возникают по причине опухолевых процессов.
В зависимости от места формирования:
- трахеальный;
- голосовой щели;
- подголосового пространства.
Вернуться к оглавлению
Осложнения
 Вызывает нарушения в работе сердечно-сосудистой и других систем.
Вызывает нарушения в работе сердечно-сосудистой и других систем.
Рубцовый стеноз гортани — это тяжелое заболевание, которое вызывает серьезные осложнения. Нарушается работа других органов, таких как бронхолегочная, сердечно-сосудистая, эндокринная и центральная нервная системы.
В детском возрасте заболевание приводит к нарушению нормального физического развития. Ограничивается посещение детских учреждений, обучение в школе, общение со сверстниками. Травмируется детская психика, задерживается интеллектуальное развитие.
Трахеальное дыхание негативно отражается на состоянии организма. Нарушается дыхание в верхнем отделе дыхательных путей. Происходит ухудшение вентиляции легких на 30%, изменение частоты и глубины дыхания, объем легочной вентиляции.
Нарушается внешнее дыхание. Из-за слабого кашлевого толчка задерживается мокрота, что приводит к повторным бронхитам и пневмонии, формируется хроническая неспецифическая пневмония.
Уменьшение диффузной способности легких приводит к таким нарушениям:
- недостаточная артериализация крови;
- снижается газообмен организма;
- нарушается работа сердечно-сосудистой системы;
- нарушение работы желудка;
- повышение уровня остаточного азота, содержание глюкозы в крови;
- ухудшается работа почек, развивается гипокалиемия.
Наблюдается дыхательный и метаболический ацидоз. Снижается иммунная реактивность организма.
Вернуться к оглавлению
Диагностика
 Диагностика проводится ларингоскопией.
Диагностика проводится ларингоскопией.
Для определения правильного диагноза и назначения правильного лечения, необходимо опросить пациента, проанализировать жалобы, собрать анамнез заболевания. Выясняется наличие заболеваний. которые имеются сейчас или были перенесены недавно, которые могут способствовать развитию заболевания.
Проводится осмотр пациента: характеристика дыхания, наличие кислородного голодания, ощупывание шеи для выявления опухолевых образований.
После осмотра пациента врачом необходимо провести прямую и непрямую ларингоскопию. Такая диагностика поможет определить размеры гортани, возможные причины патологии. В случае изменений в гортани, глотке, носоглотке причиной может быть заболевание волчанкой, склеромой, сифилисом. В таком случае необходимо провести биопсию и серологическую диагностику.
Ларингоскопия очень опасна для пациентов с недостаточностью дыхания. Во время такой диагностики необходимо иметь все для экстренной трахеотомии. При декомпенсированном стенозе эта процедура часто становится результатом быстрой обструкции гортани (отеки, спазмы, вклинение тубуса эндоскопа) и смерти.
Рентгенография гортани и органов груди поможет определить причину, если она кроется в нарушениях работы пищевода.
Фиброларингоскопия, благодаря гибкому эндоскопу, поможет определить местонахождение заболевания, а также распространенность и степень сужения.
Пациентам с вероятной острой асфиксией проводится ретроградная ларингоскопия через трахеостому. Но таким способом диагностики трудно определить стеноз в подскладочном пространстве. В этом случае направляют на томографию.
Кроме того, проводится лабораторная диагностика. Иногда специфическое заболевание является причиной формирования рубцов.
Вернуться к оглавлению
Лечение
 При лечении заболевания назначают кортикостероиды.
При лечении заболевания назначают кортикостероиды.
Лечить стеноз гортани очень трудно и длительно. Терапия может тянуться от месяца до года, поскольку данный орган легко поддается рубцеванию. Даже незначительная операция может привести к долгому и мучительному восстановлению.
Важно вовремя остановить воспалительный процесс и омертвление. Для приостановки рубцевания применяют медикаменты группы кортикостероидов.
Лечение хирургическим способом предвещает удаление рубцевидных тканей и возобновление структуры гортани и трахеи. Чаще всего применяют метод Киллиана для удаления рубцовых обструкций. Такой метод проводится в четыре этапа:
- ларингофиссура и подслизистое удаление рубцов;
- формируется разрез гортани Т-образной трубкой;
- деканюляция, в особых случаях используется гомо-, аутотрансплантанты и синтетические ткани для удаления фрагментарного дефекта стенок трахеи;
- восстанавливаются функции гортани с помощью специальной дыхательной терапии, занятий логопедией.
Данный метод только в самых крайних случаях применяется к детям, поскольку у них достаточно маленькая гортань и повышенная ломкость хрящей. К тому же такие действия могут плохо сказаться на развитии ребенка в будущем.
 Рубцы разрушают при помощи лазера.
Рубцы разрушают при помощи лазера.
Во время лечения неполного рубцевания гортани у детей используют микроларингоскопию и эндоларингеальную микрохирургию. Рубцы разрушают инструментальным, криохирургическим, лазерным или ультразвуковым способом, в завершение термопластичный имплант вводится в верхнюю часть трахеи. Его крепят к трахеотомической трубке либо к передней части трахеи до 4 месяцев. Через 3-4 недели протез необходимо менять и делать эндоскопию. Грануляции вокруг импланта необходимо удалить, а стенки канала обрабатывать раствором антибиотика и гидрокортизона.
Рубцы на затылочной стороне гортани скусывают щипцами либо отсепаровкой. Советуют ингаляционное лечение.
С помощью микроларингоскопии рубцовые мембраны удаляют эндоларингеально. Для предотвращения повтора рубцевания на один месяц крепится протез (пластмассовый, серебряный, титановый или из тантала). Его крепят на лицевую часть шеи трансларингеальным швом из тантала, шелка, лавшани, стальной проволки.
В случаях плотного рубцового стеноза гортани проводят трудные пластические операции.
Рубцовые образования на голосовых складках удаляются хирургическим лазером либо делается диатермокоагуляция. После процедуры необходимо развести голосовые связки с помощью далататора.
Во время терапии протяженного рубцового стеноза применяют ларинготомию, затем рубцы удаляют. После удаления рубцовое место начинает кровоточить, во избежание этого, рану необходимо покрыть свободными эпидермальными лоскутками, которые крепят специальными фиксаторами из каучука.
Вернуться к оглавлению
Прогноз и профилактика
Прогноз болезни зависит от разных факторов. Необходимо учитывать некоторые факторы, как быстро развивается стеноз, от его степени во время обнаружения, причины развития, возраст пациента. В случае рецидива стеноза гортани, необходимо лечить заболевание, что приводит к воспалению.
Прогноз неутешительный при запущенных стенозах в результате заболевания хондроперихондритом. Пациент будет всегда носить трахеостому.
Для предотвращения хронического стеноза нужно делать профилактику заболеваний, которые вызывают острый стеноз гортани. Важно вовремя диагностировать и оказать высококвалифицированную помощь. Нужно как следует ухаживать после трахеотомии. Использовать максимально бережные способы хирургического вмешательства. Применять высокие технологии диагностирования и лечения (микроларингоскопию). Соблюдать все правила восстановления глотки после травмы или хирургического вмешательства.
Источник
Оглавление темы “Стенозы гортани и трахеи”:
Методы лечения стеноза гортани и трахеи без операции и с операциейа) Консервативное лечение стеноза гортани и трахеи. Перед проведением хирургического лечения необходимо добиться компенсации всех имеющихся сопутствующих заболеваний: обструктивного апноэ, диабета, ларингофарингеального рефлюкса, ожирения. Лечение системных воспалительных заболеваний проводится у соответствующего специалиста. Могут применяться топические, ингаляционные и системные кортикостероиды. Длительное использование пероральных кортикостероидов сопряжено с развитием ряда тяжелых побочных эффектов, к которым относятся кушинго-идность, гипергликемия, обострение депрессии или тревоги, акне, повышение внутриглазного давления, раздражение желудочно-кишечного тракта, асептический некроз головки бедренной кости. Для купирования обострения стеноза дыхательных путей полезно применение рацемического адреналина и гелиокса. Также под руководством грамотного фонопеда должны проводится упражнения, которые помогают пациенту адаптировать его голосовые привычки к ограничениям, связанным с имеющимся стенозом. б) Хирургическое лечение стеноза гортани и трахеи. Если принято решение о проведении хирургического лечения, необходимо принять во внимание следующие факторы: локализация,протяженность и характер (мягкотканный или фиброзный) стеноза; наличие динамической маляции; сочетанное нарушение подвижности голосовых складок; выраженность функциональных нарушений; сопутствующие медицинские состояния. Наиболее распространенным методом лечения ларинготрахеального стеноза всех уровней является эндоскопический. Основным недостатком лазерного иссечения или абляции рубца является то, что в результате данных процедур образуется обнаженная послеоперационная рана, на месте которой может вновь образоваться рубец, требующий проведения повторной операции. Примерно 75% пациентам, которым при первичном лечении было выполнено эндоскопическое расширение дыхательных путей, потребуется проведение второй операции по поводу рецидива стеноза. Наиболее подходящими кандидатами для проведения эндоскопической операции являются следующие категории пациентов: со стенозом на уровне надсвязочного пространства или голосовой щели, подскладочным стенозом I или II типа по Cotton-Myer, мягким или незрелым рубцом трахеи минимальной толщины (менее 1 см). Эндоскопическая операция проводится в качестве первого вмешательства, при ее неэффективности прибегают к открытым доступам. Все открытые хирургические вмешательства можно разделить на две большие группы: резекцию и расширение. При резекции стенозированный участок удаляется. При расширении увеличение просвета дыхательных путей происходит за счет того, что их стенка рассекается, а на нее укладывается хрящевой трансплантат (чаще всего реберный аутотрансплантат).
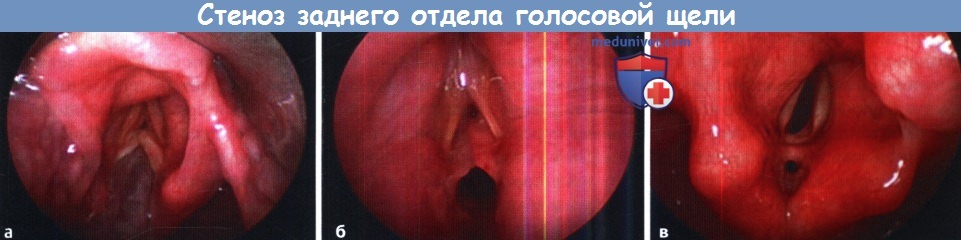
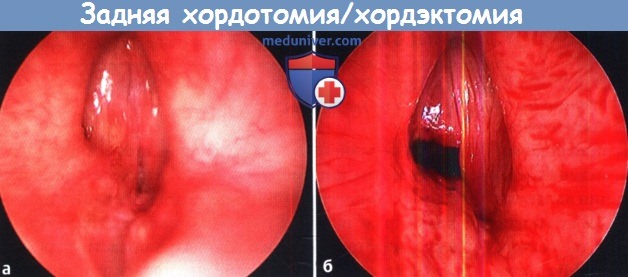
1. Операция при надскладочном стенозе гортани. Надскладочный стеноз встречается редко. Чаще всего он развивается в результате травмы, приема едких жидкостей, либо инфекционного процесса. Иногда успешным оказывается эндоскопическая лазерная абляция патологических тканей. Если стеноз рецидивирует, прибегают к открытому доступу либо посредством чрезподъязычной фаринготомии, либо методом ларингофиссуры. Нужно стараться удалить рубцовую ткань, при этом максимально сохранив слизистую оболочку. Дефекты слизистой оболочки нужно укрыть слизистыми лоскутами. При необходимости для дополнительной пластики дефекта слизистой можно взять трансплантат со щеки. В процессе заживления применяется гортанный стент. В качестве альтернативной операции может использоваться надскладочная ларингэктомия. 2. Лечение стеноза голосовой щели гортани: – Операции при стенозе переднего отдела голосовой щели/рубцовая мембрана. Стеноз переднего отдела голосовой щели может быть врожденным и приобретенным. У взрослых чаще всего имеет ятрогенную природу, когда операция проводилась сразу на обеих голосовых складках. В результате развивается рубцовый процесс в области передней комиссуры. Доступ может применяться как эндоскопический, так и открытый. Если протяженность стеноза под голосовую щель составляет менее 5 мм, иссечь рубцовую мембрану можно либо лазером, либо хирургическим микроинструментарием. Изолированное иссечение рубца редко приводит к хорошему результату. Дополнительно может выполняться введение кортикостероидов в область стеноза, топические аппликации митомицина С, эндоскопическая установка силастиковой пластинки, которая удаляется через 2-4 недели. Если рубец продолжается в подскладочное пространство на значительную длину, выполняется передняя ларингофиссура с резекцией рубца, укрытием дефекта слизистыми лоскутами и установкой мягких гортанных стентов. – Лечение стеноза заднего отдела голосовой щели. При стенозах заднего отдела голосовой щели также возможно применение и эндоскопических, и открытых доступов. Выбор доступа зависит от степени поражения заднего отдела голосовой щели, согласно классификации по Bogdasarian и Olson. При I типе выполняют эндоскопическое рассечение синехий межчерпаловидной области. У этой группы пациентов прогноз в отношении декануляции благоприятный, также высока вероятность восстановления нормальной подвижности голосовых складок. При типах II и III применяется эндоскопическое лазерное рассечение рубца с пластикой дефекта перемещаемым лоскутом с задней поверхности слизистой оболочки перстневидного хряща. IV тип является наиболее тяжелым, для него характерен двусторонний анкилоз перстнечерпаловидных суставов с рубцеванием и контрактурой межчерпаловидного пространства. При помощи лазерной задней хордотомии можно значительно увеличить просвет заднего дыхательного отдела голосовой щели, при этом фонаторная функция сохраняется, т.к. передние отделы голосовой щели остаются интактными. Если требуется дополнительная резекция тканей, возможно проведение открытой или эндоскопической аритеноидэктомии. Правда, у некоторых пациентов, перенесших резекцию латеральной порции черпаловидных хрящей, в послеоперационном периоде возникает дисфагия. Перед проведением такой операции пациентов важно предупредить о том, что дыхание улучшится за счет некоторого ухудшения функции глотания. Открытым доступом возможно выполнение заднего расщепления перстневидного хряща с установкой реберного расширяющего трансплантата, который увеличивает просвет межчерпаловидного пространства. В случае, если после резекции рубца открытым доступом возможно восстановление подвижности черпаловидных хрящей, на задний отдел голосовой щели можно уложить щечный слизистый трансплантат или передвижной глоточный лоскут, которые позволяют предотвратить рестенозирование и восстановить просвет голосовой щели, но при этом не приводят к нарушению функций фонации и глотания.
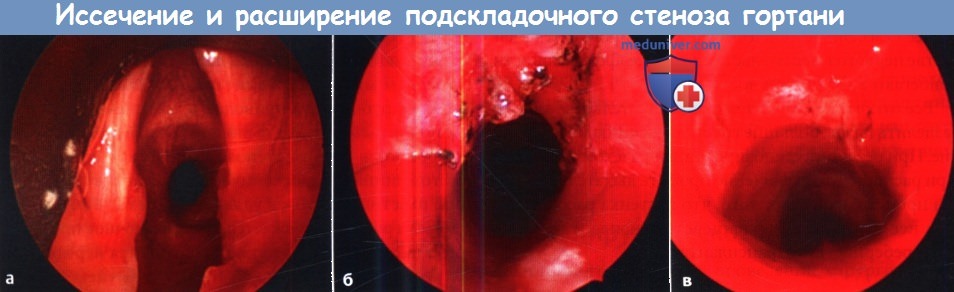
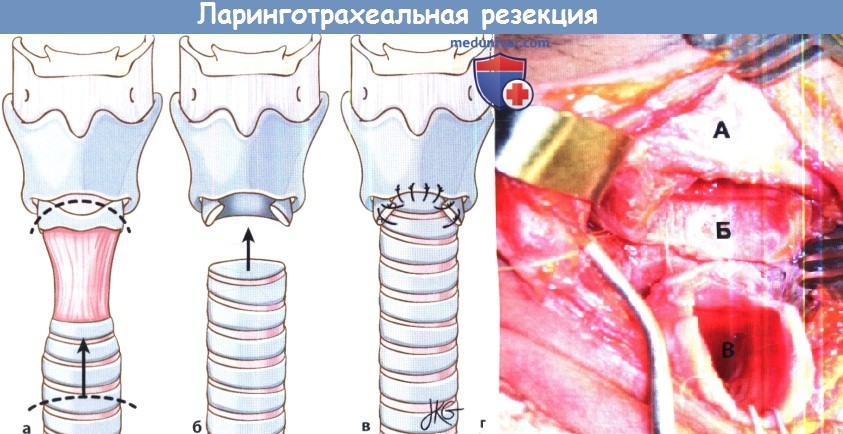
в) Операции для лечения подскладочного стеноза гортани: 1. Эндоскопические методы. Наиболее часто выполняется эндоскопическое радиальное рассечение рубца с последующей дилатацией. Рубец иссекается либо лазером, либо острым инструментарием. Дилатация может выполняться как пневматически, так и жестким инструментом. Теоретически, при выполнении радиального рассечения рубца можно сохранить промежутки здоровой слизистой оболочки, которые будут способствовать более быстрой реэпителизации в послеоперационном периоде и замедлят повторное формирование рубца. К дополнительным методам относят топическое применение митомицина С, который наносится на расширяемую область. Митомицин С представляет собой цитостатический антибактериальный препарат, который получают из бактерии Streptomyces caespitosus. Он способен подавлять пролиферацию фибробластов. Согласно данным одного исследования, применение митомицина С во время эндоскопического иссечения рубца статистически достоверно повышает вероятность успешности операции с 20% до 75%. К сожалению, другие исследования ставят эффективность митомицина С под вопрос. Также его применение связано с определенными осложнениями, например, образованием корок (которые могут приводить к обструкции дыхательных путей) и определенным риском малигнизации. К другим дополнительным методам лечения относятся топические и системные кортикостероиды, антибактериальная терапия в периоперационном периоде, анти-секреторные препараты. К сожалению, даже несмотря на вышеперечисленные меры, повторный стеноз развивается достаточно часто. 2. Переднее расщепление перстневидного хряща. Эта операция является формой расширения гортани и трахеи. Впервые она была описана как альтернатива трахеотомии у недоношенных детей с врожденным подскладочным стенозом. Передняя поверхность перстневидного хряща и два верхних кольца трахеи рассекаются, за счет чего перстневидный хрящ несколько раздвигается. В некоторых случаях пациент должен оставаться интубированным в течение 10 дней после операции, но вот выполнения трахеотомии лучше избегать. 3. Передняя и задняя ларинготрахеопластика. Передняя и задняя ларинготрахеопластика также являются операциями по расширению просвета гортани и трахеи. Чаще всего их применяют при подскладочных стенозах III и IV типов, а также при неэффективности эндоскопических методов лечения. Доступ осуществляется через ларингофиссуру. Переднее и/или заднее кольцо перстневидного хряща рассекаются вдоль средней линии, после чего устанавливаются хрящевые трансплантаты, которые поддерживают хрящевой остов гортани и трахеи в расширенном состоянии. Хрящевые трансплантаты забираются из ребра или из перегородки носа. Для проведения данной операции обычно требуется трахеотомия и установка внутрипросветных стентов, служащих для поддержки трансплантатов. 4. Крикотрахеальная резекция. В случае, если рубец локализуется в подскладочном пространстве, но при этом не затрагивает голосую щель (так, что небольшой «вход» в подскладочное пространство остается свободным), можно провести крикотрахеальную резекцию. В ходе этой операции удаляется рубцовая ткань с передней поверхности перстневидного хряща, а интактная трахея подшивается к задней поверхности перстневидного хряща, с которой была частично удалена слизистая оболочка. Некоторые хирурги предпочитают накладывать «шов Grillo», от подбородка до кожи грудины, который помогает пациентам не разгибать шею, не создавая, таким образом, ненужного натяжения в области анастамоза. При правильном подборе пациентов успешность операции превышает 90%. У большинства из этих пациентов в дальнейшем разовьются те или иные изменения голоса, которые могут быть постоянными.
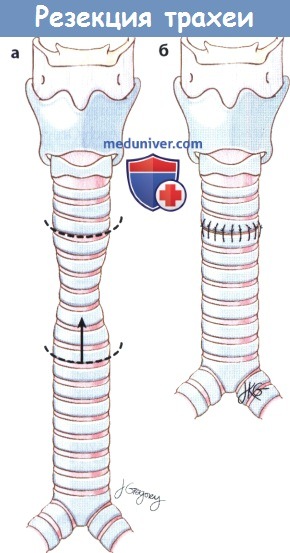
г) Операции для лечения стеноза трахеи: 1. Эндоскопические методики. Эндоскопические операции, применяющиеся при стенозе трахеи, в целом аналогичны таковым при подскладочном стенозе. Для рассечения или резекции рубца используется лазер или микроинструментарий, а дилатация выполняется либо пневматическим методом, либо жесткими инструментами. Дополнительно применяются митомицин С, кортикостероиды системно и местно, антибиотики и антисекреторные препараты. 2. Т-трубки и стенты. У пациентов с изолированным стенозом трахеи или подскладочного отдела гортани при сохраненной голосовой функции можно рассмотреть возможность применения стентов. Целесообразность использования стентов для лечения доброкачественного стеноза трахеи остается под вопросом. И хотя установка стента непосредственно увеличивает просвет дыхательных путей, существует ряд серьезных факторов, ограничивающих их применение: образование слизистых пробок, формирование грануляционной ткани, смещение стента, расхождение травмированных колец трахеи. Чаще стенты применяются в некоторых случаях злокачественной обструкции дыхательных путей и при неоперабельных опухолях, а также в редких случаях в качестве временной меры после хирургической резекции рубца. У тщательно отобранных пациентов, которым требуется восстановление проходимости дыхательных путей, но которые не желают использовать трахеотрубку, либо у тех пациентов, у которых использование трахеотрубки невозможно из-за того, что рубец расположен над стомой или в подскладочном пространстве, могут использоваться Т-трубки. Они расширяют просвет дыхательных путей и снизу, и сверху от стомы. Трубка устанавливается через имеющееся трахеотомическое отверстие, протяженность должна соответствовать протяженности рубца и/или деформированного фрагмента трахеи. Наружная часть Т-трубки предотвращает ее смещение, также через нее можно проводить санацию трахеи, вводить лекарственные препараты или физиологический раствор. Наружная трубка не используется для дыхания, для того, чтобы пациент мог дышать и говорить, ее нужно держать закрытой. Т-трубки лишены внутренней канюли, поэтому они могут забиваться слизью, особенно в тех случаях, когда для дыхания используется наружная трубка (т.к. воздух не согревается и не увлажняется верхними дыхательными путями). 3. Сегментарная резекция. Если область стеноза или деформированного фрагмента ограничена трахеей, простая резекция с анастамозом конец-в-конец позволяет добиться восстановления нормального дыхания в 90% случаев. Grillo и соавт. опубликовали сообщение о 503 пациентах с постинтубационным стенозом трахеи. У 471 пациента удалось добиться хороших (87,5%) или удовлетворительных (6,2%) результатов. Возможны следующие осложнения: формирование грануляционной ткани, появление дегисценций, травма гортанных нервов, обструкция дыхательных путей, медиастинит, кровотечение, инфицирование, инфаркт миокарда, трахеопищеводная фистула, пневмоторакс, тромбоз глубоких вен, рецидив стеноза и смерть.
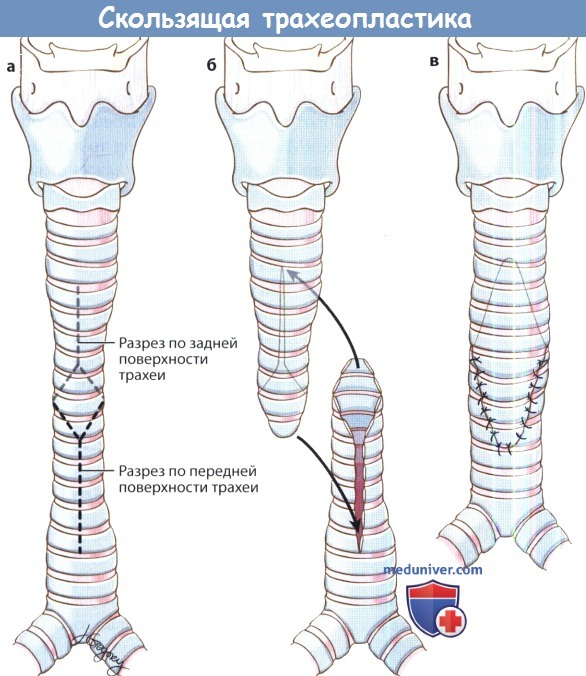
4. Аугментация. Для аугментационной трахеопластики могут использоваться аутотрансплантаты, например, реберный хрящ, надкостница, перикард, мышечные лоскуты на ножке, сложные трансплантаты, пищевод, брюшина или консервированная твердая мозговая оболочка. По нескольким причинам чаще всего применяют хрящ. Он представляет собой жесткую аутоткань, питание которой происходит методом диффузии, поэтому хрящ может приживаться даже в отсутствие непосредственного кровоснабжения. Ход операции в целом аналогичен расширяющей ларинготрахеопластике. 5. Скользящая трахеопластика. В случаях, если проведение сегментарной резекции невозможно из-за протяженности дефекта, может применяться скользящая трахеопластика. Эта операция чаще всего проводится при врожденных стенозах у детей, при травматических стенозах рутинно не используется. Подробный фотографический атлас операций на трехее представлен в отделном этом разделе сайта.
д) Заключение. В данной главе были кратно рассмотрены основные вопросы, касающиеся диагностики и лечения ларинготрахеального стеноза. Выбор метода лечения зависит от протяженности и локализации дефекта. К сожалению, лечение данного состояния остается крайне сложной проблемой, поэтому пациентов нужно информировать об ожиданиях и возможных рисках. Ключевые моменты: – Также рекомендуем “Частота и варианты травм гортани” |
Источник