Реконструктивные операции на гортани

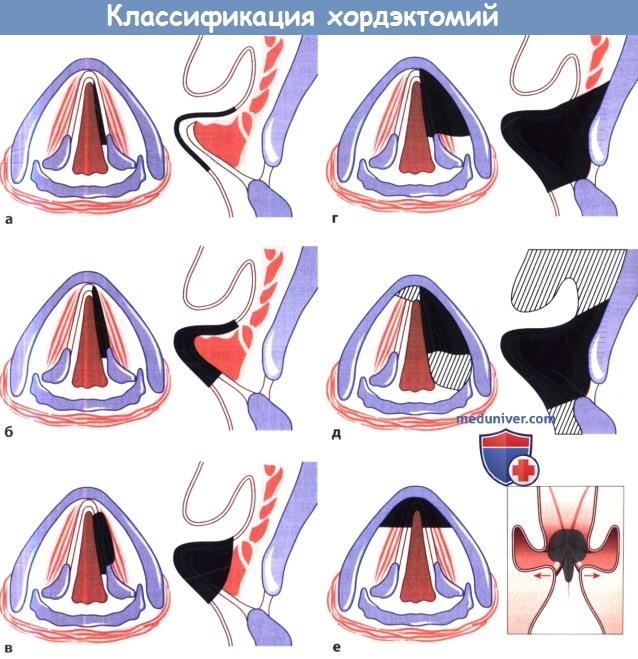
Техника операции при раке гортаниВ некоторых случаях удается выполнить декортикацию и хордэктомию с помощью эндоскопической лазерной хирургии с хорошим онкологическим и функциональным (сохранение голоса) результатом. Ниже приводим классификацию эндоскопических хордэктомий, разработанную Европейским обществом ларингологов: I тип. Субэпителиальная хордэктомия: показана при тяжелой дисплазии и в некоторых случаях рака in situ. II тип. Подсвязочная хордэктомия: показана при раке голосовой складки, когда подвижность голосовых складок не нарушена (T1N0). III тип. Чрезмышечная хордэктомия: показана в случаях небольшой поверхностной раковой опухоли голосовой складки, когда подвижность голосовых складок сохранена или когда опухоль достигает голосовой мышцы, не прорастая в нее глубоко (T2N0). IV тип. Тотальная или полная хордэктомия: показана при раке, соответствующем стадии Т1, когда он инфильтрирует голосовую складку и диагностирован до хирургического вмешательства. V тип а-г. Расширенная хордэктомия: иссекаемые ткани включают контралатеральную голосовую складку, черпаловидные хрящи (еще не утратившие подвижности) или ткани подскладочного пространства на протяжении 1 см ниже голосовой щели. Операция может быть оправданной при опухоли, соответствующей стадии Т2. VI тип. Хордэктомия с передней комиссурэктомией: операция включает иссечение обеих голосовых складок вместе с передней спайкой.
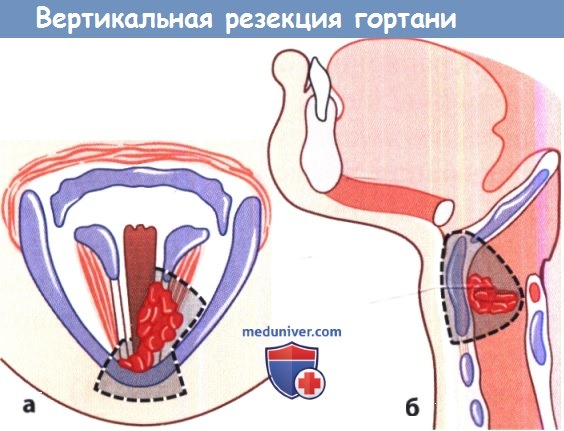
Вертикальную или горизонтальную резекцию гортани выполняют при раке, когда одной лишь хордэктомии бывает недостаточно из-за распространенности опухоли или особенностей ее локализации, а полная ларингэктомия является неоправданной. Резекция гортани позволяет сохранить голосовую функцию и нормальный путь для воздушного потока. Предпосылкой для успешных результатов этой операции является тщательная оценка распространенности опухолевого процесса и скрупулезная хирургическая техника, гарантирующая полноту иссечения опухоли. • Вертикальная резекция гортани: принципы операции. Разработано несколько способов резекции гортани, но все они основаны на принципе иссечения широкого вертикального сегмента, включающего, помимо опухоли, щитовидный и иногда перстневидный хрящ вместе с мягкими тканями. При опухоли, которая не распространяется на противоположную сторону, можно выполнить гемиларингэктомию – иссечение половины гортани.
• Горизонтальная резекция гортани: принципы операции. При этой операции полностью удаляют надскладочное пространство гортани, сохраняя голосовые складки и черпаловидные хрящи. После резекции гортани функциональный результат (возможность говорить) бывает удовлетворительным и сохраняется нормальное прохождение воздушного потока. Однако сохранение голосовой функции зависит от типа резекции, результаты которой бывают неодинаковы. Больные могут испытывать затруднения при глотании, которые у пожилых больных имеют стойкий характер. Существует опасность рецидива опухоли на границе резекции, если дооперационная оценка степени распространения опухолевого процесса была неточной или если объем резекции был недостаточным.
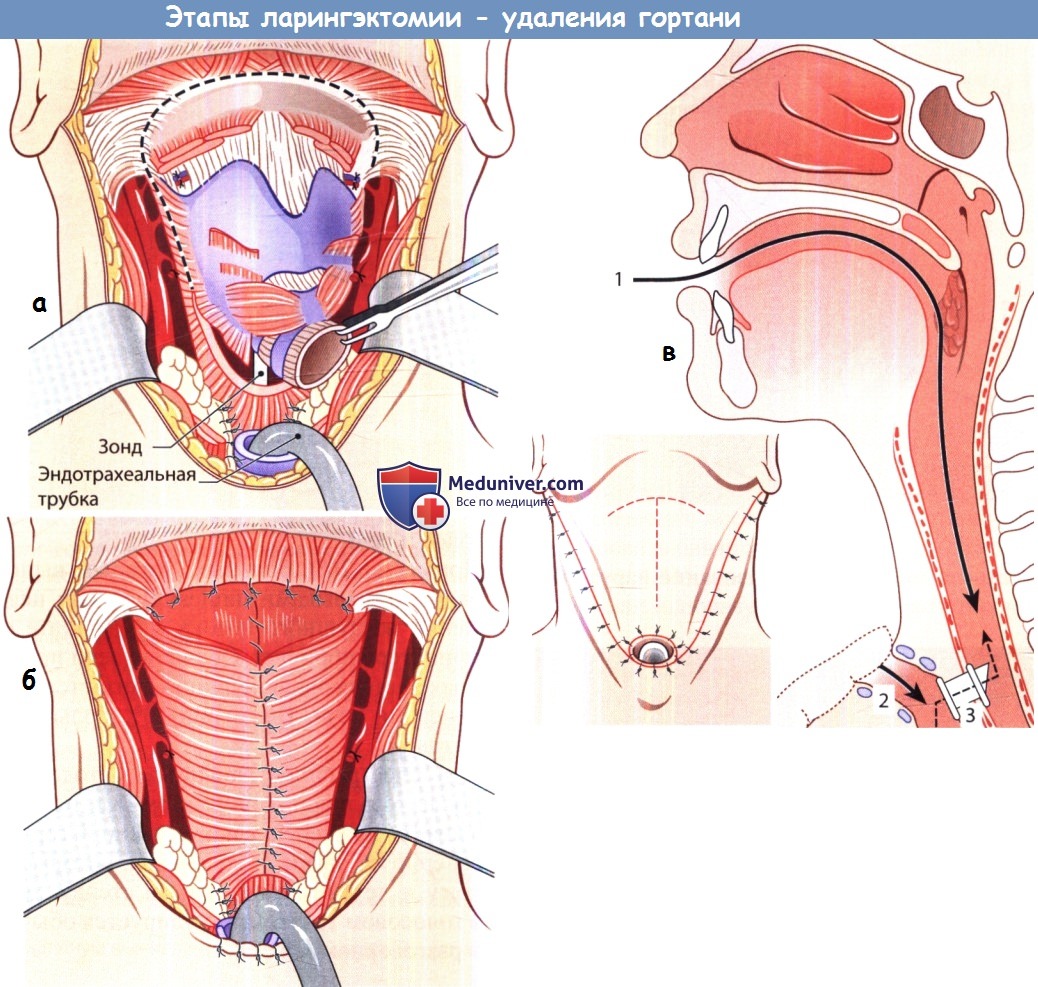
Тотальную ларингэктомию иногда сочетают с иссечением гортаноглотки. Такая операция показана при опухолях, которые невозможно полностью удалить путем хордэктомии или резекции гортани, и опухолях, распространяющихся на смежные анатомические образования, в частности язык, гортаноглотку, щитовидную железу и трахею. Тотальная ларингэктомия показана также при рецидивной опухоли после лучевой терапии или после резекции гортани. Техника операции. Гортань в полном объеме удаляют от корня языка до трахеи, иссекая при необходимости часть языка, глотки, трахеи и щитовидной железы. Если резецируют часть языка или глотки, образующийся дефект замещают с помощью составных лоскутов, выкроенных, например, из подкожной или грудных мышц вместе к кожей, или лоскута предплечья на лучевой артерии. После этой операции больной дышит через трахеостому. После заживления раны глотание обычно не нарушено, а звуки воспроизводят либо на уровне глоточно-пищеводного сегмента, заставляя вибрировать слизистую оболочку пищевода с помощью голосового протеза при отрыжке (пищеводная речь; см. статью о реабилитации далее) или используя наружную электронную гортань.
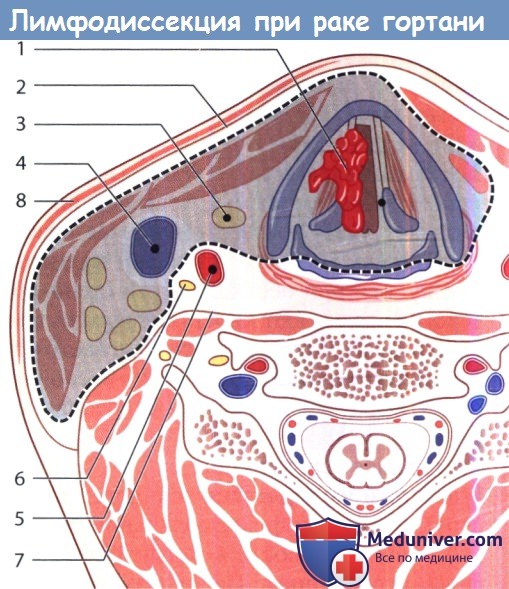
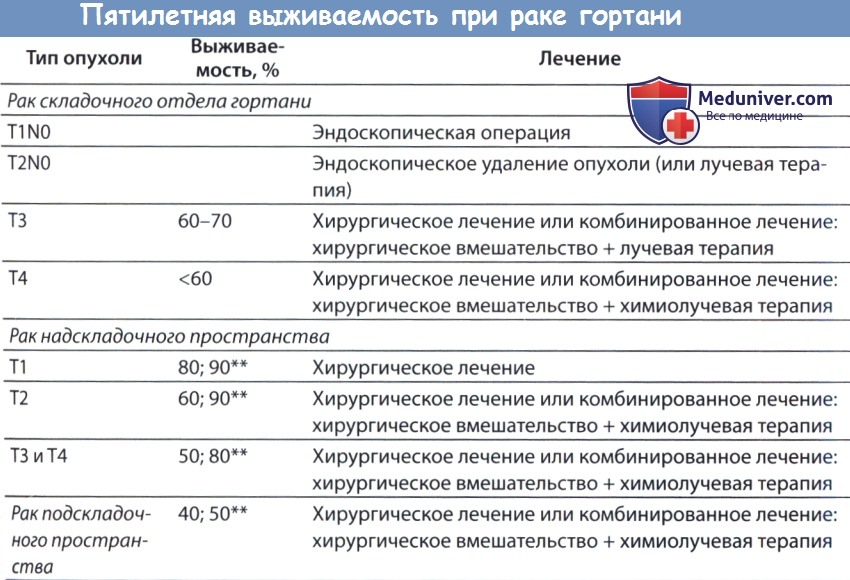
К осложнениям после ларингэктомии относятся образование наружного глоточного свища или рецидивирующий трахеобронхит. P.S. Удаление опухоли гортани путем резекции гортани или ларингэктомии необходимо сочетать с иссечением пораженных метастазами лимфатических узлов шеи. Если имеется высокий риск метастазов в лимфатические узлы при данной локализации опухоли, многие хирурги выполняют селективную лимфодиссекцию, даже если регионарные лимфатические узлы не пальпируются. Результаты лечения обобщены в таблице ниже.
– Также рекомендуем “Реабилитация больных после удаления гортани – ларингэктомии” Оглавление темы “Рак гортани и нарушения голоса”:
|
Источник
Оглавление темы “Восстановление голоса – фономикрохирургия”:
Этапы и техника операции восстановления голоса – фономикрохирургииа) Анестезиологическое пособие и периоперационный период. В течение всей операции важно поддерживать контакт с анестезиологом. Чтобы упростить получение доступа к гортани применяются миорелаксанты кратковременного действия. Анестезолога следует попросить использовать интубационную трубку минимально возможного диаметра, обычно 5,0-5,5 мм. Если получить хороший доступ при установленной интубационной трубке невозможно, следует использовать высокочастотную вентиляцию 100% кислородом, также ее следует применять при операциях на трахее и бронхах. Если планируется применение лазера, интубационная трубка должна быть соответствующим образом защищена, для предотвращения ожога дыхательных путей содержание кислорода во вдыхаемом воздухе должно составлять менее 30%. Глаза защищают влажной марлей, а лицо укрывают мокрым полотенцем. Для того, чтобы упростить взаимодействие хирурга и анестезиолога, улучшить доступ к операционному полю и обеспечить быструю передачу инструментов, операционный стол лучше расположить перпендикулярно к наркозному аппарату. Нельзя забывать и о других предосторожностях: весь персонал должен носить защитные очки, а на входе в операционную должно располагаться сообщение о том, что в ней проходит лазерная операция. Под рукой всегда должны находится наборы для жесткой бронхоскопии и трахеотомии, на тот случай, если потребуется срочно обеспечить доступ к дыхательным путям.
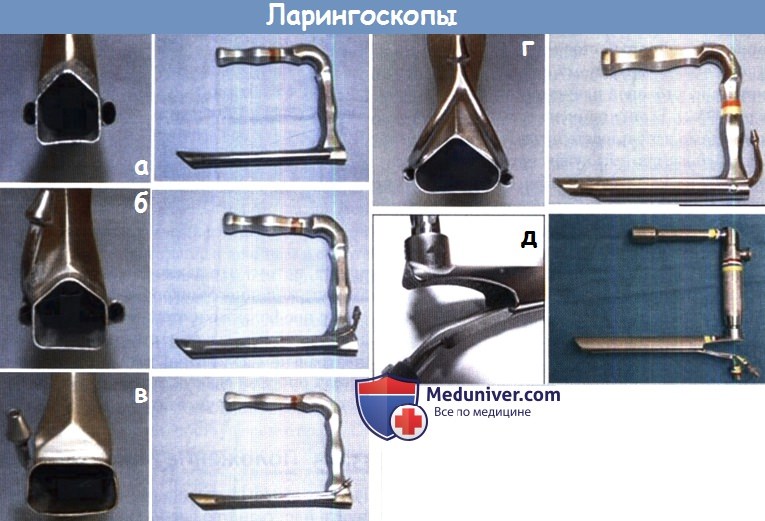
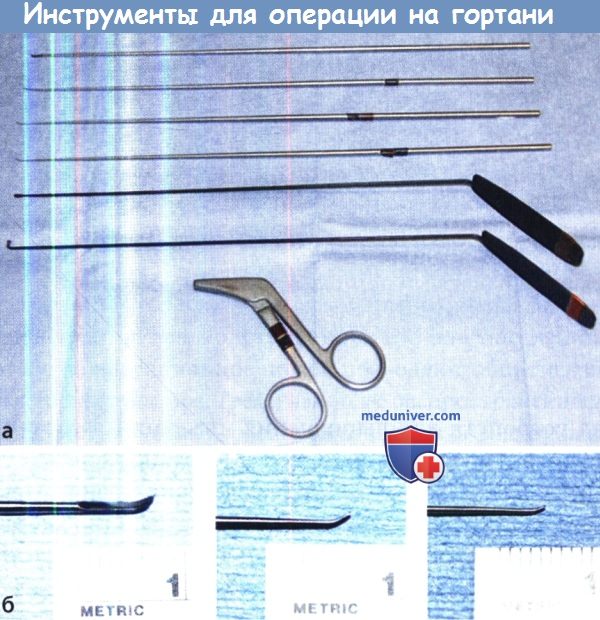
б) Инструментарий для операции восстановления голоса – фономикрохирургии. Для успешного проведения фономикрохирургической операции обязателен адекватный доступ к гортани. С этой целью было разработано множество ларингоскопов. Ларингоскопы, используемые в фономикрохиругии, обеспечивают широкий доступ к голосовой щели, делают возможным бинокулярное зрение и манипуляции двумя руками. Часто в ларингоскопе имеется дополнительный порт, в который устанавливается отсос для аспирации дыма от лазера, либо через который проводится высокочастотная вентиляция. Авторы предпочитают в первую очередь использовать либо обычный ларингоскоп Dedo (Pilling, Teleflex Medical, Research Triangle Park, NC), либо ларингоскоп Dedo для лазерных операций. Благодаря широкой задней апертуре и прямым углам он обеспечивает достаточное пространство для размещения инструментов и манипуляций. Ларингоскоп Ossoff-Pilling удобен тем, что имеет узкую внутреннюю часть и во многих случаях позволяет визуализировать переднюю комиссуру, в то же время сохраняя возможность бинокулярного зрения и манипуляций двумя руками. При наличии соответствующего опыта, при помощи этих двух ларингоскопов можно визуализировать гортань практически любого пациента. Ларингоскоп Ossoff-Karlan (Pilling) имеет треугольную заднюю апертуру, порт для аспиратора, и широкий эндоларингеальный конец, облегчая доступ и проведение лазерных операций в заднем отделе гортани. Также широко применяется универсальный модульный глоттоскоп Zeitels (Endocraft, Providence, RI), который обеспечивает «подвесной» доступ к гортани. В зависимости от опыта и предпочтений хирурга допустимо использование множества других ларингоскопов. Вторым ключевым моментом является использование микрохирургических инструментов. Необходимы 0° и 90° тупые зонды для пальпации гортани, серповидный скальпель для выполнения разрезов, микрораспаторы различного размера для выделения лоскутов, микроножницы, щипцы, микроотсосы. Также существует целый ряд устройств для выполнения инъекций в гортань: игла-бабочка, инъектор Xomed (Medtronic Xomed, Jacksonville, FL), инъектор Zeitels для введения физиологического раствора или адреналина в пространство Рейнке, инъекций кортикостероидов или цидофовира. Если хирург предполагает, что операция будет сопровождаться выраженным кровотечением, применяется гортанный аспиратор Steiner. Еще одним важным элементом ларингологии является фотодокументация. Современная аппаратура позволяет получать снимки превосходного качества. 0° и 70° эндоскопы помогают в осмотре гортани, передней комиссуры, подскладочного пространства. Крайне важно правильное положение оперирующего хирурга. Необходимо использовать опоры для рук хирурга, потому что даже небольшой тремор под лупами операционного микроскопа усилится многократно. Для профилактики отсроченных заболеваний плеч и шеи важно, чтобы во время операции они находились в нейтральном положении. Очень желательно наличие кресел с опорами для рук, которые размещаются рядом со столиком с инструментами.
в) Положение пациента при операции на голосовых складках. Пациент укладывается на спину, для того, чтобы увеличить пространство для ног хирурга под головой пациента, операционный стол можно развернуть на 180°. Затем операционный стол можно развернуть на 90° по отношению к наркозному аппарату, чтобы движения хирурга над головой пациента ничто не ограничивало. Если у пациента есть собственные зубы, необходимо использовать протектор для верхнего ряда зубов. Зубные протезы нужно снять. Если у пациента отсутствует несколько зубов, то риск повреждения оставшихся возрастает, т.к. во время подвесной ларингоскопии давление распределяется на них не так равномерно. Для того, чтобы придать дополнительную опору ларингоскопу и распределить давление между зубами, промежутки между ними можно заполнить мокрой марлей.
г) Оперативный доступ. Метод обеспечения оперативного доступа должен быть относительно постоянным. Интубационная трубка закрепляется к одной из половин рта, защищаются зубы или десны. Далее пациент укладывается в «позу нюхальщика»: сгибание нижнего шейного отдела позвоночника и разгибание головы в атланто-затылочном суставе. Ларингоскоп заводится в глотку со стороны напротив интубационной трубки и проводится за надгортанник до тех пор, пока не станут видны истинные голосовые складки. Перед закреплением ларингоскопа нужно осмотреть полость рта и убедиться в том, что ларингоскоп расположен правильно, а губы не ущемлены. Задние отделы голосовой щели можно осмотреть, заведя ларингоскоп за интубационную трубку и продвинув его дистальнее (либо перейти на высокочастотную вентиляцию при наличии показаний). После правильного расположения ларингоскопа его нужно подвесить, чтобы ларингоскоп был фиксирован, а операцию можно было проводить двумя руками. Подвесная конструкция крепится к самому операционному столу, а не к столику с инструментами, поскольку это позволяет изменять угол ларингоскопа непосредственно во время операции и предотвращает травму, которая может возникнуть при внезапном изменении положения подвесного аппарата. Затем выполняется фотодокументация при помощи 0° и 70° эндоскопов. Положение ларингоскопа можно подкорректировать, учитывая данные эндоскопии. Хирург должен учитывать данные анамнеза и осмотра для того, чтобы спрогнозировать сложности, которые могут возникнуть при получении доступа. Сложности могут возникнуть у пациентов III и IV групп по Маллампати, а также у пациентов с плохим открыванием рта, смещенной кзади нижней челюстью, тризмом, выраженным ожирением, выдающимися резцами, с наличием в анамнезе травм шейного отдела позвоночника, плохим разгибанием головы или сгибанием груди, постлучевым отеком. Существует множество приемов, которые могут облегчить доступ в сложных случаях. Нет смысла подкладывать валик под плечи, т.к. это способствует разгибанию шеи, а не сгибанию, которое требуется в данном случае. Чтобы улучшить доступ к передней комиссуре за счет сгибания шеи, можно либо подложить под голову сложенное белье, либо приподнять головной конец операционного стола. Для упрощения доступа к гортани можно попросить ассистента слегка надавать на переднюю поверхность шеи; также с этой целью поперек стола через шею пациента можно осторожно натянуть ленту с подложенной стерильной салфеткой для защиты кожи. При «свисающем» надгортаннике, который находится в положении ретрофлексии, можно обернуть марлю вокруг языка, чтобы тот сместился и сдвинул надгортанник кпереди от операционного поля. С этой же целью можно использовать зажим для белья. Также надгортанник можно просто захватить по мере продвижения ларингоскопа и сместить кверху. Часто полезными оказываются небольшие протекторы для зубов, особенно при выступающих резцах, но иногда протекторы сами по себе лишь увеличивают вероятность травмы зуба (за исключением случаев, когда они были специально изготовлены для пациента). Наиболее эффективный и простой способ обеспечения доступа напрямую зависит от навыков и опыта хирурга. Без качественного доступа продолжить операцию невозможно.
д) Метод микролоскута по восстановлению голоса – фономикрохирургии. Оценка состояния голосовых складок начинается с их пальпации прямым или изогнутым зондом. Нужно обратить внимание на консистенцию патологического образования, глубину его распространения в складку, на наличие борозд, рубцов, питающих сосудов, а также удостовериться, что образование не распространяется в подскладочное пространство или гортанный желудочек. В ходе фономикрохирургической операции обязательно применяются вазоконстрикторы, т.к. они обеспечивают сухое операционное поле и позволяют обойтись без электрокоагулятора. Тремя наиболее распространенными вазоконстрикторами, расположенными в порядке убывания их эффективности, являются кокаин, разведенный адреналин (обычно 1:10000) и оксиметазолин. Считается, что каждый из них подходит для использования во время фономикрохирургических операций, и выбор конкретного препарата зависит скорее от предпочтений хирурга. Наиболее мощным вазоконстриктором, который также действует и как анестетик, является кокаин. К сожалению, он может всасываться в системный кровоток, а также стать причиной положительной реакции при исследовании мочи на наркотические вещества. И кокаин, и адреналин влияют на сердечно-сосудистую систему, вызывая гипертензию и тахикардию. Наименее выражены системные эффекты у оксиметазолина, но и вазоконстрикторный эффект выражен слабо. С помощью тампона препарат наносится на 1 -2 минуты до выполнения разреза, чтобы обеспечить адекватное проникновение влаги и вазоконстрикцию. Адреналин также можно ввести в голосовую складку субэпителиально; это не только усилит вазоконстрикцию, но также и приведет к увеличению объема пространства Рейнке. За счет этого расстояние между эпителием складки и собственной пластинкой станет больше, поэтому травмировать голосовую связку во время разреза будет сложнее. Кроме того, расширение пространства Рейнке будет способствовать более четкой визуализации голосовой борозды и источника инвазивного роста (где эпителий прорастает в голосовую связку). Если в ходе операции планируется применять лазер, для защиты манжеты интубационной трубки в подскладочное пространство вводится тампон с физраствором. Выбор места для разреза определяется по типу и локализации имеющегося образования. Как правило, при полипах и узелках складки выполняется медиальный разрез, а при кистах, которые более плотно спаяны с голосовой связкой, и при отеке Рейнке — латеральный. Если вазоконстрикторы использовались только аппликационно, перед разрезом под эпителий голосовой складки нужно ввести физиологический раствор (для расширения пространства Рейнке). Далее под контролем операционного микроскопа голосовая складка рассекается серповидным скальпелем, затрагивая только эпителиальный слой. Для придания скальпелю большей стабильности во время выполнения разреза его нужно держать двумя руками. Кровотечение останавливается большими или маленькими тампонами, пропитанными вазоконстриктором. В ходе операции сосудосуживающие препараты можно применять по необходимости. Затем разрез можно продолжить кпереди или кзади при помощи загнутых кверху ножниц. После этого при помощи распатора, который держится в ипсилатеральной руке, и микроаспиратора в контралатеральной, нужно войти в нужный слой под эпителием. Распатор наклоняют так, чтобы он мог безопасно «скользить» по голосовой связке; за счет этого инструмент стабилизируется, связка не повреждается, а поверхностный слой собственной пластинки сохраняется в максимальной степени. Для отделения фиброзных спаек образования с эпителием и голосовой связкой нередко приходится прибегать и к острой, и к тупой отслойке. Подобные фиброзные изменения достаточно часто встречаются на фоне хронического воспалительного процесса или кисты голосовых связок. Микроаспиратором можно аккуратно «захватить»» складку: это обеспечит и ее нужное натяжение, и удаление из операционного поля крови и экссудата. Использовать микроаспиратор таким образом сложнее, чем просто схватить лоскут, но создает свои преимущества: позволяет постоянно отсасывать жидкости, а также не дает слишком сильно травмировать ткань (т.е. при нарастании натяжения он просто отсоединится от складки). Лоскут поднимается от латерального края к медиальному до полного освобождения от любых рубцеваний глубоких структур голосовой связки. Жесткие и плотно спаянные рубцы можно рассечь или разрезать микроножницами. После мобилизации образования, его нужно захватить микрощипцами, которые хирург держит в контралатеральной руке. Затем ассистент ипсилатеральной рукой вводит распатор или ножницы, изогнутые в нужную сторону (вверх, вниз, вправо). После окончательной отслойки образование удаляется. По возможности следует удалить его единым блоком. Если после удаления образуется избыток эпителия, как это часто бывает в случае полипов, то отслаивать образование полностью не требуется, его можно удалить вместе с излишком эпителия. Затем оставшийся эпителий укладывается на место, излишки удаляются так, чтобы края разреза сомкнулись в прямую линию. После завершения операции гортань вновь осматривается 0° и 70° эндоскопами. Выполняется послеоперационная фотодокументация. Для того, чтобы снизить риск возникновения ларингоспазма, в конце операции гортань орошается 4% лидокаином. Ларингоскоп выводится из полости рта, губы и зубы осматриваются на предмет повреждений. е) Послеоперационный уход и голосовой покой. Послеоперационный уход после фономикрохирургической операции включает в себя купирование боли и голосовой покой; необходимость и того, и другого зависят в первую очередь от объема проведенной операции. Боль в послеоперационном периоде обычно минимальна, достаточно приема парацетамола. Хирурги по-разному относятся к назначению голосового покоя после фономикрохирургических операций, некоторые не назначают вообще, но большинство ларингологов согласны с тем, что в течение хотя бы одной недели после операции пациент должен соблюдать строгий голосовой покой. После первого послеоперационного осмотра, который обычно проводится на 5-7 день после операции, пациенту разрешается «умеренное» использование голоса, т.е. слышимого лишь на расстоянии вытянутой руки («правило вытянутой руки»). Как правило, в этот день пациенту разрешается говорить в течение 10 минут, затем с каждым днем это время удваивается. В течение нескольких недель рекомендуется ограничить использование телефона, избегать разговоров в шумной обстановке (бары, концерты, рестораны), не следует петь или кричать. Профессиональным певцам рекомендуется воздержаться от пения на 3-4 недели, а полноценные выступления желательно отложить на 2-3 месяца. Крайне важным также является постепенный возврат к нормальной работе и выполнение фонопедических упражнений. Перед окончательной выпиской целесообразно провести видеостробоскопию, которая необходима для контроля восстановления слизистой волны, развития осложнений, выявления признаков неправильного голосового поведения. Она помогает врачу дать рекомендации пациенту в отношении голосового покоя, а в некоторых случаях служит основанием для того, чтобы отложить выход на работу. – Также рекомендуем “Результаты операции восстановления голоса (фономикрохирургии) и ее осложнения” Оглавление темы “Заболевания гортани”:
|
Источник