Рак средней гортани лазерная
Лазерное излучение в онкологии
Лазерное излучение — один из наиболее частых методов малоинвазивного лечения опухолей гортани на ранней стадии. Сегодня в современной онкологии лазерное излучение может применяться как для «выпаривания» (вапоризации) раковой опухоли, в ходе которого раковые клетки полностью уничтожаются, так и для иссечения неглубоко расположенных опухолей гортани.
Рак гортани — злокачественное опухолевое заболевание, которое стоит на восьмом месте в структуре онкологической патологии и занимает первое место среди раковых опухолей верхних дыхательных путей. Ежегодно число случаев рака гортани увеличивается на 10%. чаще всего этот тип рака отмечается у пациентов в возрасте 40-60 лет. Гораздо чаще им страдают мужчины. В 95-96% случаев рак гортани встречается у курильщиков. У курящих риск рака гортани в 20-30 раз чаще.
В факторы риска рака гортани входят табакокурение, алкоголизм, вредные производственные факторы, связанные с вдыханием загрязненного или горячего воздуха, испарений химикатов. Также к раку гортани могут привести хронические воспалительные процессы гортани, а также наличие предраковых образований — полипов, кист, папиллом и т. д.
Симптоматика рака гортани состоит из следующих проявлений:
- охриплость голоса
- затруднение глотания
- необъяснимое снижение веса (обычно в запущенных случаях рака)
- кашель и одышка
- ощущение инородного тела в гортани
- неприятный запах изо рта
- непроходящая боль в ухе
- дискомфорт в горле, першение и сухость в горле
- кровохаркание
Диагностика рака гортани основана на ряде инструментальных методах исследований, среди которых ведущую роль играют эндоскопические методы, в частности, ларингоскопия. Для проведения такого метода используется ларингоскоп, который позволяет оценит состояние слизистой гортани на экране монитора с многократно увеличенным изображением. Кроме того, при наличии подозрительного на опухоль участка гортани можно провести биопсию, в ходе которой врач специальным инструментом во время ларингоскопии берет кусочек ткани для последующего гистологического исследования. Такое исследование позволяет достоверно определить наличие раковых клеток.
Помимо эндоскопического метода в диагностике рака гортани применяются и другие методы визуализации: УЗИ, КТ, МРТ и сцинтиграфия. Эти методы чаще используются для оценки состояния регионарных лимфоузлов и выявления наличия отдаленных метастазов.
Лечение рака гортани — оперативное. Сегодня выбор метода лечения при раке гортани во многом определяется стадией опухоли, ее размерами, наличием метастазов в регионарных лимфоузлах и отдаленных органах, а также общего состояния пациента и наличия сопутствующей патологии, которая может осложнить лечение. Хирургическое вмешательство при раке гортани может также сочетаться с лучевой терапией и химиотерапией, в случае, когда имеются метастазы.
При небольших формах рака гортани, когда опухоль имеет маленькие размеры и ограничена только слизистой оболочкой, без признаков прорастания ее в соседние ткани или глубже слизистой, и отсутствия регионарных и отдаленных метастазов, возможны малоинвазивные способы лечения такой опухоли, которые позволяют сохранить орган и снизить риск рецидива. Такие вмешательства гораздо легче переносятся пациентами и могут проводиться амбулаторно, без необходимости госпитализации.
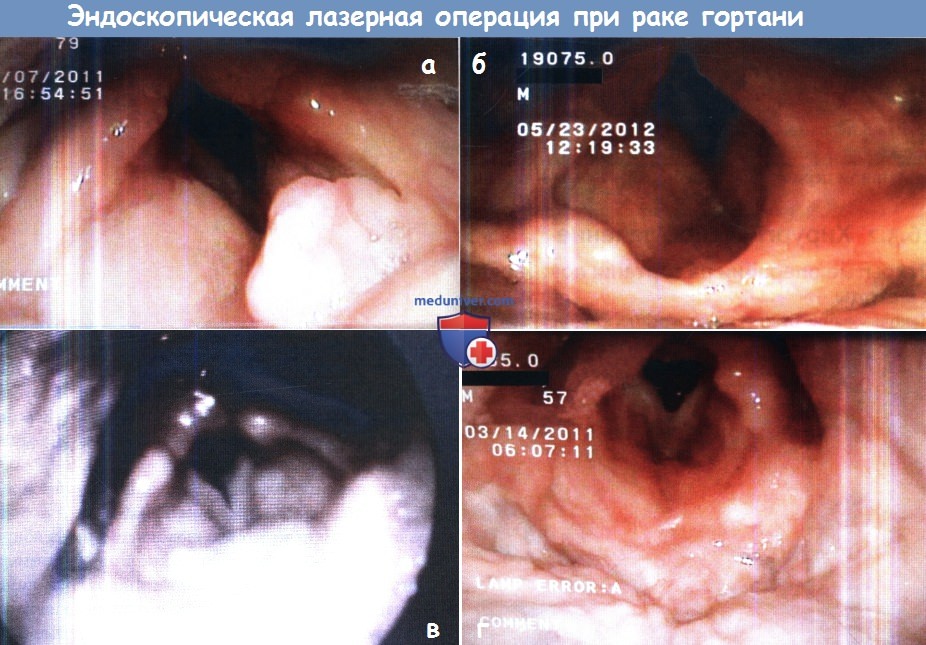
Лазерное излучение — один из наиболее частых методов малоинвазивного лечения опухолей гортани на ранней стадии. Сегодня в современной онкологии лазерное излучение может применяться как для «выпаривания» (вапоризации) раковой опухоли, в ходе которого раковые клетки полностью уничтожаются, так и для иссечения неглубоко расположенных опухолей гортани. Наиболее часто лазер при раке гортани применяется в форме лазер-индуцированной интерстициальной термотерапии. Такой метод позволяет нагреть ткань опухоли и уничтожить ее. Для этого используется эндоскоп, на конце которого и имеется лазерный излучатель.
Другой метод применения лазерного излучения в лечении рака гортани — фотодинамическая терапия. Этот метод так же показан при самых ранних стадиях рака гортани, т. н. рак in situ. Суть такого метода применения лазера заключается в том, что сперва пациенту вводится особый препарат — фотосенсибилизатор, который повышает чувствительность раковых клеток к особому виду излучения, при этом здоровые клетки к такому излучению не чувствительны. Облучение лазером в данном случае так же проводится эндоскопическим путем.
В лечении рака гортани сегодня используется два типа лазера — карбондиоксидный (CO2) и ниодимовый. Оба они способны разрушать раковые ткани. СО2 лазер характеризуется более поверхностным действием, и ниодимовый лазер применяется для удаления более глубоко расположенных опухолей.
Недостатком лазерной операции при раке гортани является то, что после нее обычно не остается тканей, которые можно было бы отправить на гистологический анализ.
Появление современных и инновационных методов диагностики раковых опухолей на ранней стадии, в том числе рака гортани, способствует более широкому применению малоинвазивных методов лечения, когда нет необходимости удалять всю гортань или иссекать ее часть, что значительно влияет на голосовые характеристики. В клиниках Западной Европы, США, Израиля, Южной Кореи, Индии и Турции сегодня активно применяются лазерные методы лечения, благодаря наличию превосходного операционного оснащения, а высокая квалификация хирургов, имеющих весомый опыт проведения подобных вмешательств. Все это вкупе с высоким уровнем комфорта в зарубежных клиниках привлекает сюда многих российских пациентов на лечение рака гортани.
Источник
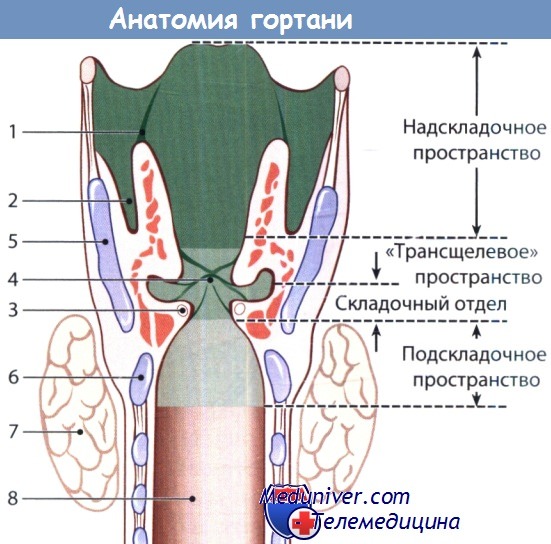
Эндоскопические лазерные операции при раке гортаниОсновной целью хирургии рака гортани, как и при других злокачественных новообразованиях головы и шеи, является удаление опухоли с морфологически отрицательными краями резекции. И хотя в некоторых случаях пациентам показано последующее проведение химиолучевой терапии, опухоль должна быть резецирована с отрицательными краями вне зависимости от используемой техники удаления. Выбирая метод лечения, также всегда следует учитывать появление современных органосохраняющих методов лучевой терапии (которые, к сожалению, также имеют свои побочные эффекты в послеоперационном периоде). Хотя стоящая перед хирургом задача недвусмысленна, процесс принятия решения включает целый ряд соображений. Вне зависимости от выбора метода критически важно сохранение функции органа. Поэтому план лечения включает восстановление функции голоса, проходимость дыхательных путей и питание больного, как в краткосрочной, так и в долгосрочной перспективе. В гортани выделяют три отдела (надсвязочный, связочный и подсвязочный), каждый из которых имеет свои особенности эмбрионального развития и лимфооттока. Надсвязочный отдел гортани расположен над истинными голосовыми складками, к нему относятся ложные голосовые складки, черпаловидные хрящи, черпалонадгортанные складки и надгортанник.
Подсвязочный отдел начинается на уровне 10 мм ниже свободного края нижних голосовых складок и продолжается до нижней границы перстневидного хряща. Наконец, в связочном отделе расположен истинные голосовые складки, передняя и задняя комиссуры. Также хирургу необходимо знать строение анатомических пространств, образованных хрящами и связками гортани. Выделяют преднагортанниковое, окологолосовое и подсвязочное пространства, точное понимание которых чрезвычайно важно для правильного стадирования рака гортани. Преднадгортанниковое пространство ограничено щитоподъязычной мембраной и щитовидным хрящом спереди, надгортанником сзади, подъязычно-надгортанными связками с слизистой валлекул сверху, щитонадгортанной связкой снизу. Распространение рака гортани в преднагортанниковое пространство является признаком опухоли как минимум Т3 стадии. Окологолосовое пространство расположено по бокам голосовой щели, проходя чуть выше и ниже голосовых складок. С медиальной стороны оно ограничено четырехугольной мембраной, гортанными желудочками и эластическим конусом; латеральными границами служат надхрящница щитовидного хряща и перстнещитовидная связка; сверху и спереди оно граничит с преднагортанниковым пространством, а сзади от него расположена слизистая грушевидных синусов. Распространение опухоли в окологолосовое пространство является признаком экстраларингеальной инвазии, а также поражения всех трех отделов гортани. Подсвязочное пространство ограничено перстневидным хрящом снизу, продолжается до уровня 5-10 мм книзу от свободного края истинных голосовых складок. Если по данным осмотра определить наличие инвазии опухоли в пространства гортани невозможно, целесообразно КТ и МРТ гортани, по результатам которых, в большинстве случаев, выставляется более распространенная стадия заболевания. Эти сведения неоценимы при использовании как хирургических, так и консервативных методов сохранения органа. Более подробное описание отделов гортани было дано в отдельной статье на сайте. Здесь уместно будет вновь рассмотреть лишь голосовой отдел. Истинные голосовые складки ограничены мышечным отростком черпаловидных хрящей сзади и передней комиссурой спереди. В голосовой складке выделяют следующие слои (от наружного к внутреннему): эпителий, собственная пластинка, голосовая мышца. Состояние хрящевого остова гортани на уровне голосовой щели особенно важно при рассмотрении местного распространения опухоли. Эластический конус, берущий свое начало от перстневидного хряща, крепится сзади к черпаловидным хрящам, а затем, сужаясь в медиальном направлении, формирует голосовые складки. Спереди эластический конус крепится к щитовидному хрящу на уровне связки Broyle, которую также называют сухожилием передней комиссуры. В этом месте внутренней поверхности щитовидного хряща отсутствует надхрящница, поэтому через область передней комиссуры рак гортани часто распространяется кпереди. Это следует учитывать при выборе тактики лечения пациента с опухолью, локализующейся в области передней комиссуры, поскольку при простой фиброларингоскопии верно определить степень инвазии опухоли в окружающие ткани получается не всегда.
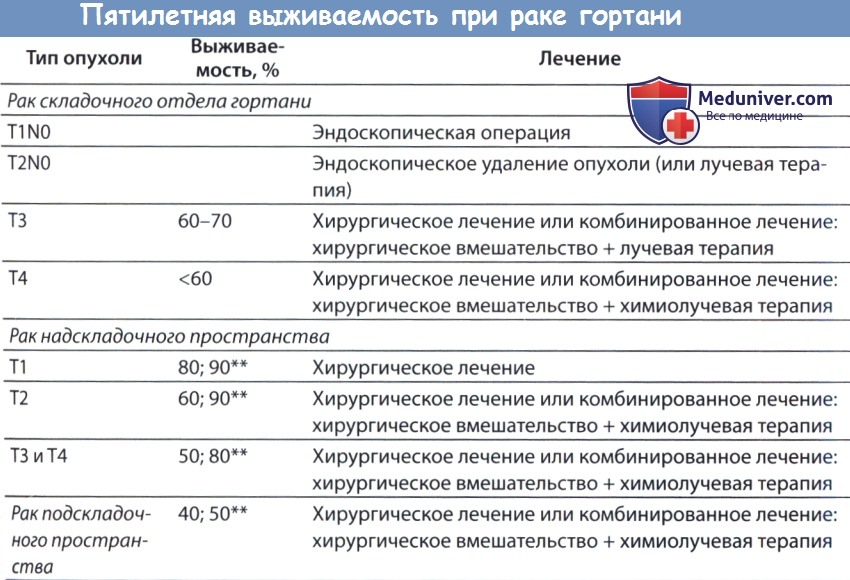
Благодаря последним достижениям в области эндоскопической и лазерной техники, за минувшие 20 лет были значительно усовершенствованы методы трансоральной лазерной хирургии гортани при плоскоклеточном раке. Одним из преимуществ данного метода лечения по сравнению с лучевой терапией или открытыми методиками является сокращение времени лечения, в некоторых случаях операция может быть выполнена даже амбулаторно. Также во многих случаях не требуется использования адъювантной лучевой терапии. При использовании методов трансоральной лазерной хирургии достичь полного удаления опухолей ранних стадий удается в 90% случаев (показатель, аналогичный результатам органосохраняющих лучевых методик). Соизмерим и общий уровень выживаемости. Преимущества микрохирургического лазерного метода показывает и анализ выгодности затрат. Согласно данным Myers и соавт. при раке голосового отдела Т1 использование трансоральных лазерных методик более экономично, чем лучевая терапия или открытая хирургия. Согласно данным более позднего сообщения этих же авторов, качество жизни и функциональные результаты у пациентов, которым проводились эндоскопические вмешательства, были сравнимы с результатами лучевой терапии, но при этом они могли раньше выходить на работу и тратили больше на путешествия. И хотя согласно распространенному мнению, качество голоса у пациентов, перенесших лучевую терапию, лучше, чем у пациентов, прооперированных по эндоскопической лазерной методике, в последние годы это утверждение подвергается сомнению. Чаще всего у пациентов, перенесших щадящую эндоскопическую операцию, голос становится более слабым, появляются придыхания; после же лучевой терапии голос приобретает неприятный скрипучий тон. Но общее качество голоса находится на примерно одинаковом уровне и у больных после лазерных хордэктомий, и после лучевой терапии. Эндоскопической хирургии гортани незаменим CO2-лазер с длиной волны 10600 нм. Гелий-неоновый направляющий луч (He-Ne) позволяет добиваться высокого уровня контроля и точности. В большинстве случаев операция проводится с использованием бинокулярного операционного микроскопа (400-мм линзы), а управление лазером осуществляется посредством микроманипулятора. В некоторых случаях, когда доступ к опухоли ограничен, волокна лазера можно провести через дистальный конец какого-нибудь жесткого инструмента. Хирург устанавливает размер прицела, мощность, режим работы лазера (непрерывный или импульсный). Перед использованием на пациенте работу лазера каждый раз нужно проверить на деревянном шпателе. Лазер на алюмоиттриевом гранате с неодимом (АИГ-неодимовый лазер) и КТР-лазер (титанил фосфат калия), в отличие от СО, лазера, поглощаются красными пигментами, поэтому их использование предпочтительно при сосудистых опухолях, например, гемангиомах подскладочного отдела гортани или трахеи. Перед удалением опухоль фотографируется. После обеспечения проходимости дыхательных путей при помощи защищенной от воздействия лазера интубационной трубки, 0-градусным эндоскопом осматривается гортань, изображение документируется. Угловые эндоскопы полезны при осмотре передней комиссуры. Даже при использовании интубационных трубок малого диаметра (5,0 и меньше), область задней комиссуры часто оказывается закрыта эндотрахеальной трубкой. Для улучшения обзора трубку можно сместить кпереди, но для полного и тщательного осмотра ее необходимо удалить.
Эндоскопический доступ может использоваться при большинстве опухолей ранней стадии и при некоторых более поздних опухолях. Данные методики, использующиеся совместно с робототехникой или без нее, позволяют успешно удалять опухоли Т1-Т2 и ограниченные Т3. Во многих случаях рака in situ, Т1а и T1b эндоскопическая хордэктомия является эффективным (в том числе затратоэффективным) методом лечения, сопровождается минимальным числом осложнений и позволяет добиваться превосходных функциональных и онкологических результатов. Наиболее доступны для удаления Т1а опухоли, расположенные в средней трети голосовой складки. Таким же образом можно удалять опухоли передней комиссуры, в том случае, если доступ позволяет достичь хорошего обзора передних отделов. Следует заметить, что несмотря на то, что на протяжении последних десятков лет одним из ключевых принципов резекции опухолей был принцип удаления их по Холстеду единым блоком, при эндоскопической лазерной хирургии гортани это не всегда возможно и не всегда рекомендуется. Эндоскопическая резекция является предпочтительным методом лечения у пациентов с ранними формами плоскоклеточного рака надсвязочного отдела гортани, в частности, участков надгортанника, расположенных выше подъязычной кости, и черпаловидно-надгортанных складок. Как и при опухолях голосовой щели, классические принципы удаления новообразования единым блоком применимы далеко не всегда, поскольку для полного удаления опухоли с отрицательными краями вплоть до ее латеральной границы первичный разрез должен проходить через толщу опухоли. Как и в случае органосохраняющих открытых методик, перед операцией рекомендуется консультация пульмонолога и фонопеда, несмотря на то, что после эндоскопических лазерных вмешательств восстановление пациентов происходит гораздо быстрее. В тщательно отобранных случаях возможно эндоскопическое удаление опухолей стадии Т3. Для этого необходимо в предоперационном периоде оценить распространение новообразования в преднадгортанниковое пространство и убедиться в том, что его возможно удалить полностью. При распространенных формах рака гортани особенно полезно использование робототехники. И хотя методы роботизированной хирургии находятся лишь в самом начале своего развития, согласно первым исследованиям, они позволяют добиваться полного удаления опухолей в соответствии с базовыми онкологическими принципами. Робототехника позволяет более свободно манипулировать инструментами во всех трех плоскостях. Но следует обратить внимание на то, что в некоторых исследованиях пациенты, которым проводились роботизированные операции, в послеоперационном периоде проходили курсы лучевой терапии. – Также рекомендуем “Методы открытых операций при раке гортани” Оглавление темы “Болезни слюнных желез и гортани”:
|
Источник
Клинические признаки
Рак гортани III стадии характеризуется распространенностью опухоли с поражением 1-3 ее анатомических отделов, без выхода за пределы органа, а также с/без поражением одного л/узла шеи (с его увеличением не более 3см). Исходя из вышеизложенного, основным признаком рака гортани третьей стадии является паралич одной или обеих голосовых складок, что может сопровождаться осиплостью или потерей голоса , а при двухстороннем поражении голосовые складки могут полностью перекрывать просвет гортани, не позволяя пациенту адекватно дышать (вплоть до асфиксии, из-за чего еще до начала лечения может выполняться трахеостомия).
При поражении же лимфатического узла шеи пациент может сам заметить появление «припухлости» на шее, которое более ничем не беспокоит (узел , как правило, безболезненный).

Дополнительными специфическими симптомами, на которые пациент может обратить внимание врача, могут быть:
- ощущение комка в горле при глотании,
- поперхивание, кашель ( в мокроте могут определяться прожилки крови)
- боль в горле в покое и при глотании
- неприятный (гнилостный) запах изо рта
Общими симптомами для многих онкологических заболеваний и , в частности, для рака гортани являются:
- повышенная до субфебрильных и фебрильных (при присоединении бактериальной инфекции) значений температура тела
- постоянное недомогание;
- анемия
- снижение массы тела
- быстрая утомляемость
- апатия, сонливость
Диагностика рака на III стадии
Для проведения диагностики рака на третьей стадии врач тщательно собирает анамнез болезни со слов больного, ориентируясь в первую очередь на его жалобы.
Далее, исходя из данных анамнеза и физикального осмотра (внешний осмотр и пальпация), назначается план обследования. Основными пунктами этого плана являются следующие методы обследования:
- Непрямая и Прямая ларингоскопия (фиброларингоскопия). Последняя позволяет произвести осмотр всех отделов гортани с максимальной четкостью. Введение инструмента в гортань не причиняет какого-либо вреда больному, позволяя выполнить высококачественную фото и видеосьёмку.
- Во время фиброларингоскопии выполняется биопсия опухоли и полученные образцы тканей отправляются на гистологическое (включая иммуногистохимическое) и цитологическое исследования для постановки морфологического диагноза (чтобы понять какого строения опухоль, степень ее дифференцировки)
- УЗИ шеи и органов брюшной полости ( для исключения или определения метастазов, их локализации и размеров)
- Рентгенография органов грудной клетки ( для исключения метастазов в легких)
Современная медицина дает возможность не только диагностировать заболевание, но и выявить его особенности.
Если полученных данных врачу недостаточно для постановки диагноза или определения операбельности, то прибегают к назначению уточняющих или дополнительных методов диагностики:
- компьютерная томография (КТ) шеи, органов грудной клетки
- магнитно-резонансная томография (МРТ) шеи, органов грудной клетки, органов брюшной полости)
- Радиоизотопное исследование костей скелета
- определение связи опухоли с наличием HPV (ВПЧ) – инфекции (ВПЧ – Вирус Папилломы Человека)
- молекулярно-генетическая диагностика опухолевой ткани ( при планировании таргетной или иммунной терапии)
Вышеперечисленные диагностические методы необходимы для правильной постановки диагноза и назначения соответствующего лечения.
Лечение рака на III стадии
Среди всех больных раком гортани, обращающихся за помощью в медицинские учреждения, пациенты с III стадией составляют самую многочисленную и разнообразную по распространенности группу. В связи с чем эти пациенты являются самыми сложными в диагностике и выборе тактики лечения. Именно поэтому для борьбы с раком на третьей стадии чаще всего применяется комплексная терапия (сочетание хирургического, лучевого и лекарственного лечения). Только своевременное начало и правильное сочетание всех вышеуказанных видов лечения, как правило, позволяет добиться максимального эффекта, т.е. излечения от данного заболевания.
Хирургическое лечение
Наиболее радикальным видом лечения рака гортани продолжает оставаться хирургическое (ларингэктомия/резекция гортани + шейная лимфодиссекция). Но больше всего данное положение относится к складочной локализации опухолевого процесса и при четких границах первичной опухоли. Далее, при условии радикально выполненной операции, эффект может быть закреплен лучевой терапией. Существующие в настоящее время голосовые протезы, устанавливаемые одномоментно с удалением гортани, позволяют в максимально короткие сроки (от 2-х недель спустя от дня операции) вернуться пациенту к достойному качеству жизни без потери голоса.
Химиотерапия
При инфильтративных опухолях и распространении на надскладочный отдел наиболее эффективным признано начало лечения с химиотерапии (неоадъювантная) или сочетанного химиолучевого лечения. Стандартной схемой первой линии является TPF (таксаны, препараты платины, 5-фторурацил). Проведение одного курса занимает 4-5 дней в условиях стационара. Цикл 21 день (это означает , что от первого дня первого курса химиотерапии до первого дня второго курса должно пройти 3 недели). После 2-3 курсов назначается контрольное обследование, оценивается эффект и консилиумом определяется дальнейшая тактика. При сочетанном химиолучевом лечении во время лучевой терапии еженедельно вводятся препараты платины. Схема полихимиотерапии, дозировки препаратов и режимы введения определяются химиотерапевтом индивидуально для каждого больного, исходя из его общего состояния, показателей обследования, а также из вида и распространенности опухоли.
В ряде случаев, при условии высокой чувствительности опухоли (это выясняется в процессе лечения), излечение может наступить и без выполнения операции.
Лучевая терапия
Лучевая терапия, как и химиотерапия, в моноварианте не применяется при раке гортани III стадии. В сочетании с химиотерапией, при условии высокой чувствительности опухоли, применяется в виде радикального курса (с доведением суммарной очаговой дозы до 65-70 Гр). Лечение проводится в режиме 5 дней в неделю по РОД 2Гр/день, соответственно длится около семи рабочих недель. Режим послеоперационной лучевой терапии радиолог определяет индивидуально, исходя из факторов прогноза (определяются по данным гистологического исследования операционного материала).
Диета
Питание больного раком гортани должно препятствовать усугублению изначальных симптомов заболевания и побочных эффектов лечения, а также истощению организма. Пищу необходимо хорошо термически и механически обрабатывать, дабы она не травмировала глотку и быстро усваивалась. Температура продуктов перед употреблением должна быть близка к комнатной. Употребляемые продукты тщательно измельчаются и принимаются небольшими порциями 5-6 раз в сутки. Объем потребляемой воды не менее 2-х литров.
- слизистые протертые супы, сваренные на нежирном мясном бульоне;
- полувязкие крупяные каши, сваренные на воде пополам с молоком;
- отварные блюда из рыбы, измельченные с помощью блендера;
- овощные пюре из картофеля, моркови, тыквы, свеклы и капусты;
- фруктовые, овощные свежевыжатые соки ( исключить кислые)
- кисломолочные продукты, включая йогурты, кефир и ряженку.
Обязательно следует учесть, что пища не должна быть жареной, острой, содержать специи и приправы. Также следует отказаться от кофе, крепкого чая и алкогольных напитков.
Прогноз
Если диагноз был поставлен правильно, а лечение начато своевременно, то пятилетняя выживаемость пациентов, у которых диагностирован рак гортани на третьей стадии, составляет около 50-80%. Пациенту нужно помнить , что это зависит не только от множества вышеперечисленных факторов, включая опыт и уровень профессионализма врача, технического и медикаментозного обеспечения клиники, но и от собственного желания пациента вылечиться. Тщательное следование рекомендациям врача до, во время и после лечения не менее важны в достижении позитивного результата в борьбе с заболеванием.
Источник