Рак гортани этиология патогенез

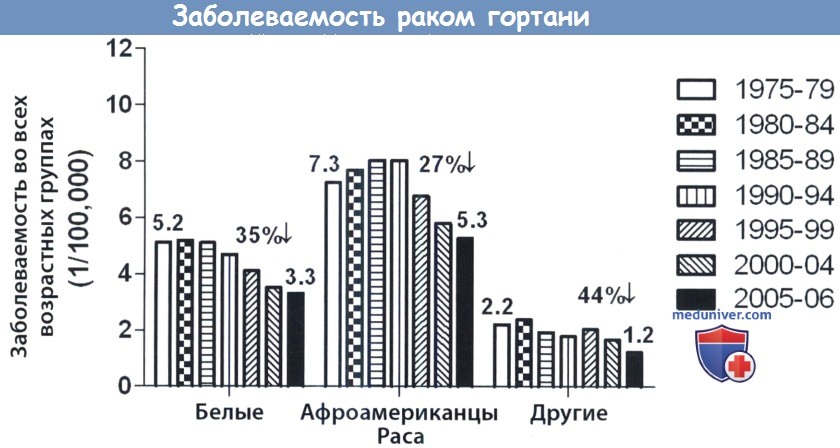
Эпидемиология рака гортани и причины, механизмы его развитияВнедрение новых методов лечения злокачественных новообразований гортани часто шло в соответствии с принципом «все новое — это хорошо забытое старое». Когда-то основным методом лечения рака гортани был хирургический. Затем, с развитием «органосохраняющих» протоколов химиолучевой терапии и внедрением лучевой терапии с модулируемой интенсивностью (ЛТМИ), в парадигме лечения рака гортани произошел значительный сдвиг. Но поскольку результаты химиолучевой терапии не всегда оказываются удовлетворительными, а функциональные исходы такого лечения также не всегда благоприятны, за последние десять лет «маятник качнулся в другую сторону», и теперь хирургическое лечение используется как при ранних, так и при поздних формах рака гортани. В последние годы были как разработаны новые методы хирургического лечения (трансоральная эндоскопическая хирургия), так и усовершенствованы старые, зарекомендовавшие себя методики. Поэтому современный хирург должен использоваться все имеющиеся в его арсенале методы лечения, как хирургические, так и нехирургические. Именно при лечении злокачественных новообразований гортани правильный выбор хирургом метода лечения имеет важнейшее значение. а) Эпидемиология рака гортани. По сравнению с другими опухолями, например, раком молочной железы или легкого, рак гортани встречается достаточно редко. Он составляет менее 1% всех злокачественных новообразований. Но среди опухолей головы и шеи он встречается гораздо чаще, составляя около 25%. Согласно предварительным оценкам Американского онкологического общества, в 2012 году в CUTА предполагалось 12360 новых случаев с 3650 смертельными исходами. Согласно данным программы SEER (Surveillance, Epidemiology, and End Results — Наблюдения, эпидемиология и исходы раковых заболеваний), пятилетняя выживаемость зависит от наличия регионарных и отдаленных метастазов. В течение 1996-2004 годов общая выживаемость для опухолей всех Т-стадий составляла 62,5%: 80,9% на ранних стадиях заболевания, 50,2% у пациентов с регионарными метастазами и 23,4% у пациентов с отдаленными метастазами.
б) Терминология. Для понимания алгоритмов лечения и диагностики рака гортани следует разобраться в терминологии этой области. Рассматривая гортань как функциональную единицу, хирург в первую очередь должен определить местоположение первичной опухоли, указав надскладочный, складочный или подскладочный отдел. Как и при других злокачественных поражениях головы и шеи, при распространении рака за пределы первичного очага стадия заболевания изменяется. Метастазы считаются регионарными, если они поражают лимфоузлы центральной и боковых поверхностей шеи. При распространении метастазов за пределы головы и шеи они считаются отдаленными. Любое распространение опухоли за пределы гортани называется экстраорганным. Методы хирургического лечения делятся на несколько групп. Удаление опухоли при помощи лазерной техники под контролем эндоскопа носит название трансоральной лазерной хирургии. Методы, в основе которых лежит использование робототехники, носят общее название трансоральной роботизированной хирургии (transoral robotic surgery, TORS). Под органосохраняющей хирургией гортани подразумевается частичное удаление гортани. Протоколы лучевой и химиолучевой терапии, не подразумевающие хирургического удаления опухоли, называют органосохраняющими. Адъювантная химиолучевая терапия назначается после проведенной операции. Неоадъювантная химиотерапия проводится перед операцией. в) Анатомия. Понимание патогенеза рака гортани невозможно без знания ее анатомии. В гортани выделяют три отдела: надскладочный, складочный и подскладочный. Отделы гортани отличаются и по развитию в эмбриональном периоде, и по путям лимфотгока. В складочном отделе гортани (голосовой щели) выделяют истинные голосовые складки, переднюю комиссуру и заднюю комиссуру. Наскладочный отдел расположен выше голосовых складок, здесь расположены ложные голосовые складки, черпалонадгортанные складки и надгортанник. Подскладочный отдел начинается на 10 мм ниже свободного края голосовых складок и продолжается до нижнего края перстневидного хряща. Сама гортань состоит из костного и хрящевого скелета, фиброэластических волокон, слизистого и подслизистого слоев. Скелет гортани образован щитовидным хрящом, перстневидным хрящом, надгортанником, подъязычной костью и черпаловидными хрящами. Для точного определения стадии заболевания необходимо учитывать возможность распространения в пространства, образованные хрящами, связками и мембранами гортани: преднадгортанниковое, расположенное у голосовой щели и подсвязочное (ниже голосовой щели). Особое значение имеет так называемый эластический конус, который начинается от перстневидного хряща, крепится сзади к черпаловидным хрящам и затем сужается, формируя голосовые складки. Спереди эластический конус крепится к перстневидному хрящу на уровне связки передней комиссуры (связка Broyle). Поскольку в данной области надхрящница с внутренней стороны отсутствует (в норме щитовидный хрящ покрыт надхрящницей и снаружи, и изнутри), опухоли передней комиссуры часто распространяются именно отсюда. Передней комиссурой называется участок гортани, где голосовые складки соприкасаются друг с другом, данная область достаточно часто поражается уже на ранних стадиях рака гортани. К другим связкам и мембранам, отграничивающим пространства гортани, относятся щитоподъязычная мембрана, четырехугольная мембрана, подъязычно-надгортанная связка. Внутренние мышцы гортани контролируют движения голосовых складок. Возвратный гортанный нерв иннервирует все внутренние мышцы гортани, за исключением перстнещитовидной. Перстнещитовидная мышца натягивает и удлиняет голосовые складки. Иннервируется наружной ветвью верхнего гортанного нерва. Другой внутренней мышцей гортани, заслуживающей особого внимания, является задняя перстнечерпаловидная мышца, единственная мышца-абдуктор голосовых складок. Все остальные мышцы гортани в той или иной степени сближают голосовые складки.
г) Течение рака гортани. Причины. Этиология плоскоклеточного рака гортани чаще всего многофакторная. Как и при других опухолях головы и шеи, табакокурение и употребление алкоголя резко увеличивают риск развития плоскоклеточного рака гортани, который является самой распространенной гистологической формой рака. Также к факторам риска относятся контакт с асбестом, азотистым ипритом, древесной пылью, воздействие ионизирующего излучения, гастроэзофагеальная рефлюксная болезнь. За последние десять лет значительно расширились представления о том, какую роль играет вирус папилломы человека в патогенезе плоскоклеточного рака головы и шеи. Подобно другим опухолям головы и шеи, связанный с ВПЧ рак гортани имеет характерные биологические особенности. При его лечении могут использоваться менее агрессивные органосохраняющие схемы лечения, особенно, когда речь идет о химиотерапии. Окончательное решение вопроса о роли «ослабляющих» методов при связанных с ВПЧ заболеваниях будет получено по завершении соответствующих исследований. Интересно, что также связанный с ВПЧ папилломатоз гортани может малигнизироваться почти в 10% у взрослых пациентов с хронической формой. Патоморфология и патогенез. Несмотря на то, что описано множество морфологических форма рака гортани, преобладает среди них плоскоклеточный рак. Несколько слов о плоскоклеточном раке в целом. При раке in situ клеточная дисплазия распространяется на всю толщу слизистой оболочки, но не распространяется на базальную мембрану. Микро-инвазивный рак прорастает базальную мембрану и доходит до поверхностного слоя собственной пластинки респираторного эпителия. Наиболее распространенная форма — инвазивный плоскоклеточный рак — составляет 1% всех раковых опухолей и 95% всех видов рака гортани. Он также прорастает базальную мембрану и распространяется за собственную пластинку (в случае гортани — в голосовую мышцу).
– Также рекомендуем “Течение рака гортани и его осложнения” Оглавление темы “Болезни глотки и гортани”:
|
Источник
Под словосочетанием «рак горла» подразумевают, как правило, злокачественные опухоли гортани — органа, который участвует в проведении воздуха и формировании голоса. Эти опухоли относят к более обширной группе рака головы и шеи.
Верхний край гортани начинается возле корня языка, нижний переходит в трахею. По форме ее можно сравнить с воронкой, направленной узкой частью вниз. Ее стенки состоят из хрящей, мышц и связок, изнутри поверхность выстлана слизистой оболочкой. В гортани различают три отдела:
- Верхний отдел находится над голосовыми связками.
- Средний отдел включает голосовые связки.
- Нижний отдел расположен под голосовыми связками.
Некоторые цифры и факты, касающиеся рака гортани:
- Две основные причины заболевания — курение и употребление алкоголем. Табачный дым и этиловый спирт обладают канцерогенным действием, они вызывают мутации в клетках слизистой оболочки и их злокачественное перерождение.
- В последние годы распространенность заболевания снижается на 2–3% ежегодно. Отмечается прямая корреляция с уменьшением распространения курения.
- Около 60% злокачественных опухолей гортани развиваются в области голосовых связок. Еще 35% приходятся на верхний отдел, остальные случаи — на нижний, либо когда опухоль захватывает более одного отдела.
Классификация, типы опухоли гортани
Практически все злокачественные опухоли гортани — это плоскоклеточный рак, который развивается из клеток слизистой оболочки. Нередко этому предшествуют предраковые изменения. Зачастую дисплазия не трансформируется в рак и исчезает самостоятельно, особенно если устранены повреждающие факторы — например, человек бросил курить.
В некоторых случаях предраковые изменения трансформируются в «рак на месте» — in situ. Он не прорастает за пределы слизистой оболочки, при раннем обнаружении успешно поддается лечению. Рак in situ — это опухоль нулевой стадии. Если ее не лечить, в дальнейшем она прогрессирует. Градация на стадии различается в зависимости от того, в каком отделе органа находится злокачественная опухоль. В таблице в общих чертах приведена классификация по стадиям:
Стадия I
Над голосовыми связками: опухоль находится в пределах верхней части гортани, не распространяется на другие отделы и не нарушает работу голосовых связок. Не поражены регионарные лимфатические узлы, нет отдаленных метастазов.
В области голосовых связок: опухоль проросла глубже по сравнению с раком in situ, но не нарушает подвижность голосовых связок. Нет отделанных метастазов, не поражены лимфатические узлы.
Под голосовыми связками: опухоль находится в пределах нижнего этажа гортани, не распространяется в лимфатические узлы и не дает отдаленных метастазов.
Стадия II
Над голосовыми связками: опухоль распространилась более чем на один отдел гортани, но все еще не нарушает движения голосовых связок.
В области голосовых связок: опухоль распространяется более чем на один отдел гортани и/или нарушена подвижность голосовых связок.
Под голосовыми связками: опухоль распространяется более чем на один отдел гортани, может нарушать подвижность голосовых связок.
Стадия III
Над голосовыми связками: опухоль нарушает подвижность голосовых связок и/или прорастает в окружающие ткани.
В области голосовых связок, под голосовыми связками: опухоль нарушает подвижность голосовых связок, или распространяется в окружающие ткани, или имеется один очаг размерами менее 3 см в регионарных лимфатических узлах.
Стадия IV
Над, под и в области голосовых связок: опухоль сильнее распространяется в окружающие ткани, регионарные лимфатические узлы, имеются отдаленные метастазы.
Помимо плоскоклеточного рака, в гортани встречаются аденокарциномы. Они обнаруживаются очень редко, но в последние 20 лет, по данным статистики Великобритании, их распространенность растет.
Причины и факторы риска рака гортани
Основные два фактора риска рака гортани — это курение и употребление алкоголя. При этом риски прямо пропорциональны силе вредных привычек:
- У людей, которые пьют много спиртного, риск повышен примерно втрое.
- У человека, который выкуривал по 25 сигарет ежедневно в течение 40 лет и более, риск повышен в 40 раз.
- Если человек одновременно курит и злоупотребляет алкоголем, его вероятность заболеть еще выше.
Другие факторы риска рака гортани:
- Возраст. Заболевание очень редко встречается среди людей младше 40 лет.
- Папилломавирусная инфекция. Исследования показали, что в развитии злокачественных опухолей гортани играет роль вирус папилломы человека 16 типа. Но этот вопрос требует дальнейшего изучения.
- Особенности питания. Рацион, который содержит мало витаминов и минералов, много обработанного красного мяса.
- Семейная история. Риск повышен у людей, у которых в семье были случаи диагностированного рака головы и шеи.
- Снижение иммунитета. ВИЧ/СПИД повышает риск примерно в 3 раза, препараты для подавления иммунитета после трансплантации органов — в 2 раза.
- Воздействие некоторых вредных веществ: формальдегида, древесной и угольной пыли, сажи, красок, дыма от сгорания угля.
- Гастроэзофагеальный рефлюкс. Кислый желудочный сок может повреждать слизистую оболочку пищевода и гортани, вызывать в них изменения, способствующие развитию рака.
- Генетические дефекты. Рак гортани иногда развивается у детей, которые не имеют ни одного фактора риска. Предположительно это происходит из-за некого неизвестного дефектного гена.
Нужно понимать, что «причина» и «фактор риска» — не одно и то же. Наличие факторов риска еще не гарантирует того, что у человека обязательно будет диагностировано онкологическое заболевание. Каждый из них лишь в определенной степени повышает вероятность.
Симптомы рака гортани
Симптомы и проявления опухоли гортани могут быть разными, в зависимости от того, какой отдел органа поражен. Если образование локализовано в надсвязочном отделе, то на ранних стадиях больной будет жаловаться на:
- Дискомфорт при глотании.
- Чувство инородного тела.
По мере роста опухоли, к данным симптомам присоединяются:
- Нарастающая боль в горле, которая может иррадиировать в околоушную область.
- Значительное снижение массы тела. Пациент ограничивает себя в пище из-за наличия вышеперечисленных симптомов рака гортани, вследствие чего стремительно худеет.
- В результате опухолевой инфильтрации может развиться ригидность надгортанника. При этом состоянии в процессе глотания просвет гортани не закрывается полностью, что приводит к дисфагии и сильному кашлю по причине попадания пищи в трахею.

Опухоли связочного отдела являются наиболее прогностически благоприятными, так как их проявления даже на ранних стадиях доставляют больному выраженный дискомфорт и, как правило, заставляют обратиться к врачу.
Симптомы рака голосовых связок:
- Охриплость.
- Затруднение дыхания (характерно для поздних стадий, развивается при увеличении опухоли).
При локализации новообразования в подсвязочном отделе симптомы рака горла схожи с поражением голосовых связок: наблюдается охриплость, иногда может затрудняться дыхание на вдохе. Однако данный тип проявляет себя клинически на более поздних стадиях.
Опухоли подсвязочного отдела встречаются редко: всего в 2% случаев. У 23% больных выявляется одновременное поражение двух или всех трех отделов гортани.
Методы диагностики рака гортани
Во время первичного приема врач расспрашивает пациента о симптомах, образе жизни, вредных привычках, осматривает и ощупывает шею. Прямо в кабинете может быть проведена непрямая ларингоскопия: врач просит пациента открыть рот и осматривает гортань с помощью небольшого зеркальца, введенного через рот.
При подозрении на онкологическое заболевание в первую очередь назначают прямую ларингоскопию (осмотр гортани с помощи специальных инструментов — гибкого фиброскопа или жесткого ларингоскопа), эндоскопическое исследование трахеи, пищевода, бронхов. Во время этих исследований можно провести биопсию: обнаружив патологически измененный участок слизистой оболочки, удаляют его фрагмент и отправляют в лабораторию для цитологического, гистологического исследования.
Биопсия позволяет с высокой точностью диагностировать злокачественную опухоль. Но на этом обследование зачастую не заканчивается. Нужно оценить, насколько сильно опухоль проросла в стенку гортани и окружающие ткани, есть ли поражение лимфоузлов, отдаленные метастазы. В этом помогают такие методы диагностики, как КТ, МРТ, ПЭТ-сканирование, сцинтиграфия костей, рентгенография желудка и пищевода с контрастированием сульфатом бария.
Современные методы лечения рака гортани
Тактика лечения зависит от расположения, размеров, стадии опухоли, от степени вовлечения окружающих тканей, лимфатических узлов, наличия отдаленных метастазов. Имеют значение и другие факторы: общее состояние здоровья, возраст пациента, сопутствующие заболевания.
Хирургическое лечение
Хирургия — основной метод лечения рака гортани. На ранних стадиях она может применяться самостоятельно, на более поздних — в сочетании с химиотерапией, лучевой терапией.
На ранних стадиях можно прибегнуть к эндоскопическому вмешательству (оно напоминает ларингоскопию), кордэктомии (удалению голосовых связок). Поверхностный рак можно удалить с помощью лазера, но такое вмешательство имеет недостаток: после него не остается фрагмента ткани для биопсии.
Также I-II стадии рака горла лечится при помощи проведения органосохраняющей резекции гортани, гемиларингэктомии. Для того чтобы предупредить развитие стеноза гортани в послеоперационном периоде, используется специальный расширяющий эндопротез, который удаляется спустя 3-4 недели.
В более запущенных случаях прибегают к ларингэктомии — полному или частичному удалению гортани. Она бывает разных видов:
- Частичная ларингэктомия — удаление части гортани, в которой находится опухоль.
- Верхнегортанная ларингэктомия — удаление верхнего отдела гортани.
- Гемиларингэктомия — удаление половины гортани.
- Тотальная ларингэктомия — удаление полностью всей гортани. При этом верхний конец трахеи подшивают к коже и формируют отверстие — такая операция называется трахеостомией. Через получившееся отверстие — трахеостому — пациент может дышать.
Часто пациенты интересуются: лечится ли рак горла с метастазами? При регионарном метастазировании во время проведения ларингэктомии хирурги иссекают шейную клетчатку и лимфатические узлы. Кроме того, при необходимости проводится резекция и других анатомических образований и органов шеи, если они вовлечены в опухолевый процесс (грудино-ключично-сосцевидная мышца, внутренняя яремная вена, глотка, щитовидная железа).
По показаниям после основного хирургического вмешательства выполняют реконструктивно-пластические операции. Если опухоль неоперабельна, но блокирует дыхательные пути, выполняют паллиативную трахеостомию.
Лучевая терапия
При раке гортани часто приходится прибегать к лучевой терапии, причем, облучение может быть назначено с разными целями:
- В качестве адъювантного лечения после хирургического вмешательства, чтобы уничтожить оставшиеся раковые клетки, которые в будущем могут стать причиной рецидива.
- Для лечения рецидивировавшего рака.
- В качестве самостоятельного лечения при неоперабельных опухолях.
- Для борьбы с болью, кровотечением, нарушением глотания и костными метастазами на поздних стадиях.
- Самостоятельно на ранних стадиях рака. Некоторые небольшие опухоли можно уничтожить с помощью облучения, не прибегая к хирургическому вмешательству.
Рак горла лечится с применением обычного режима лучевой терапии или в сочетании с гипербарической оксигенацией. С помощью этого приема достигается увеличение повреждающего эффекта для клеток опухоли и уменьшается вред воздействия данного метода на окружающие здоровые ткани.
Химиотерапия при раке гортани
При злокачественных опухолях гортани применяют разные химиопрепараты: карбоплатин, цисплатин, доцетаксел, 5-фторурацил, эпирубицин, паклитаксел. Цели химиотерапии, как и лучевой терапии, бывают разными:
- Перед хирургическим вмешательством (неоадъювантная химиотерапия), чтобы уменьшить размеры опухоли.
- В сочетании с лучевой терапией (химиолучевая терапия) после операции для предотвращения рецидива.
- В составе химиолучевой терапии при неоперабельных опухолях на поздних стадиях.
- Для борьбы с симптомами при запущенном раке.
С применения химиотерапевтических препаратов всегда начинается лечение рака гортани III-IV стадии при локализации в среднем отделе. Опухоли, которые расположены в над- и подсвязочном отделе, этому виду лечения поддаются плохо.
Таргетная терапия
Зачастую на поверхности опухолевых клеток при раке гортани находится большое количество белка-рецептора EGFR. Активируясь, он стимулирует деление клеток. В таких случаях эффективен таргетный препарат под названием цетуксимаб. Обычно его вводят внутривенно раз в неделю:
- На ранних стадиях в некоторых случаях цетуксимаб применяют в сочетании с лучевой терапией.
- На более поздних стадиях препарат назначают в комбинации с химиопрепаратами, в частности, с цисплатином, 5-фторурацилом.
Можно ли вылечить рак горла? При раннем выявлении опухоли процент излечения очень высок: при условии правильного лечения выздоровление наступает в 85-95% случаев. Возможности современной медицины позволяют помочь пациентам даже с поздними стадиями рака. В 5-20% больные с III стадией поражения среднего отдела гортани при грамотном подходе специалистов могут полностью выздороветь.
Питание при раке гортани
Лечение рака гортани может приводить к некоторым проблемам с питанием: нарушению глотания, снижению вкуса. После курса лучевой терапии беспокоят сильные боли, которые мешают глотать, нормально принимать пищу. Для борьбы с этим симптомом назначают обезболивающие препараты, кормление в течение некоторого времени может осуществляться через зонд. В дальнейшем противопоказаны продукты, которые приводят к раздражению горла.
После операции кормление осуществляется через назогастральный зонд или через гастростому — отверстие (как правило, временное), которое соединяет желудок с поверхностью кожи. Постепенно пациент может перейти на самостоятельный прием пищи.
Проблема, с которой сталкиваются многие больные — снижение чувства вкуса. Вкус пищи кажется недостаточно насыщенным, она как будто стала пресной. С этой проблемой помогают справиться специи, маринады, соусы.

Помогают ли народные методы в борьбе с раком гортани?
Никакие методы народной медицины не могут эффективно бороться с какими то ни было онкологическими заболеваниями, включая рак гортани. Некоторые народные средства, фитопрепараты, БАДы помогают улучшить состояние и уменьшить симптомы, но другие могут повлиять на эффективность препаратов, ухудшить исход. Если вы решили использовать какие-либо средства альтернативной медицины, об этом, как минимум, нужно сообщить лечащему врачу.
Прогноз выживаемости
На прогноз при раке гортани влияют разные факторы, но в первую очередь имеет значение стадия опухоли и ее расположение. В таблице ниже представлены средние показатели пятилетней выживаемости (процент пациентов, которые остаются в живых в течение 5 лет с момента диагностики рака):
Опухоли в верхнем отделе гортани:
- I стадия: 59%
- II стадия: 59%
- III стадия: 53%
- IV стадия: 34%
Опухоли в области голосовых связок:
- I стадия: 90%
- II стадия: 74%
- III стадия: 56%
- IV стадия: 44%
Опухоли в нижнем отделе гортани:
- I стадия: 53–65%
- II стадия: 39–56%
- III стадия: 36–47%
- IV стадия: 24–32%
Методы профилактики и ранней диагностики
На главные факторы риска рака гортани можно повлиять. Вот три основные рекомендации:
- Откажитесь от курения и вообще от употребления табака в любой форме. Опасны не только сигареты, но и трубки, сигары, кальяны, жевательный табак.
- Старайтесь употреблять как можно меньше алкоголя, желательно отказаться от него совсем.
- Меньше красного мяса и колбас, больше овощей, фруктов. Рацион должен содержать все необходимые витамины, минералы.
Риски можно снизить, но защититься на 100% не получится. Поэтому для людей, у которых повышен риск онкологических заболеваний, важно регулярно проходить скрининг. Однако, для рака гортани нет рекомендованных скрининговых программ. Этот тип рака встречается не так часто и нередко уже на ранних стадиях приводит к возникновению симптомов, поэтому массовый скрининг считается нецелесообразным.
Сколько стоит лечение рака гортани?
Стоимость лечения рака гортани зависит от объема и продолжительности лечения, вида хирургического вмешательства, необходимых препаратов и других процедур. Играет роль ценовая политика клиники. Дешевое лечение не всегда бывает оптимальным: врач может работать по устаревшим протоколам, использовать не самые эффективные препараты.
В Европейской онкологической клинике можно получить лечение на уровне ведущих западных онкологических центров по более низкой стоимости.
Источник