Рак гортани и бронхов
«Рак бронхов» — термин, который используется врачами редко. В медицине более распространено понятие «бронхопульмональный рак», которое объединяет злокачественные опухоли легких и бронхов. Такой подход к терминологии возник из-за того, что легочная ткань и бронхиальное дерево тесно связаны между собой, как в анатомическом, так и в функциональном смысле.
Некоторые цифры и факты, касающиеся рака бронхов:
- Заболевание чаще всего встречается у людей старшего возраста. Более чем в половине случаев рак бронхов диагностируется в возрасте старше 50 лет. Еще 25% случаев приходятся на возрастную группу 40–50 лет.
- Основная причина злокачественных опухолей бронхов — курение. До 80% больных — курильщики.
- Чаще всего опухоль возникает в верхних отделах бронхиального дерева, так как они лучше вентилируются, и канцерогены, которые содержатся во вдыхаемом воздухе, с большей вероятностью приведут к злокачественной трансформации клеток.

В каких бронхах возникают злокачественные опухоли?
Воздух, который вдыхает человек, проходит через нос, глотку, гортань, трахею. На уровне верхнего края пятого грудного позвонка трахея заканчивается и делится на два главных бронха. Это место называется бифуркацией трахеи. Главные бронхи — это бронхи первого порядка, они делятся на долевые (второго порядка), затем на сегментарные (третьего порядка), субсегментарные (четвертого порядка), дольковые, и, наконец, на терминальные (концевые) бронхиолы.
Все эти ветви вместе составляют бронхиальное дерево. Стенки крупных и мелких бронхов устроены одинаково: изнутри они выстланы слизистой оболочкой, под ней находится каркас — фиброзно-хрящевая оболочка, снаружи — адвентициальная оболочка.
Раком называют злокачественные опухоли, которые происходят из слизистой оболочки. Они могут возникать в любой части легкого, но чаще всего находятся в области ворот — там, где в легкое входит главный бронх. В двух третях случаев рак развивается в бронхах первого, второго и третьего порядка.
Классификация рака бронхов
Гистологическая (основанная на внешнем виде опухолевых клеток под микроскопом) классификация бронхопульмонального рака включает четыре основных типа опухолей:
- Мелкоклеточный рак встречается главным образом у курильщиков, отличается высокой агрессивностью, быстро распространяется и с трудом поддается лечению. На его долю приходится около 12% всех случаев бронхопульмонального рака.
- Плоскоклеточный рак вместе с двумя следующими типами объединяется в группу немелкоклеточных опухолей, которые составляют более 80% от всех случаев рака легкого. Риск развития плоскоклеточного рака сильно связан с курением.
- Аденокарцинома наиболее распространена среди женщин и некурящих людей. В отличие от плоскоклеточного рака, аденокарциномы обычно имеют более мелкие размеры и склонны к росту в периферических частях легкого. Отдельно выделяют подгруппу бронхоальвеолярных аденокарцином.
- Крупноклеточный рак состоит из крупных недифференцированных клеток.
В зависимости от того, насколько сильно опухолевая ткань утратила черты нормальной, различают низкодифференцированные и высокодифференцированные опухоли. Первые более агрессивны.
При выборе лечения большое значение имеет расположение опухолевых очагов. В зависимости от этого показателя, бронхопульмональный рак делят на два типа:
- Центральный — опухоль находится в бронхах 1–3 порядка (главные долевые, сегментарные).
- Периферический — опухоль находится в более мелких бронхах.
Стадии рака бронхов
Бронхопульмональный рак делят на стадии, в зависимости от того, насколько сильно опухоль распространилась в организме. При этом руководствуются общепринятой классификацией TNM. Буквы в ней обозначают:
- T — размеры первичного очага, степень прорастания в соседние ткани.
- N — поражение регионарных (близлежащих по отношению к первичной опухоли) лимфатических узлов.
- M — наличие отдаленных метастазов.
В зависимости от этих показателей, определяют стадию опухоли, которая обозначается римскими цифрами I–IV.
Причины возникновения рака бронхов
Нормальная клетка превращается в опухолевую, когда в ее генах происходят некоторые изменения. Нельзя точно сказать, почему в том или ином случае возникли генетические дефекты, которые привели к злокачественной трансформации. Но известны факторы, которые существенно повышают риск заболевания. Их так и называют — факторы риска.
Основным фактором риска бронхопульмонального рака является курение. Вероятность того, что у человека будет диагностирована злокачественная опухоль, напрямую зависит от стажа курения, ежедневного количества выкуриваемых сигарет, возраста, в котором человек начал курить, марки сигарет (качество табака, содержание канцерогенов). Опасно не только активное, но и пассивное курение. Если в квартире постоянно кто-то курит, риск рака легких повышен у всех ее жильцов.
Другие факторы риска:
- Профессиональные вредности: работники шахт, заводов, производящих цемент, стекло и стекловолокно.
- Контакт с химическими реактивами, некоторыми летучими веществами, асбестом.
- Загрязнение воздуха радоном — радиоактивным газом, который естественным образом выделяется из почвы при распаде урана.
- Он может накапливаться в помещениях.

Симптомы рака бронхов
На ранних стадиях симптомы чаще всего отсутствуют. Опухоль диагностируют случайно во время рентгенографии. В ранней диагностике помогает регулярное прохождение флюорографии. Эксперты Американского онкологического общества рекомендуют курильщикам с большим стажем рассмотреть регулярное прохождение компьютерной томографии. Такие периодические исследования, призванные диагностировать рак на ранних, бессимптомных, стадиях, называются скринингом.
Возможные симптомы бронхопульмонального рака:
- Упорный хронический кашель.
- Мокрота с примесью крови.
- Одышка.
- Боли в грудной клетке.
Даже когда появляются симптомы, распознать злокачественную опухоль не всегда получается сразу. Картина может напоминать вялотекущую пневмонию, плеврит или другое заболевание. Важно внимательно относиться к своему здоровью. Если у вас появились любые необычные симптомы, если они сохраняются достаточно долго, нужно обратиться к врачу и пройти обследование.
Раковые клетки производят разные вещества, которые поступают в кровоток и могут вызывать патологические изменения в организме. Это приводит к так называемому паранеопластическому синдрому. При раке легких и бронхов опухоль часто влияет на нервную систему. Это проявляется в виде нарушения походки, удержания равновесия, координации движений, глотания, речи, памяти, зрения, сна и др.
Методы диагностики рака бронхов
Обычно опухоль выявляют с помощью рентгенографии. Уточнить ее размеры, расположение, количество очагов и их степень прорастания в окружающие ткани помогает КТ, МРТ. Применяют бронхоскопию — эндоскопическое исследование, во время которого специальный инструмент в виде длинного гибкого шланга — бронхоскоп — вводят в бронхиальное дерево и осматривают слизистую оболочку.
Во время бронхоскопии можно провести биопсию: получить фрагмент патологически измененного участка слизистой оболочки и отправить в лабораторию для цитологического, гистологического исследования.
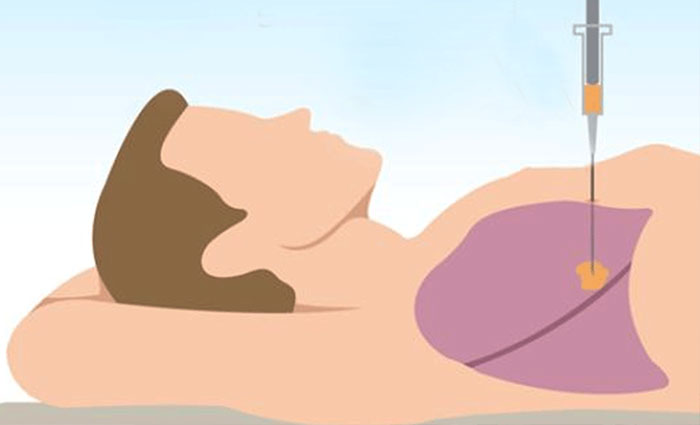
Биопсию можно провести и другими способами: с помощью иглы, введенной в легкое через стенку грудной клетки, во время торакоскопии, плевроцентеза. Также можно провести цитологическое исследование мокроты на предмет раковых клеток.
Обнаружить мелкие метастазы помогает ПЭТ-сканирование. Во время этого исследования в организм вводят сахар со специальной радиоактивной меткой. Радиофармпрепарат накапливается в опухолевых клетках и делает очаги видимыми на снимках, сделанных с помощью специального аппарата.
При необходимости врач может назначить другие методы диагностики.
Лечение рака бронхов
При выборе лечения рака бронхов врач должен учитывать многие факторы: стадию и тип опухоли, ее расположение в легком, наличие поражения регионарных лимфатических узлов и отдаленных метастазов, возраст, состояние здоровья пациента, сопутствующие заболевания.
Хирургическое лечение бронхопульмонального рака
Хирургическое удаление опухоли зачастую является основным видом лечения локального рака бронхов и легких, когда отсутствуют отделанные метастазы. Цель радикальной операции — полностью удалить опухолевую ткань. В зависимости от размеров и расположения очагов, прибегают к разным видам хирургических вмешательств:
- Удаление всего легкого — пульмонэктомия.
- Удаление доли легкого — лобэктомия.
- Удаление сегмента легкого — сегментарная резекция.
- Удаление опухоли с некоторым количеством окружающей здоровой ткани — клиновидная резекция.
- Удаление пораженных лимфатических узлов — лимфодиссекция, лимфаденэктомия.
Операция может быть выполнена открытым способом (через разрез) или эндоскопически (видеоассистированная торакоскопическая хирургия, или, сокращенно — VATS).
Лучевая терапия
Лучевая терапия при раке бронхов и легких может сочетаться с хирургическим вмешательством. Перед операцией врач может назначить неоадъювантную лучевую терапию (в том числе в сочетании с химиотерапией), это помогает уменьшить опухоль, перевести ее в операбельное состояние. После хирургического лечения применяется адъювантная химиотерапия для уничтожения оставшихся раковых клеток и снижения риска рецидива.
Если опухоль неоперабельна, лучевая терапия становится основным видом лечения. При метастатическом раке она помогает бороться с болью и другими симптомами.
Химиотерапия
Химиопрепараты — лекарственные средства, которые уничтожают активно размножающиеся клетки. Таким образом, их мишенью в организме в первую очередь становятся опухолевые клетки, но могут поражаться и здоровые, поэтому химиотерапия часто сопровождается побочными эффектами. Современные врачи знают, как снизить их риск, и как с ними бороться.
Как и лучевая терапия, химиотерапия при раке бронхов и легких бывает адъювантной, неоадъювантной, может выступать в качестве основного метода лечения. Используют разные химиопрепараты с различными механизмами действия. Как правило, врач назначает комбинацию двух или более препаратов. Комбинации подбирают в зависимости от типа и стадии опухоли.
Таргетная терапия и иммунотерапия
Таргетная терапия и иммунотерапия — это современные, наиболее молодые направления в лечении рака, появление которых стало возможным благодаря бурному развитию молекулярной генетики в последние десятилетия:
- Таргетные препараты поражают определенную молекулу-мишень, которую раковые клетки используют для выживания, бесконтрольного размножения, активации роста кровеносных сосудов. Они действуют более прицельно и избирательно по сравнению с классическими химиопрепаратами, и за счет этого более безопасны, но все же обладают некоторыми побочными эффектами.
- Из иммунопрепаратов чаще всего применяют моноклональные антитела, являющиеся ингибиторами контрольных точек — молекул, с помощью которых раковые клетки подавляют работу иммунной системы.
Обычно эти виды лечения применяют на поздних стадиях, когда имеются метастазы. Также на поздних стадиях врачам приходится бороться с таким осложнением рака бронхов и легких, как плеврит.
Прогноз выживаемости
Вероятность успешного лечения рака бронхов зависит от многих факторов, но в первую очередь играет роль стадия и тип опухоли. При немелкоклеточном раке легкого, по данным Американского онкологического общества, выживаемость на разных стадиях составляет:
- На I стадии — 68–92%.
- На II стадии — 53–60%.
- На III стадии — 13–26%.
- На IV стадии — менее 1%.
Показатели при мелкоклеточном раке легкого:
- На I стадии — 31%.
- На II стадии — 19%.
- На III стадии — 8%.
- На IV стадии — 2%.
На четвертой стадии прогноз зависит от того, где находятся метастазы. Например, если при немелкоклеточном раке вторичные очаги находятся в надпочечниках, прогноз лучше, чем в ситуациях, когда они локализуются в печени или в головном мозге. При мелкоклеточном раке прогноз менее благоприятный, если метастазы находятся в головном мозге, и более благоприятный, если они локализуются в костях или средостении.
Имеет значение пол (у женщин прогноз обычно лучше), степень потери веса (плохо, если больной потерял более 5% от первоначальной массы), снижения работоспособности, наличие у опухоли тех или иных молекулярно-генетических характеристик (если в клетках есть молекулы-мишени, они будут реагировать на лечение таргетными препаратами).
В Европейской онкологической клинике применяются наиболее современные методы лечения бронхопульмонального рака. Мы уверены, что помочь можно любому пациенту, даже при четвертой стадии рака. Если не удается добиться ремиссии, как правило, можно продлить жизнь, купировать боли и другие мучительные симптомы. Свяжитесь с нами, чтобы узнать больше.
Источник
Под словосочетанием «рак горла» подразумевают, как правило, злокачественные опухоли гортани — органа, который участвует в проведении воздуха и формировании голоса. Эти опухоли относят к более обширной группе рака головы и шеи.
Верхний край гортани начинается возле корня языка, нижний переходит в трахею. По форме ее можно сравнить с воронкой, направленной узкой частью вниз. Ее стенки состоят из хрящей, мышц и связок, изнутри поверхность выстлана слизистой оболочкой. В гортани различают три отдела:
- Верхний отдел находится над голосовыми связками.
- Средний отдел включает голосовые связки.
- Нижний отдел расположен под голосовыми связками.

Некоторые цифры и факты, касающиеся рака гортани:
- Две основные причины заболевания — курение и употребление алкоголем. Табачный дым и этиловый спирт обладают канцерогенным действием, они вызывают мутации в клетках слизистой оболочки и их злокачественное перерождение.
- В последние годы распространенность заболевания снижается на 2–3% ежегодно. Отмечается прямая корреляция с уменьшением распространения курения.
- Около 60% злокачественных опухолей гортани развиваются в области голосовых связок. Еще 35% приходятся на верхний отдел, остальные случаи — на нижний, либо когда опухоль захватывает более одного отдела.
Классификация, типы опухоли гортани
Практически все злокачественные опухоли гортани — это плоскоклеточный рак, который развивается из клеток слизистой оболочки. Нередко этому предшествуют предраковые изменения. Зачастую дисплазия не трансформируется в рак и исчезает самостоятельно, особенно если устранены повреждающие факторы — например, человек бросил курить.
В некоторых случаях предраковые изменения трансформируются в «рак на месте» — in situ. Он не прорастает за пределы слизистой оболочки, при раннем обнаружении успешно поддается лечению. Рак in situ — это опухоль нулевой стадии. Если ее не лечить, в дальнейшем она прогрессирует. Градация на стадии различается в зависимости от того, в каком отделе органа находится злокачественная опухоль. В таблице в общих чертах приведена классификация по стадиям:
Стадия I
Над голосовыми связками: опухоль находится в пределах верхней части гортани, не распространяется на другие отделы и не нарушает работу голосовых связок. Не поражены регионарные лимфатические узлы, нет отдаленных метастазов.
В области голосовых связок: опухоль проросла глубже по сравнению с раком in situ, но не нарушает подвижность голосовых связок. Нет отделанных метастазов, не поражены лимфатические узлы.
Под голосовыми связками: опухоль находится в пределах нижнего этажа гортани, не распространяется в лимфатические узлы и не дает отдаленных метастазов.
Стадия II
Над голосовыми связками: опухоль распространилась более чем на один отдел гортани, но все еще не нарушает движения голосовых связок.
В области голосовых связок: опухоль распространяется более чем на один отдел гортани и/или нарушена подвижность голосовых связок.
Под голосовыми связками: опухоль распространяется более чем на один отдел гортани, может нарушать подвижность голосовых связок.
Стадия III
Над голосовыми связками: опухоль нарушает подвижность голосовых связок и/или прорастает в окружающие ткани.
В области голосовых связок, под голосовыми связками: опухоль нарушает подвижность голосовых связок, или распространяется в окружающие ткани, или имеется один очаг размерами менее 3 см в регионарных лимфатических узлах.
Стадия IV
Над, под и в области голосовых связок: опухоль сильнее распространяется в окружающие ткани, регионарные лимфатические узлы, имеются отдаленные метастазы.
Помимо плоскоклеточного рака, в гортани встречаются аденокарциномы. Они обнаруживаются очень редко, но в последние 20 лет, по данным статистики Великобритании, их распространенность растет.
Причины и факторы риска рака гортани
Основные два фактора риска рака гортани — это курение и употребление алкоголя. При этом риски прямо пропорциональны силе вредных привычек:
- У людей, которые пьют много спиртного, риск повышен примерно втрое.
- У человека, который выкуривал по 25 сигарет ежедневно в течение 40 лет и более, риск повышен в 40 раз.
- Если человек одновременно курит и злоупотребляет алкоголем, его вероятность заболеть еще выше.
Другие факторы риска рака гортани:
- Возраст. Заболевание очень редко встречается среди людей младше 40 лет.
- Папилломавирусная инфекция. Исследования показали, что в развитии злокачественных опухолей гортани играет роль вирус папилломы человека 16 типа. Но этот вопрос требует дальнейшего изучения.
- Особенности питания. Рацион, который содержит мало витаминов и минералов, много обработанного красного мяса.
- Семейная история. Риск повышен у людей, у которых в семье были случаи диагностированного рака головы и шеи.
- Снижение иммунитета. ВИЧ/СПИД повышает риск примерно в 3 раза, препараты для подавления иммунитета после трансплантации органов — в 2 раза.
- Воздействие некоторых вредных веществ: формальдегида, древесной и угольной пыли, сажи, красок, дыма от сгорания угля.
- Гастроэзофагеальный рефлюкс. Кислый желудочный сок может повреждать слизистую оболочку пищевода и гортани, вызывать в них изменения, способствующие развитию рака.
- Генетические дефекты. Рак гортани иногда развивается у детей, которые не имеют ни одного фактора риска. Предположительно это происходит из-за некого неизвестного дефектного гена.
Нужно понимать, что «причина» и «фактор риска» — не одно и то же. Наличие факторов риска еще не гарантирует того, что у человека обязательно будет диагностировано онкологическое заболевание. Каждый из них лишь в определенной степени повышает вероятность.
Симптомы рака гортани
Симптомы и проявления опухоли гортани могут быть разными, в зависимости от того, какой отдел органа поражен. Если образование локализовано в надсвязочном отделе, то на ранних стадиях больной будет жаловаться на:
- Дискомфорт при глотании.
- Чувство инородного тела.
По мере роста опухоли, к данным симптомам присоединяются:
- Нарастающая боль в горле, которая может иррадиировать в околоушную область.
- Значительное снижение массы тела. Пациент ограничивает себя в пище из-за наличия вышеперечисленных симптомов рака гортани, вследствие чего стремительно худеет.
- В результате опухолевой инфильтрации может развиться ригидность надгортанника. При этом состоянии в процессе глотания просвет гортани не закрывается полностью, что приводит к дисфагии и сильному кашлю по причине попадания пищи в трахею.

Опухоли связочного отдела являются наиболее прогностически благоприятными, так как их проявления даже на ранних стадиях доставляют больному выраженный дискомфорт и, как правило, заставляют обратиться к врачу.
Симптомы рака голосовых связок:
- Охриплость.
- Затруднение дыхания (характерно для поздних стадий, развивается при увеличении опухоли).
При локализации новообразования в подсвязочном отделе симптомы рака горла схожи с поражением голосовых связок: наблюдается охриплость, иногда может затрудняться дыхание на вдохе. Однако данный тип проявляет себя клинически на более поздних стадиях.
Опухоли подсвязочного отдела встречаются редко: всего в 2% случаев. У 23% больных выявляется одновременное поражение двух или всех трех отделов гортани.
Методы диагностики рака гортани
Во время первичного приема врач расспрашивает пациента о симптомах, образе жизни, вредных привычках, осматривает и ощупывает шею. Прямо в кабинете может быть проведена непрямая ларингоскопия: врач просит пациента открыть рот и осматривает гортань с помощью небольшого зеркальца, введенного через рот.
При подозрении на онкологическое заболевание в первую очередь назначают прямую ларингоскопию (осмотр гортани с помощи специальных инструментов — гибкого фиброскопа или жесткого ларингоскопа), эндоскопическое исследование трахеи, пищевода, бронхов. Во время этих исследований можно провести биопсию: обнаружив патологически измененный участок слизистой оболочки, удаляют его фрагмент и отправляют в лабораторию для цитологического, гистологического исследования.
Биопсия позволяет с высокой точностью диагностировать злокачественную опухоль. Но на этом обследование зачастую не заканчивается. Нужно оценить, насколько сильно опухоль проросла в стенку гортани и окружающие ткани, есть ли поражение лимфоузлов, отдаленные метастазы. В этом помогают такие методы диагностики, как КТ, МРТ, ПЭТ-сканирование, сцинтиграфия костей, рентгенография желудка и пищевода с контрастированием сульфатом бария.
Современные методы лечения рака гортани
Тактика лечения зависит от расположения, размеров, стадии опухоли, от степени вовлечения окружающих тканей, лимфатических узлов, наличия отдаленных метастазов. Имеют значение и другие факторы: общее состояние здоровья, возраст пациента, сопутствующие заболевания.
Хирургическое лечение
Хирургия — основной метод лечения рака гортани. На ранних стадиях она может применяться самостоятельно, на более поздних — в сочетании с химиотерапией, лучевой терапией.
На ранних стадиях можно прибегнуть к эндоскопическому вмешательству (оно напоминает ларингоскопию), кордэктомии (удалению голосовых связок). Поверхностный рак можно удалить с помощью лазера, но такое вмешательство имеет недостаток: после него не остается фрагмента ткани для биопсии.
Также I-II стадии рака горла лечится при помощи проведения органосохраняющей резекции гортани, гемиларингэктомии. Для того чтобы предупредить развитие стеноза гортани в послеоперационном периоде, используется специальный расширяющий эндопротез, который удаляется спустя 3-4 недели.
В более запущенных случаях прибегают к ларингэктомии — полному или частичному удалению гортани. Она бывает разных видов:
- Частичная ларингэктомия — удаление части гортани, в которой находится опухоль.
- Верхнегортанная ларингэктомия — удаление верхнего отдела гортани.
- Гемиларингэктомия — удаление половины гортани.
- Тотальная ларингэктомия — удаление полностью всей гортани. При этом верхний конец трахеи подшивают к коже и формируют отверстие — такая операция называется трахеостомией. Через получившееся отверстие — трахеостому — пациент может дышать.
Часто пациенты интересуются: лечится ли рак горла с метастазами? При регионарном метастазировании во время проведения ларингэктомии хирурги иссекают шейную клетчатку и лимфатические узлы. Кроме того, при необходимости проводится резекция и других анатомических образований и органов шеи, если они вовлечены в опухолевый процесс (грудино-ключично-сосцевидная мышца, внутренняя яремная вена, глотка, щитовидная железа).
По показаниям после основного хирургического вмешательства выполняют реконструктивно-пластические операции. Если опухоль неоперабельна, но блокирует дыхательные пути, выполняют паллиативную трахеостомию.
Лучевая терапия
При раке гортани часто приходится прибегать к лучевой терапии, причем, облучение может быть назначено с разными целями:
- В качестве адъювантного лечения после хирургического вмешательства, чтобы уничтожить оставшиеся раковые клетки, которые в будущем могут стать причиной рецидива.
- Для лечения рецидивировавшего рака.
- В качестве самостоятельного лечения при неоперабельных опухолях.
- Для борьбы с болью, кровотечением, нарушением глотания и костными метастазами на поздних стадиях.
- Самостоятельно на ранних стадиях рака. Некоторые небольшие опухоли можно уничтожить с помощью облучения, не прибегая к хирургическому вмешательству.
Рак горла лечится с применением обычного режима лучевой терапии или в сочетании с гипербарической оксигенацией. С помощью этого приема достигается увеличение повреждающего эффекта для клеток опухоли и уменьшается вред воздействия данного метода на окружающие здоровые ткани.
Химиотерапия при раке гортани
При злокачественных опухолях гортани применяют разные химиопрепараты: карбоплатин, цисплатин, доцетаксел, 5-фторурацил, эпирубицин, паклитаксел. Цели химиотерапии, как и лучевой терапии, бывают разными:
- Перед хирургическим вмешательством (неоадъювантная химиотерапия), чтобы уменьшить размеры опухоли.
- В сочетании с лучевой терапией (химиолучевая терапия) после операции для предотвращения рецидива.
- В составе химиолучевой терапии при неоперабельных опухолях на поздних стадиях.
- Для борьбы с симптомами при запущенном раке.
С применения химиотерапевтических препаратов всегда начинается лечение рака гортани III-IV стадии при локализации в среднем отделе. Опухоли, которые расположены в над- и подсвязочном отделе, этому виду лечения поддаются плохо.
Таргетная терапия
Зачастую на поверхности опухолевых клеток при раке гортани находится большое количество белка-рецептора EGFR. Активируясь, он стимулирует деление клеток. В таких случаях эффективен таргетный препарат под названием цетуксимаб. Обычно его вводят внутривенно раз в неделю:
- На ранних стадиях в некоторых случаях цетуксимаб применяют в сочетании с лучевой терапией.
- На более поздних стадиях препарат назначают в комбинации с химиопрепаратами, в частности, с цисплатином, 5-фторурацилом.
Можно ли вылечить рак горла? При раннем выявлении опухоли процент излечения очень высок: при условии правильного лечения выздоровление наступает в 85-95% случаев. Возможности современной медицины позволяют помочь пациентам даже с поздними стадиями рака. В 5-20% больные с III стадией поражения среднего отдела гортани при грамотном подходе специалистов могут полностью выздороветь.
Питание при раке гортани
Лечение рака гортани может приводить к некоторым проблемам с питанием: нарушению глотания, снижению вкуса. После курса лучевой терапии беспокоят сильные боли, которые мешают глотать, нормально принимать пищу. Для борьбы с этим симптомом назначают обезболивающие препараты, кормление в течение некоторого времени может осуществляться через зонд. В дальнейшем противопоказаны продукты, которые приводят к раздражению горла.
После операции кормление осуществляется через назогастральный зонд или через гастростому — отверстие (как правило, временное), которое соединяет желудок с поверхностью кожи. Постепенно пациент может перейти на самостоятельный прием пищи.
Проблема, с которой сталкиваются многие больные — снижение чувства вкуса. Вкус пищи кажется недостаточно насыщенным, она как будто стала пресной. С этой проблемой помогают справиться специи, маринады, соусы.

Помогают ли народные методы в борьбе с раком гортани?
Никакие методы народной медицины не могут эффективно бороться с какими то ни было онкологическими заболеваниями, включая рак гортани. Некоторые народные средства, фитопрепараты, БАДы помогают улучшить состояние и уменьшить симптомы, но другие могут повлиять на эффективность препаратов, ухудшить исход. Если вы решили использовать какие-либо средства альтернативной медицины, об этом, как минимум, нужно сообщить лечащему врачу.
Прогноз выживаемости
На прогноз при раке гортани влияют разные факторы, но в первую очередь имеет значение стадия опухоли и ее расположение. В таблице ниже представлены средние показатели пятилетней выживаемости (процент пациентов, которые остаются в живых в течение 5 лет с момента диагностики рака):
Опухоли в верхнем отделе гортани:
- I стадия: 59%
- II стадия: 59%
- III стадия: 53%
- IV стадия: 34%
Опухоли в области голосовых связок:
- I стадия: 90%
- II стадия: 74%
- III стадия: 56%
- IV стадия: 44%
Опухоли в нижнем отделе гортани:
- I стадия: 53–65%
- II стадия: 39–56%
- III стадия: 36–47%
- IV стадия: 24–32%
Методы профилактики и ранней диагностики
На главные факторы риска рака гортани можно повлиять. Вот три основные рекомендации:
- Откажитесь от курения и вообще от употребления табака в любой форме. Опасны не только сигареты, но и трубки, сигары, кальяны, жевательный табак.
- Старайтесь употреблять как можно меньше алкоголя, желательно отказаться от него совсем.
- Меньше красного мяса и колбас, больше овощей, фруктов. Рацион должен содержать все необходимые витамины, минералы.
Риски можно снизить, но защититься на 100% не получится. Поэтому для людей, у которых повышен риск онкологических заболеваний, важно регулярно проходить скрининг. Однако, для рака гортани нет рекомендованных скрининговых программ. Этот тип рака встречается не так часто и нередко уже на ранних стадиях приводит к возникновению симптомов, поэтому массовый скрининг считается нецелесообразным.
Сколько стоит лечение рака гортани?
Стоимость лечения рака гортани зависит от объема и продолжительности лечения, вида хирургического вмешательства, необходимых препаратов и других процедур. Играет роль ценовая политика клиники. Дешевое лечение не всегда бывает оптимальным: врач может работать по устаревшим протоколам, использовать не самые эффективные препараты.
В Европейской онкологической клинике можно получить лечение на уровне ведущих западных онкологических центров по более низкой стоимости.
Источник