Профилактика при стенозе гортани
Симптомы стеноза гортани
- I стадия:
- дыхание более редкое и глубокое;
- короткие паузы между вдохом и выдохом;
- замедленное сердцебиение;
- одышка при ходьбе (иногда даже в состоянии покоя).
- II стадия:
- шумное свистящее дыхание (даже в состоянии покоя);
- затрудненный вдох;
- бледность кожных покровов;
- общее возбуждение;
- давление может быть повышенным;
- одышка в покое;
- участие в дыхании вспомогательных мышц – втяжение межреберных промежутков, надключичной ямки.
- III стадия:
- частое поверхностное дыхание;
- стридор (шумное свистящее дыхание);
- вынужденное положение (сидя, запрокидывание головы назад);
- бледно-синюшний оттенок кожных покровов (щеки иногда остаются красноватого оттенка);
- учащенное сердцебиение;
- повышенное потоотделение;
- пониженное артериальное (кровяное) давление;
- одышка как при нагрузках, так и в состоянии покоя.
- IV стадия или асфиксия (удушье):
- прерывистое дыхание или его полная остановка;
- пульс частый (может не прощупываться);
- кожные покровы бледно-серого оттенка;
- возможны потеря сознания, непроизвольное мочеиспускание, дефекация (опорожнение прямой кишки), остановка сердца, судороги.
Формы
По срокам формирования стеноза различают:
- острый стеноз — формируется около 1-го месяца, часто бывает внезапным, поэтому компенсаторные механизмы не успевают развиться (т.е. организм не успевает приспособиться к условиям нарушенного дыхания и недостатка кислорода, в результате сильно страдают все его функции);
- хронический стеноз — формируется более длительное время — свыше одного месяца.
В зависимости от причины развития стеноза выделяют следующие его формы.
- Паралитические – развиваются в результате нарушения иннервации (проведения нервного импульса) гортани, например, при сдавлении нерва, снабжающего гортань, опухолью соседнего органа.
- Рубцовые:
- посттравматические – развиваются в результате хирургического вмешательства, ранений гортани и др.;
- постинтубационные – развиваются в результате длительной интубации (искусственная вентиляция легких с использованием специальной трубки, введенной в просвет трахеи) при проведении реанимационных мероприятий;
- постинфекционные – развиваются после перенесенной инфекции (например, воспаление легких, воспаление среднего уха и т.д.).
- Опухолевые – развиваются в результате опухолевых процессов в области гортани.
По локализации и распространенности в пределах гортани можно выделить:
- стеноз голосовой щели;
- стеноз подголосового пространства;
- протяженный стеноз (сужение распространяется и на трахею);
- передний стеноз (сужение гортани происходит при участии передней ее стенки);
- задний стеноз (сужение гортани происходит при участии задней ее стенки);
- круговой стеноз (сужение происходит в результате кругового сжатия участка трубки);
- тотальный стеноз (все отделы гортани принимают участие в формировании стеноза).
Причины
- Длительная искусственная вентиляция легких (при реанимационных мероприятиях) — основная причина.
- В результате травмирования гортани (хирургическое вмешательство, попадание инородных тел, ранения гортани, сопровождающиеся поражением дыхательных путей).
- В результате черепно-мозговой травмы (происходит нарушение иннервации мышц гортани и развивается их паралич, который ведет к формированию стеноза).
- Опухоли средостения и щитовидной железы, операции на шее могут травмировать возвратный гортанный нерв (ветвь блуждающего нерва, иннервирующая гортань), в результате также развивается его паралич.
- Как осложнение заболеваний верхних дыхательных путей (например, после ангины, гнойного воспаления гортани).
- в результате аллергической реакции (происходит отек гортани и сужение ее просвета).
- Как последствие химического (например, при вдыхании едкого дыма, попадании щелочей или кислот в дыхательные пути и др.) или термического ожога гортани.
- Лучевая терапия.
- Наличие рубцов и опухолей в гортани.
- Осложнение инфекционных заболеваний (сифилиса (заболевание, передающееся половым путем, поражающее кожу, слизистые оболочки, внутренние органы, кости, нервную систему), дифтерии (инфекционное заболевание, вызываемое бактерией Corynebacterium diphtheriae, вызывающее воспаление слизистых оболочек рото- и носоглотки, поражение сердечно-сосудистой, нервной и выделительной систем) и др.).
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика
- Анализ жалоб и анамнеза заболевания (характер дыхания, наличие одышки, наличие заболеваний или состояний в прошлом (или настоящем), способствующих развитию стеноза и др.).
- Общий осмотр (признаки дыхательной недостаточности, ощупывание шеи на наличие возможных опухолевых образований и др.).
- Ларингоскопия (инструментальный метод диагностики гортани). С помощью этого метода можно определить степень сужения гортани, а также его возможную причину (например, наличие опухоли в просвете гортани).
- Эндоскопический осмотр гортани с помощью гибкого эндоскопа (фиброларингоскопия) – позволяет определить локализацию, распространенность, степень сужения.
- Исследование функции внешнего дыхания.
- При затруднениях в постановке диагноза используют радиологические методы исследования (магнитно-резонансная томография, компьютерная томография).
Лечение стеноза гортани
- При первых признаках стеноза гортани необходимо вызвать скорую помощь или самостоятельно обратиться к врачу (в зависимости от состояния больного).
- При тяжелом состоянии больного (явные признаки начинающегося удушья) облегчить его состояние можно путем увлажнения воздуха (например, развесить в помещении мокрые простыни), путем растирания рук и ног.
- Лица с острым стенозом гортани и декомпенсацией хронического (состояния, при котором организм не успевает приспособиться к условиям нарушенного дыхания и недостатка кислорода) подлежат обязательной госпитализации.
- Тактика лечения зависит от причины заболевания:
- если стеноз гортани вызван аллергией — назначают антигистаминные препараты, глюкокортикоиды (препараты, направленные на снятие воспаления и отека);
- если причиной является закупорка гортани инородным телом — удаляют инородное тело из полости гортани;
- если стеноз вызван инфекцией, назначают препараты для снятия отека и облегчения функции дыхания, а затем проводят антибактериальную (или противовирусную) терапию.
- В критических состояниях (при развитии удушья) проводят трахеотомию (суть процедуры заключается в формировании разреза на передней поверхности шеи и введении в полость дыхательных путей трубки, через которую больной сможет дышать).
- Если есть возможность — проводят интубацию (введение в гортань трубки, расширяющей ее просвет, является « бескровной» процедурой); интубация допускается не более 72 часов (3 суток), но уже через 24 часа следует попытаться сделать экстубацию (изъятие трубки).
- При хроническом длительно существующем стенозе (или врожденном стенозе) показано хирургическое лечение, которое заключается в иссечении рубцов и опухолей из полости гортани, имплантации стентов (трубок, препятствующих сужению просвета гортани). При параличе гортани удаляют обычно голосовую связку с прилежащими хрящами с одной стороны. В последнее время распространение получили лазерные методики хирургического лечения стенозов.
Осложнения и последствия
- Хроническая гипоксия (кислородное голодание) и как следствие, нарушение работы жизненно важных органов (нервной системы, сердечно-сосудистой и др.).
- При существующем стенозе любая респираторная инфекция может привести к декомпенсации (т.е. неспособности организма « подстраиваться» к условиям существующей патологии).
- Риск летального исхода.
Профилактика стеноза гортани
Профилактика сводится к своевременной диагностике и лечению заболеваний, которые могут стать причиной развития стеноза:
- своевременная диагностика и лечение заболеваний верхних дыхательных путей, инфекционных процессов;
- щадящий подход (техника проведения операции, направленная на предупреждение возможных повреждений) при операциях на гортани, особенно в области голосовых складок;
- избегать травм гортани;
- избегать вдыхания едкого дыма, попадания щелочей или кислот в дыхательные пути, вдыхания чересчур горячего воздуха;
- избегать долгой интубации (по разным данным, 3-5-7 дней). Соблюдение сроков наложения трахеостомы (введение в полость трахеи трубки, сообщающейся с внешней средой. Процедура проводится по неотложным показаниям для восстановления дыхательной функции);
- после операций на гортани – регулярное наблюдение у отоларинголога.
Источник
Стеноз гортани у детей — это сужение просвета органа вплоть до полной его закупорки, что сопровождается нарушением внешнего дыхания. Состояние развивается при ложном крупе, травматических и аллергических поражениях гортани, как следствие длительного периода интубации. Симптомы стеноза включают одышку, бледность и синюшность кожных покровов, повышенную потливость. На стадии декомпенсации возникают судороги, потеря сознания, остановка дыхания. С диагностической целью проводят ларингоскопию, МРТ и КТ гортани, эндоскопическое обследование. Лечение в основном хирургическое: коникотомия или плановые коррекции рубцовых изменений.
Общие сведения
Стеноз является осложнением болезней дыхательной системы или других органов, он не возникает изолированно на фоне полного здоровья (за исключением травм и аспирации инородных тел). Симптомы чаще наблюдаются у грудничков и детей раннего возраста, что обусловлено анатомо-функциональными особенностями верхних дыхательных путей. Заболевание является серьезной проблемой в современной отоларингологии, поскольку при тяжелых формах сужения и отсутствии неотложной медицинской помощи смертность достигает 90-100%.
Причины
Зачастую стеноз гортани у детей осложняет течение острого ларингита, вызванного вирусом парагриппа. При этом формируется ложный круп, при осложненном течении которого сужаются воздухоносные пути. Патология характерна для пациентов до 5-6 лет. Симптомы стеноза могут развиваться при других воспалениях (эпиглоттит, дифтерия). Невоспалительными причинами перекрытия гортани служат:
- Инородные тела. В раннем возрасте дети могут проглатывать бусины, пуговицы и другие мелкие предметы. Ввиду узости гортани посторонние тела застревают в области голосового аппарата, перекрывая доступ воздуха и вызывая симптомы удушья.
- Травма. Механическое воздействие на шею при падении, ударе, удушении сопровождается повреждением гортанных хрящей, тяжелыми нарушениями вентиляционной функции. Подобные травмы представляют угрозу для жизни детей, особенно при их сочетанном характере.
- Аллергия. В детском возрасте стенки гортани очень рыхлые, поэтому при иммунном воспалении они реагируют массивный отеком. При аллергической реакции немедленного типа симптомы полного перекрытия просвета у детей наступают за несколько минут.
- Длительная ИВЛ. Проблемой детской отоларингологии остаются рубцовые постинтубационные стенозы которые при отсутствии адекватного и комплексного лечения приводят к инвалидизации и социальной дезадаптации детей. Сужение становится осложнением «гортанного пролежня».
Частому развитию стеноза способствуют анатомо-физиологические особенности детской гортани. Она имеет короткое преддверие, малый диаметр и податливый хрящевой скелет, что создает благоприятные условия для сужения просвета и даже его полного перекрытия. У детей отмечаются симптомы гипервозбудимости рефлексогенных зон и повышенный тонус парасимпатической системы, с чем связана быстрая реакция мышц, замыкающих голосовую щель в ответ на раздражение.
Патогенез
Формирование стеноза у детей обусловлено тремя компонентами: отеком гортанной слизистой, спазмом мускулатуры и закупоркой просвета густыми слизистыми выделениями. Затруднение прохождения воздуха создает нарушения аэродинамики и увеличивает сопротивление воздушному потоку, провоцирует типичные симптомы (одышку, чувство нехватки воздуха). Недостаточное поступление кислорода сопровождается гипоксией и гипоксемией, кардиоваскулярными и мозговыми нарушениями.
Классификация
С учетом времени появления стенозы подразделяются на врожденные и приобретенные. По локализации бывают синехии заднего или переднего отдела, кольцевидные рубцовые изменения, тотальное заращение просвета. По размеру поражения выделяют ограниченный рубцовый стеноз (до 10 мм) и распространенную форму. В клинической практике наиболее важна классификация по тяжести течения, согласно которой выделяют 4 стадии:
- I (компенсация). Чтобы обеспечить адекватное дыхание, в процесс вовлекается вспомогательная мускулатура, но ЧДД в норме и состояние ребенка удовлетворительное.
- II (субкомпенсация). Происходит чрезмерное напряжение компенсаторных механизмов, в результате чего функция внешнего дыхания нарушается, возникает легкая степень гипоксии.
- III (декомпенсация). Характеризуется полным срывом адаптационных механизмов, тяжелыми расстройствами дыхательной функции и патологическими изменениями гомеостаза.
- IV (асфиксия). Жизнеугрожающее состояние, проявляющееся остановкой дыхания с соответствующими расстройствами кардиоваскулярной системы.
Симптомы
Основной признак стенозов у детей — нарушение функции внешнего дыхания, которое колеблется от небольшого учащения ЧДД до шумного и свистящего дыхания. Чтобы облегчить состояние, ребенок присаживается на корточки, садится, наклонившись вперед с упором на руки. Родители замечают, что при вдохе втягиваются межреберные промежутки, над- и подключичные ямки. Одышка сохраняется даже в покое.
Симптомы сужения гортани включают изменение цвета кожи. Ребенок становится бледным, вокруг губ появляется синеватый оттенок. При прогрессировании стеноза наблюдается тотальный цианоз кожного покрова. Беспокоит повышенная потливость, все тело покрывается липким холодным потом. При тяжелом поражении возможно непроизвольное мочеиспускание или дефекация, судороги. При асфиксии ребенок задыхается, после чего теряет сознание.
Осложнения
Грозное последствие тяжелого гортанного стеноза — летальный исход от остановки дыхания и расстройств сердечной деятельности. При длительном сужении просвета воздухоносных путей у детей возникают симптомы хронической гипоксии, которая нарушает работу внутренних органов и головного мозга, провоцирует отставание в физическом и психическом развитии. Рубцовая деформация чревата потерей голоса и инвалидизацией ребенка.
Диагностика
При развернутой клинической картине стеноза детский ЛОР ставит диагноз без дополнительных методов обследования и сразу переходит к оказанию экстренной помощи. Диагностический поиск выполняется при легких и среднетяжелых формах стеноза либо после купирования асфиксии и стабилизации состояния ребенка. Для обследования применяются инструментальные и лабораторные методы:
- Ларингоскопия. Как скрининговая диагностика используется непрямая ларингоскопия, которая производится быстро и дает врачу информацию о наличии и характере стеноза. Для изучения анатомического строения гортани и определения уровня сужения показана прямая ларингоскопия.
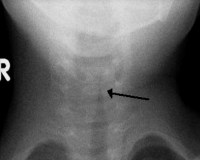
- Рентгенография. На рентгенологическом снимке в боковой проекции визуализируется рубцовая ткань, что необходимо для диагностики хронического стеноза. Чтобы точно установить локализацию и степень распространенности стенотических изменений, назначается компьютерная томография гортани.
- МРТ гортани. Проводится при затруднениях в диагностическом поиске. Она позволяет детально осмотреть состояние мягких тканей дыхательных путей и окружающей клетчатки, что дает отоларингологу ценную информацию для уточнения этиологического фактора стеноза.
- Эндоскопия. Фиброларинготрахеоскопия требуется для детального осмотра внутреннего состояния гортани, нижележащих отделов дыхательной системы. Методика сочетает диагностические и лечебные функции, поскольку с ее помощью можно удалить инородные тела и наладить нормальное дыхание.
- Лабораторные анализы. При подозрении на инфекционную природу стеноза у детей рекомендована микробиологическая диагностика мазка из зева или мокроты. Больным в тяжелом состоянии необходим расширенный биохимический анализ крови, выявляющий симптомы метаболических и гипоксических расстройств.
Лечение стеноза гортани у детей
Консервативная терапия
При острых стенозах медикаментозные мероприятия имеют вспомогательный характер и включаются в комплекс неотложной помощи. Ребенку вводят кортикостероиды в возрастных дозировках, антихолинэргические средства. Для компенсации гипоксии после устранения стеноза проводится дыхание увлажненными кислородными смесями. После стабилизации самочувствия лечение подбирается по этиопатогенетическому принципу.
Легкие формы болезни подлежат амбулаторной терапии, при остальных рекомендована госпитализация. Если выявлены симптомы ларингита, назначаются нестероидные противовоспалительные препараты, антигистаминные средства. Для ликвидации вязкой мокроты, которая закупоривает просвет дыхательных путей, используют муколитики, щелочные ингаляции (для детей после 4-5 лет). При необходимости подбирается антибактериальная терапия.
Соответственно причине стеноза в стационаре могут применяться противовирусные, противомикробные, противогрибковые препараты. Когда симптомы вызваны нервно-мышечными нарушениями, показаны миорелаксанты. При интенсивном отеке эффективны адреномиметики в виде растворов и ингаляций, которые обладают мощным сосудосуживающим эффектом. Из физиотерапии выполняют УФО, электрофорез на область шеи.
Хирургическое лечение
При остром развитии тяжелого стеноза и асфиксии оперативное вмешательство производится как можно быстрее. В экстренных случаях показана коникотомия — рассечение гортани между хрящами для обеспечения поступления воздуха в дыхательные пути. У детей старше 8 лет проводится менее травматичная пункционная коникотомия, в ходе которой устанавливается катетер с иглой.
При хронических рубцовых стенозах хирургическая коррекция выполняется в плановом порядке. Чаще используются эндоскопические операции: баллонная дилатация, лазерная микрохирургия, вмешательство с помощью микродебридера. У детей также применяют оперативное лечение с наружным доступом: ларингопластику с использованием аутотрансплантата, резекцию гортани, латерофиксацию голосовых складок.
Реабилитация
Для успешного восстановления после хирургического лечения ребенку назначают щадящий режим. Наблюдение у ЛОР-врача проводится в течение 2-3 месяцев один раз в 2 недели. Специалисты советуют соблюдать голосовой режим (тихий разговор, избегание крика и громкого смеха), исключить горячие и острые блюда, чтобы не раздражать слизистую и не провоцировать симптомы удушья.
Прогноз и профилактика
При стенозах 1-2 стадии у врачей есть время для выявления причины патологии и ее устранения, поэтому прогноз благоприятный. В случае декомпенсации состояния и развития асфиксии существует высокий риск смерти, если вовремя не оказана медицинская помощь. Профилактика заболевания включает раннее лечение ОРВИ (в частности парагриппа), избегание травм, проведение иммуностимулирующих и общеукрепляющих мероприятий.
Источник