Причины развития стеноза гортани
Острый стеноз гортани — возникающее в течение короткого промежутка времени сужение гортани, приводящее к нарушению поступления воздуха в дыхательные пути. Проявления острого стеноза гортани зависят от степени сужения голосовой щели. Основными симптомами являются инспираторная одышка, изменение голоса, шумное дыхание, бледность и цианоз кожных покровов. Диагностика острого стеноза основана на его характерной клинической картине, дополнительно может проводиться ларингоскопия, трахеобронхоскопия, КТ гортани, бакпосев мазков из зева и пр. Лечение первых стадий острого стеноза гортани возможно медикаментозными методами с применением антигистаминных, кортикостероидных, дегидратационных, противовоспалительных и антибактериальных препаратов. В случае значительного сужения голосовой щели показана срочная трахеостомия.
Общие сведения
Быстрое развитие острого стеноза гортани не оставляет времени для реализации защитных механизмов, которые срабатывают при хроническом стенозе гортани. В связи с этим нарастающая гипоксия (кислородная недостаточность) и гиперкапния (избыточное содержание углекислого газа в крови) приводят к тяжелым расстройствам в работе жизненно важных органов и систем, вплоть до их полного паралича, приводящего к смерти больного.
Острый стеноз гортани может иметь обратимый характер и достаточно быстро поддаваться проводимому лечению. В тех случаях, когда причина острого стеноза гортани не может быть устранена, после спасения пациента путем трахеостомии стеноз переходит в хроническую форму. С другой стороны, постепенно нарастающий хронический стеноз может в итоге привести к возникновению острого стеноза гортани.
Острый стеноз гортани
Причины острого стеноза гортани
Острый стеноз гортани — это не отдельное заболевание, а симптомокомплекс, возникающий как осложнение различных патологических состояний. Среди его причин выделяют местные и общие факторы. Общими факторами возникновения острого стеноза гортани чаще всего являются инфекционные заболевания: корь, малярия, скарлатина, брюшной и сыпной тиф, сифилис, туберкулез и др.
Местные этиологические факторы острого стеноза гортани подразделяют на экзогенные и эндогенные. К местным экзогенным факторам относятся: инородные тела гортани, ее механические и химические травмы, огнестрельные ранения, медицинские манипуляции (интубация трахеи, бронхоскопия, гастроскопия). В роли местных эндогенных факторов могут выступать врожденные пороки гортани; воспалительные процессы гортани и трахеи: ларингит, гортанная ангина, трахеит, истинный и ложный круп; объемные процессы: доброкачественные опухоли и рак гортани; двусторонние парезы гортани; патологические изменения соседствующих с гортанью структур: заглоточный абсцесс, опухоли средостения, доброкачественные опухоли и рак пищевода, увеличение щитовидной железы (аутоиммунный тиреоидит, йододефицитные заболевания, опухоли щитовидной железы, диффузный токсический зоб).
Многообразие заболеваний, при которых может наблюдаться острый стеноз гортани, обуславливает широкий круг узкоспециализированных областей медицины, занимающихся его диагностикой и купированием. К ним относятся: отоларингология, реаниматология, аллергология, пульмонология, онкология.
Симптомы острого стеноза гортани
Острый стеноз гортани проявляется шумным дыханием, изменением голоса по типу охриплости или осиплости, инспираторной отдышкой, при которой пациенту трудно сделать вдох. Инспираторная одышка сопровождается втяжением межреберий и западением яремных ямок на вдохе. Выраженность одышки и проявленность других симптомы острого стеноза гортани зависят от его стадии.
Стадия компенсации острого стеноза гортани характеризуется отсутствием инспираторной одышки в состоянии покоя и ее появлением при ходьбе и другой физической нагрузке. Эта стадия возникает при сужении голосовой щели до 6-5 мм. Изменения газового состава крови, происходящие в следствие недостаточного поступления кислорода и избыточного накопления углекислоты, приводят к активации дыхательного центра. В результате дыхание пациента становится более глубоким и частым, сокращаются паузы между вдохом и выдохом.
Стадия субкомпенсации острого стеноза гортани развивается при сужении голосовой щели до 4-5 мм. В этой стадии инспираторная одышка наблюдается в покое, дыхание сопровождается участием вспомогательной дыхательной мускулатуры, на вдохе наблюдается раздувание крыльев носа. Отмечается шумное дыхание, бледность лица и кожных покровов, беспокойное поведение пациента.
Стадия декомпенсации острого стеноза гортани. Просвет голосовой щели сужается до 2-3 мм. Работа дыхательных мышц напряжена до предела. Пациент дышит часто, но не глубоко. Для облегчения дыхательных движений он занимает полусидячее положение с упором на руки. Наблюдается цианоз лица и ногтевых фаланг, хриплый голос, повышенное потоотделение, тахикардия.
Асфиксия (терминальная стадия). Имеет место прерывистое свистящее дыхание по типу Чейна-Стокса, нитевидный пульс, резкое падение артериального давления, бледно-серый цвет кожи. Голосовая щель сужена до 0-1 мм. Постепенно происходит увеличение пауз между дыхательными актами вплоть до их полного прекращения. Пациент теряет сознание и, при отсутствии неотложной помощи, погибает.
Диагностика острого стеноза гортани
Диагноз острого стеноза гортани основывается в большинстве случаев на его типичной клинической картине. При этом проводится дифференцировка острого стеноза от приступа бронхиальной астмы, стеноза трахеи, ларингоспазма, западения языка при черепно-мозговой травме или потери сознания различного генеза.
В диагностике острого стеноза гортани большое значение имеет определение его причины. С этой целью возможно проведение МСКТ гортани, ларингоскопии, трахеобронхоскопии, рентгенографии пищевода, УЗИ щитовидной железы, бактериологического исследования мазков из зева.
Лечение острого стеноза гортани
Лечебные мероприятия при остром стенозе гортани зависят от его степени и причины. Их целью является безотлагательное снятие или хотя бы уменьшение симптомов удушья и дыхательной недостаточности. Оказать первую помощь пациенту с острым стенозом гортани должен не только отоларинголог, но и любой врач, находящийся рядом.
Компенсированный и субкомпенсированный острый стеноз гортани подлежат медикаментозной терапии, для проведения которой пациента госпитализируют в стационар. Наличие воспалительных заболеваний дыхательного тракта является показанием к антибиотикотерапии и назначению противовоспалительных препаратов. При отечности гортани применяют антигистаминные и кортикостероидные препараты, обладающие противоотечным эффектом; проводят дегидратационную терапию. Если диагностирована дифтерия, то необходимо введение противодифтерийной сыворотки или анатоксина. При обнаружении инородных тел в гортани производят их удаление.
Важно ограничить двигательную активность пациента, обеспечить ему доступ свежего и достаточно увлажненного воздуха. Эмоциональное состояние пациента, его беспокойство, усугубляет нарушения дыхания, что особенно заметно у детей. Поэтому необходимо успокоить больного, для чего могут применяться седативные и психотропные препараты. Для контроля за степенью гипоксии в ходе лечения осуществляют мониторинг кислотно-основного состояния крови (КОС) и ее газового состава.
Декомпенсированный острый стеноз гортани является показанием для неотложной трахеостомии. Операция заключается в создании отверстия в передней стенки трахеи и введении в него специальной трубки, через которую в дальнейшем происходит поступление воздуха в дыхательные пути. В педиатрической практике иногда применяется назотрахеальная интубация, при которой специальная трубка через нос вводится в трахею. Однако такой способ дыхания может применяться не дольше 3 дней, поскольку длительное пребывание трубки в дыхательных путях вызывает некроз слизистой в местах соприкосновения с трубкой.
Источник
Оглавление темы “Стенозы гортани и трахеи”:
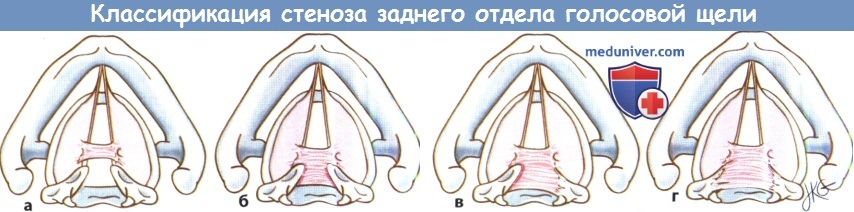
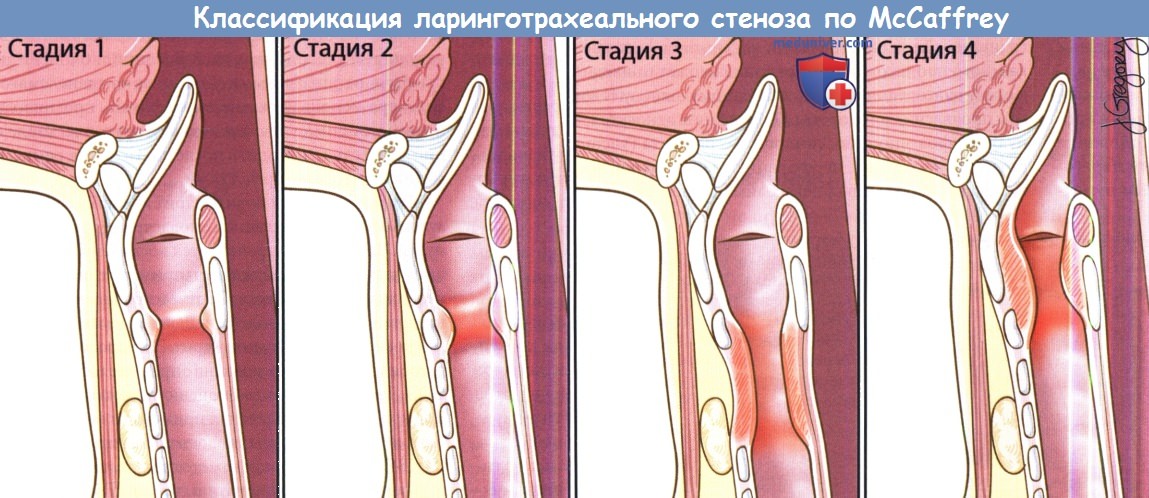
Причины стеноза гортани и трахеиСтеноз гортани и трахеи являются одними из наиболее сложных состояний, с которыми приходится иметь дело хирургу, оперирующему на дыхательных путях. Не существует какой-либо одной стратегии, которая была бы применима ко всем пациентам и обеспечивала идеальный результат. Гортань и трахея представляют собой полужесткие структуры цилиндрической формы. После получения какой-либо травмы и завершения последующего процесса заживления, образование концентрического рубца может привести к значительному сужению просвета дыхательных путей. К тому же, гортань работает в качестве сфинктера, открытие и закрытие которого необходимы для обеспечения нормальных актов глотания и фонации. Образование рубцов в просвете гортани может привести к фиксации голосовых складок и развитию стеноза дыхательных путей. Поскольку проблема ларинготрахеального стеноза крайне многогранна, в настоящий момент существует множество методик, направленных на ее решение. а) Частота стеноза гортани и трахеи. Истинную частоту встречаемости ларинготрахеального стеноза у взрослых оценить сложно. В настоящее время основным предрасполагающим фактором является длительная интубация. Заболеваемость ларинготрахеальным стенозом, возникшим вследствие длительной интубации, по приблизительным оценкам составляет один случай на 200000 взрослого населения в год. Согласно исследованию, которое провел White в 1970-х, у 12% пациентов, которые были интубированы более 12 дней, развивается значительное повреждение задних отделов голосовой щели. Это ключевое исследование заставило врачей пересмотреть свои взгляды на предотвращение избыточной травмы гортани и трахеи во время интубации. На сегодняшний день выполнять трахеотомию рекомендуется на 7-10 день после интубации. б) Классификация стеноза гортани и трахеи. Существует несколько систем классификации стеноза гортани и трахеи. Выделение различных степеней тяжести стеноза упрощает общение между коллегами, помогает спрогнозировать результат хирургического лечения и сравнивать различные лечебные методики. Одной из наиболее распространенных классификаций является система Cotton-Myer, в которой выраженность стеноза может принимать значение от I до IV, в зависимости от степени сужения подскладочного пространства. Это наиболее простая система классификации, чаще всего она используется у детей и подходит только для подскладочного стеноза. В 1980 году Bogdasarian и Olson разработали систему стадирования стеноза заднего отдела голосовой щели. В ней выделяется четыре формы стеноза, зависящих от степени повреждения, подвижности черпаловидных хрящей и прогноза. Третьим вариантом определения клинической стадии является классификация по McCaffrey, она основана на локализации и протяженности стеноза; чем выше показатели, тем хуже прогноз в отношении декануляции.
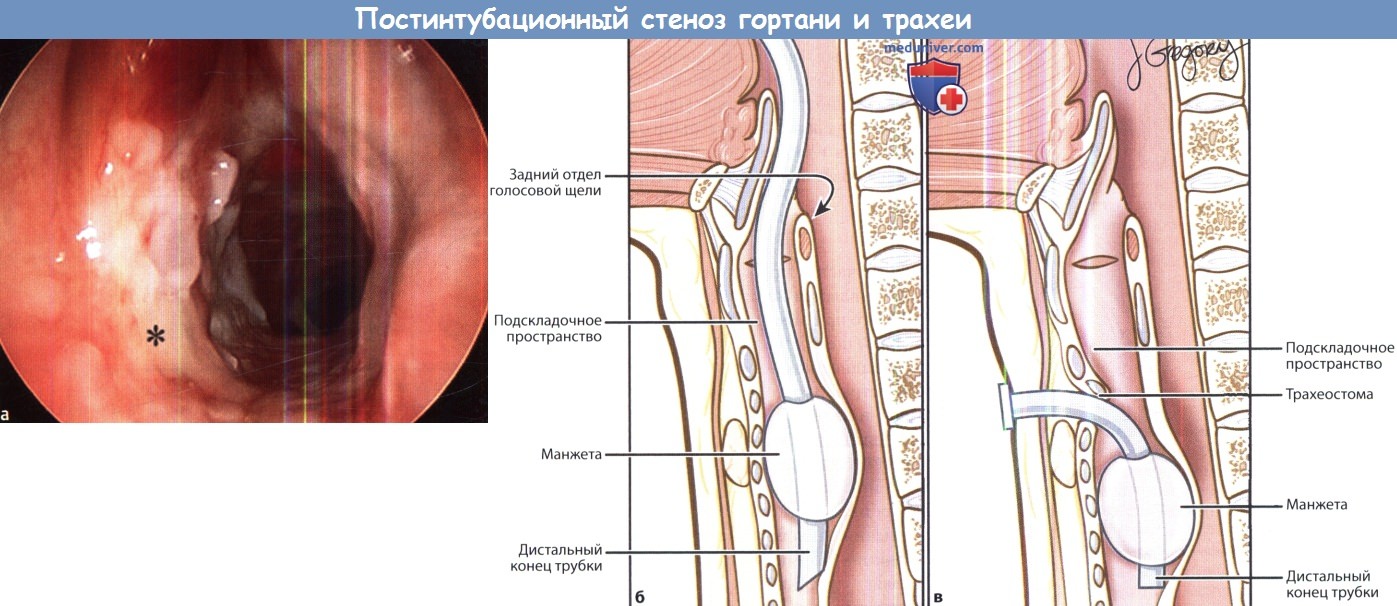
в) Анатомия. Трахея взрослого человека имеет около 10-13 см в длину и 2,0-2,5 см в диаметре. Она начинается от нижнего края перстневидного хряща и продолжается до бифуркации трахеи в области киля трахеи. Поддержку фиброзно-мышечному цилиндру трахеи обеспечивают ее хрящевые кольца. Хрящевые полукольца трахеи являются неполными, они составляют только передние 2/3 ее окружности, сзади они отсутствуют. Всего в трахее имеется около 14-20 колец. Кровоснабжение трахеи аналогично кровоснабжению пищевода. Верхняя часть трахеи кровоснабжается нижней щитовидной артерией и трахеопищеводными ветвями подключичной артерии. Нижние отделы трахеи получают кровоснабжение от межреберных и внутренних грудных артерий. Поскольку кровеносные сосуды подходят к трахеопищеводной борозде с латеральной стороны, нужно избегать выделения трахеи по всей окружности, т.к. это приведет к ее деваскуляризации. В гортани выделяют голосовую щель, надскладочный и подскладочный отделы. Надскладочный отдел располагается над голосовой щелью, здесь находятся ложные голосовые складки, надгортанник и черпаловидные хрящи. В голосовой щели выделяют голосовые складки, переднюю и заднюю комиссуры, она продолжается примерно на 1 см вниз от переднего конца голосовых складок и на 5 мм вниз от заднего конца. Подскладочное пространство продолжается от нижней границы голосовой щели до нижнего края перстневидного хряща. У детей самой узкой частью дыхательного тракта является подскладочное пространство, у взрослых же им является голосовая щель.
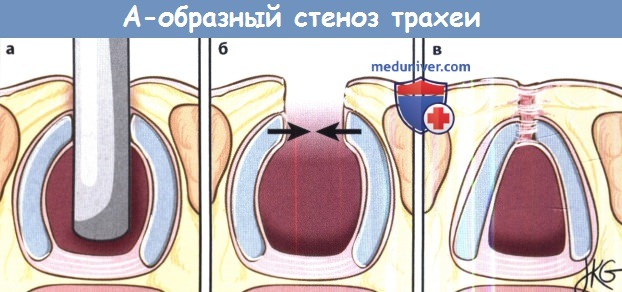
г) Причины стеноза гортани и трахеи. До изобретения методики пролонгированной интубации в большинстве случаев стеноз гортани возникал в результате инфекционных заболеваний (сифилис, дифтерия, туберкулез, брюшной тиф). После Второй мировой войны, изобретения антибиотиков и вакцин наиболее распространенной причиной стала тупая травма шеи во время ДТП. С 1950-х годов, сопровождавшихся эпидемией полиомиелита, резко выросло число выполняемых интубаций трахеи, а также применения пролонгированной интубации. С тех пор пролонгированная интубация остается основной причиной развития стеноза гортани и трахеи. К менее частым причинам относят ятрогенную травму, аутоиммунные и воспалительные заболевания, лучевую терапию. Некоторые случаи стеноза гортани и трахеи являются идиопатическими. Наиболее распространенные причины ларинготрахеального стеноза у взрослых приведены в таблице ниже. Некоторые особо важные причины более подробно рассмотрены ниже. 1. Травма. Наиболее частой причиной развития стеноза гортани и трахеи является механическая травма при интубации. Чаще всего при этом развивается стеноз задних отделов голосовой щели, т.к. интубационная трубка располагается на задней комиссуре, сдавливает межчерпаловидное пространство, голосовые отростки черпаловидных хрящей и заднюю пластину перстневидного хряща. В результате ишемии происходит некроз слизистой оболочки, ее изъязвление, присоединение бактериальной инфекции, развитие перихондрита и хондрита с резорбцией хрящевой ткани. По мере заживления раны происходят процессы фиброза с последующим формированием рубцовой контрактуры. Поскольку гортань и трахея являются полужесткими структурами, результатом данного процесса является развитие стеноза дыхательных путей. Факторы, связанные с риском развития стеноза, включают размер и состав интубационной трубки, количество интубаций, продолжительность и срочность интубации, сопутствующую установку назогастрального зонда, наличие ларингофарингеальной рефлюксной болезни. Еще одним фактором риска являются сильно раздутые манжеты. В настоящее время используются манжеты с низким давлением с обязательным контролем состояния у всех пациентов, находящихся на интубации (а также у всех носителей трахеотомических трубок). Трахеотомия также может послужить фактором развития сразу нескольких осложнений со стороны дыхательных путей. При слишком высоком расположении стомы возможна эрозия перстневидного хряща с сужением подскладочного отдела гортани. Избыточная резекция хрящей трахеи во время трахеотомии может привести к дестабилизации передней стенки. По мере заживления в процессе декануляции может развиться «А-образный» стеноз, часто сочетающийся с трахеомаляцией. Наконец, грануляционная ткань может со временем созревать в рубцовую, а в некоторых случаях травмировать стенку трахеи может манжета или дистальный конец трубки.
2. Системные заболевания как причина стеноза гортани и стеноза. Из всех системных заболеваний, которые могут сопровождаться развитием стеноза гортани или трахеи, наиболее распространенным является гранулематоз с полиангиитом, также известный как гранулематоз Вегенера. Заболевание имеет системную аутоиммунную природу, а этиология его до конца неизвестна. Характерными чертами является развитие некротического гранулематозного воспаления с пауцииммунным васкулитом мелких и средних сосудов. Чаще всего болезнь поражает верхние и нижние дыхательные пути, легкие и почки. К характерным оториноларингологическим признакам относится экссудативный средний отит, воспаление глазных яблок, носовые кровотечения, синусит, воспаление слизистой оболочки носа, седловидная деформация, перфорация перегородки носа, язвы в полости рта, пальпируемая пурпура, появление язвочек на коже. Примерно у 20% пациентов развивается подскладочный стеноз. Гранулематоз Вегенера часто сочетается с наличием диффузно окрашенных цитоплазматических антиней-трофильных аутоантител (c-ANCA) против антигена сериновой протеиназы 3 (PR3-ANCA). Пациентам с подскладочным стенозом должны проводиться исследования на наличие c-ANCA и перинуклеарных ан-тинейтрофильных цитоплазматических аутоантител (p-ANCA). Специфичность исследования на c-ANCA при гранулематозе Вегенера составляет 90%, она может варьировать в зависимости от активности процесса. Специфичность p-ANCA меньше. Отрицательный результат исследования на c-ANCA еще не исключает диагноз гранулематоза Вегенера. Ограниченные формы заболевания диагностировать сложнее, чем системные, результаты лабораторных исследований и биопсии могут быть отрицательными. Для лечения гранулематоза Вегенера используется циклофосфамид, преднизолон и триметоприм/сульфаметоксазол. Хирургическое лечение желательно проводить после достижения ремиссии медикаментозными средствами. Рецидивирующий полихондрит является еще одним аутоиммунным заболеванием с вовлечением дыхательных путей. Чаще всего он проявляется воспалением нескольких участков хрящевой ткани, например, ушных раковин и хряща перегородки носа. Соответственно, заболевание представляет собой серонегативный не вызывающий эрозии воспалительный полихондрит. При проведении лабораторных методов исследования определяется повышение СОЭ. Также нужно взять биопсию пораженного хряща. Для консервативного лечения применяют кортикостероиды, нестероидные противовоспалительные препараты (НПВС), колхицин, дапсон, метотрексат и азатиоприн. Саркоидоз — это идиопатическое системное заболевание, которое характеризуется образованием неказеозных гранулем. Он чаще встречается у женщин афроамериканского происхождения. Саркдоидоз может приводить к отеку надгортанника и подскладочному стенозу. К другим проявлениям со стороны ЛОР-органов относят шейную лимфоаденопатию, синдром Хеерфордта (увеопаротитная лихорадка), перфорацию перегородки носа, лимфаденопатию прикорневых лимфоузлов, выпадение функции черепных нервов (например, паралич лицевого нерва или острая нейросенсорная тугоухость). Методы диагностики включают определение уровня ангиотензин-превращающего фермента (АПФ) и кальция, рентгенографию органов грудной клетки, туберкулиновые пробы (отрицательный результат). Для купирования обострений применяются кортикостероиды. Хирургическое лечение проводится щадяще. 3. Идиопатический подскладочный стеноз. Идиопатический подскладочный стеноз представляет собой редкое, неспецифическое прогрессирующее воспалительное заболевание, которое приводит к стенозу подскладочного отдела гортани и проксимальных отделов трахеи. Заболевание поражает женщин среднего возраста (чаще всего от 30 до 50 лет). Диагноз выставляется только после исключения всех других возможных причин. Предполагается, но не доказано, что ларингофарингеальный рефлюкс может способствовать развитию заболевания.
– Также рекомендуем “Признаки и диагностика стеноза гортани и трахеи” Оглавление темы “Заболевания гортани”:
|
Источник