Причины двустороннего паралича гортани

Парез гортани — это болезненное состояние уменьшенной двигательной активности мышц гортани, которое приводит к нарушению голоса и дыхательной функции. Парез гортани может быть следствием патологии гортанных мышц, а также поражением иннервирующих нервов или нарушением, возникшим в коре головного мозга. Клиническое проявление пареза гортани выражается в слабости, осиплости и охриплости голоса, а иногда и присутствием афонии. Затрудненность дыхания до полной асфиксии — также один из возможных тяжелых симптомов.
Содержание статьи:
- Причины возникновения парезов гортани
- Симптомы парезов гортани
- Диагностика парезов гортани
- Лечение пареза гортани
- Прогноз и профилактика парезов гортани
Диагностика пареза гортани основана на проведении КТ, ларингоскопии, рентгенографии гортани и бакпосева мазков, взятых из зева. Также проводится электромиография, различные исследования, связанные с фонацией, обследование органов грудной полости, головного мозга и, конечно, щитовидной железы. Что касается лечения пареза гортани, то оно, в первую очередь, заключается в ликвидации причины, вызвавшей заболевание, и в полном восстановлении голосовой функции.
Как известно, гортанью называют участок верхних дыхательных путей, расположенный между трахеей и глоткой, который выполняет голосообразующую и дыхательную функции. Гортань имеет поперечно натянутые голосовые связки и голосовую щель, расположенную между ними. Сам же процесс голосообразования, то есть процесс фонации, происходит как результат колебаний голосовых связок в ходе прохождения воздуха через данную голосовую щель. Если же голосовые связки чересчур сомкнуты, это приводит к затруднению поступления воздуха по дыхательным путям, а значит, нарушается и сама дыхательная функция гортани. Что касается расширения и сужения голосовой щели, степени натяжения голосовых связок, то это регулируется при помощи внутренних мышц гортани. Сама же работа мышечного аппарата гортани осуществима посредством нервных импульсов, которые поступают через ветви блуждающего нерва со стороны коры и ствола головного мозга. В случае возникновения нарушения на каком-либо участке данной системы и развивается парез гортани.
Парез гортани одинаково часто встречается как у мужчин, так и у женщин. Из-за большого числа причин, вызывающих появление пареза гортани, его исследованием, диагностикой и лечением занимаются разные дисциплины: отоларингология, нейрохирургия, неврология, кардиология, психология, пульмонология, неврология и другие.
Классификация парезов гортани
Обычно парезы гортани классифицируются исходя из их этиологии. Так, к примеру, выделяют следующие типы:
- миопатический парез гортани (он возникает как результат различного рода патологических изменений, происходящих в самих мышцах гортани);
- нейропатический парез гортани (данный вид развивается в случае поражения участка нервного аппарата, который обеспечивает иннервацию гортанной мышцы. Если речь идет о патологии, связанной с блуждающим нервом, который иннервирует гортань, то обычно предполагают периферический парез гортани. Если повреждено ядро блуждающего нерва, расположенного в стволе головного мозга, то речь идет о бульбарном виде пареза. Если же нарушения происходят на уровне проводящих путей и других участков коры головного мозга, тогда мы имеем дело с корковым парезом гортани);
- функциональный парез гортани (обусловлен нарушением, связанным с работой коры головного мозга — возникновением дисбаланса между процессами торможения и возбуждения).
Следует также сказать, что парезы гортани могут быть как односторонними, так и двусторонними. Функциональный и корковый тип парезов гортани имеют только двусторонний характер.
Причины возникновения парезов гортани
Парез гортани — это полиэтиологическая патология, которая часто развивается на фоне другого заболевания. К примеру, парез гортани может наблюдаться при протекании воспалительного заболевания, которым может быть ларингит. Также парез гортани может проходить параллельно с такими инфекциями как грипп, ОРВИ, туберкулез, брюшной (или сыпной) тиф, вторичный (третичный) сифилис или ботулизм. Черепно-мозговая травма, миастения, полимиозит, сирингомиелия, а также опухоли и сосудистые нарушения (ишемический инсульт, атеросклероз и другое) — всё это также может сопровождать парез гортани.
Развитие пареза гортани может быть еще связано с повреждением ветви блуждающего нерва, то есть возвратного нерва, который выходит из грудной полости и проходит к гортани, контактируя с дугой аорты, сердцем, средостением, щитовидной железой и другими органами.
Среди патологических изменений органов, которые могут повредить или передавить возвратный нерв, можно выделить перикардит, аневризм аорты, опухоль (или увеличение) лимфоузлов средостения, а также опухоль пищевода, возможный шейный лимфаденит, рак щитовидной железы, который протекает с образованием зоба.
Спровоцировать парезы гортани может также повышенная голосовая нагрузка, а также вдыхание холодного или запыленного воздуха. Функциональный тип пареза гортани может возникнуть как результат стресса или сильного психо-эмоционального переживания. Случается, что парезы гортани развиваются на фоне истерии, неврастении, психопатии и ВСД.
Симптомы парезов гортани
Первым и главным симптомов развивающегося пареза гортани является нарушение голоса (или дисфония), а также нарушение процесса дыхания. Проявлениями нарушения голоса являются снижение его звучности (иногда наблюдается полная афония, то есть отсутствие голоса), переход на речь шепотом, потеря обычного тембра голоса, охриплость, осиплость голоса или его дребезжание, быстрая утомляемость при голосовых нагрузках.
Нарушение дыхание в случае парезов гортани связано с весьма затруднительным поступлением воздуха в дыхательные пути по причине сужения голосовой щели. Последнее может быть выражено в различной степени, включая даже асфиксию. Также нарушение дыхания может быть вызвано совершением форсированного выдоха с целью осуществления фонации. Клинические проявления пареза гортани зависят от его вида.
Так, к примеру, миопатический парез гортани обычно характеризуется двусторонним поражением. Ему характерны нарушения фонации или дыхания, что выражается в виде асфиксии (в случае пареза мышц-расширительной гортани).
Если говорить о нейропатическом парезе гортани, то он часто бывает односторонним, отличаясь медленным развитием слабости в самой мышце, а также расширенной голосовой щелью. Спустя несколько месяцев после заболевания начинается восстановление фонации путем компенсаторного приведения голосовых связок на стороне, которая является здоровой. Асфиксия грозит двустороннему нейропатическому парезу гортани только в первые дни заболевания.
Если речь идет о функциональном парезе гортани, то данный вид наблюдается у тех людей, которые имеют лабильную нервную систему. Последнее, как правило, бывает после тяжелых перенесенных эмоциональных нагрузок или при респираторном заболевании. Такой вид пареза характеризуется приходящим характером нарушенной фонации. Голос при таком виде пареза достаточно звучен, особенно во время плача или смеха, наблюдаются такие выраженные ощущения, как щекотание, першение или скрежет. Последнее характерно области гортани и глотки. Раздражительность, нарушение сна, головная боль, тревожность и неуравновешенность также могут быть характерными симптомами при данном виде пареза гортани.
Диагностика парезов гортани
Чтобы диагностировать парез гортани потребуется несколько специалистов. Так, к примеру, пациенту не обойтись без отоларинголога, невролога, психоневролога, торакального хирурга, эндокринолога, фониатора и психиатра. Большое значение имеет сбор анамнеза. Именно анамнез может определить тип основного заболевания, по причине которого и возник в дальнейшем парез гортани, а также склонность пациента к психогенной реакции. Большое значение отводится также ранее перенесенным операциям, совершаемым в области грудной клетки, на щитовидной железе, из-за чего мог быть поврежден возвратный нерв.
Любое обследование пациента с парезом гортани начинается с микроларингоскопии, что позволяет оценить положение голосовых связок, а также расстояние между ними и их состояние. Исследование помогает определить состояние слизистой гортани, присутствие различных воспалительных процессов, в том числе и кровоизлияния.
Эффективным методом диагностики может быть КТ гортани или рентгенография. Оценить сократительную способность мышц гортани можно с помощью электромиографии или электронейрографии. Любое исследование голосовой функции в случае пареза гортани подразумевает также стробоскопию, электроглоттографию, фонетографию и другое.
В случае подозрения периферического пареза гортани может применяться дополнительное проведение КТ, рентгенографии органов грудной клетки, УЗИ сердца и щитовидной железы, рентген пищевода и КТ средостения. С целью исключить центральный паралич гортани врачи назначают КТ головного мозга и МРТ. Если же при обследовании не будут выявлены морфологические изменения, тогда парез гортани, скорее всего, функционального типа. С целью подтвердить последнее проводят психологическое тестирование и осмотр пациента психиатром. При обследовании задачей врача является также дифференциация пареза гортани с крупом, артритом, срожденным стридором или подвывихом.
Лечение пареза гортани
Безусловно, терапия пареза гортани зависит от его этиологии. Заключается такая терапия в ликвидации главного заболевания, которое и вызвало в дальнейшем парез гортани. Само же лечение пареза гортани проводится как медикаментозным путем, так и хирургическим.
Медикаментозные методы включают антибиотикотерапию, противовирусную терапию (в случае инфекционно-воспалительной этиологии пареза гортани), применение нейропротекторов, а также витаминов группы В (в случае неврита возвратного нерва). Биогенные стимуляторы, а также стимуляторы мышечной активности могут быть частью медикаментозной терапии. Применение таких психотропных средств, как антидепрессанты, различные транквилизаторы, нейролептики также послужит хорошим лечением, если пациент болен функциональным парезом гортани. Неотъемлемым компонентом в лечении пареза гортани может стать один из сосудистых препаратов или ноотроп.
Если говорить о хирургических методах лечения пареза гортани, то в первую очередь, предусматривается операция по натяжению голосовой связки, а также удаление дивертикулов, возможных опухолей в пищеводе, удаление опухолей в средостении, резекция щитовидной железы и другое. Иногда неотложным является процедура трахеостомии или трахеотомии.
Независимо от вида пареза гортани и назначения основного типа лечения (медикаментозное или хирургическое), в дополнение врачи назначают еще и физиотерапевтические методы. В случае нейропатического или миопатического парезов гортани применяют электростимуляцию, магнитотерапию, лекарственный электрофорез, ДДТ, микроволновую терапию. Если говорить о функциональном парезе гортани, тогда физиотерапия включает массаж рефлексотерапию, водолечение и электросон. Также врачом назначается курс психотерапии.
После операции в период восстановления голосовых функций обычно назначаются различные фонопедические занятия, которые включают приобретение навыков качественной фонации, выработку работоспособности голосового аппарата.
Прогноз и профилактика парезов гортани
Говорить о прогнозе пареза гортани можно только исходя из его вида. Если лечение было проведено своевременно, а этиологический фактор пареза гортани был устранен, то пациент может быть уверен, что голосовая функция будет восстановлена полностью, но вокальные данные могут быть утеряны навсегда. Если речь идет о функциональном парезе, то заболеванию свойственно самопроизвольное выздоровление. Если парез гортани не лечится и продолжает мучать пациента на протяжении длительного времени, то не исключена необратимость атрофических изменений гортанных мышц с дальнейшим развитием нарушения фонации.
Основной профилактикой пареза гортани является чередование голосовых нагрузок и покоя. Любой человек должен избегать переохлаждения гортани и не пребывать длительно в пыльных помещениях. Также профилактикой послужит своевременное лечение каких бы то ни было воспалительных процессов в верхних дыхательных путях, лечение инфекционных заболеваний, неврозов, щитовидной железы, а также соблюдение правильной операционной техники при вмешательстве в щитовидную железу.
Источник
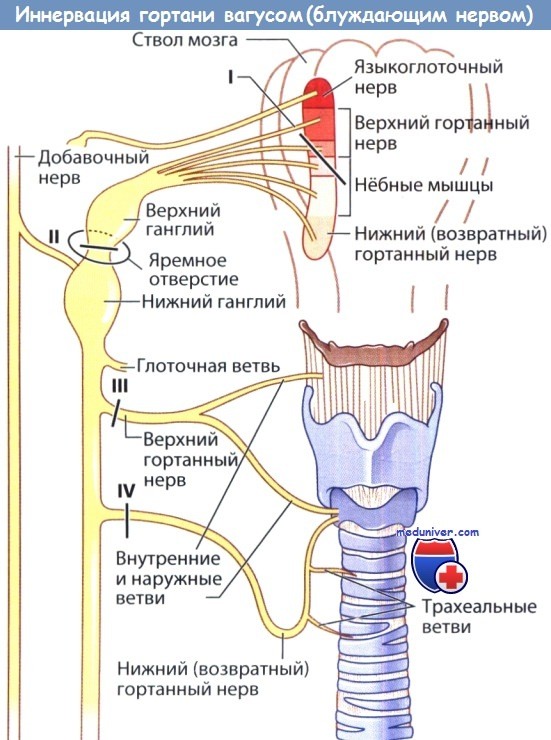
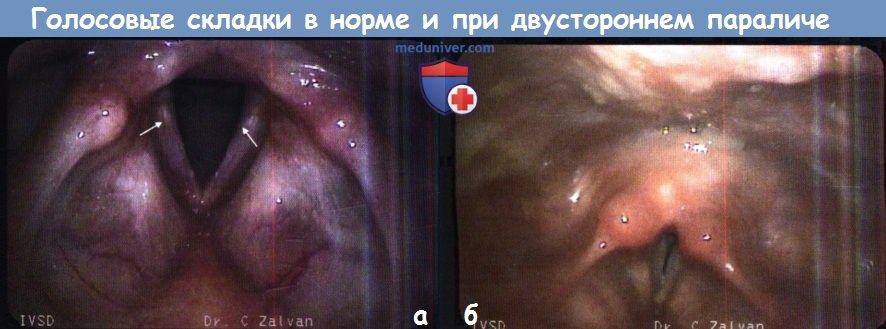
Причины, признаки и диагностика двустороннего ограничения подвижности голосовых складокДвусторонний паралич гортани является одним из вариантов двустороннего ограничения подвижности голосовых складок, который чаще всего приводит к развитию обструкции дыхательных путей. И хотя существует множество возможных причин двустороннего паралича, относительно часто встречаются лишь несколько из них. Большинство из них имеют нейрогенную природу, т.е. вызваны либо прямым повреждением нерва, либо имеют центральный характер. Вопреки расхожему мнению, пациенты с двусторонним параличом гортани часто имеют нормальный голос и в большинстве случаев предъявляют жалобы на симптомы стеноза гортани: одышку при физической нагрузке, снижение выносливости при физической нагрузке, дисфагию, стридор. При осмотре визуализируются неподвижные голосовые складки, уменьшение просвета голосовой щели и межчерпаловидного пространства. По мере уменьшения просвета голосовой щели симптомы стеноза гортани нарастают. а) Эпидемиология. Двусторонний паралич гортани встречается крайне редко. Травма обоих возвратных гортанных нервов случается менее чем в 1% всех тиреоидэктомий и других операций на голове и шее. Метастатическое или опухолевое поражение обоих гортанных нервов тоже встречается редко. У детей около 2-5% всех двусторонних параличей являются врожденными, чаще всего они связаны с мальформацией Арнольда-Киари, которая встречается с частотой 1:1000 живорождений. Наиболее часто двусторонний паралич гортани возникает при мальформации II типа. Примерно у 1/3 таких детей к пяти годам развивается то или иное поражение ствола головного мозга; около 30% из них погибнут, чаще всего вследствие осложнений со стороны дыхательной системы. б) Классификация двустороннего паралича голосовых складок. Паралич гортани подразделяется на односторонний и двусторонний. При двустороннем параличе гортани проявления заболевания зависят от положения голосовых складок, которое может быть медианным, парамедианным или латеральным. Чем медиальнее расположены складки, тем тяжелее нарушение дыхания; чем латеральнее расположены складки, тем тяжелее дисфагия и хуже качество голоса. в) Анатомия. Для определения причины двустороннего паралича гортани важно знать анатомию возвратного гортанного нерва. Являясь одной из ветвей блуждающего нерва, он отходит от продолговатого мозга и через яремное отверстие выходит на шею. У нижнего (узлового) ганглия от него отходит верхний гортанный нерв, который проходит вдоль глотки, медиальнее влагалища внутренней сонной артерии, и затем разделяется на наружную и внутреннюю ветви. Затем левый возвратный нерв в составе блуждающего нерва проходит кпереди от общей сонной артерии над дугой аорты, где отделяется от своей основной ветви. После чего левый возвратный нерв идет кзади и в медиальном направлении, огибает артериальную связку, проходит наверх в трахеопищеводной борозде и затем вступает в гортань у задней поверхности щитоперстневидного сустава. Он обеспечивает иннервацию всех внутренних мышц гортани, за исключением перстнещитовидной мышцы. Правый возвратный нерв отходит от блуждающего нерва кпереди от правой подключичной артерии, огибает ее, поднимается в трахеопищеводной борозде и вступает в кзади от перстнещитовидного сустава. Знание этих анатомических особенностей важно для понимания возможных причин двустороннего паралича гортани. На уровне продолговатого мозга поражение обоих блуждающих нервов может вызвать какое-либо неврологическое заболевание (инсульт, опухоль, гидроцефалия). Во всех других случаях патологический процесс повреждает одновременно оба возвратных гортанных нерва на каком-либо их участке. Также необходимо понимать анатомию голосовой щели и черпаловидного пространства. Большая часть потока воздуха проходит через заднюю часть голосовой щели, называемую иногда дыхательной щелью. Эта область расположена кзади от верхушек голосовых отростков, ограничена обоими черпаловидными хрящами, межчерпаловидной мышцей и слизистой оболочкой гортани. Единственной мышцей, расширяющей голосовую щель, является задняя перстнечерпаловидная мышца. Для появления стридора расстояние между голосовыми отростками чаще всего должно быть меньше 4 мм. В соответствии с принципом Бернулли, увеличение объема потока воздуха при повышенной физической нагрузке может вести к дополнительной пассивной аддукции голосовых складок, в результате чего стридор возникает даже в тех случаях, если расстояние между голосовыми отростками несколько больше 4 мм.
г) Причины двустороннего ограничения подвижности голосовых складок. Большая часть двусторонних параличей гортани имеет ятрогенную природу. Чаще всего возвратные гортанные нервы повреждаются при тиреоидэктомии (обычно при последующих операциях на щитовидной железе на фоне уже имеющегося одностороннего пареза). При анализе группы из 72 пациентов с двусторонним параличом гортани, в качестве причин наиболее часто встречались: ятрогенная причина (37%), злокачественные новообразования (14%), интубация трахеи (13%), неврологические заболевания (11%), в 11% случаев точной причины установить не удалось. Паралич гортани является второй по частоте встречаемости аномалией дыхательных путей у детей, составляя около 5-10% врожденных заболеваний; 30-62% из них приходятся на двусторонний паралич. Примерно половине из этих детей требуется то или иное вмешательство на дыхательных путях, чаще всего трахеотомия. Наиболее часто двусторонний паралич гортани у детей развивается вследствие мальформации Арнольда-Киари, гидроцефалии, миеломенингоцеле. Остальные случаи имеют нейрогенную, ятрогенную или травматическую природу.
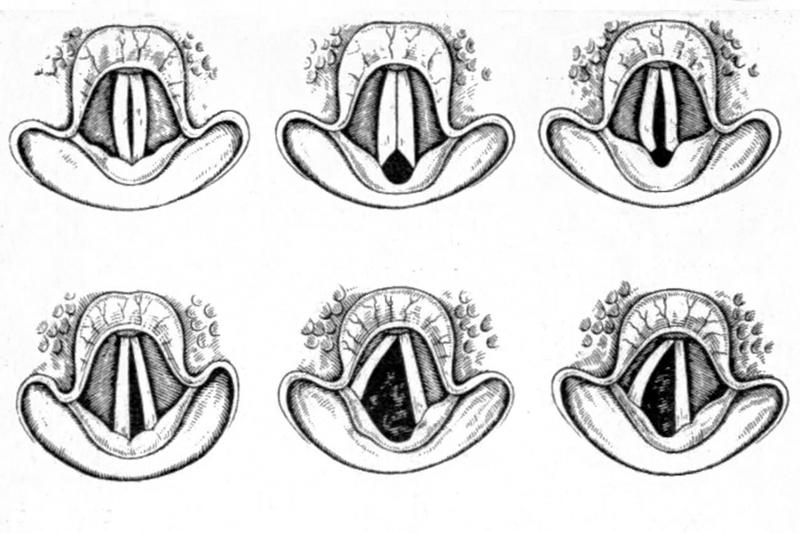
Патогенез. Двустороннее ограничение подвижности голосовых складок может возникать вследствие системных неврологических заболеваний, повреждения обоих возвратных гортанных нервов или двойного ядра, а также вследствие механической фиксации обоих перстнечерпаловидных суставов. Объем проходящего через голосовую щель воздуха будет зависеть от положения голосовых складок. Если неподвижные складки находятся в медианном или парамедианном положении, развивается стеноз гортани; при их латеральном положении пациента беспокоят дисфония и аспирация. Фиксация перстнечерпаловидных суставов встречается редко. О ней стоит думать в случаях, когда паралич развился после травмы, после длительной интубации, либо на фоне ревматоидного артрита. К фиксации суставов приводят некроз, фиброз, хроническое воспаление с отложением иммунных комплексов; в данном случае нервная проводимость не страдает, но из-за того, что черпаловидные хрящи находятся в фиксированном состоянии, развивается неподвижность голосовых складок. Течение. Согласно данным ретроспективного исследования серии случаев, самопроизвольное восстановление после двустороннего пареза гортани у взрослых встречается в 13% случаев. Из них 15% развились вследствие интубационной травмы. В 44% случаев восстановилась подвижность одной голосовой складки. У детей же восстановление наблюдается в 48-60%. Трахеотомия требуется менее чем 50% взрослых пациентов с двусторонним параличом гортани. Данные по частоте выполнения трахеотомии у детей варьируют в различных исследованиях от 19 до 68%.
д) Осложнения двустороннего паралича голосовых складок. Обструкция дыхательных путей и смерть вследствие асфиксии являются наиболее опасными осложнениями. Наиболее часто встречаются дисфония, неэффективный кашель, хроническая аспирация, аспирационная пневмония, дисфагия. Некоторых пациентов беспокоит хроническая общая усталость, т.к. для обеспечения нормального дыхания им приходится прикладывать дополнительные физические усилия. е) Диагностика двустороннего ограничения подвижности голосовых складок: 1. Жалобы. Вопреки распространенному мнению, у пациентов с двусторонним парезом гортани качество голоса обычно удовлетворительное; в некоторых случаях их может беспокоить диплофония, снижение силы голоса, утомляемость голоса, компенсаторное напряжение мышц. Дисфония с придыханием возникает при смещении одной или двух голосовых складок в латеральном направлении, которое также сопровождается усилением потока выдыхаемого воздуха. Также следствием недостаточного смыкания голосовых складок могут стать дисфагия, слабость кашля и пневмония. Клиническая картина при двустороннем параличе/парезе гортани крайне вариабельна. В некоторых случаях пациент может не предъявлять каких-либо жалоб, иметь нормальный голос и достаточное дыхание. Такие пациенты могут описывать приступы одышки, легкого стридора, «хрипов» во время эпизодов ОРВИ; часто таким пациентам выставляется диагноз бронхиальной астмы. Другой конец спектра обычно представлен начинающейся дыхательной недостаточностью, одышкой и стидором. Пациенты будут жаловаться на «свист» при вдохе (стридор). На первых этапах нарушения подвижности складок стридор обычно инспираторный. По мере развития полноценного паралича он может стать смешанным (тип стридора зависит от положения голосовых складок в покое). При интраоперационном повреждении обоих возвратных гортанных нервов симптомы могут возникать сразу после экстубации, когда сразу же появляются стридор и признаки дыхательной недостаточности. Иногда симптомы развиваются постепенно, по мере медиализации голосовых складок. Пациенты могут постепенно адаптироваться к суживающемуся просвету голосовой щели, какие-либо жалобы могут не беспокоить их вплоть до тех пор, пока не возникнут внезапные изменения в нормальной анатомии гортани. На фоне уже имеющегося стеноза гортани, любое воспалительное заболевание (ларингофарингеальный рефлюкс, ОРЗ с ларингитом, а также набор веса) может привести к декомпенсации. 2. Осмотр. Прежде всего необходимо оценить внешний облик пациента. Выраженность клинических симптомов зависит от тяжести стеноза. Пациент может быть как абсолютно спокойным, так и находится в состоянии тревоги, испытывать страх смерти. Голос может быть как абсолютно нормальным, так и охрипшим, диплофоничным, с придыханиями. Могут присутствовать признаки дыхательной недостаточности: тяжелое дыхание, стридор, западение межреберных промежутков и надключичных ямок, цианоз. Фиброларингоскопия выполняется либо в амбулаторных условиях, либо, при интраоперационном повреждении возвратных гортанных нервов, в операционной или комнате пробуждения. Если после выполнения тиреоидэктомии или полной тиреоидэктомии у пациента с уже имеющимся односторонним параличом гортани подозревается поражение второго гортанного нерва, фиброларингоскопию можно выполнить сразу в операционной. При признаках двустороннего паралича пациента следует немедленно реинтубировать, не дожидаясь декомпенсации. При фиброларингоскопии оценивается положение голосовых складок, ширина голосовой щели, наличие рубцов межчерпаловидного пространства и любых других факторов механической обструкции. Видеостробоскопия позволяет оценить вибрацию и подвижность голосовых складок при фонации.
3. Дополнительные методы обследования. Определиться с прогнозом при нейропатии или после ятрогенного повреждения возвратного гортанного нерва помогает электромиография (ЭМГ) гортани. Также ЭМГ позволяет провести дифференциальный диагноз между фиксацией черпалоперстневидного сустава (встречается крайне редко) и травматической нейропатией. Для уточнения прогноза ЭМГ рекомендуется выполнить в течение 2-6 месяцев с момента развития пареза. Прогноз благоприятный при наличии рекрутинга и множественных полифазных потенциалов. Признаками неблагоприятного прогноза являются гигантские волны при отсутствии подвижности складок, потенциалы фибрилляции, низкий рекрутинг, синкинезия. ЭМГ может использоваться не только с прогностическими целями, но также для диагностики некоторых неврологических, метаболических или миопатических заболеваний голосовых складок. Более детально электромиография описана в главе 80. Если причиной паралича не является интраоперационная травма возвратного гортанного нерва, необходимо прибегнуть к лучевым методам диагностики. Обычно для выявления опухолей грудной клетки и средостения достаточно лишь простой рентгенографии органов грудной клетки, хоть они и не обладают такой степенью чувствительности в отношении поражения сердца и легких, как КТ или МРТ. Выполняется КТ или МРТ от основания черепа до дуги аорты. Оценивается состояние возвратных гортанных нервов на всем их протяжении, исключается мальформация Арнольда-Киари, опухоли ствола мозга (первичные опухоли, метастазы, сосудистые мальформации), другие неврологические заболевания. Назначения большого количества лабораторных исследований обычно не требуется. При наличии соответствующей клиники выполняется определение титров антител к возбудителю боррелиоза, антител к бледной трепонеме, цитоплазматические антинейтрофильные цитоплазматические аутоантитела (cANCA), очищенный дериват протеина, ревматоидный фактор (РФ), антинейтрофильные антитела (АНА), ангиотензинпревращающий фермент (АПФ), скорость оседания эритроцитов (СОЭ), С-реактивный белок. Для оценки степени дыхательной недостаточности могут назначаться исследования функции легких. Результаты могут быть крайне вариабельны, исследование функции легких нельзя использовать в качестве единственных диагностических данных. Чаще всего отмечается притупление инспираторной кривой и уплощение экспираторной кривой. Многие исследования показали отсутствие корреляции между результатами исследования легочной функции и шириной голосовой щели, тем не менее, после выполнения оперативных вмешательств можно повторно оценить функцию легких и сравнить ее с исходными результатами. При подозрении на рубцовый процесс в области межчерпаловидного пространства или анкилоз перстнечерпаловидного сустава ларингоскопия должна выполняться в условиях операционной. Оба этих состояния встречаются редко, но их следует учитывать у пациентов с длительной интубацией или травмой гортани в анамнезе. Концом какого-либо инструмента ощупываются черпаловидные хрящи, оценивается их пассивная подвижность. Подскладочное пространство и трахея осматриваются на предмет травмы, сужения или грануляций. 4. Дифференциальная диагностика. Существует множество возможных причин двустороннего паралича гортани, которые у взрослых и детей встречаются с различной частотой. – Также рекомендуем “Выбор времени и метода лечения двустороннего паралича голосовых складок” Оглавление темы “Заболевания гортани”:
|
Источник