Предраковые заболевания рака гортани

Год утверждения 2016 г.
Профессиональные ассоциации:
- Национальная ассоциация оториноларингологов
Оглавление
1. Краткая информация
2. Диагностика
3. Лечение
4. Реабилитация
5. Профилактика и диспансерное наблюдение
6. Дополнительная информация
1. Краткая информация
1.1 Определение
Доброкачественные заболевания гортани – любое объемное образование, не имеющее свойства озлокачествления (Hollinger, 1951)
Доброкачественные новообразования гортани:
- нередко приводят к нарушениям фонаторной и дыхательной функций.
- не инфильтрируют окружающие ткани,
- не метастазируют,
- не рецидивируют после удаления, что не подтверждается клинической практикой.
Предраковое заболевание, предраковое состояние или предрак гортани – собирательное понятие, включающее несколько нозологических форм.
Диагностические ошибки, приводящие к длительному 2-8 мес. неадекватному ведению больных с предраком и ранним раком (по О.В. Черемисиной и Е.Л. Чайнозову):
- на догоспитальном уровне 30-35%,
- у госпитализированных 22,4-35%.
Выявляется:
- рак in situ 2.3-6%,
- 1 стадия – 23.9%,
- 3-4 стадии 55-60%.
1.2 Этиология и патогенез
Наиболее частые причины хронического ларингита:
- длительные голосовые нагрузки,
- неправильное пользование голосом,
- фаринголарингеальный рефлюкс,
- профессиональные вредности,
- вредные привычки,
- хронические заболевания легких,
- инфекционные факторы.
При продолжительном воздействии факторов:
- нарушается трофика тканей,
- изменяется реактивность тканей,
- развивается дистрофический процесс.
Хронический ларингит:
- катаральный – нарушение кровообращения и покровного эпителия, метаплазия цилиндрического в плоский, разрыхление и облущивание, круглоклеточная инфильтрация подэпителиального слоя;
- гиперпластический (гипертрофический) – разрастание соединительной ткани в собственном слое слизистой с диффузным или ограниченным утолщением мягких тканей;
- атрофический – гиалинизация соединительной ткани преимущественно в стенках вен и капилляров, возможно жировое перерождение и распад желез, сдавление гиперплазированной соединительной тканью выводных протоков слизистых желез.
1.3 Эпидемиология
Хронические воспалительные процессы в гортани 8.4 % всех заболеваний ЛOP-органов:
- доброкачественные новообразования 55-70% всех продуктивных процессов ВДП,
- озлокачествление 3-8%.
Доброкачественные новообразования гортани:
- полипы 39-68%
- папилломы 24-59%
- отек Рейнке 5,5%
- кисты 5%
- неспецифические гранулемы 3%.
1.4 Кодирование по МКБ 10
J37.0 – Хронический ларингит
J37.1 – Хронический ларинготрахеит
J38.0– Паралич голосовых складок и гортани
J38.1– Полип голосовой складки и гортани
D14.1– Доброкачественное новообразование гортани
D14.2– Доброкачественное новообразования трахеи
1.5 Классификация
Доброкачественные заболевания гортани:
- Эпителиальные опухоли (аденомы, аденолимфомы);
- Соединительнотканные опухоли (фиброма, ангиома, хондрома, липома, фибропапиллома);
- Неврогенные опухоли (невринома и нейрофиброма);
- Миогенные опухоли.
Опухолеподобные заболевания гортани:
- Голосовые узелки и полипы (1% населения, муж и жен 2:1);
- Отек Рейнке (2,5-3,0% всех доброкачественных);
- Амилоидоз гортани (менее 1% всех доброкачественных);
- Кисты и гранулемы (контактные и интубационные).
Предраковые заболевая гортани (ВОЗ, 2003г):
- облигатный предрак – обязательно переходящие в злокачественное: хронический гиперпластический ларингит, дискератозы (лейкоплакия, лейкокератоз, пахидермия), папилломатоз.
- факультативный предрак – малигнизация возможна, но не обязательна: гранулема, рубцовые изменения гортани.
Классификация дисплазии (ВОЗ, 2005):
- Плоскоклеточная гиперплазия
- Слабая дисплазия – дисплазия 1 степени
- Умеренная дисплазия – дисплазия 2 степени
- Выраженная дисплазия – дисплазия 3 степени
- Рак in situ
Ларингеальная интраэпителиальная неоплазия (ЛИН) плоскоклеточного эпителия (Париж, 2005):
- ЛИН 1
- ЛИН 2
- ЛИН 3
Люблянская классификация плоскоклеточных иинтраэпителиальных нарушений:
- Простая гиперплазия
- Гиперплазия базальных-парабазальных клеток
- Атипическая гиперплазия I-II (эпителий риска)
- Атипическая гиперплазия II-III степени (эпителий риска)
- Рак in situ
2. Диагностика
2.1 Жалобы и анамнез
Жалобы:
- стойкое нарушение голосовой функции в виде осиплости – основная,
- кашель редко,
- затруднения дыхания возможны при большой опухоли.
Анамнез:
- скрининг этиопатогенетических факторов развития заболевания,
- частота рецидивов,
- анамнез голосового расстройства (характер нарушения голосовой функции, давность, потребность пациента в голосовых нагрузках).
2.2 Физикальное исследование
Обратить внимание:
- наружные контуры шеи и гортани,
- подвижность скелета гортани пальпаторно и при глотании,
- участие мышц шеи в фонации,
- оценка регионарных лимфоузлов,
- оценка качества голоса,
- качество артикуляции,
- индивидуальные особенности речи.
2.3. Лабораторные исследования
Биопсия с гистологическим исследованием при:
- фиброларингоскопии,
- непрямой микроларингоскопии,
- прямой микроларингоскопии.
2.4 Инструментальные исследования
Непрямая микроларингоскопия.
Фиброларингоскопия по показаниям.
У больных с трехеомотомией возможен ретроградный осмотр гортани.
Всем пациентам проводится микроларингоскопия.
Электронная стробоскопия по показаниям.
По показаниям для лучшей визуализации границ и характера дисплазии:
- NBI эндоскопия,
- контактная эндоскопия
- аутофлюоресцентная эндоскопия.
Рентгенологическое исследование гортани.
КТ выявляет топографические взаимоотношения опухоли с окружающими тканями, определяет размеры опухоли, костную деструкцию или прорастание, можно выявить деструкцию хрящей гортани.
МРТ дает высококонтрастное изображение мягкотканых образований, лучше выявляет миндалины, структуры глотки и гортани.
Мультиспиральная КТ гортани с контрастированием в сосудистом режиме.
При подозрении на эндофитное образование проведение УЗИ гортани.
2.5 Иная диагностика
Оценка голосовой и дыхательной функции.
Основной метод дифференциальной диагностики – морфо – цито- гистологическое исследование.
Гистохимическое исследование при редких формах доброкачественных новообразований гортани позволяет верифицировать процесс.
Общие онкомаркеры для мониторинга в процессе лечения.
Консультации для выяснения этиологических факторов и сопутствующей патологии:
- терапевта,
- гастроэнтеролога,
- эндокринолога,
- пульмонолога,
- ревматолога,
- невролога,
- инфекциониста,
- дерматолога,
- аллерголога,
- иммунолога,
- миколога,
- фтизиатра.
3. Лечение
3.1 Консервативное лечение
Общий принцип – курсы противовоспалительный терапии до и в послеоперационном периоде, а также этиопатогенетическая терапия при папилломатозе гортани.
Лечение гастроэнтерологической патологии, особенно ГЭРБ.
Ингаляционная терапия 1-2 раза в сутки не более 10 дней:
- минеральными водами у пациентов с хроническими заболеваниям легких, особенно, получающими топические кортикостероиды,
- муколитическими препаратами,
- гормональными средствами,
- растительными препаратами с противовоспалительным и антисептическим эффектом.
Ингаляционную процедуру начинать с муколитических средств и через 20 минут – аэрозоли других лекарственных препаратов.
После ингаляции кортикостероида и/или антисептика через 20 минут можно провести ингаляцию минеральной воды.
Голосовосстановительное лечение для формирования правильных навыков фонации.
3.2 Хирургическое лечение
Цель хирургического лечения предракового заболевания:
- гистологическое исследование,
- одновременное удаление образования, измененных участков слизистой оболочки гортани.
Группы хирургического лечения:
- Удаление образований «холодным» микроинструментом (щипчики, выкусыватели, щейвер);
- Удаление образования различными типами лазеров (диодные, СО2, PDL и KTP, NdYag).
Требования к качеству биоптата для исследования:
- образования небольшого размера удалять сразу и целиком отправлять на исследование;
- при подозрении на эндофитное образование возможна пункция под контролем УЗИ;
- при гиперпластическом процессе – иссекать измененные участки слизистой при прямой микроларигоскопии или удалять достаточный объем при непрямой микроларингоскопии гортанным выкусывателем (декортикации голосовой складки) с распределением биопатат на предметном стекле единым блоком с указанием сторон и места локализации.
Применение СО2 лазера в хирургии новообразований гортани.
Операции проводятся под общей анестезией, с использованием микроскопа.
При большом объеме образования возможно удаление открытым доступом (ларингофиссура и прочее).
3.3. Иное лечение
Не рекомендовано.
4. Реабилитация
Ограничение голосовой нагрузки, шепотная речь запрещена
5. Профилактика и диспансерное наблюдение
Ограничение воздействия вредных факторов внешней среды, профессиональных вредностей,
Отказ от курения.
Соблюдение диеты, исключающей жареное, острое, солёное, пряное, газированные напитки
После хирургического лечения наблюдение 6 месяцев:
- 1 сутки, 7 и 14 сутки,
- через 1, 2, 3, 6 месяцев
6. Дополнительная информация, влияющая на течение и исход заболевания
Группы риска:
- страдающие рецидивирующими инфекциями верхних и нижних дыхательных путей, патологией желудочно-кишечного тракта, особенно ГЭРБ;
- злоупотребляющие табакокурением и алкоголем;
- имеющие контакт с пылью, красками, тяжелыми металлами, повышенными температурам.
Скрининг предраковых заболеваний гортани подразумевает диспансерное наблюдение за лицами группы риска.
Допуск особых групп пациентов (беременных, пожилых, с сопутствующей патологией и пр.) к общей анестезии определяется степенью анестезиологического риска.
Для биопсии с последующим гистологическим исследованием противопоказаний не существует.
Отягощенных соматически пациентов следует оперировать в условиях многопрофильного стационара.
Источник
Рак гортани — злокачественная опухоль гортани преимущественно плоскоклеточного характера. В зависимости от расположения и распространенности рак гортани может проявляться нарушением голоса, дыхательными расстройствами (одышка, хронический и острый стеноз гортани), дисфагией, болевым синдромом, кашлем, симптомами раковой кахексии. Основными методами, позволяющими диагностировать рак гортани, являются ларингоскопия, рентгенография и КТ гортани, эндоскопическая биопсия слизистой гортани и биопсия регионарных лимфоузлов. Лечение рака гортани заключается в проведении радикальной операции (резекции гортани или ларингоэктомии), лучевой терапии и восстановлении голосовой функции, иногда применяется химиотерапия.
Общие сведения
Рак гортани является довольно распространенным онкологическим заболеванием. В общей структуре злокачественных опухолей на его долю приходится 2,6% случаев. Среди злокачественных новообразований головы и шеи по частоте встречаемости рак гортани занимает первое место. Пациенты с раком гортани составляют около 70% от всех больных с раковыми заболеваниями верхних дыхательных путей. Рак гортани поражает преимущественно лиц мужского пола, на 1 заболевшую женщину приходится 9-10 мужчин. Наиболее часто рак гортани встречается у мужчин в возрасте 65-75 лет, у женщин — в 70-80 лет.
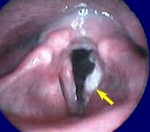
Рак гортани
Причины возникновения рака гортани
Рак гортани, как и другие злокачественные опухоли, возникает в результате злокачественного перерождения изначально нормальных клеток. Среди факторов, способных спровоцировать этот процесс, выделяют:
- табакокурение, злоупотребление алкоголем
- хронические воспалительные заболевания (хронический ларингит, ларинготрахеит, фарингит, сифилис)
- профессиональные вредности (работа на производстве асбеста, никеля, серной кислоты).
Наиболее опасным считается сочетанное воздействие на ткани гортани алкоголя и табачного дыма, которое также способно вызвать рост доброкачественных опухолей полости рта, возникновение рака языка, губы, щеки и т. п.
Рак гортани может развиться в результате злокачественной трансформации некоторых доброкачественных опухолей гортани (например, длительно существующих папиллом) и лейкоплакии гортани. В отдельных случаях рак гортани является следствием распространения опухолевого процесса при раке глотки.
Классификация рака гортани
В отоларингологии рак гортани классифицируют в зависимости от его гистологического типа, локализации, характера роста, стадии распространенности опухоли, а также по международной системе TNM. Если говорить о гистологической форме, то в 95% рак гортани является плоскоклеточным раком, 2% составляет железистый рак, еще 2% – базалиома, 1% приходится на другие, редко встречающиеся, типы рака. Рак гортани может иметь экзофитный, эндофитный (инфильтративный) и смешанный характер роста.
По топографическому признаку выделяют рак гортани верхнего (70%), среднего (28%) и нижнего (2%) отдела. Рак гортани, расположенный в ее верхнем отделе, может локализоваться на надгортаннике, желудочках гортани, черпалонадгортанных складках. Обычно он возникает с одной стороны, но быстро распространяется на другую сторону. При расположении опухоли в желудочках гортани она быстро перекрывает просвет гортани, являясь причиной расстройств дыхания и фонации. Наиболее распространен рак гортани, затрагивающий ее средний отдел. Как правило, опухоль находится только на одной голосовой связке. Еще в начальной стадии она приводит к нарушениям голосообразования, что способствует более ранней диагностике рака гортани этой локализации. Рак гортани, поражающий ее нижние отделы (подскладочное пространство), в большинстве случаев отличается интенсивным инфильтративным ростом и за короткое время захватывает противоположную сторону.
По распространенности опухолевого процесса в клинической практике рак гортани подразделяют на 4 стадии. I стадии соответствует ограниченный рак гортани, локализующийся в пределах слизистой или подслизистого слоя одной анатомической области гортани. II стадия характеризуется опухолевым процессом, который полностью поражает один отдел гортани, но не выходит за его пределы и не метастазирует. Рак гортани IIIа стадии сопровождается распространением процесса на подлежащие ткани, что приводит к ограничению подвижности гортани. В IIIб стадии в злокачественный процесс вовлекаются соседние отделы гортани и/или регионарные лимфатические узлы. Рак гортани IV стадии поражает большую часть гортани, переходит на соседние органы и/или дает регионарные и отдаленные метастазы.
Симптомы рака гортани
Клиника ракового поражения гортани зависит от локализации процесса и его распространенности. В соответствии с этим рак гортани может иметь различную симптоматику, очередность появления и степень проявленности основных симптомов.
Нарушения голоса возникают в начальном периоде рака гортани, если он локализуется в области голосовых складок. Если рак гортани расположен в других отделах, расстройство голосовой функции наблюдается в более позднем периоде и связано с распространением злокачественного процесса. Нарушения голоса при раке гортани обычно проявляются его охриплостью или осиплостью. Их отличительной чертой является постоянный характер без периодов улучшения голоса, которые наблюдаются при нейропатическом и функциональном парезе гортани. У пациентов с раком гортани отмечается постепенное прогрессирование охриплости, голос становится все более тусклым и может исчезнуть совсем.
Нарушение глотания (дисфагия) выходит на первый план при раке гортани, занимающем ее верхнюю часть. Оно сопровождаются ощущением инородного тела гортани и усиливающимся болевым синдромом.
Дыхательные нарушения наиболее рано развиваются при раке гортани в нижнем отделе. Если рак гортани ограничивается голосовой связкой, то нарушения со стороны дыхания могут возникнуть лишь через несколько месяцев или даже через год после начала опухолевого роста. При раке верхнего отдела гортани дыхательные нарушения также появляются в более поздней распространенной стадии. Они характеризуются постепенно нарастающей одышкой, возникающей сначала при физической нагрузке, а затем и в покое. Постепенное сужение просвета гортани по мере роста позволяет организму адаптироваться к возникающей гипоксии. Таким образом, при раке гортани развивается клиническая картина хронического стеноза гортани. На ее фоне при воздействии неблагоприятных факторов (ОРВИ, аллергия, вторичное инфицирование) может возникнуть острый стеноз гортани.
Болевой синдром наблюдается при раке гортани в верхнем отделе и при распространенных опухолевых процессах. Он может быть связан с распадом и изъязвлением раковой опухоли. Нередко при рак гортани сопровождается иррадиацией боли в ухо и ее усилением при глотании. Выраженный болевой синдром заставляет пациентов с раком гортани отказываться от еды.
Кашель при раке гортани имеет рефлекторное происхождение. В некоторых случаях он сопровождается приступами, типичными для ложного крупа. Кашель происходит с выделением небольшого количества слизистой мокроты. При распаде рака гортани или изъязвлении в мокроте наблюдаются прожилки крови. При распространенном характере рака гортани страдает запирательная функция гортани и происходит попадание пищи в гортань и трахею, что вызывает приступ неукротимого мучительного кашля.
Общие симптомы рака гортани обусловлены раковой интоксикацией и возникают при значительной распространенности опухолевого процесса. К ним относятся бледность, повышенная утомляемость, общая слабость, головные боли, нарушения сна, анемия, значительное похудание.
Метастазирование. Рак гортани из верхнего отдела метастазирует в верхние яремные лимфоузлы, рак гортани нижнего отдела — в перитрахеальные и нижние яремные лимфоузлы. Наиболее часто регионарными метастазами сопровождается рак гортани верхнего отдела (35-45%), при раке нижнего отдела гортани регионарные метастазы отмечаются в 15-20% случаев. По причине слабо развитой сети лимфатических сосудов среднего отдела гортани расположенный в ней рак гортани поздно и редко дает метастазы в регионарные лимфоузлы. Отдаленное метастазирование при раке гортани наблюдается достаточно редко. В 4% случаев рак гортани метастазирует в легкие с развитием рака легкого, 1,2% приходится на метастазы в печень, пищевод и кости. Метастазы рака гортани в головной мозг, желудок и кишечник наблюдаются крайне редко.
Диагностика рака гортани
Ранняя диагностика имеет определяющее значение в прогнозе и успешности лечения рака гортани. В связи с этим необходимым является осмотр отоларингологом каждого мужчины с охриплостью голоса или кашлем неясного генеза, если они сохраняются более 2-3 недель. Настораживающими в отношении рака гортани симптомами также являются чувство инородного тела в горле, не сопровождающиеся отоскопическими изменениями боли в ухе, увеличение лимфатических узлов шеи.

КТ шеи. Рак подсвязочного отдела гортани справа
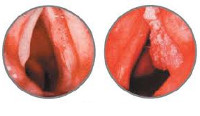
Предварительно диагностировать рак гортани позволяет тщательная ларингоскопия. Выявленные эндоскопические изменения при раке гортани могут иметь самый разнообразный характер. В случае эпителиомы голосовой связки выявляется ограниченное образование, поражающее лишь одну связку и имеющее вид бугорка. В других случаях рак гортани может определяться как распространенное образование с бугристой поверхностью, имеющее красноватую окраску.
Инфильтративный рак гортани характеризуется утолщением голосовой связки и ее кровоточивостью при зондировании. В отдельных случаях рак гортани имеет полипообразный вид. Установить точный диагноз помогает произведенная в ходе ларингоскопии биопсия образования. Если гистологическое исследование не выявляет раковых клеток, а клиническая картина свидетельствует в пользу рака гортани, то возможно проведение интраоперационной диагностики.
Дополнительными методами в диагностике рака гортани являются исследования голосовой функции, позволяющие оценить подвижность голосовых связок, форму голосовой щели и пр. К ним относятся стробоскопия, электроглоттография, фонетография. Распространенность рака гортани оценивают при помощи рентгенографии и МСКТ гортани. Наличие метастазов в ткани шеи выявляют при помощи УЗИ. Для определения регионарного метастазирования производят биопсию лимфатического узла.

КТ шеи. Рак подсвязочного отдела гортани с сужением ее просвета
Лечение рака гортани
Лечебные мероприятия при раке гортани направлены на полное удаление опухоли и восстановление голосообразующей и дыхательной функции гортани. Выбор лечебной тактики в отношении рака гортани зависит от месторасположения раковой опухоли, ее границ и распространенности, наличия прорастания в соседние структуры и метастазирования, радиочувствительности опухолевых клеток.
Лучевая терапия. Рак гортани в среднем отделе отличается высокой радиочувствительностью. Поэтому рак гортани этой локализации лечат, начиная с лучевой терапии. Если в результате курса лучевого воздействия опухоль уменьшается в 2 раза, то курс предоперационного облучения можно повторить. Однако в таком случае существует опасность возникновения осложнений после операции. Лучевое воздействие, как начальный этап лечения, применяют также при раке гортани I-II стадии, расположенном в ее верхнем и нижнем отделе. Лучевую терапию рака гортани проводят в обычных условиях и в сочетании с гипербарической оксигенацией, которая усиливает повреждающее воздействие излучения на раковые клетки и уменьшает повреждение здоровых тканей.
Химиотерапия. С химиотерапии начинается лечение рака гортани III-IV стадии, расположенного в верхнем отделе. При раке гортани, локализующемся в среднем и нижнем отделах, химиотерапия малоэффективна.
Хирургическое лечение рака гортани проводят не позднее, чем через 2 недели после лучевой терапии поскольку спустя 14 дней после окончания лучевого воздействия начинается восстановление клеток опухоли. Органосохраняющие резекции гортани, гемиларингэктомия эффективны при I-II стадии рака гортани. С целью предупреждения послеоперационного стеноза гортани в ходе операции в нее вводится расширяющий эндопротез, удаление которого производят спустя 3-4 недели после операции.
Рак гортани III-IV стадии является показанием к ларингэктомии. При раке нижнего отдела гортани III-IV стадии лучевая терапия может осложниться острым стенозом. Поэтому лечение начинают сразу с ларингэктомии, удаляя во время операции 5-6 верхних колец трахеи, а лучевую терапию назначают после операции. Если рак гортани сопровождается регионарным метастазированием, то операцию дополняют иссечением шейной клетчатки и лимфатических узлов. При необходимости производят резекцию вовлеченных в опухолевый процесс анатомических образований шеи (грудино-ключично-сосцевидной мышцы, внутренней яремной вены).
Восстановление голосовой функции после проведенной ларингэктомии является важной задачей, помогающей пациенту с раком гортани сохранить свое профессиональное и социальное положение. Эта задача достигается путем установки голосового протеза и последующих занятий с врачом-фониатором.
Прогноз при раке гортани
Без лечения рак гортани протекает в течение 1-3 лет, в некоторых случаях и более длительно. Больные с роком гортани погибают от асфиксии, раковой кахексии, аррозивного кровотечения при распространении опухоли на крупные сосуды шеи, бронхолегочных осложнений (пневмонии инфекционного характера, аспирационной пневмонии, плеврита), отдаленных метастазов. Пятилетняя выживаемость после проведенного лечения у пациентов с раком гортани I стадии составляет 92%, с раком II стадии — 80%, III стадии — 67%.
Источник