Повреждение нерва в гортани
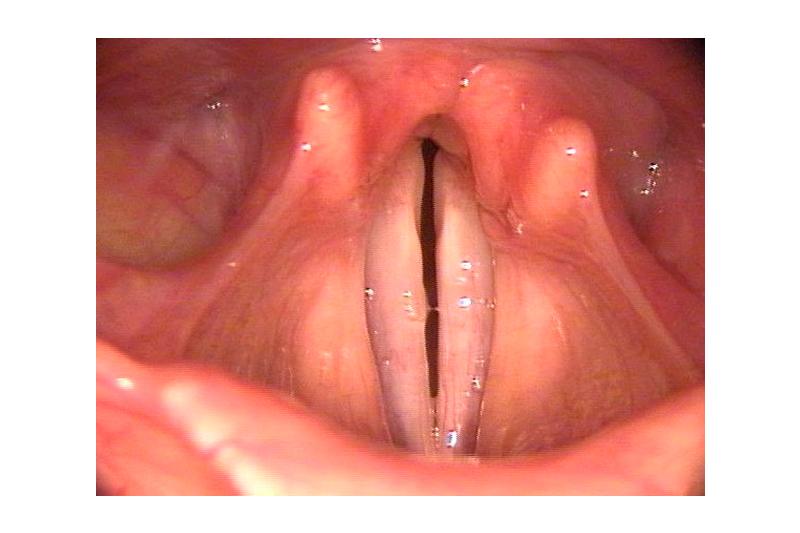
Нейропатический парез гортани — это заболевание, проявляющееся в слабости внутренних мышц гортани, что связанно с нарушением иннервации. Как известно, односторонний вид нейропатического пареза гортани обычно сопровождается хриплым голосом, а также нарушением вокальной функции пациента. Если говорить о двустороннем нейропатическом парезе гортани, то данный вид заболевания обычно выражается нарушением процесса дыхания, развитием гипоксии, что может стать даже причиной для появления асфиксии. Все мероприятия, направленные диагностировать данную болезнь, будут включать, в первую очередь, рентгенологическое исследование гортани, органов грудной клетки и пищевода. Также исследование включает КТ гортани, КТ и МРТ головного мозга, обязательное УЗИ щитовидной железы и сердца. Лечение нейропатического пареза гортани — это, в первую очередь, ликвидация фактора, вызвающего поражение нервов, которые иннервировали гортань. Также лечение предполагает применение нейропротекторов, дальнейшее восстановление голосовой функции с помощью фонопедических, а также вокальных занятий.
Содержание статьи:
- Причины нейропатического пареза гортани
- Симптомы нейропатического пареза гортани
- Диагностика нейропатического пареза гортани
- Лечение нейропатического пареза гортани

Обычно иннервация внутренних мышц гортани происходит посредством ветвей блуждающего нерва. Как известно, верхний гортанный нерв иннервирует перстне-щитовидную мышцу, тогда как остальные мышцы гортани иннервируют возвратные нервы. Именно из-за разных повреждений, а также особого патологического состояния блуждающего нерва, происходит развитие периферического нейропатического пареза гортани. В случае поражения ядра блуждающего нерва в корковых центрах или в стволе головного мозга образуется нейропатический центральный парез гортани.
Следует сказать, что нейропатический парез гортани — это часто встречаемый вид парезов гортани. Такой вид связан как с самой патологией гортани, так и с другими заболеваниями нервной системы и происходящими патологическими процессами в грудной полости. Таким образом, обследование и лечение пациентов с данным заболеванием поручают не только отоларингологу, но и неврологу, и специалистам торакальной хирургии.
Причины нейропатического пареза гортани
Периферический вид нейропатического пареза гортани очень часто вызывается патологией левого или правого возвратных нервов. Именно по причине большой длины возвратного нерва, а также из-за входа в гортань со стороны грудной полости и возможного контактирования с различными анатомическими структурами возможны повреждения нерва на самых разных участках. Как правило, левый возвратный нерв, огибая дугу аорты, может сдавливать ее при характерном аневризме. Обычно правый возвратный нерв может проходить недалеко от верхней части правого легкого. Он же может быть передавлен плевральными спайками в этой области. Главной причиной повреждения возвратного нерва с дальнейшим развитием нейропатического пареза гортани может стать травма гортани. Еще к основным причинам можно отнести: плеврит, опухоль плевры, перикардит, лимфаденит, кисту средостения, увеличение в размерах щитовидной железы (обычно это происходит в случае появившегося диффузного токсического зоба, а также при аутоиммунном тиреоидите и всех возможных йододефицитных болезнях и опухолях). Причиной возникновения и развития нейропатического пареза гортани может также стать рак щитовидной железы, дивертикулы, различные опухоли доброкачественной природы, рак пищевода, увеличение лимфатических узлов и опухоли в них.
Интересно, что периферический нейропатический парез гортани может быть также токсического происхождения. Болезнь может возникать как результат токсического неврита возвратных нервов в случае отравления алкоголем, никотином, свинцом и даже мышьяком. Не исключено и развитие болезни из-за сахарного диабета, дифтерии, тифа (брюшного и сыпного), туберкулеза и интоксикации. Нейропатический парез гортани наблюдается во время повреждения возвратного нерва при разного рода операциях на щитовидной железе. К последним относится: гемитиреоидэктомия, тиреоидэктомия и субтотальная резекция.
Обычно центральный вид нейропатического пареза гортани возникает при повреждении, например, ствола головного мозга, что вызывает бульбарный паралич, а также при опухолях, полиомиелите, сирингомиелии, нейросифилисе, ботулизме. Болезнь может возникнуть и из-за выраженного атеросклероза сосудов головного мозга, при кровоизлиянии в сам ствол головного мозга, что происходит во время геморрагического инсульта.
Интересно, что нейропатический парез гортани, если его природа центрального происхождения, наблюдается по причине патологических процессов, которые могут затронуть важные пути, идущие в кору головного мозга. Обычно корковый нейропатический парез гортани может сопровождать и опухоли головного мозга, может встречаться при ишемическом и геморрагическом инсультах, при тяжелых видах черепно-мозговых травм. Также необходимо отметить, что корковый вид нейропатического пареза гортани в любом случае имеет двусторонний характер. Это объясняется неполным перекрестом проводящих путей до того места, где начинается вход в ствол головного мозга.
Симптомы нейропатического пареза гортани
Первым симптомом появления и развития нейропатического пареза гортани является характерное снижение подвижности голосовых связок, которое проявляется в нарушении фонации (или голосообразования) и в нарушении дыхательной функции. Вовлечение внутренних мышц гортани в патологический процесс при нейропатическом парезе гортани происходит последовательно. На первом этапе возникает нарушение функции задней перстне-черпаловидной мышцы, которая, между тем, отвечает за возможность расширять голосовую щель и отводить голосовые складки. После начинает развиваться слабость и происходит паралич аддукторов гортани, которые могут сузить гортань и свести голосовые связки. Последнее имеет свое название — закон Розенбаха и Семона. Данный закон объясняет, почему при нейропатическом парезе гортани голосовая связка, как правило, занимает свое срединное положение. Происходит это по причине сохранившейся работоспособности аддукторов, которые наблюдаются еще в начале заболевания. По прошествии определенного времени происходит нарастание слабости аддукторов, из-за чего голосовая связка может перейти в промежуточное положение.
Следует сказать, что нейропатический парез гортани обычно в начале своего проявления характеризуется сохранением нормальной фонации, благодаря примыканию здоровой голосовой связки к связке пораженной стороны, которая занимает серединное положение. На первых этапах дыхание остается в норме. Затрудненное дыхание может проявляться только при сильных физических нагрузках. В дальнейшем развитие данного заболевания сопровождается вовлечением всякого рода аддукторов гортани, а также голосовой связки, которая занимает промежуточное положение. По причине последнего наблюдается окончательное смыкание голосовой щели во время фонации. Это приводит к охриплости голоса, что является уже характерным симптомом при нейропатическом парезе гортани. Спустя пару месяцев у больного начинает развиваться гипераддукция голосовых связок, но уже на здоровой стороне, из-за чего она более плотно прилегает к паретичной связке. Как результат, мы наблюдаем восстановление обычного голоса, но при этом нарушение вокальных функций у больного пациента всё равно сохраняется.
Если говорить о двустороннем парезе гортани, то на начальном периоде он сопровождается характерными нарушениями дыхательной системы, которые могут привести вплоть до асфиксии. Последнее связано с месторасположением голосовых связок, которые имеют срединное положение и могут быть полностью сомкнуты, тем самым препятствуя прохождению воздуха по дыхательным путям. Что касается клинических проявлений двустороннего нейропатического пареза гортани, то, в первую очередь, следует сказать о наличии шумного дыхания с возможным втяжением надключичных ямок, а также надчревья и даже межреберных промежутков как на вдохе, так и на выдохе. Пациент, страдающий двусторонним нейропатическим парезом гортани, вынужден находиться в положении сидя, опираясь при этом на диван или стул. Выражение лица при нейропатическом парезе гортани отражает, как правило, испуг, а его кожные покровы имеют вид цианотичной окраски. При каких-либо физических нагрузках, даже незначительных, наблюдается ухудшение состояния человека. Спустя два-три дня с момента клинических проявлений данного заболевания голосовые связки становятся в промежуточное положение, из-за чего между ними образуется щель. Со временем дыхательная функция улучшается, но при выполнении любой физической нагрузки, происходит проявление симптомов, характерных для гипоксии.
Диагностика нейропатического пареза гортани
Главной целью диагностики нейропатического пареза гортани является, в первую очередь, выявление причины данного пареза. Пациента с подозрением на нейропатический парез гортани направляют на прием к нейрохирургу, отоларингологу, торакальному хирургу, неврологу и эндокринологу. Обследование пациента включает большой список необходимых исследований: рентген гортани, КТ гортани, исследования голосовых функций (например, стробоскопия, фонетография, электроглоттография и другие), а также элеткромиографию гортанных мышц. Обязательно проводят исследования на определение состояния щитовидной железы. Для этого щитовидную железу исследуют при помощи УЗИ. В случае подозрения на поражение возвратного нерва при различных патологических процессах назначают также рентген органов грудной клетки, УЗИ сердца, рентген пищевода и прочее.
Лечение нейропатического пареза гортани
В первую очередь, лечение нейропатического пареза гортани состоит в устранении причины заболевания, то есть в лечении инфекционных болезней, перикардита, тиреоидита, плеврита, в лечении последствий инсульта. Также лечение заключается в удалении возможных опухолей и дивертикулов в пищеводе, а также опухолей средостения. При необходимости врачи проводят еще и резекцию щитовидной железы.
С целью быстрого восстановления функции поврежденного нерва врачи назначают пациенту применение нейропротекторов, применение витаминов группы B и в отдельных случаях — рефлексотерапию.
Источник
В основе адекватного функционирования глотки лежат сложнейшие взаимосогласующиеся нервные процессы, малейшее нарушение которых приводит к дезорганизации пище- и воздухопроводной функций на этом уровне. Находясь на «перекрестке» дыхательного и пищепроводного путей, богато снабженная кровеносными и лимфатическими сосудами, иннервируемая V, IX, X и XI черепными нервами и симпатическими волокнами, изобилующая слизистыми железами и лимфоаденоидной тканью, глотка является одним из наиболее чувствительных к различным патогенным факторам органом. Среди многочисленных заболеваний, которым подвержена глотка, нередки ее неврологические нарушения, возникающие как при воспалительных и травматических поражениях ее периферических нервов, так и при многочисленных заболеваниях стволовых и вышележащих центров, обеспечивающих интегральную регуляцию физиологических (рефлекторных и произвольных) и трофических функций глотки.
Нейрогенные нарушения глотки нельзя рассматривать изолированно от аналогичных нарушений пищевода и гортани, поскольку эти анатомические образования представляют собой единую функциональную систему, получающую нервную регуляцию из общих центров и нервов.
Классификация нейрогенных дисфункций глотки
Синдром дисфагии, афагии:
- нейрогенная дисфагия;
- болевая дисфагия;
- механическая дисфагия (эта форма включена в классификацию для того, чтобы отразить все виды нарушения функции глотания).
Синдром сенситивных расстройств:
- парестезии глотки;
- гиперестезии глотки;
- невралгия языкоглоточного нерва.
Синдромы непроизвольных двигательных реакций глотки:
- тонический спазм глотки;
- клонический спазм глотки;
- миоклонии глоточно-гортанные.
Указанными понятиями обозначают симптомокомплексы, в основе которых лежат нарушения глотательной и пищепроводной функций глотки и пищевода. Согласно концепции Ф.Мажанди, акт глотания разделяется на 3 фазы – ротовую произвольную, глоточную непроизвольную быструю и пищеводную непроизвольную медленную. Глотательный и пищепроводный процессы в норме не могут произвольно прерываться во второй и третьей фазах, однако они могут нарушаться в любой из указанных фаз различными патологическими процессами – воспалительными, травматическими (включая инородные тела глотки), опухолевыми, нейрогенными, включая поражения пирамидных, экстрапирамидных и бульбарных структур. Затруднения глотания (дисфагия) или полная его невозможность (афагия) могут наступать при большинстве заболеваний полости рта, глотки и пищевода, в некоторых случаях и при заболеваниях гортани.
Нейрогенная (моторная) дисфагия наблюдается при различных процессах в головном мозге (васкулиты, новообразования, гнойные, инфекционные и паразитарные заболевания). При этом поражаются как центральные надьядерные образования, так и периферические нервные структуры, обеспечивающие передачу регуляторных влияний центра к исполнительным органам акта глотания (ядра IX и X пар черепных нервов и их корешки – нервы). При нейрогенной дисфагии может страдать не только моторный компонент акта глотания, но и сенсорный контроль за ним, нарушающийся при гипестезии или анестезии глотки и гортаноглотки. Это приводит к нарушению запирательной функции глотки и гортани и попаданию пищи и инородных тел в дыхательные пути. Дифтерийный неврит глоточных нервов чаще всего проявляется парезом мягкого неба, который проявляется нарушением глотания, особенно жидкой пищи, проникающей при акте глотания в носоглотку и полость носа.
Паралич мягкого неба может быть односторонним и двусторонним. При одностороннем параличе функциональные нарушения незначительны, зато отчетливо выявляются видимые нарушения, особенно во время произнесения звука «А», при котором сокращается лишь здоровая половина мягкого неба. В спокойном состоянии язычок отклонен в здоровую сторону тягой сохранивших свою функцию мышц (m. azygos); этот феномен резко усиливается во время фонации. При центральных поражениях односторонний паралич мягкого неба редко бывает изолированным, в большинстве случаев он сопровождается альтернирующими параличами, в частности, одноименной гортанной гемиплегией и редко параличами других черепных нервов.
Нередко односторонний паралич мягкого неба возникает при центральных поражениях, проявляющихся в начальной стадии геморрагического инсульта или размягчения головного мозга. Однако наиболее частой причиной гемиплегии мягкого неба является поражение языкоглоточного нерва опоясывающим герпесом, которое стоит на втором месте после herpes zoster n. facialis и часто с ним ассоциируется. При этом вирусном заболевании односторонний паралич мягкого неба возникает после герпетических высыпаний на мягком небе и продолжается приблизительно в течение 5 дней, затем бесследно исчезает.
Двусторонний паралич мягкого неба проявляется открытой гнусавостью, носовым рефлюксом жидкой пищи, особенно при вертикальном положении тела, невозможностью сосания, что особенно пагубно отражается на питании грудных детей. При мезофарингоскопии мягкого неба представляется вяло свисающим к корню языка, флотирующим при дыхательных движениях, остающимся неподвижным при произношении звуков «А» и «Е». При наклоне головы кзади мягкое небо пассивно, под действием силы тяжести, отклоняется в сторону задней стенки глотки, при наклоне головы вперед – в сторону полости рта. Все виды чувствительности при параличе мягкого неба отсутствуют.
Причиной двустороннего паралича мягкого неба в большинстве случаев является дифтерийный токсин, обладающий высокой нейротропностыо (дифтерийные полиневриты), реже эти параличи возникают при ботулизме, бешенстве и тетании вследствие нарушения обмена кальция. Дифтерийный паралич мягкого неба возникает обычно при недостаточном лечении этого заболевания или при нераспознанной дифтерии зева. Как правило, эти параличи появляются от 8-го дня до 1 мес после заболевания. Синдром дисфагии резко усиливается при поражении нервных волокон, иннервирующих нижний констриктор глотки. Нередко после дифтерии зева наблюдается сочетанный паралич мягкого неба и ресничной мышцы глаза, что позволяет устанавливать ретроспективный диагноз дифтерии, принятой за вульгарный фарингит или ангину. Лечение дифтерийных параличей мягкого неба проводят противодифтерийной сывороткой в течение 10-15 дней, препаратами стрихнина, витаминами группы В и др.
Центральные параличи мягкого неба, обусловленные поражением ствола головного мозга, сочетаются с альтернирующими параличами (бульбарные параличи). Причинами этих поражений могут быть сифилис, апоплексия головного мозга, сирингобульбия, опухоли ствола головного мозга и др. Параличи мягкого неба наблюдаются и при псевдобульбарных параличах, обусловленных поражением надьядерных проводящих путей.
Параличи мягкого неба могут возникать во время истерического припадка, проявляющегося, как правило, и другими симптомами истероидного невроза. Обычно при таком параличе голос становится гнусавым, но не наблюдается носового рефлюкса проглатываемой жидкости. Проявления истерического невроза чрезвычайно разнообразны и внешне могут симулировать различные заболевания, но чаще всего они имитируют неврологические и психические заболевания. К неврологическим симптомам относятся различные по выраженности и распространенности параличи, нарезы, нарушения болевой чувствительности и координации движений, гиперкинезы, тремор конечностей и сокращения мимических мышц, разнообразные расстройства речи, спазмы глотки и пищевода. Особенность неврологических нарушений при истерическом неврозе заключается в том, что они не сопровождаются другими расстройствами, обычными для неврологических нарушений органического происхождения. Так, при истерических параличах или спазмах глотки или гортани не бывает изменений рефлексов, трофических расстройств, нарушений функций тазовых органов, спонтанных двигательных вестибулярных реакций (спонтанный нистагм, симптома промахивания и др.). Расстройства чувствительности при истерии не соответствуют зонам анатомической иннервации, а ограничены зонами «чулок», «перчаток», «носков».
Парезы и параличи при истерии охватывают группы мышц, участвующих в выполнении какого-нибудь произвольного целенаправленного двигательного акта, например жевания, глотания, сосания, зажмуривания, движений внутренних мышц гортани. Так, истерическая глоссоплегия, возникающая под влиянием отрицательных эмоций у лиц, страдающих неврастенией, приводит к нарушению активных движений языка, его участия в актах жевания и глотания. При этом произвольное медленное движения языка возможно, но высунуть язык за пределы полости рта больной не может. Возникающее при этом понижение чувствительности слизистой оболочки языка, глотки, входа в гортань усугубляет дисфагию, доводя се нередко до афагии.
Диагностика функциональных дисфагии истероидного генеза не вызывает затруднений в силу ремиттирующего (повторяющегося) характера и быстрого исчезновения после приема седативных и транквилизирующих средств. При истинных дисфагиях органического генеза диагноз основывается на признаках причинного (основного) заболевания. К таким заболеваниям могут быть отнесены банальные воспалительные процессы с яркой симптоматикой, специфические процессы, новообразования, повреждения, аномалии развития.
Параличи глотки характеризуются нарушением глотания, особенно плотной пищи. Они не возникают изолированно, а сочетаются с параличом мягкого неба и пищевода, а также в некоторых случаях и с параличом гортанных мышц, расширяющих голосовую щель. В этих случаях желудочный зонд для осуществления питания всегда соседствует с трахеотомической трубкой. Причинами таких параличей чаще всего являются дифтерийный неврит языкоглоточного и других нервов, принимающих участие в иннервации глотки, гортани и пищевода, а также тяжелые формы сыпного тифа, энцефалиты различной этиологии, бульбарный полиомиелит, тетания, отравления барбитуратами и наркотическими средствами. Функциональные нарушения объясняются параличом констрикторов глотки и мышц, поднимающих ее и гортань во время акта глотания, что определяется пальпацией гортани и при мезофарингоскопии (осмотр глотки во время глотка можно осуществить при условии, что обследуемый перед совершением глотка зажимает между молярами пробку или иной предмет, размер которого позволяет осуществить эндоскопию). Этот прием необходим в силу того, что человек не может совершить глоток, если у него не сжаты челюсти.
Паралич глотки может быть односторонним в случае одностороннего повреждения языкоглоточного нерва и двигательных волокон блуждающего нерва. Такого рода гемиплегии глотки обычно ассоциируются с односторонним параличом мягкого неба, но не касаются гортани. Такую картину можно наблюдать либо при недостаточности мозгового кровообращения, либо после вирусной инфекции. При опоясывающем герпесе односторонний паралич глотки обычно ассоциируется с одноименными параличами мягкого неба и мимической мускулатуры той же этиологии. Отмечается также гипестезия слизистой оболочки глотки на стороне поражения. Паралич языкоглоточного нерва проявляется скоплением слюны в грушевидных синусах.
При рентгенологическом обследовании с контрастированием выявляются асинхронность движений надгортанника и сжимателей глотки во время глотания и скопление контрастирующего вещества в области ямки надгортанника и особенно в грушевидном синусе на стороне поражения.
Возникновение бульбарных гортаноглоточных параличей объясняется общностью их иннервационного аппарата, соседством ядер языкоглоточного нерва и блуждающего нерва и эфферентных волокон этих ядер. Эти расстройства будут более подробно описаны в разделе нейрогенных функциональных расстройств гортани.
Болевая дисфагия возникает при воспалительных процессах в полости рта, глотке, пищеводе, гортани и в окружающих эти органы тканях, при инородных телах глотки и пищевода, ранениях этих органов, воспалительных осложнениях, распадающихся инфекционных гранулемах (кроме сифилиса), опухолях и др. Наиболее болезненны туберкулезные язвы, менее болезненны распадающиеся злокачественные опухоли и менее всего болезненны сифилитические поражения стенок пищепроводных путей. Болевая дисфагия при воспалительных процессах в полости рта, параминдаликового пространства нередко сопровождается контрактурой височно-нижнечелюстного сустава или рефлекторным тризмом. Несколько реже болевая дисфагия имеет нейрогенную природу, например при невралгии тройничного, языкоглоточного и верхнего гортанного нервов, а также при различных истерических неврозах, проявляющихся прозопалгией, параличами, парезами н гиперкинезами в жевательном и глотательно-пищепроводном комплексе.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Источник