Потеря аппетита рвота повышение температуры
Из статьи вы узнаете на сколько дней пропадает аппетит при заражении коронавирусом, что делать и как восстановить желание поесть, какую еду приготовить.

Отсутствует ли аппетит при коронавирусе
Практически всегда, хотя специфическим симптомом коронавируса отсутствие аппетита назвать нельзя. Все дело в интоксикации организма продуктами жизнедеятельности микроба. Перенасыщенность токсинами присутствует при любой вирусной инфекции. Некомфортность ситуации заключается в том, что отсутствие аппетита не исключает необходимости правильного питания при COVID-19, чтобы поддержать тающие силы. Значит, пища должна быть легкой и полезной, а режим питания – дробным, не реже 4, а лучше – 6 раз/сутки.
Что приводит к снижению аппетита при коронавирусной инфекции
Главным триггером потери аппетита при коронавирусе является интоксикация, но, кроме этого, есть множество других, самых банальных причин. Легкая степень коронавирусной инфекции никак не влияет на аппетит. Единственной причиной нежелания есть, в этом случае, становится обычно насыщение. Снижает аппетит и усталость, азартное увлечение игрой или иным хобби.
Для средней степени тяжести характерна гипорексия, а для тяжелой – анорексия. В этом случае нельзя исключить влияние обострившихся хронических патологий на иммунную систему. А поскольку именно в кишечнике располагает большая часть иммунных клеток, то потеря аппетита абсолютно логична.
Механизм развития гипо- или анорексии прост: коронавирус выбрасывает в кровь продукты своей жизнедеятельности, которые с током крови разносятся по организму. При этом раньше других страдает головной мозг, пищеварительные центры которого блокируются, что приводит к снижению аппетита.
Параллельно закисляется внутренняя среда организма (рН от 5,5 до 6,7), что помимо нарушения работы пищеварительных центров, меняет нормальную работу почек, вызывает гипертермию, подташнивание, которое может перейти в неконтролируемую рвоту. Снижение аппетита при коронавирусе характерно для пациентов с заболеваниями печени и почек. Приводит к гипорексии стресс.
Читайте также: ломота в теле при коронавирусе
Нежелание есть при коронавирусной инфекции, по сути, это механизм естественной защиты. Ведь для переваривания пищи нужна энергия. Во время заболевания вся энергия тратится на борьбу с возбудителем. Степень тяжести симптоматики зависит от физиологических особенностей организма, вирулентности коронавируса, отсутствия осложнений.
Кстати, повышенный аппетит при COVID-19 тоже не исключен. Это зависит от реакции пищеварительных центров на внедрение вируса и силы иммунной защиты человека.
Сколько дней не хочется есть?
Столько, сколько длится интоксикация. Бывает по-разному. Вовремя обнаруженная и пролеченная инфекция, коронавирус в легкой или бессимптомной форме – максимум 3-5 дней. Осложненная коронавирусной пневмонией, обострением соматических патологий инфекция может давать симптомы интоксикации месяц и более. Как только пациент идет на поправку, аппетит восстанавливается.
Симптомы снижения аппетита при Ковид
Они ничем не отличаются от симптомов обычной интоксикации организма:
- подташнивание, неприятный привкус во рту;
- температура;
- диспепсия;
- абдоминальные боли;
- слабость, головная боль.
Читайте также: усталость и слабость при заражении коронавирусной инфекцией
Что делать?
Прежде всего, в домашних условиях при инфицировании коронавирусом и развитии гипо-, анорексии следует провести детоксикацию организма: принять энтеросорбенты (Фильтрум, Белый уголь, Полисорб), обеспечить себе обильное питье. Врачи очень рекомендуют настой шиповника для активации иммунитета, укрепления сосудистой стенки. Затем надо отрегулировать режим питания, и позаботиться об употреблении легко усваиваемых продуктов до исчезновения негативных ощущений.
Это могут быть: слизистые каши на воде, обезжиренный творог, овощи на пару, нежирное измельченное мясо, вчерашний хлеб. Насильно кормить человека нельзя. Исключают из рациона при потере аппетита от Ковида: свежие овощи, хлеб с отрубями, острые, соленые блюда, консервы, шоколад, выпечку. При коронавирусной инфекции нельзя пить кофе и кофеинсодержащие продукты, крепкий чай, алкоголь, газировку. Их заменяют морсами, щелочной минералкой, некрепкими чаями. Питьевой режим в случае коронавируса согласовывают с врачом.
Тяжелую коронавирусную интоксикацию купируют стационарно капельницами с дезинтоксикационными растворами, коррекцией водно- щелочного баланса, щадящим питанием (стол №2 по Певзнеру).
С восстановлением аппетита можно постепенно переходить к обычной пище, но предпочтение по-прежнему отдавать легкосуваиваемым продуктам. Это связано с тем, что при коронавирусной инфекции часто развивается дисбиоз, что чревато диспепсией, обезвоживанием, авитаминозом. Поэтому на этапе реконвалесценции нельзя забывать о пробиотиках, натуральных йогуртах с лактобактериями, простокваше. Витаминно-минеральные комплексы помогут иммунной системе и сосудам.
Рецидив потери аппетита при COVID-19 – плохой прогностический признак, говорит о развитии латентных осложнений, требует срочного обращения к врачу.
Людмила Жаворонкова
Высшее медицинское образование. 30 лет рабочего стажа в практической медицине. Подробнее об авторе
Последнее обновление: 8 октября, 2020
Источник
Снижение или отсутствие аппетита (анорексия) — распространённый симптом, характерный для инфекционных, онкологических, психических, эндокринных патологий и заболеваний желудочно-кишечного тракта.
Причины отсутствия аппетита
Аппетит — потребность в приёме пищи, постепенно переходящая в чувство голода. Несмотря на банальность этого определения, за ним кроется сложнейший механизм, отвечающий за регуляцию энергетического баланса в организме человека. Он включает несколько уровней: ядра гипоталамуса, стволовую часть головного мозга, центр удовольствия, посылающие и принимающие сигналы посредством биологически активных веществ. Источником последних могут быть жировая ткань, поджелудочная железа, желудочно-кишечный тракт, эндокринные железы. Они вырабатывают гормоны, регулирующие аппетит.
Так, снижение содержания в крови инсулина, гормона поджелудочной железы, приводит к увеличению аппетита (явление инсулинового криза). Лептин – гормон, вырабатывающийся в жировой ткани. Высокие концентрации лептина в крови приводят к увеличению массы тела за счёт жира. При голодании уровень лептина в плазме крови снижается, при этом происходит мобилизация жира и его расщепление, появляется чувство голода.
Другой гормон — грелин, вырабатывающийся в слизистой оболочке желудка и кишечника голодного человека, сообщает центральной нервной системе, что желудочно-кишечный тракт готов к приёму пищи. Чем выше его уровень в крови, тем сильнее хочется есть. Сразу после приёма пищи его концентрация в плазме начинает снижаться, отражая поступление в организм питательных веществ.
Существует множество подобных гормонов и гормоноподобных веществ, принимающих участие в регуляции потребности в пище. Наличие заболеваний, способных нарушать эти связи — потенциальная причина потери аппетита. Наиболее яркий пример такой патологии – нарушение аппетита у больных с нервной анорексией.
Жертвы анорексии отказываются кушать вплоть до полного истощения организма. Исследования, направленные на изучение причин этого заболевания, выявили, что при анорексии затронуты практически все звенья механизма, регулирующего аппетит. Именно поэтому нервная анорексия тяжело поддаётся лечению.
Существуют и другие виды расстройств пищевого поведения, также связанные с нарушениями регуляции аппетита (булимия, психогенное переедание, психогенная рвота).
Предрасполагающие факторы для плохого аппетита
На аппетит также влияют другие факторы, связанные или несвязанные с каким-либо заболеванием:
- Приём лекарственных препаратов;
- Психологические проблемы, сильный стресс (потеря аппетита при депрессии);
- Медицинские процедуры и манипуляции;
- Обстановка при приёме пищи;
- Некоторые физиологические состояния (потеря аппетита при беременности);
- Качество и внешний вид пищи (еда может вызывать отвращение при наличии негативных ассоциаций);
- Злоупотребление алкоголем, наркотическая зависимость.
Диагностика расстройств аппетита
Выявление и оценка потери аппетита затрудняется тем, что не существует определённых критериев, позволяющих рассматривать потребность в приёме пищи как однозначный признак нарушений. Индивидуальные особенности значительно варьируют от человека к человеку и зависят от пола, возраста, профессии, занятий спортом, наличия вредных привычек и гормонального статуса. Например, люди старшего возраста легче справляются с голодом и дольше сохраняют чувство насыщения пищей. Лица, интенсивно или умеренно занимающиеся спортом, чаще чувствуют голод/не чувствуют себя удовлетворёнными приёмом пищи. При диагностике необходимо учитывать эти различия.
Сами пациенты могут не жаловаться на то, что у них пропал аппетит, особенно если причина кроется в депрессии/последствиях сильного стресса/психологических проблемах. В таких случаях на снижение потребления пищи обращают внимание близкие родственники. Для объективной оценки аппетита широко применяют анкетирование или опросники.
Выраженные симптомы основного заболевания, такие как повышение температуры тела, боль, понос, сами по себе подразумевают отсутствие потребности в приёме пищи. В таких случаях диагностика нарушений аппетита обычно не требуется, так как яркая клиника не позволит пропустить то или иное серьёзное заболевание.
Другое дело — патологии, при которых отсутствие аппетита бывает единственным симптомом. Неверная оценка может привести к поздней диагностике, возникновению осложнений. В качестве примера можно привести пресловутую нервную анорексию. В большинстве случаев патология обнаруживается родными и близкими уже при наличии выраженных изменений, когда значительно уменьшается масса тела.
Распространённые заболевания, сопровождающиеся отсутствием аппетита (патология + код в соответствии с международной классификацией болезней МКБ-10):
- Нервная анорексия F50;
- Депрессия F30;
- Тревожные расстройства F40;
- Острое стрессовое расстройства F43.0;
- Биполярное расстройство F31;
- Зависимость от наркотических веществ F10;
- Дефицит гормонов щитовидной железы E03.9;
- Туберкулёз А15;
- Инфекционный мононуклеоз В27;
- Бруцеллёз А23;
- Вирусные гепатиты B15, B16, B17;
- ВИЧ-инфекция B23.0, синдром приобретенного иммунного дефицита или СПИД B24;
- Рак желудка С16;
- Рак лёгкого С33;
- Рак печени С22;
- Рак поджелудочной железы С25;
- Лимфома Ходжкина С81;
- Железодефицитная анемия D50.9;
- Язва желудка К25;
- Язва двенадцатиперстной кишки К26;
- Желчнокаменная болезнь К80.
Отсутствие аппетита может указывать на инфекционные и паразитарные патологии, печёночную или почечную недостаточность, сердечные патологии. Этот симптом возникает у всех больных с острой хирургической патологией органов брюшной полости. Потерю аппетита провоцирует приём антидепрессантов, антибиотиков, противоопухолевых препаратов, гормональных средств, наркотических средств и алкоголя. Сочетание этого симптома с необъяснимой потерей веса за короткий промежуток времени – тревожный признак. Для выявления причин нарушения потребности в приёме пищи необходимо тщательное обследование.
Минимально необходимое обследование при патологическом снижении потребности в пище:
- Общий анализ крови с лейкоформулой;
- Общий анализ крови;
- Биохимический анализ крови;
- Анализ кала;
- Анализ мочи;
- Рентгенография грудной клетки;
- Электрокардиография;
- Консультация терапевта.
Тревожные признаки, связанные с отсутствием аппетита
Потеря аппетита при беременности
Головокружение, тошнота и рвота у беременных в первом триместре часто сопровождается отсутствием аппетита. У большинства женщин эти симптомы выражены незначительно или умеренно. Однако в тяжёлых случаях, при частой рвоте, делающей невозможным приём пищи, могут возникать серьёзные осложнения, угрожающие здоровью матери и ребёнка. Потеря более 5% массы из-за обезвоживания, нарушение водно-солевого и электролитного баланса у беременных может привести к эмболии легочной артерии, острой почечной недостаточности, нарушению свёртывания крови с риском возникновения синдрома диссеминированного внутрисосудистого свёртывания. В таких случаях требуется немедленная госпитализация в отделение патологии беременных, консультация акушера-гинеколога.
Потеря аппетита у ребёнка в возрасте от 0 до 3 лет
Новорожденные и грудные дети, а также дети дошкольного возраста из-за интенсивного обмена веществ имеют хороший аппетит. По этой причине отсутствие аппетита должно расцениваться как значимый симптом, независимо от возраста.
Отсутствие аппетита или отказ от груди у новорожденных детей может быть обусловлен различными причинами – от банальной кишечной колики до серьёзного заболевания. При наличии дополнительных симптомов, таких как сонливость, заторможенность, синюшность кожи, судороги, высокая температура, необходимо срочно обратиться за экстренной медицинской помощью.
Потеря аппетита у взрослого человека
Отсутствие потребности в приёме пищи в сочетании с резким беспричинным снижением массы тела – тревожный признак. Причиной могут быть тяжёлые заболевания, такие как опухоли желудочно-кишечного тракта, ВИЧ-инфекция, туберкулёз, цирроз печени. При наличии дополнительных симптомов, таких как бессонница, резкие перемены настроения, раздражительность, следует подозревать депрессию, биполярное расстройство, суицидальные мысли.
Потеря аппетита у пожилых людей
В пожилом и старческом возрасте значительно снижается потребность в приёме пищи за счёт снижения интенсивности обмена веществ. Несмотря на это, не происходит снижения массы тела. По этой причине аномальное снижение потребности в пище у пожилых людей с потерей веса – также признак патологии.
Александр Ни
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Снижение аппетита – причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Снижение аппетита происходит под влиянием различных факторов. Естественными причинами могут быть насыщение, усталость, увлеченность какой-либо деятельностью. Однако в ряде случаев плохой аппетит может быть симптомом заболевания, и на это следует обратить внимание.
Разновидности
В зависимости от степени нарушения аппетита различают гипорексию – снижение аппетита и анорексию – практически полное отсутствие аппетита.
Иногда может наблюдаться идиосинкразия (болезненная реакция) на какой-либо продукт или блюдо. В некоторых случаях речь может идти не о потере аппетита, а о быстрой насыщаемости, например, после операций на кишечнике или желудке.
Возможные причины и заболевания, при которых бывает снижение аппетита
Формирование чувства голода и насыщения происходит в мозге, куда поступают сигналы от нервных окончаний (например, от рецепторов при растяжении желудка) и вещества (гормоны, глюкоза, токсины), разносимые кровью.
Интоксикация организма часто приводит к снижению аппетита.
Причиной интоксикации могут быть инфекционные заболевания, которые сопровождаются выбросом в кровь продуктов жизнедеятельности микроорганизмов. Эти токсины через цепочку биохимических реакций вызывают угнетение пищевого центра, что приводит к снижению аппетита. Такой же механизм запускают продукты распада опухолей. Погибая под влиянием лекарственных средств, клетки опухоли высвобождают в кровь вещества, которые способствуют снижению рН крови (закислению), что, кроме воздействия на пищевой центр, может привести к нарушению работы почек, лихорадке, тошноте, рвоте.
Снижение и отсутствие аппетита характерны для эндокринных расстройств (гипофизарная и надпочечниковая недостаточность, гипотиреоз, сахарный диабет).
Причинами гипофизарной недостаточности чаще всего бывают опухоли, кровоизлияния или инфекционные процессы.
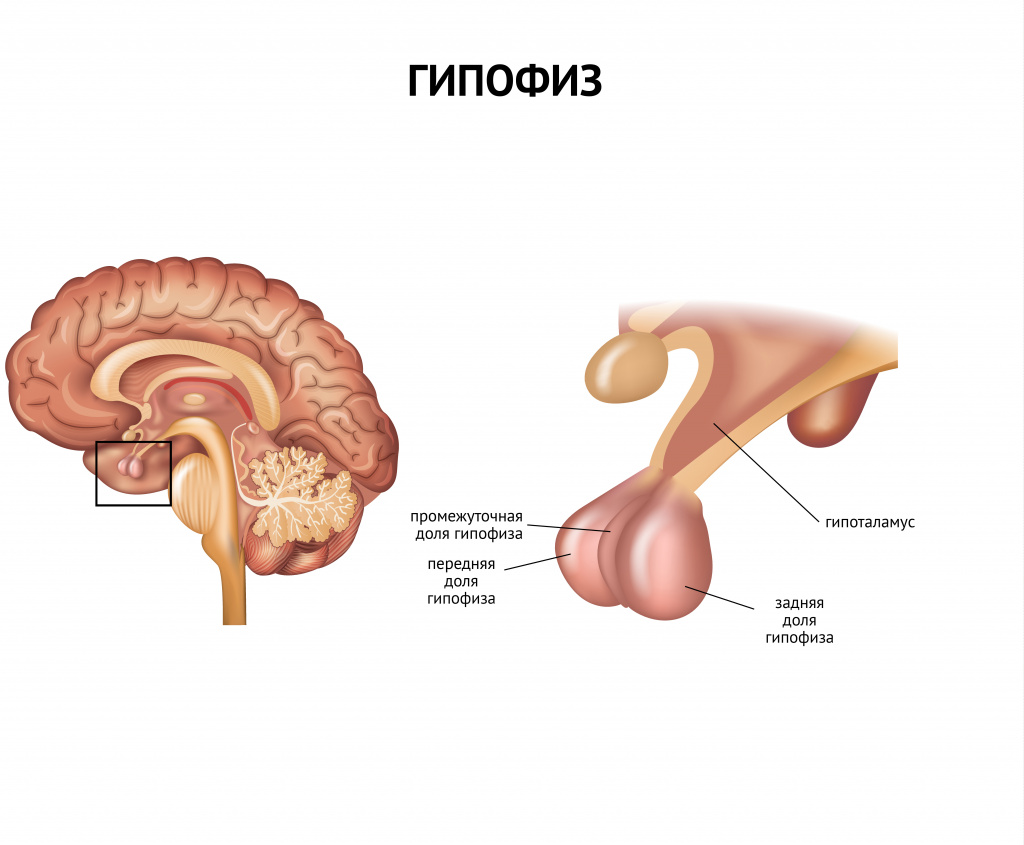
Гипоталамо-гипофизарная недостаточность в большинстве случаев возникает у молодых женщин в возрасте до 40 лет.
Недостаток тиреотропного гормона, приводящий к развитию гипотиреоза, также сопровождается потерей аппетита, апатией, снижением артериального давления, запорами. Истощение вследствие недостатка гипофизарных гормонов влечет за собой нарушения в области мышления и интеллекта.
У подавляющего большинства пациентов с сахарным диабетом постепенно развиваются сопутствующие заболевания желудочно-кишечного тракта, которые объединяются «гастроэнтерологической» формой автономной диабетической нейропатии. При этом расстройство функций органов пищеварения обусловлено в большей степени нарушением усвоения глюкозы и изменением структуры стенок кровеносных сосудов. Среди симптомов преобладают повышенное слюноотделение, нарушение моторики пищевода, желудка (гастропарез), снижение кислотности желудка, изжога и нарушение глотания. Поражение кишечника проявляется ослаблением перистальтики, вплоть до пареза, и диареей. Снижение аппетита при этом заболевании связано с нарушением выработки в желудке гормона грелина, который называют гормоном голода. Заподозрить гастропарез можно при выраженной и постоянной тошноте, боли, распирании в эпигастральной области после еды, чувстве раннего насыщения.
Заболеваниям желудочно-кишечного тракта сопутствует снижение аппетита из-за болей и диспепсического синдрома.
Гастродуоденит, язвенная болезнь желудка и двенадцатиперстной кишки могут сопровождаться либо избыточной, либо недостаточной секрецией соляной кислоты, инфицированием бактериями Helicobacter pillory.

Эти факторы обуславливают развитие воспаления и образование эрозий на слизистой оболочке желудка. Попадание пищи в желудок вызывает изжогу и боль.
Нарушение переваривания пищи из-за воспалительных и инфекционных процессов в кишечнике (колитов) также сопровождается диспепсическими явлениями (понос, урчание в животе, спастическая боль), которые ведут к потере аппетита.
Болевой синдром, характерный для панкреатита (воспаления поджелудочной железы), всегда приводит к снижению аппетита. Диспепсический синдром, проявляющийся при обострении заболевания, сопровождается тошнотой, снижением или отсутствием аппетита, иногда рвотой, отрыжкой, реже – изжогой, вздутием живота, урчанием в животе. Частые обострения ведут к похуданию и астении.
Снижение аппетита характерно для пациентов с заболеваниями печени и почек, что объясняется появлением у таких больных тошноты и рвоты в связи с интоксикацией организма.
Свой вклад в развитие гипо- и анорексии вносят психогенные и неврологические причины.
Стресс, депрессия, тревога подавляют реакции возникновения аппетита, что затрудняет диагностику и лечение.
В исследованиях отмечено, что больные с нервными и психическими (шизоидными) расстройствами часто равнодушны не к еде, а к чувству голода. Они его просто не замечают, находясь под воздействием других эмоциональных раздражителей. В пожилом возрасте у пациентов с деменцией отсутствие аппетита служит одним из показателей прогрессирования заболевания.
Характерно снижение аппетита у лиц, приверженных к наркотикам, курению и алкоголю, что вызвано интоксикацией и изменением метаболизма на всех уровнях. Нарушение метаболизма и снижение аппетита отмечаются также у лиц, придерживающихся жесткой белковой диеты.
Прием некоторых лекарственных препаратов, которые условно можно разделить на адреналиновые и серотониновые, также может сопровождаться снижением аппетита.
Следует уделить особое внимание потере аппетита у детей, поскольку недостаточное питание может вызвать нарушение физического развития и серьезные заболевания.
У новорожденных снижение аппетита происходит на фоне затруднения акта сосания при рините, заболеваниях слизистой оболочки рта и других состояниях. Кроме того, у детей грудного возраста снижение аппетита наблюдается при перекорме, особенно в случае высокобелкового питания, а также как акт протеста при принудительном кормлении.
У детей школьного возраста иногда наблюдается неврогенная анорексия в связи с патологическим недовольством своей внешностью и массой тела.
К каким врачам обращаться?
Как правило, пациенты с жалобами на потерю аппетита обращаются к
терапевту
, который после предварительной диагностики и получения результатов клинического и биохимического анализов крови направляет пациента к
гастроэнтерологу
,
эндокринологу
, психотерапевту или онкологу. Иногда при выявлении инфекционной природы заболевания пациента направляют к инфекционисту.
Диагностика и обследования
При жалобах на снижение аппетита терапевт оценивает внешний вид пациента (желтуха, состояние щитовидной железы, потливость, вид кожных покровов), в ходе опроса выясняет сопутствующие симптомы (боль, тошнота, рвота). Для получения общей информации врач назначает общий клинический
и биохимический анализы крови с определением общего билирубина,
При подозрении на гепатит выполняют анализ на маркеры гепатитов А,
Для диагностики воспалительных изменений и опухолевых процессов в области желудочно-кишечного тракта назначают УЗИ печени,
Одним из наиболее информативных методов оценки состояния желудочно-кишечного тракта при дискомфорте и боли после принятия пищи служат фиброгастродуоденоскопия
и колоноскопия.
Как правило, эти обследования проводят при дискомфорте и боли сразу после приема пищи, а также при боли в верхних отделах живота, отрыжке, изжоге, горечи во рту, рвоте, метеоризме и диарее. В таких случаях вероятны заболевания желудка и 12-перстной кишки, гастроэзофагеальная рефлюксная болезнь, функциональная диспепсия.
При подозрении на опухоль гипофиза или гипоталамуса необходимо выполнение МСКТ и МРТ.
Для исследования функции щитовидной железы определяют уровень гормонов Т3,
а также проводят УЗИ щитовидной железы.
Лечение
Снижение аппетита служит лишь симптомом заболеваний, которые требуют диагностики и лечения.
Следует помнить, что возбуждению аппетита способствует интерес к еде. Красиво сервированный стол и отсутствие других раздражителей (телевизор, чтение во время еды) в определенной степени помогают решить проблему с аппетитом.
Что делать при появлении симптомов?
Очень важно перед посещением врача оценить свой режим питания, наличие перекусов между основными приемами пищи, а также состав продуктов.
Если после приема пищи возникают боль и изжога, характерная для гастрита, необходимы нормализация режима питания и прекращение еды всухомятку. В любом случае из рациона следует убрать жирные, копченые и острые продукты.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Источник