После рвоты воспалился язычок
Гипертрофия язычной миндалины – нередкая аномалия развития этого органа, которая часто сопровождается гипертрофией и других солитарных лимфоаденоидных образований глотки. Слизистая оболочка верхней поверхности корня языка, в отличие от остальной его части, сосочков не имеет, но содержит большое количество лимфатических фолликулов различной величины (folliculi linguales), которые выступают на поверхности корня языка в форме округлых бугорков и в совокупности составляют язычную миндалину.
У детей эта миндалина значительно развита и занимает весь корень языка. После 14 лет срединная часть язычной миндалины подвергается обратному развитию, и миндалина как бы делится на две симметричные половины – правую и левую. Между ними остается узкая гладкая полоса, покрытая плоским эпителием, которая простирается от слепого отверстия языка до срединной язычно-надгортанной складки. Однако в некоторых случаях язычная миндалина не подвергается обратному развитию, а продолжает увеличиваться, занимая все пространство между корнем языка и задней стенкой гортаноглотки, заполняя также и язычно-надгортанные ямки, вызывая ощущение инородного тела и провоцируя различные, беспокоящие больного рефлекторные ощущения и акты. Обычно гипертрофия язычной миндалины завершается между 20 и 40 годами жизни, чаще встречается у женщин. Причину гипертрофии язычной миндалины следует искать прежде всего во врожденной предрасположенности к этой аномалии развития, которая активизируется благодаря анатомическому положению IV миндалины, лежащей на воздухоносном и пищевом пути, постоянной травматизации се грубой, острой пищей.
Патологическая анатомия. Различают две формы гипертрофии язычной миндалины – лимфоидную и сосудисто-железистую. Первая из них возникает в результате влияния хронического воспалительного процесса в небных миндалинах, который распространяется и на язычную миндалину, нередко проявляющийся ее воспалением. Гипертрофия лимфоидной ткани язычной миндалины возникает так же, как компенсаторный процесс после удаления небной миндалины. Вторая форма гипертрофии возникает при разрастании венозных сосудистых сплетений и увеличении числа слизистых желез. Одновременно происходит уменьшение объема лимфоаденоидной ткани. Эта форма гипертрофии язычной миндалины чаще всего встречается у больных с заболеваниями пищеварительной системы, а также у лиц, по роду профессиональной деятельности которых возникает необходимость в повышении внутригрудного давления (певцы, ораторы, музыканты на духовых инструментах, стеклодувы).
Симптомы и клиническое течение гипертрофии язычной миндалины. Больные предъявляют жалобы на ощущение инородного тела в глотке, затруднение при глотании, изменение тембра голоса, храп в ночное время, периодические апиоэ. При физической нагрузке дыхание у таких лиц становится шумным, клокочущим. Особенно беспокоит больных хронический «беспричинный» кашель – сухой, звонкий, без мокроты, иногда приводящий к ларингоспазму и стридорозному дыханию. Этот кашель не поддается никакому лечению и продолжает беспокоить больного в течение многих лет. Нередко этот кашель приводит к нарушению целости расширенных вен корня языка и кровотечению. Кашель обусловлен тем, что гипертрофированная язычная миндалина давит на надгортанник и раздражает иннервирующие его нервные окончания верхнего гортанного нерва, который опосредованно через блуждающий нерв посылает импульсы к бульбарному кашлевому центру. В кашлевом рефлексе может принимать участие и языкоглоточный нерв, веточки которого доходят до конечной борозды языка. Больные, страдающие кашлевым синдромом, вызываемым язычной миндалиной и небными миндалинами, нередко долго посещают врачей различных специальностей, которые не могут определить причину этого синдрома, и только ЛОР-специалист, знакомый с рефлекторными нарушениями, вызываемыми гиперплазией миндалин, может установить истинную причину этого недуга.
Лечение гипертрофии язычной миндалины должно преследовать цель – уменьшение ее объема, которая достигается различными средствами. Применение в прежние времена различных «каустических» средств существенных результатов не принесло. Хирургическое иссечение язычной миндалины чревато грозными кровотечениями, нередко заканчивающимися перевязкой одной или обеих наружных сонных артерий с известными последствиями. В настоящее время наиболее эффективными методами выбора могут быть диатермокоагуляция (4-6 сеансов) и криохирургическое воздействие (2-3 сеанса). При рецидиве гипертрофии, особенно сосудистого типа, применяют лучевую терапию, обеспечивающую окончательное выздоровление.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Источник
31.12.2018
Что такое увулит?
Воспаление небольшого отростка, находящегося на заднем краю нёба, протекающее в острой форме, называется увулитом. Возникновение патологического процесса характеризуется как стремительное, а основными его проявлениями становятся сильные боли в горле, ощущение чужеродного тела и затруднённое дыхание. Небный язычок играет значимую роль в формировании звуков, а также несёт защитные функции, предотвращая попадание пищи в носоглотку. Патологический процесс протекает как в острой, так и в хронической форме.
Причины увулита
В качестве наиболее вероятных причин возникновение увулита необходимо указать повреждение кровеносных сосудов в небном язычке, тонзиллит, ринит, синуситы, кариес, последствия аденотомии, тонзилярный абсцесс, травмирование небного язычка, аллергические реакции организма, термические поражения полости рта, побочное воздействие ряда фармакологических препаратов, в особенности принимаемых бесконтрольно. Чаще всего увулит возникает после проведения хирургических операций по удалению миндалин или аденоидов.
В зависимости от причин развития патологического процесса увулит разделяют на лекарственный, травматический, аллергический, вирусный и бактериальный. Преимущественным образом заболевание развивается по причине патогенной деятельности ряда микроорганизмов. Основным путём попадания возбудителей инфекционного процесса в небный язычок является гематогенный.

Симптомы увулита
Помимо указанных выше характерных проявлений увулита, симптомами заболевания являются: отёчность и покраснение небного язычка, гипертермия, головная боль умеренной интенсивности, повышенная утомляемость организма, мышечные боли, чрезмерное слюноотделение, нарушенная речь, язвенные образования на слизистой оболочки небного язычка, кашель, зуд в горле.
Аллергический увулит может сопровождаться насморком и высыпаниями на кожных покровах. Развитие воспалительного процесса протекает очень ярко и не может быть отнесено к разряду недомоганий. Появление вышеуказанной симптоматики должно стать поводом для незамедлительного обращения к врачу и срочной терапии. Практикующим специалистом в области диагностики и лечения увулита является врач-отоларинголог.
Врач уделяет большое значение симптомам воспалительного процесса, о которых ему рассказывает больной. Далее специалист приступает к осмотру, в процессе которого устанавливает необходимость проведения дополнительных лабораторных исследовательских процедур. Определить характер развития патологического процесса позволяют общий и биохимический анализы крови, а выявить непосредственного инфекционного возбудителя помогает бактериологический анализ мазка со слизистой оболочки небного язычка. Определение микроорганизма-возбудителя играет решающее значение в выборе противомикробных препаратов при проведении терапии.
Лечение увулита
Основным способом лечения при увулите является консервативная терапия. Первоочерёдными задачами терапии являются подавление воспалительного процесса, уничтожение микроорганизма-возбудителя и восстановление здоровой микрофлоры в области слизистой небного язычка. В случае аллергической формы патологического процесса, прежде всего, необходимо исключить контакт организма с раздражителем. Основу медикаментозной терапии составляют противовоспалительные, антибактериальные, антивирусные и противоаллергенные препараты (в зависимости от типа патологического процесса). Важное значение имеют полоскания антисептическими растворами. Медикаментозная терапия сопровождается физиотерапевтическими процедурами, среди которых необходимо особо выделить ингаляции, УВЧ, электрофорез и магнитотерапию. В процессе лечения могут применяться методы народной медицины, предварительно согласованные с лечащим врачом.
В качестве профилактики специалисты рекомендуют своевременно излечивать инфекционные заболевания и патологии ЛОР-органов, не допускать попадания инородных предметов в глотку, соблюдать правила и нормы индивидуальной гигиены, повышать уровень иммунного ответа организма.
Источник
- Время чтения статьи: 2 минуты
Язык – удивительный человеческий орган. На нем расположено столько всевозможных рецепторов и нервных окончаний, что когда он начинает болеть, то вызывает у человека сильный дискомфорт. Пациенту становится неудобно или больно говорить, есть, пить, что значительно влияет на его качество жизни.
Кроме того, если язык болит сбоку, то это может говорить о различных заболеваниях, порой довольно серьезных, так как этот орган чувствителен к различным локальным и общим патологическим процессам. Поэтому при возникновении неприятных ощущений лучше сразу обратиться к врачу: к стоматологу, терапевту или отоларингологу. Даже быстрый осмотр и сбор анамнеза могут прояснить, что именно вызывает боль. Только после выяснения причины состояния можно начинать его лечение.
Язвенно-некротический стоматит Венсана
Одна из причин того, что язык болит сбоку, – это язвенно-некротический стоматит Венсана. При этом заболевании в ротовой полости появляются язвочки, которые могут располагаться не только непосредственно на языке, но и на слизистой щек, и даже распространяться дальше:
на десны;
нёбо;
миндалины.
Вызывают болезнь бактерии: спирохеты и фузобактерии. Особенно характерно для этой патологии то, что язвочки покрываются грязно-серым налетом. Язвенно-некротический стоматит Венсана лечат местно при помощи противомикробных препаратов. Также назначают антибиотики широкого спектра.
Травмы языка
Еще одна причина, почему язык болит сбоку, кроется в механических травмах органа. Они возникают при употреблении пищи с острыми частями (семечек, орехов, недоваренных круп), ударах, прикусывании. Повреждение может появиться из-за припадка, занятий спортом, падений, различных несчастных случаев.
Если вы совершенно уверены в том, что болезненность – результат травмы, то нужно просто дать языку время на восстановление. Тем не менее обследование у специалиста для уточнения диагноза и лечения не будет лишним.
Глоссит
Глоссит – это воспаление тканей языка, проявляющееся в его болезненности, изменении цвета и структуры, появлении плотного налета. Возникает ощущение жжения, гиперемия (переполнение сосудов кровью), пища утрачивает вкус, усиливается слюноотделение.
Если врач поставил пациенту диагноз «глоссит», то следующий шаг – выяснить, свидетельствует ли это о патологии других органов. Это может быть вирус герпеса, отравление солями тяжелых металлов и прочее. Лечение назначают в зависимости от инициирующей причины, стараясь ее исключить. Обычно оно включает местную терапию антисептиками.
Катаральный глоссит
Если язык болит сбоку и белый налет покрывает его поверхность, то это, скорее всего, катаральный глоссит – частный случай этого заболевания. Его можно рассматривать как симптом других патологий. В частности, его вызывают:
кариес;
стоматит;
болезни ЖКТ;
различные инфекции (корь, дифтерия и т.д.).
Помимо болезненных ощущений и налета, к симптомам катарального глоссита относят отек языка и жжение, которое особенно усиливается после приемов пищи или разговоров. Заболевание лечат путем устранения его причин и полоскания рта антисептическими растворами.
Увеличение лимфатических узлов
Язык может заболеть из-за того, что увеличились лимфоузлы, находящиеся под ним. Вызвать такую реакцию может скрытая в организме инфекция. Симптом в некоторых случаях свидетельствует и об онкологическом заболевании, при этом становясь одним из первых его признаков. Поэтому особенно важно обратиться к врачу, а не надеяться, что болевые ощущения пройдут сами по себе.
Воспаление слюнных желез
Такое заболевание называется сиаладенит. Подвергаться ему могут любые слюнные железы, но болезненные ощущения в языке, ближе к основанию, возникают, если поражена подъязычная железа. Патологию вызывают вирусы или бактерии. К симптомам сиаладенита относят:
боль у основания языка;
образование уплотненной припухлости под ним;
уменьшение слюноотделения.
Чем лечить заболевание, если язык болит сбоку именно по этой причине? Противобактериальными и противовирусными препаратами.
Множество других причин
Помимо перечисленных причин, к возникновению боли в языке приводят:
аллергические реакции, в таком случае неприятное ощущение появляется после приема в пищу продуктов-аллергенов;
лишай в полости рта;
дефицит железа в организме – анемия, нехватка витамина В12;
глоссалгия – боли без видимых нарушений структуры языка, вызываемые патологиями других органов или травмами зубов, десен;
частое курение;
зубные протезы, если они плохо сидят.
Причин множество. Неприятные ощущения в этом органе могут свидетельствовать даже о заболеваниях кишечника и сердца, в частности, о стенокардии. Таким образом, если болит язык, прежде чем лечить симптом, важно выяснить его причину и бороться непосредственно с ней.

Эта статья носит информативный характер, за подробностями просим вас обращаться к врачу! О противопоказаниях и побочных действиях спрашивайте у врача.
Источник
Дата публикации:
Дата обновления: 2020-12-17
Причины возникновения и течение болезни
В случае если вирулентная (болезнетворная) инфекция проникает в околоминдаликовую клетчатку, то в ней возможно возникновение воспаления паратонзиллярной клетчатки. Это заболевание может возникнуть у больных хроническим тонзиллитом на стадии декомпенсации (нарушения нормальной деятельности) в виде часто повторяющихся ангин.
Паратонзиллит наиболее часто развивается у молодых людей в возрасте от 15 до 30 лет. Наиболее часто встречается тонзиллогенный путь проникновения, т.е из верхнего полюса миндалины или её добавочной дольки. На этом уровне паратонзиллярная клетчатка имеет более рыхлую структуру, а капсула миндалины тоньше. Возможен лимфогенный (через лимфу) и гематогенный (через кровь) путь заноса инфекции. Иногда выявляется одонтогенный (зубной) паратонзиллит, который может возникнуть при кариесе зубов, а также отогенный (ушной), возникающий при остеомиелите (инфекционно-воспалительном процессе) в височной кости.
Как правило, паратонзиллит является односторонним процессом. В зависимости от места локализации он бывает:
- Передним или супратонзиллярным (передневерхним) – процесс локализуется между верхней частью небно-язычной дужки и миндалиной;
- Задним – развивается между небно-глоточной дужкой и миндалиной;
- Наружным – воспаление располагается в наружном отделе клетчатки;
- Нижним – располагается в области, которая прилегает к корню языка и нижнему полюсу миндалины.
Клиническая картина
Процесс начинается очень остро. Температура тела больного высокая и состояние достаточно тяжелое. Отмечается резкая слабость, сильная боль при глотании, которая иррадиирует (отдает) в ухо на стороне поражения, гиперсаливация (слюнотечение), тризм (невозможность полностью открыть рот) жевательной мускулатуры. Кожные покровы у лор пациента бледные, из полости рта исходит неприятный запах, голос становится гнусавым.
Положение головы неподвижное с наклоном к плечу. На лице больного страдальческое выражение. Фарингоскопическую картину, которая зависит от локализации, бывает очень сложно установить из-за тризма жевательной мускулатуры и неполного открытия рта.
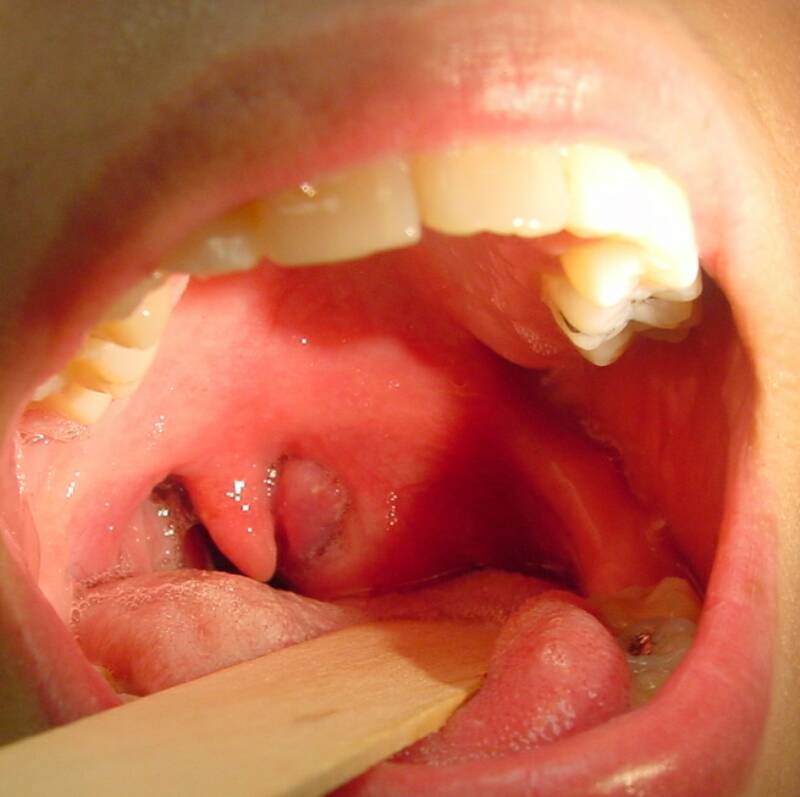
При переднем паратонзиллите пораженный участок слизистой и дужки отечен, резко гиперемирован (выражено красный), инфильтрован и выбухает вперед. Отмечается смещение миндалины кзади, смещение язычка, а также асимметрия мягкого нёба.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
В случае возникновения заднего паратонзиллита задняя небно-глоточная дужка сильно утолщается (может достигнуть толщины мизинца), гиперемирована, отёчна и инфильтрирована. Инфильтрация и отёчность распространяется на язычок и мягкое нёбо, в некоторых случаях может спускаться на наружное кольцо гортани, что может привести к стенозу (сужению) гортани и, как следствие, удушью. Нёбная миндалина не изменена, но оттеснена кпереди, передняя небная дужка не повреждена и не вовлечена в процесс (интактна).
Для нижнего паратонзиллита характерен отёк и инфильтрация корня и боковой части языка, а также передней нёбной дужки. В некоторых случаях выявляется коллатеральный (вторичный) отёк поверхности надгортанника.
При наружней форме заболевания миндалина смещается в противоположную сторону, слизистая оболочка наружно-боковых стенок миндалины отёчна, геперемирована и инфильтрована.
Регионарные лимфатические узлы увеличиваются в размере, при пальпации болезненны. В крови наблюдается умеренная анемия, увеличенное СОЭ, лейкоцитоз и нейтрофилез (увеличение числа нейтрофилов крови).
Диагностика
Паратонзиллит следует отличать от токсической формы скарлатины, дифтерии, а так же от ангины Симановского-Плаута-Венсана, злокачественных образований глотки, твердого шанкра (безболезненное изъязвление при начальном периоде сифилиса), лейкемического инфильтрата.
Лечение
Назначается антибактериальная терапия в дозах, соответствующих тяжести заболевания. Проводится десенсибилизация организма (снижение чувствительности к аллергену), регидратация (восполнение потерянной жидкости). Назначаются анальгетики и витамины. Так же проводятся местные процедуры: полоскание дизинфецирующими растворами, согревающие компрессы, облучение при помощи соллюкс лампы.
.
Прогноз
При правильной диагностике прогноз вполне благоприятный, но следует выполнять все назначения лор врача, чтобы предотвратить более тяжелые осложнения.
Источник