Первая помощь в домашних условиях при стеноз гортани у детей

Всем родителям полезно знать, что такое стеноз гортани, ведь патология зачастую касается детского возраста. Для того чтобы знать, как помочь ребенку и вылечить заболевание, нужно понимать откуда оно берется и как проявляется. Важно понимать, стеноз может развиваться очень быстро, требуя немедленного оказания помощи.
 Лечение стеноза гортани у детей – сложная задача, однако с ней нужно справиться, не допустив осложнений.
Лечение стеноза гортани у детей – сложная задача, однако с ней нужно справиться, не допустив осложнений.
В большинстве случаев с проблемой стеноза верхних дыхательных путей дети сталкиваются в осенне-весенний период, поэтому именно в это время нужно родителям усилить профилактику и позаботиться о здоровье ребенка с особым вниманием.
Почему же так опасен стеноз? Дело в том, что вследствие сужения дыхательных путей затрудняется поступление кислорода в легкие и соответственно в кровеносное русло и к внутренним органам. Особенно чувствительным к кислородному голоданию органом является головной мозг.
Гипоксия, или иначе недостаток кислорода, приводит к нарушению функционирования ЦНС, от чего зависит сознание ребенка, работа сердца и дыхание. Гипоксия в течение 5 минут приводит к необратимым изменениям в структурах мозга, что заканчивается смертью.
Заметим, чем меньший возраст ребенка, тем выше риск удушья из-за стеноза гортани. Почему так? У детей:
- в зоне гортани находится большое количество чувствительных рецепторов, быстро реагирующих на действие провоцирующих факторов. В результате этого наблюдается ларингоспазм;
- гортань напоминает по форме воронку (у взрослых – цилиндр) – чувствуете разницу?
- здесь концентрируется множество желез, из-за чего повышается риск воспаления и отека;
- голосовые связки покрыты тонким эпителием, что предрасполагает его легкой травматизации;
- окружающая клетчатка отличается рыхлостью и хорошей кровеносной сеткой, в результате чего даже малейшее воспаление может привести к выраженной отечности тканей.
По времени развития и течению стеноз может протекать как острый или хронический процесс. В плане гипоксии наиболее опасна – острая форма, ведь органы не успевают приспособиться и не срабатывают компенсаторные реакции. Если же развивается хроническое сужение гортани, организм постепенно привыкает к недостаточному поступлению кислорода и страдает от гипоксии в меньшей степени.
Почему развивается стеноз
Наиболее часто причиной стеноза гортани является вирусное заражение и размножение патогенных микроорганизмов, однако нельзя недооценивать влияние других предрасполагающих факторов. Итак, когда могут сужаться дыхательные пути?
- при поражении гортани как осложнение основного заболевания, например, флегмонозного ларингита;
- при заражении ребенка вирусами или бактериями с развитием гриппа, скарлатины или дифтерии;
- в случае врожденной аномалии гортани (генетические мутации);
- после контакта с аллергеном, когда развивается аллергический отек;
- при вдыхании ребенка инородного элемента или повреждения тканей при операции или горячей жидкостью;
- при нарушении иннервации и изменениях в мускулатуре.
Как проявляется стеноз гортани
Родителям важно помнить, что первые признаки сужения гортани сходны с симптомами простуды, что затрудняет первичную диагностику. У детишек обычно начинается насморк, кашель, появляется боль в горле, а также повышается температура.
Насторожить родителей должно появление «лающего» кашля в виде приступов и осиплость голоса. Заметив эти признаки, нужно немедленно начать интенсивное лечение.
Не обратив внимания на ухудшение состояния ребенка, дыхание становится трудное, кашель усугубляется, что указывает на сужение гортани.
Наиболее часто стеноз гортани развивается у детей 2-5 лет.
Как определить, что у ребенка сужаются дыхательные пути?
| Степень сужения | Общее состояние | Дыхание | Пульс | Кожные покровы |
|---|---|---|---|---|
| 1 (компенсация) | Средней степени тяжести, периодическое возбуждение | Учащенное. Одышка – при значительной физнагрузке | Без изменений | Практически не изменяются |
| 2 (субкомпенсация) | Возбуждение, капризность | Вдох удлиняется, дыхание учащено, одышка – при небольшой физнагрузке | Учащен | Синюшность губ, ушей, кончиков пальцев |
| 3 (декомпенсация) | Тяжелое состояние, заторможенность | Шумное дыхание, вдох удлинен, втягиваются межреберные промежутки. Ребенок задыхается в лежачем положении. | Еще более учащенный | Синюшный оттенок распространяется на конечности, лицо |
| 4 (асфиксия) | Крайне тяжелое, отсутствие сознания | Поверхностное дыхание, неритмичное | Редкий, плохо прощупывается | Землянистый оттенок |
Диагностика
Когда ребенок начинает задыхаться при остром сужении дыхательных путей, на диагностику не остается времени. Врачи бегло опрашивают родителей о состоянии ребенка накануне удушья и его болезнях. После оказания неотложной помощи и обеспечения доступа кислорода можно приступить к диагностике. Она помогает выявить причину тяжелого состояния и назначить эффективное лечение.
 После тщательного опроса родителей доктор определяет, какие дополнительные методы позволят ему быстро и точно поставить диагноз. Для этого может использоваться:
После тщательного опроса родителей доктор определяет, какие дополнительные методы позволят ему быстро и точно поставить диагноз. Для этого может использоваться:
- ларингоскопия, которая дает возможность оценить степень сужения, обнаружить опухоль, отек или инородные элементы в гортани;
- фиброларингоскопия относится к эндоскопическим методикам, которые выполняются гибким эндоскопом. Результаты обследования отображаются на экране;
- рентгенография груди – для исключения заболеваний легких и сердца;
- электрокардиография, чтобы исключить одышку кардиального происхождения;
- ультразвуковое исследование щитовидной железы;
- бактериологический анализ с посевом материала из ротоглотки;
- магнитно-резонансная, компьютерная томография и биопсия проводятся в крайних случаях, когда не удается поставить диагноз.
В ходе диагностики врачу нужно провести дифференцировку между ложным, истинным крупом, опухолью, болезнями бронхолегочной системы (бронхиальная астма) и травматическим повреждением.
Первая помощь
Итак, что же делать, когда у ребенка приступообразный кашель, сильная одышка и осиплый голос. Важно для родителей – сохранять спокойствие! Первым делом нужно вызвать скорую помощь, не дожидаясь, когда ребенок начнет задыхаться. Затем:
- успокоить ребенка, взять на руки, укачать, погладить, отвлечь – в общем, сделать все, чтобы прекратить плач, истерику и восстановить дыхание;
- открыть окно или балкон на несколько минут, чтобы впустить кислород в комнату, облегчить дыхание и насыщение внутренних органом кислородом;
- увлажнить воздух в комнате с помощью специального увлажнителя или, развесив мокрые простыни в комнате. Кстати родителям нельзя забывать о регулярной влажной уборке и увлажнении воздуха в детской комнате;
- при лихорадке выше 38 градусов необходимо дать жаропонижающие лекарства, например, Нурофен, Панадол или Эффералган. Это поможет уберечь ребенка от обезвоживания и уменьшить одышку;
Жаропонижающие средства, в состав которых входит ацетилсалициловая кислота, запрещены при ларингоспазме.
- антигистаминные препараты (Цетрин, Тавегил, Эриус, Супрастин) снижают отек тканей и облегчают дыхание;
- ингаляции с гормональными бронхолитиками. Они широко используются при бронхиальной астме, тяжелых обструктивных бронхитах и аллергических бронхоспазмах. Их действие направлено на уменьшение воспаления и отека.
 Родителям обязательно нужно иметь гормональный препарат для ингаляций, ведь это самое мощное лекарство в борьбе со спазмом дыхательных путей. Наиболее распространен Пульмикорт с действующим веществом – Будесонид. Он выпускается в форме суспензии во флакончиках по 2 мл и готов к использованию. Его применяют для небулайзеров для оказания неотложной помощи. Для процедуры используется только компрессорное устройство, ведь ультразвуковое – не подходит. После сеанса необходимо пополоскать рот или умыть лицо, если ингаляция проводилась через маску. После вскрытия флакона его можно хранить лишь 12 часов в затемненном месте. Перед применением остатков суспензии следует встряхнуть флакон.
Родителям обязательно нужно иметь гормональный препарат для ингаляций, ведь это самое мощное лекарство в борьбе со спазмом дыхательных путей. Наиболее распространен Пульмикорт с действующим веществом – Будесонид. Он выпускается в форме суспензии во флакончиках по 2 мл и готов к использованию. Его применяют для небулайзеров для оказания неотложной помощи. Для процедуры используется только компрессорное устройство, ведь ультразвуковое – не подходит. После сеанса необходимо пополоскать рот или умыть лицо, если ингаляция проводилась через маску. После вскрытия флакона его можно хранить лишь 12 часов в затемненном месте. Перед применением остатков суспензии следует встряхнуть флакон.
Перечисленные лечебные мероприятия окажут помощь при спазме инфекционного или аллергического характера. Если же сужение дыхательных путей произошло из-за травмы, эффект от лекарств будет значительно меньший. В таком случае вопрос решается о хирургическом вмешательстве.
Лечение
Начинать лечить стеноз гортани нужно после выявления причины его развития. От этого зависит, что назначать и каким курсом. Из лекарственных препаратов в лечении используются:
- антибактериальные средства (Сумамед, Амоксиклав) – 7-10 дней. Назначаются только при подтверждении бактериального заражения с помощью результатов бакпосева и антибиотикограммы;
- пробиотики принимаются параллельно или после антибиотикотерапии для восстановления флоры. Для детей разрешены Биогая, Бифиформ Бэби, Ацилакт, Бифидумбактерин;
- антигистаминные препараты (Супрастин, Лоратадин) помогают справиться с отеком тканей;
- назальные капли с сосудосуживающим действием (Називин, Отривин) – уменьшают просвет кровеносных сосудов, отек слизистой и выработку слизи, что облегчает носовое дыхание;
- гормональные препараты для ингаляций (Пульмикорт) – при тяжелом течении.
Как мы разобрали, стеноз гортани чаще развивается на фоне вирусной инфекции, поэтому в большинстве случаев назначаются противовирусные средства. Они могут использоваться несколькими способами:
- ингаляторно. С помощью ингалятора можно использовать Интерферон, который оказывает иммуностимулирующее действие и борется с вирусами;
- перорально в форме таблеток (Амиксин), капель (Афлубин) или порошка (Оцилококцинум);
- интраназально (капли для носа Назоферон).
Не стоит забывать о борьбе с кашлем. Муколитические и отхаркивающие медикаменты необходимы для уменьшения вязкости мокроты и улучшения ее выведения. Для детей могут использоваться:
- растворы для приема внутрь (Эреспал, Аскорил, Амброксол, Флюдитек);
- растворы для ингаляций (Амбробене, Лазолван, Ацетилцистеин);
- таблетки (Мукалтин, Бромгексин).
Кроме того, полезно проводить ингаляции с щелочной минеральной (негазированной) водой. Это позволяет «растворить» мокроту и легче вывести ее наружу.
Особое внимание нужно уделить общему режиму ребенка. Родителям необходимо:
- увеличить питье за счет щелочной негазированной воды, теплого молока с содой, чая и компотов. Это поможет уменьшить гипертермию, вязкость мокроты и восполнить жидкостные потери организма, предупредив обезвоживание;
- контролировать соблюдение постельного режима;
- в питании увеличить количество витаминных продуктов, запрещаются острые, горячие, соленые блюда, твердые продукты и газированные напитки;
- регулярно проводить влажную уборку, проветривать помещение;
- увлажнять воздух в детской комнате;
- уменьшить влияние стрессов;
- контролировать соблюдение голосового покоя. На протяжении лечения не нужно громко разговаривать, кричать и сильно смеяться, чтобы не спровоцировать ларингоспазм.
Когда диагностируется субкомпенсированный стеноз гортани у детей, лечение должно проводиться в условиях стационара. Помимо перечисленных лекарств врачи могут назначать кислородотерапию, гормональные средства для внутримышечного применения и седативные препараты.
При угрозе удушья проводится трахеостомия с продолжением медикаментозного лечения.
При аллергическом спазме требуется выявить провоцирующий аллерген и устранить его, иначе лечение может оказаться неэффективным.
Профилактика
Чтобы уберечь детей от стеноза гортани, нужно вовремя обнаружить патологию и принять меры по лечению основного заболевания. Чтобы вовсе избежать угрозы асфиксии и противостоять инфекциям, рекомендуется:
- соблюдать личную гигиену;
- регулярно посещать стоматолога для лечения кариеса;
- санировать хронические очаги инфекции при тонзиллите или пиелонефрите;
- своевременно лечить инфекционные болезни, не дожидаясь осложнений;
- правильно питаться (фрукты, свежие овощи, каши). Желательно максимально снизить количество употребляемых консервантов, пищевых добавок и сухариков;
- пить достаточно жидкости в сутки (чай, компот, вода);
- проводить закаливание организма;
- ежедневно прогуливаться на свежем воздухе;
- избегать контакта с больными инфекционной патологией людьми;
- не посещать места с большим скоплением людей в периоды эпидемии гриппа;
- не злоупотреблять холодными напитками и мороженым;
- не отказываться от грудного вскармливания, ведь с молоком поступают к детям иммунные компоненты, необходимые для построения своего иммунитета.
Если ребенок склонен к частым аллергиям, нужно проконсультироваться с аллергологом и иммунологом для выяснения причин. От этого зависит стойкость иммунной защиты организма от инфекции.
Автор: Светлана Галактионова
Источники: medscape.com, health.harvard.edu,
medicalnewstoday.com.
Источник
Для специалистов
21 августа 2019
![]()
Острый стенозирующий ларинготрахеит (ОСЛТ) – воспаление слизистой оболочки гортани и трахеи с явлениями стеноза гортани за счет отека в подсвязочном пространстве и рефлекторного спазма мышц.
Клиническая картина стенозирующего ларинготрахеита характеризуется триадой симптомов – «лающим» кашлем, дисфонией, инспираторным стридором. Характер лечебно-тактических мероприятий определяется клинико-морфологической формой ОСЛТ: отечной, инфильтративной и обтурационной. Отечная форма возникает в остром периоде респираторной инфекции (чаще парагрипп), редко сопровождается явлениями интоксикации, характеризуется быстрым нарастанием и усилением признаков стеноза. При инфильтративной форме воспаление имеет вирусно-бактериальную этиологию с умеренно выраженной интоксикацией, стеноз развивается на 2-3 сутки от начала заболевания, медленно прогрессируя до III-IV степени. Обтурационная форма представляет собой нисходящий бактериальный процесс, протекающий по типу фибринозного воспаления трахеи и бронхов. К обтурационной форме также относится истинный, или дифтерийный круп.
Степени тяжести стеноза гортани:
I степень (компенсации) – состояние ребенка средней тяжести. Отмечаются осиплость голоса и грубый «лающий» кашель. Отсутствие признаков ДН в покое, при беспокойстве периодически возникает инспираторная одышка без участия вспомогательной мускулатуры, небольшой цианоз вокруг рта. ЧСС выше возрастной нормы на 5-10%.
II степень (cубкомпенсации) – состояние тяжелое, бледность кожных покровов, цианоз носогубного треугольника, наличие признаков ДН в покое (участие в дыхании вспомогательных и резервных мышц). ЧСС превышает норму на 10-15%.
III степень (декомпенсации) – состояние очень тяжелое, кожа бледная, акроцианоз. К признакам дыхательной недостаточности II ст. присоединяются симптомы недостаточности кровообращения, ЧСС выше нормы более чем на 15%, парадоксальный пульс; со стороны нервной системы – возбуждение или заторможенность.
IV степень (асфиксия): состояние крайне тяжелое, сознание отсутствует, развивается гипоксическая кома, нарастают нарушения витальных функций с последующей остановкой дыхания и сердца.
Неотложная помощь при I степень стеноза:
- обеспечить доступ свежего прохладного воздуха, дать ребенку теплое щелочное питье;
- отвлекающие процедуры: горячая ножная или ручная ванна (при отсутствии высокой температуры тела);
- интраназальное введение 0,05% р-ра нафазолина 0,2 мл детям первого года жизни, прибавляя на каждый последующий год по 0,1 мл, но не более 0,5 мл.
- При отечной форме ОСЛТ:
Дозированные аэрозоли b2-агонистов (сальбутамола, фенотерола, беродуала (фенотерола+ипратропия бромида) – 1-2 дозы без спейсера или 4-5 доз через спейсер.
- При аллергической природе заболевания ввести 2,5% р-р прометазина (пипольфена) – 0,1–0,15 мл/год в/мышечно;
- при беспокойстве ребенка ввести: 0,5% р-р диазепама (седуксена) 0,05 мл/кг в/мышечно.
Госпитализация в инфекционное отделение.
Неотложная помощь при II степени стеноза:
- оксигенотерапия;
- интраназальное введение р-ра нафазолина;
- ввести 3% р-р преднизолона 2-3 мг/кг в/мышечно, в/венно (или 0,4% р-р дексаметазона 0,6 мг/кг в/мышечно, в/венно);
- при беспокойстве – ввести 0,5% р-р диазепама (седуксена) 0,05 мл/кг в/мышечно.
Госпитализация в ОИТР инфекционного стационара.
Неотложная помощь при III – IV степени стеноза:
- оксигенотерапия;
- ввести 3% р-р преднизолона 5 –7 мг/кг или 0,4% р-ра дексаметазона 0,7 мг/кг в/венно, в/мышечно;
- при IV степени стеноза – интубация трахеи (при невозможности ее выполнения – коникотомия).
Экстренная госпитализация (при транспортировке – готовность к экстренной интубации трахеи, обеспечение проведения ИВЛ, инфузионная терапия для коррекции гемодинамических нарушений) в реанимационное отделение ближайшего стационара.
Наверх
Источник
Стеноз гортани у детей — это сужение просвета органа вплоть до полной его закупорки, что сопровождается нарушением внешнего дыхания. Состояние развивается при ложном крупе, травматических и аллергических поражениях гортани, как следствие длительного периода интубации. Симптомы стеноза включают одышку, бледность и синюшность кожных покровов, повышенную потливость. На стадии декомпенсации возникают судороги, потеря сознания, остановка дыхания. С диагностической целью проводят ларингоскопию, МРТ и КТ гортани, эндоскопическое обследование. Лечение в основном хирургическое: коникотомия или плановые коррекции рубцовых изменений.
Общие сведения
Стеноз является осложнением болезней дыхательной системы или других органов, он не возникает изолированно на фоне полного здоровья (за исключением травм и аспирации инородных тел). Симптомы чаще наблюдаются у грудничков и детей раннего возраста, что обусловлено анатомо-функциональными особенностями верхних дыхательных путей. Заболевание является серьезной проблемой в современной отоларингологии, поскольку при тяжелых формах сужения и отсутствии неотложной медицинской помощи смертность достигает 90-100%.
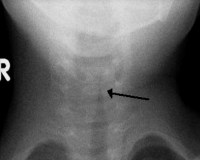
Стеноз гортани у детей
Причины
Зачастую стеноз гортани у детей осложняет течение острого ларингита, вызванного вирусом парагриппа. При этом формируется ложный круп, при осложненном течении которого сужаются воздухоносные пути. Патология характерна для пациентов до 5-6 лет. Симптомы стеноза могут развиваться при других воспалениях (эпиглоттит, дифтерия). Невоспалительными причинами перекрытия гортани служат:
- Инородные тела. В раннем возрасте дети могут проглатывать бусины, пуговицы и другие мелкие предметы. Ввиду узости гортани посторонние тела застревают в области голосового аппарата, перекрывая доступ воздуха и вызывая симптомы удушья.
- Травма. Механическое воздействие на шею при падении, ударе, удушении сопровождается повреждением гортанных хрящей, тяжелыми нарушениями вентиляционной функции. Подобные травмы представляют угрозу для жизни детей, особенно при их сочетанном характере.
- Аллергия. В детском возрасте стенки гортани очень рыхлые, поэтому при иммунном воспалении они реагируют массивный отеком. При аллергической реакции немедленного типа симптомы полного перекрытия просвета у детей наступают за несколько минут.
- Длительная ИВЛ. Проблемой детской отоларингологии остаются рубцовые постинтубационные стенозы которые при отсутствии адекватного и комплексного лечения приводят к инвалидизации и социальной дезадаптации детей. Сужение становится осложнением «гортанного пролежня».
Частому развитию стеноза способствуют анатомо-физиологические особенности детской гортани. Она имеет короткое преддверие, малый диаметр и податливый хрящевой скелет, что создает благоприятные условия для сужения просвета и даже его полного перекрытия. У детей отмечаются симптомы гипервозбудимости рефлексогенных зон и повышенный тонус парасимпатической системы, с чем связана быстрая реакция мышц, замыкающих голосовую щель в ответ на раздражение.
Патогенез
Формирование стеноза у детей обусловлено тремя компонентами: отеком гортанной слизистой, спазмом мускулатуры и закупоркой просвета густыми слизистыми выделениями. Затруднение прохождения воздуха создает нарушения аэродинамики и увеличивает сопротивление воздушному потоку, провоцирует типичные симптомы (одышку, чувство нехватки воздуха). Недостаточное поступление кислорода сопровождается гипоксией и гипоксемией, кардиоваскулярными и мозговыми нарушениями.
Классификация
С учетом времени появления стенозы подразделяются на врожденные и приобретенные. По локализации бывают синехии заднего или переднего отдела, кольцевидные рубцовые изменения, тотальное заращение просвета. По размеру поражения выделяют ограниченный рубцовый стеноз (до 10 мм) и распространенную форму. В клинической практике наиболее важна классификация по тяжести течения, согласно которой выделяют 4 стадии:
- I (компенсация). Чтобы обеспечить адекватное дыхание, в процесс вовлекается вспомогательная мускулатура, но ЧДД в норме и состояние ребенка удовлетворительное.
- II (субкомпенсация). Происходит чрезмерное напряжение компенсаторных механизмов, в результате чего функция внешнего дыхания нарушается, возникает легкая степень гипоксии.
- III (декомпенсация). Характеризуется полным срывом адаптационных механизмов, тяжелыми расстройствами дыхательной функции и патологическими изменениями гомеостаза.
- IV (асфиксия). Жизнеугрожающее состояние, проявляющееся остановкой дыхания с соответствующими расстройствами кардиоваскулярной системы.
Симптомы
Основной признак стенозов у детей — нарушение функции внешнего дыхания, которое колеблется от небольшого учащения ЧДД до шумного и свистящего дыхания. Чтобы облегчить состояние, ребенок присаживается на корточки, садится, наклонившись вперед с упором на руки. Родители замечают, что при вдохе втягиваются межреберные промежутки, над- и подключичные ямки. Одышка сохраняется даже в покое.
Симптомы сужения гортани включают изменение цвета кожи. Ребенок становится бледным, вокруг губ появляется синеватый оттенок. При прогрессировании стеноза наблюдается тотальный цианоз кожного покрова. Беспокоит повышенная потливость, все тело покрывается липким холодным потом. При тяжелом поражении возможно непроизвольное мочеиспускание или дефекация, судороги. При асфиксии ребенок задыхается, после чего теряет сознание.
Осложнения
Грозное последствие тяжелого гортанного стеноза — летальный исход от остановки дыхания и расстройств сердечной деятельности. При длительном сужении просвета воздухоносных путей у детей возникают симптомы хронической гипоксии, которая нарушает работу внутренних органов и головного мозга, провоцирует отставание в физическом и психическом развитии. Рубцовая деформация чревата потерей голоса и инвалидизацией ребенка.
Диагностика
При развернутой клинической картине стеноза детский ЛОР ставит диагноз без дополнительных методов обследования и сразу переходит к оказанию экстренной помощи. Диагностический поиск выполняется при легких и среднетяжелых формах стеноза либо после купирования асфиксии и стабилизации состояния ребенка. Для обследования применяются инструментальные и лабораторные методы:
- Ларингоскопия. Как скрининговая диагностика используется непрямая ларингоскопия, которая производится быстро и дает врачу информацию о наличии и характере стеноза. Для изучения анатомического строения гортани и определения уровня сужения показана прямая ларингоскопия.
- Рентгенография. На рентгенологическом снимке в боковой проекции визуализируется рубцовая ткань, что необходимо для диагностики хронического стеноза. Чтобы точно установить локализацию и степень распространенности стенотических изменений, назначается компьютерная томография гортани.
- МРТ гортани. Проводится при затруднениях в диагностическом поиске. Она позволяет детально осмотреть состояние мягких тканей дыхательных путей и окружающей клетчатки, что дает отоларингологу ценную информацию для уточнения этиологического фактора стеноза.
- Эндоскопия. Фиброларинготрахеоскопия требуется для детального осмотра внутреннего состояния гортани, нижележащих отделов дыхательной системы. Методика сочетает диагностические и лечебные функции, поскольку с ее помощью можно удалить инородные тела и наладить нормальное дыхание.
- Лабораторные анализы. При подозрении на инфекционную природу стеноза у детей рекомендована микробиологическая диагностика мазка из зева или мокроты. Больным в тяжелом состоянии необходим расширенный биохимический анализ крови, выявляющий симптомы метаболических и гипоксических расстройств.
Лечение стеноза гортани у детей
Консервативная терапия
При острых стенозах медикаментозные мероприятия имеют вспомогательный характер и включаются в комплекс неотложной помощи. Ребенку вводят кортикостероиды в возрастных дозировках, антихолинэргические средства. Для компенсации гипоксии после устранения стеноза проводится дыхание увлажненными кислородными смесями. После стабилизации самочувствия лечение подбирается по этиопатогенетическому принципу.
Легкие формы болезни подлежат амбулаторной терапии, при остальных рекомендована госпитализация. Если выявлены симптомы ларингита, назначаются нестероидные противовоспалительные препараты, антигистаминные средства. Для ликвидации вязкой мокроты, которая закупоривает просвет дыхательных путей, используют муколитики, щелочные ингаляции (для детей после 4-5 лет). При необходимости подбирается антибактериальная терапия.
Соответственно причине стеноза в стационаре могут применяться противовирусные, противомикробные, противогрибковые препараты. Когда симптомы вызваны нервно-мышечными нарушениями, показаны миорелаксанты. При интенсивном отеке эффективны адреномиметики в виде растворов и ингаляций, которые обладают мощным сосудосуживающим эффектом. Из физиотерапии выполняют УФО, электрофорез на область шеи.
Хирургическое лечение
При остром развитии тяжелого стеноза и асфиксии оперативное вмешательство производится как можно быстрее. В экстренных случаях показана коникотомия — рассечение гортани между хрящами для обеспечения поступления воздуха в дыхательные пути. У детей старше 8 лет проводится менее травматичная пункционная коникотомия, в ходе которой устанавливается катетер с иглой.
При хронических рубцовых стенозах хирургическая коррекция выполняется в плановом порядке. Чаще используются эндоскопические операции: баллонная дилатация, лазерная микрохирургия, вмешательство с помощью микродебридера. У детей также применяют оперативное лечение с наружным доступом: ларингопластику с использованием аутотрансплантата, резекцию гортани, латерофиксацию голосовых складок.
Реабилитация
Для успешного восстановления после хирургического лечения ребенку назначают щадящий режим. Наблюдение у ЛОР-врача проводится в течение 2-3 месяцев один раз в 2 недели. Специалисты советуют соблюдать голосовой режим (тихий разговор, избегание крика и громкого смеха), исключить горячие и острые блюда, чтобы не раздражать слизистую и не провоцировать симптомы удушья.
Прогноз и профилактика
При стенозах 1-2 стадии у врачей есть время для выявления причины патологии и ее устранения, поэтому прогноз благоприятный. В случае декомпенсации состояния и развития асфиксии существует высокий риск смерти, если вовремя не оказана медицинская помощь. Профилактика заболевания включает раннее лечение ОРВИ (в частности парагриппа), избегание травм, проведение иммуностимулирующих и общеукрепляющих мероприятий.
Источник