Первая помощь при стенозе гортани


Сущность и причины возникновения
Стеноз способен развиваться медленно, но также выделяют его молниеносное течение. Данное патологическое состояние нарушает функцию дыхательной системы. Отёк может частично или полностью перекрывать просвет гортани – в таком случае развивается асфиксия (удушье).
Без экстренной помощи человек может умереть.
В детском возрасте такое состояние возникает чаще, чем у взрослых. Это обусловлено наличием большого количества клетчатки в области шеи у детей. Из-за отёка клетчатка быстро увеличивается в объёме, сдавливая просвет гортани, и вызывая стеноз. В педиатрической практике это состояние носит название острый стенозирующий ларинготрахеит. Такое состояние является опасным у детей до 3 лет. В дальнейшем у ребенка уменьшается количество клетчатки и степень угрозы снижается.
К причинам, вызывающим стеноз гортани, можно отнести:

- острые респираторные воспалительные заболевания;
- морозный воздух (резкие перепады температуры могут вызвать рефлекторный стеноз спазм гортани);
- химические и физические факторы (ожоги и травмы ротовой полости, области шеи, инородное тело пищевода);
- аллергические реакции первого типа.
Различают острый и хронический стеноз гортани.
Для острого стеноза характерно его моментальное развитие, от нескольких минут до 1–2 часов. По этой причине острый приступ стеноза требует безотлагательной медицинской помощи.
Хронический стеноз развивается продолжительное время (месяц и больше) и обусловлен следующими причинами:

- последствия длительного пребывания на аппарате искусственной вентиляции лёгких;
- гнойные процессы в области гортани;
- различные опухоли.
Как проявляются симптомы
Симптомы состояния проявляются с первых минут его развития. Активность больного снижается, часто появляются жалобы на чувство сдавливания в области шеи, недостаток кислорода. По мере развития нарастает одышка, в акте дыхания принимают участие дополнительные мышцы плечевого пояса и всей грудной клетки. Отмечается цианоз носогубного треугольника, кончиков пальцев. При дальнейшем прогрессировании состояния нарушается сознание (ступор, сопор) вплоть до комы. При отсутствии соответствующей медицинской помощи состояние приводит к смерти.
Степени выраженности
В динамике стеноз имеет четыре степени развития:

- Для неё характерно появление одышки при активном движении, отмечается тахикардия покоя. Артериальное давление и температура тела соответствуют норме. Состояние оценивается как удовлетворительное.
- Одышка наблюдается также и в состоянии покоя. Стридорозное (шумное) дыхание становится частым. Существенно сокращаются паузы между вдохом и выдохом. У больного отмечается холодный пот, бледность лица, возбужденное, нервозное состояние. Носогубный треугольник приобретает характерный синюшный оттенок. Нарушается сердцебиение. При второй стадии просвет гортани сужается наполовину.
- В этой стадии отмечается полная неподвижность больного из-за трудностей с дыханием. Пациент принимает вынужденное положение полусидя с прямым ровным позвоночником и опорой на обе руки на сиденье стула (положение ортопноэ), и не в состоянии пошевелиться. Дыхание частое. У больного может отмечаться ступор или сопор.
- Самая опасная стадия из-за полного прекращения дыхания. Пульс замедляется и не прощупывается. Зрачки расширены, но реагируют на свет. Последняя стадия без неотложных мер реанимации приводит к летальному исходу.
Первая помощь и дальнейшее течение
Учитывая то, что симптомы нарастают в считанные минуты, нельзя терять время и впадать в панику. Рекомендуется выполнить следующие действия:

- До приезда скорой помощи проводите больного в кухню или ванную комнату, и открыв кран с горячей водой, дайте возможность дышать парами. Увеличив влажность вдыхаемого воздуха просвет в гортани увеличится.
- Откройте форточки.
- Разотрите икры ног теплым влажным полотенцем. Таким образом поток крови быстрее разойдется от верхней части тела.
- Снимите одежду с больного, обеспечив свободное дыхание.
- Если в домашней аптечке имеется в наличии антигистаминное средство («Кларитин», «Зодак», «Эриус»), предложите его больному, ведь аллергическая природа отёка не исключается.
- Приготовьте любую теплую жидкость для питья.
На этапе врачебной помощи для терапии стеноза I–III стадии используются следующие лекарственные препараты:
- Кортикостероиды («Преднизолон»). Считаются самыми сильными противовоспалительными препаратами, поэтому за несколько минут уменьшают отёк, и таким образом облегчают дыхание больному.
- Бета-адреномиметики («Сальбутамол»). Уменьшают бронхоспазм и облегчают прохождение воздуха по дыхательным путям.
- При третьей стадии стеноза целесообразно внутривенно ввести раствор адреналина.
- Могут быть использованы спазмолитики («Но-шпа»).
- Этиотропная терапия. В зависимости от того, какой причиной вызван стеноз, назначаются антибиотики, противовирусные и антигистаминные средства.

Стеноз четвертой стадии подлежит исключительно хирургическому лечению. Вариантами лечения могут быть:
- Коникотомия – рассечение конической связки с последующим введением трубки в гортань.
- Крикотомия – рассечение перстневидного хряща с последующим введением трубки в гортань.
- Трахеотомия – рассечение трахеи с последующей постановкой трубки непосредственно в трахею.
Первые два способа являются средствами неотложной помощи и могут выполняться до приезда врача. В качестве трубки используются подручные средства, например обычная шариковая ручка без стержня. Трахеотомия – более сложное вмешательство, которое обычно выполняется в условиях стационара.
Оценка статьи:
Загрузка…
Источник
Острый стенозирующий ларинготрахеит –одно из наиболее часто встречающихся неотложных состояний у детей раннего возраста, протекающего с явлениями обструкции дыхательных путей на фоне ОРВИ.
Опорные клинико-диагностические критерии.
Для стеноза гортани характерна триада симптомов:
1. Стенотическое дыхание с появлением одышки. Появляется в результате патологического звукообразования, связанного с сужением просвета гортани, гиперсекрецией, при этом дыхание приобретает шумный «пилящий» характер. Одышка при стенозе носит инспираторный характер. При выраженных проявлениях стеноза гортани возможно появление одышки смешанного типа, свидетельствующей о нарастании тяжести состояния.
2. Изменение тембра голоса (оспилость, охриплость, афония).
3. Грубый лающий кашель.
Опорно-диагностические признаки стеноза гортани I степени.
1. Общее состояние средней степени тяжести.
2. Триада симптомов – грубый «лающий» кашель, изменение тембра голоса и шумное стенотическое дыхание без участия вспомогательной мускулатуры.
3. Вспомогательная мускулатура в акте дыхания не участвует.
4. Инспираторная одышка возникает только при беспокойстве.
5. Сознание ясное.
Опорно-диагностические признаки стеноза гортани II степени.
1. Состояние средней степени тяжести или тяжелое.
2. Триада симптомов – грубый «лающий» кашель, изменение тембра голоса и шумное стенотическое, слышное на расстоянии, появляющееся в покое и усиливающееся при физическом напряжении.
3. Умеренная инспираторная одышка в покое с участием в дыхании вспомогательной мускулатуры, отмечается нерезкое западение уступчивых мест грудной клетки и эпигастрия.
4. Кожа бледная, цианоз носогубного треугольника, при беспокойстве – акроцианоз, тахикардия.
5. Психомоторное возбуждение.
Опорно-диагностические признаки стеноза гортани III степени.
1. Состояние тяжелое или крайне тяжелое.
2. Дыхание стенотическое постоянно затрудненно, слышимое на расстоянии, дисфония/афония, «лающий» кашель.
3. Резко выраженная инспираторная одышка в покое с выраженным втяжением всех податливых мест грудной клетки и эпигастрия, в момент вдоха западает нижний край грудины.
4. Цианоз носогубного треугольника, акроцианоз, мраморность кожи, похолодание конечностей.
5. Пульс нитевидный, выпадение пульса на вдохе. Тоны сердца приглушены или глухие.
6. Выраженное психомоторное возбуждение ребенка, чувство страха, нехватки воздуха.
Опорно-диагностические признаки стеноза гортани IV степени (асфиксия).
1. Состояние крайне тяжелое или агональное.
2. Сознание отсутствует, адинамия.
3. Дыхание поверхностное или апноэ.
4. Кожные покровы бледно-серые, цианотичные, конечности холодные.
5. Резкая глухость тонов сердца, брадикардия, АД не определяется или на низких значениях.
6. Гипотермия.
7. Расширение зрачков.
8. Судороги, непроизвольные мочеиспускание и дефекация.
Неотложная помощь
Все больные со стенозом гортани при ОРВИ, независимо от степени стеноза, должны быть госпитализированы. Каждый случай стенозирующего ларингита должен рассматриваться, как неотложное состояние, требующее проведения комплекса мероприятий, направленных на ликвидацию нарушений проходимости дыхательных путей и ее последствий.
Стеноз гортани I степени
1. Провести ингаляцию через небулайзер* в течение 5-8 минут Будесонида (Пульмикорта) (в 1 мл суспензии содержится 0,25 мг или 0,5 мг); РД 0,5 мг – 1мг (перед применением развести изотоническим раствором хлорида натрия до объема 2-4мл).
2. Через 15 минут после ингаляции оценить клинические симптомы стеноза гортани. При уменьшении признаков стеноза – госпитализация в стационар. Алгоритм завершен.
3. При нарастании признаков стеноза гортани – перейти к следующему алгоритму.
Сопроводительная терапия (до приезда бригады скорой медицинской помощи):при повышении температуры тела выше 38,5˚С – жаропонижающая терапия одним из оральных антипиретиков (парацетамол РД – 10-15 мг/кг массы тела, ибупрофен РД 6-10 мг/кг массы тела); теплое питье, отвлекающая терапия (паровые ингаляции).
Примечание.При отсутствии возможностей произвести ингаляционную доставку топического глюкокортикостероида посредством небулайзера необходимо обеспечить внутримышечное введение преднизолона в дозе 2 мг/кг одномоментно.
Стеноз гортани II степени
1. Провести ингаляцию через небулайзер* в течение 5-8 минут одного из следующих растворов для ингаляций (перед применением развести изотоническим раствором хлорида натрия до объема 2-4мл):
– Будесонид (Пульмикорт) (в 1 мл суспензии содержится 0,25 мг или 0,5 мг); РД – 0,5 мг – 1мг;
– Ипратропия бромид (Атровент) (флакон-капельница по 20мл, в 1 мл содержится 0,25мг ипратропия бромида, 1мл=20 капель); РД детям до 6 лет 0,1-0,25 мг (0,6 -1 мл раствора или 8-20 капель), детям от 6 до 12 лет – 0,25 мг ипратропия бромида (1 мл раствора или 20 капель);
–Ипраторпия бромид+фенотерол (Беродуал Н) (1 мл раствора для ингаляций содержит ипратропия бромида 0,25 мг и фенотерола гидробромида 0,5 мг); РД детям до 6 лет – 0,5 мл (10 капель), детям от 6 до 12 лет – 0,5-1 мл (10- 20 капель).
Возможно сочетанное применение одного из антихолинэстеразных препаратов (ипратропия бромид или ипратропия бромид+фенотерол) с будесонидом.
2. Через 15 минут после ингаляции оценить клинические симптомы стеноза гортани. При уменьшении признаков стеноза дальнейшая тактика аналогична ситуации при стенозе гортани I степени.
3. При усилении признаков стеноза гортани – внутримышечно ввести преднизолон в дозе 2 мг/кг одномоментно.
4. Госпитализация в стационар. Во время транспортировки – подача увлажненного кислорода через лицевую маску. Алгоритм завершен.
Стеноз гортани III степени
Вызвать «на себя» реанимационную бригаду. Транспортировка осуществляется реанимационной бригадой. Далее пошаговая терапия оказывается врачом реанимационной бригады.
1. Начать ингаляционную терапию, аналогичную при стенозе гортани II степени.
2. Постоянная подача увлажненного кислорода через лицевую маску.
3. Через 10 минут оценить клинические симптомы стеноза гортани.
4. Признаки стеноза гортани не уменьшаются: внутривенно или внутримышечно ввести преднизолон 3 мг/кг одномоментно.
5. При уменьшении признаков стеноза гортани – проводится терапия соответственно ситуации при стенозе гортани 2 степени. Госпитализация в стационар. Алгоритм завершен.
6. При сохранении или усилении признаков стеноза гортани – перейти к следующей ситуации.
Стеноз гортани IV степени
Вызвать «на себя» реанимационную бригаду. Транспортировка осуществляется реанимационной бригадой. Далее пошаговая терапия оказывается врачом реанимационной бригады.
1. Внутривенно ввести преднизолон 3 мг/кг одномоментно.
2. Постоянная подача увлажненного кислорода через лицевую маску.
3. Через 15 минут оценить клинические симптомы стеноза гортани. При уменьшении признаков стеноза гортани – дальнейшая терапия аналогична стенозу гортани II степени. Госпитализация в стационар. Алгоритм завершен.
4. При нарастании признаков стеноза гортани и угрозе асфиксии – премедикация. Интубация трахеи. При невозможности интубации трахеи – экстренная коникотомия. Госпитализация в стационар. Алгоритм завершен.
Источник
Детский стеноз гортани – заболевание, вызванное вирусной инфекцией верхних органов дыхания. Чаще всего патологию провоцирует воспаление гортани и трахеи, в результате которого перекрывается свободное дыхание у малыша. Приступ появляется внезапно и развивается быстро. В зоне риска находятся дети от 1 года до 4 лет.
В этом возрасте болезнь причисляют к опасным для жизни состояниям, поэтому знаниями о предоставлении неотложной помощи при стенозе гортани у детей должны обладать все родители.

Специфика болезни
Характерной чертой детского стеноза гортани является стремительное сужение «проходимости» дыхательного горла. За счет этого легкие не получают нужного им количества кислорода. Кислородное голодание начинает распространяться и на другие органы, вызывая большую концентрацию углекислого газа в крови.
Без соответствующей помощи просвет гортани сужается больше и больше, оставляя минимум места для прохождения воздуха в легкие. Единственный способ в этом случае спасти малышу жизнь – оперативное вмешательство.
Главный признак патологии, который несет собой самую серьезную опасность, – затрудненное дыхание. Именно поэтому второе название болезни – ложный круп.
Это интересно!
Настоящим (истинным) крупом называется дифтерия. При этой патологии так же, как и при стенозе, происходит отек слизистой гортани. Симптоматика и общие клинические проявления патологий схожи, однако при дифтерии гортанный просвет дополнительно перекрывают фибринозные пленки.
Чем дольше длится приступ асфиксии, тем меньше питания в виде кислорода получает головной мозг. Такое состояние вызывает многочисленное отмирание тканей, приводящее к возникновению очагов некроза.
Следует отметить, что, несмотря на опасность болезни и быстроту ее развития, 1 и 2 стадия патологии отлично поддаются медикаментозной терапии. Главное в этом вопросе – полное излечение от болезни, иначе она перейдет в хроническую форму.
Хронический стеноз гортани – медленно прогрессирующее заболевание, которое приводит к постоянному кислородному голоданию тканей мозга. Более того, эта форма провоцирует частые повторяющиеся приступы, каждый из которых может закончиться крайне плачевно.

Провокаторы болезни
Среди причин, которые вызывают опасный приступ удушья, выделяют 2 группы факторов:
- Инфекционной природы;
- Неинфекционного характера.
Инфекционное развитие патологии провоцируется вирусными микроорганизмами, которые, проникая в дыхательные пути, обосновываются там, размножаясь и отравляя организм продуктами своей жизнедеятельности. Самыми частыми провокаторами состояния сужения гортани являются такие патологии:
- Грипп;
- Аденовирусы;
- Респираторные инфекции;
- Парагрипп;
- Дифтерия;
- Корь;
- Скарлатина;
- Абсцессы органов дыхания.
К причинам не инфекционного характера относят следующие провоцирующие факторы:
- Специфическая аллергическая реакция (на продукты питания, медикаментозные препараты, средства бытовой химии);
- Длительные воспалительные процессы при болезнях горла и пищевода;
- Врожденные патологические нарушения строения трахеи;
- Механическое травмирование, полученное при попадании инородного предмета в область глотки;
- Химические ожоги;
- Опухоли злокачественного или доброкачественного характера в дыхательных путях;
- Процессы гнойных воспалений, которые развиваются в органах, расположенных рядом с гортанью.
- Общая интоксикация организма, которая развилась вследствие почечной недостаточности.
Во время и после перенесенных заболеваний верхних дыхательных путей требуется особый контроль со стороны родителей и медицинского персонала, чтобы исключить развитие ларингита у детей в осложненной форме.
Отметим ряд провоцирующих факторов, которые увеличивают риск развития опасной патологии:
- Недоношенность;
- Инфекционные заболевания, перенесенные до приступа;
- Искусственное вскармливание;
- Вакцинация, которая проводилась в период вирусного инфицирования.
- Анемия;
- Постоянное присутствие малыша в помещении, наполненном табачным дымом.
Это интересно!
Статистические данные свидетельствуют о том, что к сужению слизистой оболочки гортани более склонны мальчики, чем девочки. При этом научно объяснить данный факт медики не могут.
Приступы стеноза могут быть как у взрослых людей, так и детей. Однако малыши до 4 лет являются главными «объектами» опасного недуга в силу анатомического строения органов верхних дыхательных путей:
- Маленькие размеры гортани;
- Мягкость хрящевой ткани;
- Голосовые связки располагаются еще слишком высоко;
- Слизистые оболочки очень нежные;
- В слое, который располагается под слизистыми, находится очень много лимфоидных скоплений, поэтому при инфекционных поражениях он быстро увеличивается в размерах, создавая препятствие для прохождения воздуха.
Это интересно!
Несмотря на то, что до полугода голосовая щель у малышей крайне узкая, стеноз гортани в этом возрасте не встречается.

Специфическая симптоматика
Симптомы и признаки патологии начинаются в виде предвестников к 3 суткам с начала инфекционного заболевания. Среди большого разнообразия индивидуального проявления возможного приступа врачи выделяют 3 симптома, появление которых должно насторожить родителей:
- Голос меняется, становится сиплым;
- Появляется кашель, громкий и «лающий»;
- Дыхание ребенка становится шумным и сиплым.
Эти признаки должны стать сигналом к тому, чтобы малышу была оказана доврачебная помощь, включающая в себя планомерное предотвращение приступа.
Помните!
Если признаки удушья проявились у малыша однажды, риск развития повторного приступа во время инфекционного заболевания возрастает в разы.
Если же первые симптомы будут проигнорированы, приступ обязательно произойдет. При этом временем его возникновения будет ночь или раннее утро. Во сне у малыша не происходит рефлекторного откашливания, поэтому появившийся днем отек начинает стремительно увеличиваться. К тому же именно ночью происходит активизация блуждающего нерва, который усиливает секрецию и спазм мышц бронхов.
При непосредственном возникновении приступа стеноза у ребенка наблюдаются ярко выраженные признаки:
- Крохе сложно вдохнуть воздух;
- Появляется одышка;
- Малыш беспокоен и крайне возбужден;
- Чем больше он двигается, тем хуже себя чувствует;
- Апатия;
- Посинение кожных покровов и губ;
- Непроизвольные акты опорожнения мочевого пузыря и кишечника;
- Судорожные сокращения мышц;
- Прекращение дыхательной деятельности;
- Потеря сознания.
Если приступ вызван механическим раздражением гортани из-за инородного предмета, симптомы развиваются еще быстрее. Пытаясь откашляться и вздохнуть, ребенок делает множество лихорадочных движений, чем еще более усугубляет ситуацию. Заканчивается приступ так же, как и при инфекционном варианте его развития.
При появлении этих признаков, родители должны немедленно вызвать бригаду медицинских работников. Затем быстро и четко малышу должна быть оказана первая помощь при стенозе в домашних условиях.
Проявления форм и степеней тяжести
Формы недуга, так же, как и степень ее тяжести, существенно влияют на принципы неотложной помощи и лечения приступа. Характерные отличия патологии в зависимости от времени ее развития представлены в таблице.
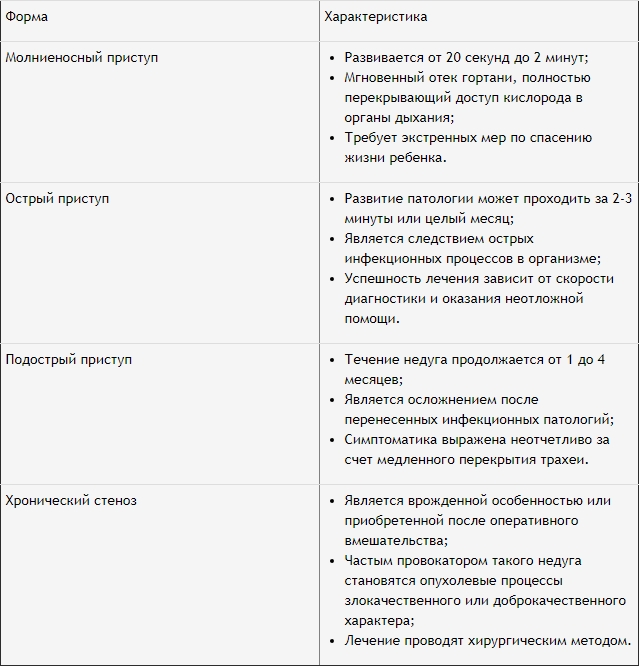
Стеноз гортани классифицируют также по этиологическому развитию. Выделяют следующие подвиды недуга:
- Паралитический. Характеризуется нарушением функционирования нервных импульсов, быстро развивающимся мышечным параличом;
- Рубцовый. После приступа на гортани остается рубец, после возникновения которого орган не может работать в нужном естественном режиме;
- Опухолевый. Вызван злокачественными образованиями, которые способны полностью перекрыть просвет.
Локализация недуга позволяет выделить такие формы приступа:
- Передний;
- Круговой;
- Задний;
- Полный;
- Протяженный.
Проявления стеноза гортани у детей напрямую связано со степенью перекрытия просвета дыхательного органа. Рассмотрим степени недуга и их характерные проявления.

Родителям, впервые столкнувшимся с проявлениями стеноза в любой форме и степени, требуется консультация медицинских работников, которые помогут выработать алгоритм действий в критической ситуации, чтобы предотвратить опасные последствия недуга.
Важность неотложных действий
При стенозе гортани у детей неотложная помощь начинается с вызова медицинских работников: учитывая скорость развития приступа и переход его из оной стадии в другую, доврачебных действий может оказаться недостаточно.
До прибытия профессионалов, выполняйте следующие рекомендации:
- Успокойте кроху, отвлекая от проблемы: чем больше ребенок плачет, тем быстрее закрывается просвет гортани;
- Обеспечьте максимальный приток свежего воздуха в помещении, где находится малыш;
- Померяйте температуру тела. Если ее нет, попарьте крохе ноги, бережно массируя его ступни;
- Давайте ребенку как можно больше пить жидкости, богатой щелочами (молоко, лишенная газов минеральная вода);
- При чрезмерной возбудимости у пациента показано использование успокоительных средств в возрастной дозировке;
- Сделайте ингаляции: тепло успокоит и расслабит мускулатуру трахеи.
Обратите внимание!
При отсутствии специального приспособления для проведения ингаляций медики рекомендуют самостоятельно создать «влажный» эффект. Отнесите кроху ванную комнату и откройте краны с теплой водой. Влажный теплый воздух обязательно облегчит состояние малыша.
Помните, что во время приема напитков детям запрещено предлагать варенье, мед или конфеты, чтобы не спровоцировать аллергический приступ.
Лечебные мероприятия
Особенности лечения определяются врачом после выяснения причины и стадии приступа. Если недуг находится на компенсированной или частично компенсированной стадии, врачи проводят диагностику и назначают лечение в домашних условиях. Во всех остальных случаях показана госпитализация, длительность которой зависит от ответной реакции организма ребенка на проводимую терапию.
Главное направление лечения стеноза – устранение спазматических сокращений мышц и отечности, чтобы стабилизировать дыхательную функцию. Назначения делаются в зависимости от патологии, вызвавшей приступ. Если есть риски осложнения в виде бактериальной инфекции, в курс терапии включают антибиотики. Процессы развития опухоли останавливаются только путем хирургического вмешательства. Инфекционные заболевания устраняют противовирусными средствами.
Не стоит игнорировать даже самые незначительные проявления стеноза гортани у детей: стремительность развития патологии может застать врасплох любого неподготовленного взрослого. Поэтому при любых сомнениях не стоит ждать: немедленно обращайтесь за квалифицированной медицинской помощью.
Источник