Парез гортани мкб 10

Содержание
- Описание
- Причины
- Симптомы
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Парез (паралич) гортани.
Парез (паралич) гортани
Описание
Паралич гортани (парез гортани) – расстройство двигательной функции в виде полного отсутствия произвольных движений вследствие нарушения иннервации соответствующих мышц. Парез гортани – уменьшение силы и (или) амплитуды произвольных движений, обусловленное нарушением иннервации соответствующих мышц; подразумевает временное, до 12 мес, нарушение подвижности одной или обеих половин гортани.
Причины
Паралич гортани – полиэтиологичное заболевание. Оно может быть обусловлено сдавленном иннервирующих её структур или вовлечением нервов в патологический процесс, развивающийся в этих органах, их травматическим повреждением, в том числе при хирургических вмешательствах на шее, грудной клетке или черепе.
Основные причины периферического паралича гортани:
Медицинская травма при операции на шее и грудной клетке.
Сдавление нервного ствола на протяжении за счёт опухолевого или метастатического процесса в области шеи и грудной клетки, дивертикула трахеи или пищевода, гематомы или инфильтрата при травмах и воспалительных процессах, при увеличении размеров сердца и дуги аорты (тетрада Фалло), митральный порок, аневризма аорты, гипертрофия желудочков, дилатация лёгочной артерии).
Неврит воспалительного, токсического или метаболического генеза (вирусный, токсический (отравления барбитуратами, органофосфатами и алкалоидами), гипокальциемический, гипокалиемический, диабетический, тиреотоксический).
Самая частая причина паралича – патология щитовидной железы и медицинская травма при операциях на ней. При первичном вмешательстве частота осложнений составляет 3%, при повторном – 9%; при хирургическом лечении рака щитовидной железы – 5,7%. У 2,1% больных паралич диагностируют на дооперационном этапе.
Симптомы
Паралич гортани характеризуется неподвижностью одной или обеих половин гортани. Нарушение иннервации влечёт за собой серьёзные морфофункциональные изменения – страдают дыхательная, защитная и голосообразовательная функции гортани.
Для параличей центрального генеза характерны нарушения подвижности языка и мягкого нёба, изменения артикуляции.
Основные жалобы при одностороннем параличе гортани:
Придыхательная охриплость различной степени тяжести.
Одышка, усиливающаяся при голосовой нагрузке.
Попёрхивание.
Боль и ощущение инородного тела на поражённой стороне.
При двустороннем параличе гортани на первый план выходит клиническая симптоматика её стеноза.
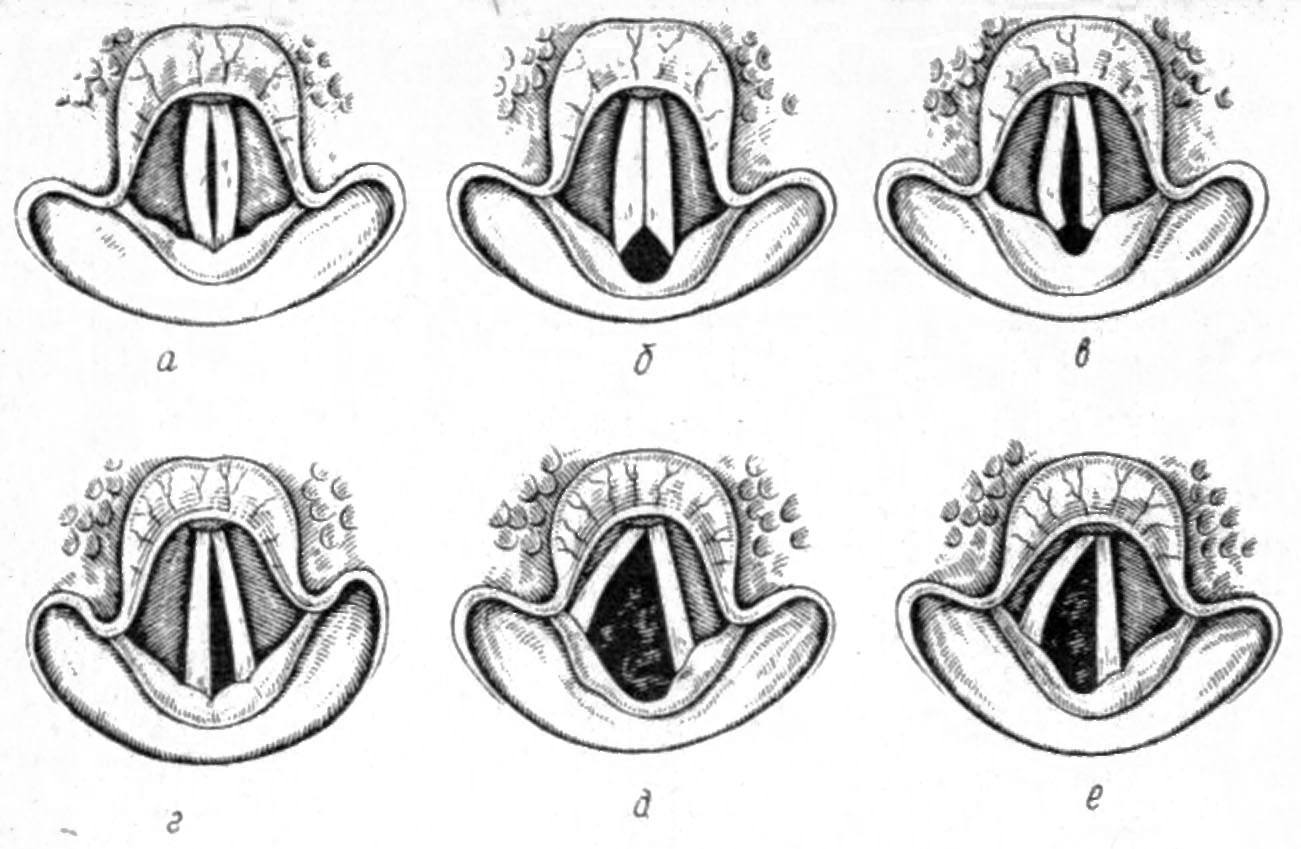
Степень выраженности клинических симптомов и морфофункциональных изменений гортани при параличе зависит от положения парализованной голосовой складки и давности заболевания. Различают медианное, парамедианное, интермедианное и латеральное положение голосовых складок.
В случае одностороннего паралича гортани клиническая картина наиболее яркая при латеральном положении парализованной голосовой складки. При медианном – симптомы могут отсутствовать, и диагноз устанавливают случайно при диспансерном осмотре. Такие параличи гортани составляют 30%. Для двустороннего поражения с латеральной фиксацией голосовых складок характерна афония. Дыхательная недостаточность развивается по типу синдрома гипервентиляции, возможно нарушение разделительной функции гортани, особенно и виде поперхивания жидкой пищей. При двустороннем параличе с парамедианным, интермедианным положением голосовых складок отмечают нарушение дыхательной функции вплоть до стеноза гортани третьей степени, требующей немедленного хирургического лечения. Следует помнить, что при двустороннем поражении дыхательная функция тем хуже, чем лучше голос пациента.
Выраженность клинической симптоматики зависит и от давности заболевания. В первые дни отмечается нарушение разделительной функции гортани, одышка, значительная охриплость, ощущение инородного тела в горле, иногда кашель. В дальнейшем на 4-10 сутки и в более поздние сроки, наступает улучшение за счет частичной компенсации утраченных функций. Однако при отсутствии терапии тяжесть клинических проявлений может со временем усилиться из-за развития атрофических процессов в мышцах гортани, ухудшающих смыкание голосовых складок.
Лечение
Проводят этиопатогенетическую и симптоматическую терапию. Лечение начинают с устранения причины неподвижности половины гортани, например, декомпрессии нерва; дезинтоксикационной и десенсибилизирующей терапии в случае повреждения нервного ствола воспалительного, токсического, инфекционного или травматического характера.
Методы лечения параличей гортани.
Этиопатогенетическое лечение.
Декомпрессия нерва.
Удаление опухоли, рубца, снятие воспаления в зоне повреждения.
Дезинтоксикационная терапия (десенсибилизирующая, противоотёчная и антибиотикотерапия).
Улучшение нервной проводимости и предотвращение нейродистрофических процессов (трифосфаденин, витаминные комплексы, иглорефлексотерапия).
Улучшение синаптической проводимости (неостигмина метилсульфат).
Симуляция регенерации в зоне повреждения (электрофорез и лечебно-медикаментозные блокады неостигмина метилсульфатом, пиридоксином, гидрокортизоном).
Стимуляция нервной и мышечной активности, рефлексогенных зон.
Мобилизация черпаловидного сустава.
Хирургические методы (реиннервация гортани, ларинготрахеопластика).
Симптоматическое лечение.
Электростимуляция нервов и мышц гортани.
Иглорефлексотерапия.
Фонопедия.
Хирургические методы (тиро-, ларингопластика, имплантационная хирургия, трахеостомия).
Цели лечения.
Цель лечения – восстановление подвижности элементов гортани или компенсация утраченных функций (дыхания, глотания и голоса).
Показания к госпитализации.
Помимо тех случаев, когда планируется хирургическое лечение, желательно госпитализировать пациента на ранних сроках заболевания для проведения курса восстановительной и стимулирующей терапии.
Немедикаментозное лечение.
Эффективно применение физиотерапевтического лечения – электрофореза с неостигмина метилсульфатом на гортань, злектростимуляции мышц гортани.
Используют наружные методы непосредственное воздействие на мышцы гортани и нервные стволы, электростимуляцию рефлексогенных зон диадинамическими токами, эндоларингеальную злектростимуляцию мышц гальваническим и фарадическим током, а также противовоспалительную терапию.
Большое значение имеет проведение дыхательной гимнастики и фонопелии. Последнюю применяют на всех этапах лечения и на любых сроках заболевании, при любой этиологии.
Медикаментозное лечение.
Таким образом, при нейрогенном параличе голосовой складки независимо от этиологии заболевания немедленно начинают лечение, направленное на стимуляцию регенерации нервов на поражённой стороне, а также перекрёстную и остаточную иннервацию гортани. Применяют лекарственные средства, улучшающие нервную, синаптическую проводимость и микроциркуляцию, замедляющие нейродистрофические процессы в мышцах.
Хирургическое лечение.
Методы хирургического лечения одностороннего паралича гортани:
Реиннеррвация гортани.
Тиреопластика.
Имплантационная хирургия.
Хирургическую реиннервацию гортани осуществляют путём нейро-, мио-, нервно-мышечной пластики. Большое разнообразие клинических проявлений паралича гортани, зависимость результатов вмешательства от давности денернации, степени атрофии внутренних мышц гортани, наличия сопутствующей патологии черпаловидного хряща, разнообразных индивидуальных особенностей регенерации нервных волокон, присутствия сиикинезий и плохо прогнозируемое извращение иннервации гортани с формированием рубцов в зоне операции ограничивают применение методики в клинической практике.
Из четырёх типов тиропластики при параличе гортани применяют первый (медиальное смещение голосовой складки) и второй (латеральное смещение голосовой складки). При тиропластике первого типа, помимо медиализации гол огивой складки, черпаловидный хрящ смещают латерально и фиксируют швами при помощи окна в пластинке щитовидного хряща. Преимущество данного метода возможность изменения положения голосовой складки не только в горизонтальной, но и в вертикальной плоскости. Применение такой техники ограничено при фиксации черпаловидного хряща и атрофии мышц на стороне паралича.
Наиболее распространённый метод медиализации голосовой складки при одностороннем параличе гортани – имплантационная хирургия. Эффективность ее зависит от свойств имплантируемого материала и способа его введения. Имплантат должен обладать хорошей толерантностью к абсорбции, тонкой дисперсностью, обеспечивающей лёгкое введение; иметь гипоаллергенный состав, не вызывал выраженной продуктивной тканевой реакции и не обладать канцерогенными свойствами. В качестве имплантанта применяют тефлон, коллаген, аутожир и другие способы инъекции материала в парализованную голосовую складку под наркозом при прямой микроларингоскопии, под местной анестезией, эндоларингеально и чрескожно. Г,Ф. Иванченко (1955) разработал метод эндоларингеальной фрагментарной тефлон-коллагенпластики: в глубокие слои вводят тефлоновую пасту, которая составляет основу для последующей пластики наружных слоев.
Среди осложнении имплантационной хирургии отмечают:
Острый отек гортани.
Формирование гранулемы.
Миграция тефлоновой пасты в мягкие ткани шеи и щитовидную железу.
Дальнейшее ведение.
Лечение паралича гортани этапное, последовательное. Помимо медикаментозного, физиотерапевтического и хирургического лечения, пациентам показаны длительные занятии с фонопедом, цель которых – формирование правильного фонационного дыхания и голосоведения, коррекция нарушения разделительной функции гортани. Больных с двусторонним параличом необходимо наблюдать с периодичностью осмотров 1 раз в 3 или 6 мес в зависимости от клиники дыхательной недостаточности.
Пациентам с параличом гортани показана консультация фониатра для определения возможностей реабилитации утраченных функций гортани, восстановления голоса и дыхания в возможно ранние сроки.
Срок нетрудоспособности – 21 день. При двустороннем параличе гортани трудоспособность пациентов резко ограничена. При одностороннем (в случае голосовой профессии) – возможно ограничение трудоспособности. Однако при восстановлении голосовой функции эти ограничения могут быть сняты.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Парезы гортани.
Парезы гортани
Описание
Парезы гортани. Уменьшение двигательной активности мышц гортани, приводящее к нарушению голосообразования и дыхательной функции. Парезы гортани могут быть связаны с патологией гортанных мышц, поражением иннервирующих их нервов или функциональными нарушениями в коре головного мозга. Клинически парезы гортани проявляются слабостью, охриплостью или осиплостью голоса, иногда полной афонией; различной степенью затруднения дыхания вплоть до асфиксии. Диагностика парезов гортани основывается на ларингоскопии, КТ и рентгенографии гортани, бакпосеве мазка из зева, электромиографии, исследовании фонации, по показаниям проводится обследование органов грудной полости, щитовидной железы и головного мозга. Лечение парезов гортани в основном сводится к устранению вызвавшей их причины и восстановлению голосовой функции.
Дополнительные факты
Гортань представляет собой участок верхних дыхательных путей между глоткой и трахеей, выполняющий дыхательную и голосообразующую функцию. В гортани поперечно натянуты голосовые связки, щель между которыми носит название голосовой. Голосообразование (фонация) осуществляется за счет колебаний голосовых связок при прохождении воздуха через голосовую щель. С другой стороны, слишком плотное смыкание голосовых связок препятствует поступлению воздуха в дыхательные пути и приводит к нарушениям дыхательной функции гортани. Сужение и расширение голосовой щели, а также степень натяжения голосовых связок регулируются внутренними мышцами гортани. Работа мышечного аппарата гортани осуществляется благодаря нервным импульсам, поступающим по ветвям блуждающего нерва из центральной нервной системы (кора и ствол головного мозга). При возникновении нарушений на любом участке этой взаимосвязанной системы, от мышц до коры головного мозга, развиваются парезы гортани.
Парезы гортани могут наблюдаться у лиц обоих полов и любого возраста. Множественность причин, приводящих к появлению парезов гортани, обуславливает большой перечень клинических дисциплин, которые занимаются диагностикой и лечением данной патологии. Это отоларингология, неврология, нейрохирургия, эндокринология, пульмонология, кардиология, торакальная хирургия, психология и психиатрия.

Парезы гортани
Классификация
Парезы гортани классифицируют в зависимости от их этиологии. Выделяют:
• Миопатические парезы гортани — возникают в результате патологических изменений в самих мышцах гортани.
• Нейропатические парезы гортани — развиваются при поражении любого участка нервного аппарата, обеспечивающего иннервацию мышц гортани. При патологии блуждающего нерва или его ветвей, иннервирующих гортань, говорят о периферическом парезе гортани. При повреждении ядра блуждающего нерва в стволе головного мозга — о бульбарном парезе. При нарушениях на уровне соответствующих проводящих путей и участков коры головного мозга — о корковом парезе гортани.
• Функциональные парезы гортани — обусловлены нарушениями в работе коры головного мозга с возникновением дисбаланса процессов торможения и возбуждения.
Парезы гортани могут быть одно- и двусторонними. Функциональные и корковые парезы гортани всегда имеют двусторонний характер.
Причины
Парезы гортани являются полиэтиологической патологией и часто развиваются на фоне других заболеваний. Так, парезы гортани могут наблюдаться при воспалительных заболеваниях гортани (ларингит, ларинготрахеит), инфекциях (ОРВИ, грипп, туберкулез, сыпной и брюшной тиф, вторичный и третичный сифилис, ботулизм, полиомиелит), миастении, полимиозите, черепно-мозговой травме, сирингомиелии, опухолях и сосудистых нарушениях (атеросклероз, геморрагический инсульт, ишемический инсульт) головного мозга, травмах гортани.
Развитие парезов гортани может быть связано с повреждением ветвей блуждающего нерва — возвратных нервов, подходящих к гортани из грудной полости и на своем пути контактирующих с сердцем, дугой аорты, легкими, средостением, щитовидной железой и пищеводом. К патологическим изменениям этих органов, в результате которых может происходить сдавление или повреждение возвратного нерва, относятся: аневризма аорты, перикардит, плеврит, опухоли и увеличение лифоузлов средостения, дивертикулы и опухоли пищевода, рак пищевода, шейный лимфаденит, рак щитовидной железы и ее заболевания, протекающие с образованием зоба (аутоиммунный тиреоидит, йододефицитные заболевания, диффузный токсический зоб).
Парезы гортани могут быть спровоцированы повышенной голосовой нагрузкой и вдыханием во время разговора холодного, запыленного или задымленного воздуха, что часто связано с профессиональной деятельностью у актеров, певцов, преподавателей, строевых командиров. Функциональные парезы гортани возникают как результат стресса и сильного психо-эмоционального переживания. Они могут развиваться на фоне психопатии, истерии и неврастении, вегето-сосудистой дистонии.
Симптомы
Клиническая картина парезов гортани складывается из нарушений голоса (дисфонии) и нарушений дыхания. Основными ее проявлениями являются: снижение звучности голоса, которое в редких случаях может доходить до полной афонии (отсутствия голоса); шепотная речь, потеря индивидуальной окраски (тембра) голоса; охриплость, дребезжание или осиплость голоса; утомляемость при голосовой нагрузке. Нарушения дыхания при парезах гортани связаны с затруднением поступления воздуха в дыхательные пути из-за сужения голосовой щели и могут быть выражены в различной степени, вплоть до асфиксии. В других случаях нарушения дыхания вызваны необходимостью совершения форсированного выдоха для осуществления фонации. В зависимости от вида пареза гортани его клинические проявления имеют некоторые особенности.
Миопатический парез гортани характеризуется двусторонним поражением. Он может проявляться нарушениями фонации (при парезе мышц-аддукторов гортани) или дыхательными нарушениями в виде асфиксии (при парезе мышц-расширителей гортани).
Нейропатический парез гортани часто бывает односторонним и отличается постепенным развитием слабости вначале в мышце, расширяющей голосовую щель, а затем и в аддукторах гортани. При этом через несколько месяцев заболевания происходит восстановление фонации за счет компенсаторного усиленного приведения голосовой связки на здоровой стороне. Двусторонний нейропатический парез гортани грозит асфиксией в первые 1-2 дня заболевания.
Функциональный парез гортани обычно наблюдается у лиц с лабильной нервной системой после перенесенной психо-эмоциональной нагрузки или респираторного заболевания. Для этого вида парезов гортани характерен приходящий характер нарушений фонации с достаточной звучностью голоса во время плача, кашля и смеха; наличие выраженных субъективных ощущений (першение, щекотание, скрежет, боль и пр. ) в области глотки и гортани; невротический характер сопутствующих жалоб пациента: головная боль, раздражительность, утомляемость, нарушение сна, неуравновешенность, тревожность.
Ассоциированные симптомы: Кашель. Осиплость голоса. Раздражительность.
Диагностика
При диагностике парезов гортани зачастую требуется участие нескольких специалистов: отоларинголога, психоневролога, невролога, нейрохирурга, торакального хирурга, пульмонолога, эндокринолога, психиатра, фониатора. Важное значение имеет сбор анамнеза, который может выявить основное заболевание, на фоне которого возник парез гортани, и склонность пациента к психогенным реакциям. Немаловажное значение имеет указание на перенесенные оперативные вмешательства на органах грудной клетки или щитовидной железе, в результате которых мог быть поврежден возвратный нерв.
Обследование пациентов с парезами гортани начинают с ларингоскопии, в ходе которой оценивают положение голосовых связок, расстояние между ними, состояние слизистой гортани, наличие воспалительных изменений или кровоизлияний. Также проводится рентгенография и МСКТ гортани. Оценка сократительной способности мышц гортани и нейро-мышечной передачи производится при помощи электромиографии и электронейрографии. Исследование голосовой функции при парезах гортани включает: определение времени максимальной фонации, стробоскопию, фонетографию, электроглоттографию.
При подозрении на периферический парез гортани дополнительно проводят КТ и обзорную рентгенографию органов грудной клетки, УЗИ щитовидной железы, УЗИ сердца, КТ средостения, рентгенографию пищевода. Для исключения центрального (бульбарного или коркового) паралича гортани выполняют МРТ и КТ головного мозга, а также спиральную КТ. Отсутствие каких-либо морфологических изменений при проведении всестороннего обследования пациента говорит о наличие функционального пареза гортани. Для подтверждения последнего проводится психологическое тестирование пациента и его осмотр психиатром.
Дифференциальная диагностика
Дифференцировать парезы гортани необходимо с крупом (дифтерией и ложным крупом), подвывихом или артритом черпало-перстневидного сустава, врожденным стридором.
Лечение
Терапия парезов гортани напрямую зависит от их этиологии и заключается в первую очередь в устранении основного заболевания, явившегося причиной пареза. Лечение парезов гортани может проводиться как медикаментозно, так и хирургически.
К медикаментозным методам относятся: курс антибиотикотерапии или противовирусной терапии при инфекционно-воспалительной этиологии пареза гортани; нейропротекторы и витамины группы В при неврите возвратного нерва; биогенные стимуляторы и стимуляторы мышечной активности (неостигмин, алоэ, АТФ) при миопатическом характере пареза гортани; психотропные средства (нейролептики, антидепрессанты, седативные, транквилизаторы) при функциональном парезе гортани; сосудистые препараты и ноотропы при последствиях черепно-мозговой травмы или инсульта.
Из хирургических методов при парезах гортани по показаниям применяются: операция по натяжению голосовых связок, удаление дивертикулов и опухолей пищевода, удаление новообразований средостения, тиреоидэктомия или резекция щитовидной железы и пр. В неотложном порядке при развитии асфиксии производится трахеотомия и трахеостомия.
Физиотерапевтические методы лечения востребованы при любом виде пареза гортани. При нейропатическом и миопатическом парезах гортани применяются электростимуляция, лекарственный электрофорез, магнитотерапия, микроволновая терапия, ДДТ, при функциональном парезе гортани — массаж, водолечение, рефлексотерапия, электросон. При функциональном характере паралича также показана рациональная психотерапия.
В начальном периоде парезов гортани пациенту рекомендовано избегать голосовой нагрузки, соблюдать режим труда и отдыха. В период выздоровления для восстановления голосовой функции проводятся фонопедические занятия, включающие выработку навыков правильной фонации и фонационного дыхания, повышение работоспособности голосового аппарата. При необходимости пациент также посещает вокальные занятия.
Прогноз
Прогноз пареза гортани зависит от его вида. При устранении этиологического фактора пареза и своевременно проведенном лечении обычно наблюдается полное восстановление голосовой функции, однако вокальные данные голоса часто оказываются безвозвратно утраченными. В случае функционального пареза может произойти внезапное самопроизвольное выздоровление пациента. Длительно существующий парез гортани приводит к необратимым атрофическим изменениям гортанных мышц с развитием стойких нарушений фонации.
Профилактика
Профилактикой парезов гортани является нормирование голосовой нагрузки; избегание переохлаждение гортани и длительного пребывания в запыленных помещениях; своевременное и адекватное лечение воспалительных заболеваний верхних дыхательных путей, инфекционных заболеваний, неврозов, заболеваний органов грудной клетки и щитовидной железы; соблюдение операционных техник при вмешательствах на щитовидной железе.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник