От чего может появиться рвота
Рвота – это рефлекторное извержение через рот содержимого желудка, а иногда и двенадцатиперстной кишки.

Рвотный рефлекс является довольно сложным – в нем участвуют различные группы мышц. Управляется он рвотным центром, расположенным в стволе головного мозга. По своей природе рвота – это механизм, с помощью которого организм защищается от отравления. В норме рвота – это реакция на попадание в желудочно-кишечный тракт токсичных веществ или просто того, что невозможно переварить – например, слишком жирной пищи. Поэтому после приступа рвоты человек часто чувствует облегчение: организм очистился.
Однако интоксикация, вызвавшая рвоту, может иметь внутренний источник, то есть быть следствием какой-либо патологии или заболевания. Также возможно, что раздражение нервной системы, приводящее к рвотным спазмам, вообще не связано с состоянием желудка. Это заставляет воспринимать рвоту как весьма серьезный, и даже грозный симптом. Приступ рвоты – это практически всегда достаточный повод, чтобы обратиться к врачу. При повторяющихся приступах к врачу надо обращаться обязательно!
Причины рвоты
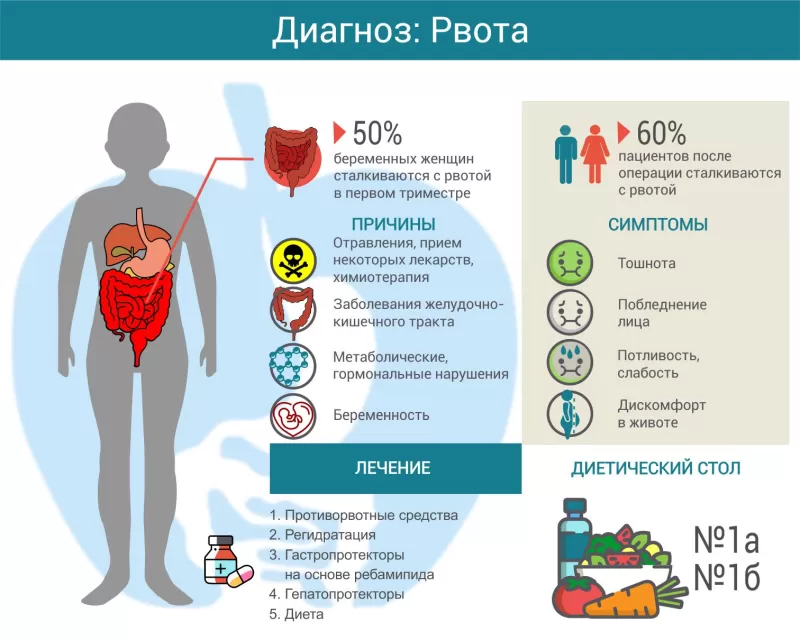
В большинстве случаев рвота обусловлена раздражением рецепторов желудка или, говоря медицинским языком, имеет висцеральное происхождение. Причиной чаще всего являются острые или хронические заболевания самого желудка (острое пищевое отравление, гастрит, язва желудка, пищевая аллергия). Также рецепторы желудка могут реагировать и на заболевания других органов – желчного пузыря, матки, сердца (рвота входит в комплекс возможных симптомов инфаркта миокарда).
Рвота может также иметь центральное происхождение, то есть вызываться патологиями центральной нервной системы (головного мозга), такими как менингит, энцефалит, травмы и опухоли головного мозга. Довольно часто рвота наблюдается при мигрени. Проблемы внутреннего уха также могут приводить к рвоте (в этом случае рвота может наблюдаться на фоне головокружения). При чрезмерном раздражении рецепторов внутреннего уха (при укачивании) вырвать может даже здорового человека, особенно при нетренированности вестибулярного аппарата. Иногда рвота обусловлена эмоциональным расстройством (стрессом) или представляет собой реакцию на то, что вызывает предельное отвращение (условнорефлекторная рвота).
Раздражение рвотного центра может быть вызвана токсическими веществами, переносимыми током крови (гематогенно-токсическая рвота). Токсические вещества могут попасть в организм извне (например, хлор или угарный газ – при вдыхании), а могут вырабатываться в самом организме – в результате нарушенной функции печени или почек.
Рвота и другие симптомы
Обычно рвоте предшествует тошнота, ведь, по сути, рвота есть разрешение тошноты, ее логическое завершение. То, что тошнота перешла в рвоту, свидетельствует о тяжести патологического процесса. Рвотные спазмы могут наблюдаться на фоне повышенной температуры, сопровождаться поносом. В рвотных массах помимо остатков пищи, желудочного сока и слизи может присутствовать желчь, кровь, гной.
Многократная, периодически повторяющаяся и неукротимая рвота изнуряет и обезвоживает организм, приводит к нарушению минерального обмена и кислотно-щелочного равновесия.
Понос и рвота
Рвота и температура
Когда рвота пугает
Любой приступ рвоты – опыт весьма неприятный. Даже если с разрешением приступа человек испытывает облегчение, сама рвота воспринимается как событие экстраординарное, которого в норме быть не должно. Потрясение организма, бытовые и социальные неудобства, – всё это делает рвоту процессом иного порядка по сравнению с другими рефлекторными действиями, вроде кашля или чихания. Мы всегда остро реагируем на рвоту (не оставляем ее без внимания), и это правильно.
Однако в некоторых случаях рвота нас тревожит особенно сильно. Такова рвота желчью, рвота с кровью. Родителей беспокоят случаи рвоты у ребенка. Довольно часто наблюдается рвота при беременности, обращая на себя усиленное внимание.
Об этих случаях стоит сказать отдельно:
Рвота желчью
Рвота с кровью
Рвота при беременности
Рвота у ребёнка
Что делать при рвоте

Поскольку приступ рвоты может быть у каждого, полезно знать, как можно предотвратить рвоту, что делать во время и сразу после приступа и в каких случаях обязательно надо обращаться к врачу.
Предвестником рвоты является тошнота. Если вас тошнит, попробуйте открыть окно (увеличить приток кислорода), выпить немного подслащенной жидкости (это успокоит желудок), принять сидячее или лежачее положение (физическая активность усиливает тошноту и рвоту). Можно рассосать таблетку валидола. Если вас укачивает в дороге, возьмите с собой и рассасывайте в пути леденцы. Это поможет предотвратить рвоту.
Что делать во время приступа рвоты
Во время приступа важно исключить попадание рвотных масс в дыхательные пути. Больной во время рвоты ни в коем случае не должен лежать на спине. Не оставляйте без присмотра маленьких детей, если у них может быть рвота. Пожилому или ослабленному человеку необходимо помочь повернуться на бок, головой к краю кровати, поставить перед ним таз.
Что делать после приступа рвоты
После приступа надо промыть рот холодной водой. Если больной сам этого сделать не может, надо смочить кусок марли в содовом растворе и протереть ему рот.
Сразу после приступа можно выпить лишь несколько глотков воды, и то, если в рвотных массах не было крови. Попить как следует можно лишь через 2 часа, а есть – лишь через 6-8 часов после приступа. Пища должна быть диетической, щадящей; лучше всего – каша на воде, рис, нежирный суп.
При повторяющихся приступах рвоты возможно обезвоживание организма. Поэтому необходимо пить специальный раствор, восстанавливающий водно-электролитный и кислотно-щелочной баланс.
Когда при рвоте необходимо обратиться к врачу?
Рвота – во многих случаях признак того, что организм испытывает серьезные проблемы и нуждается в очищении, а значит, скорее всего, и в лечении. Если болезнь сопровождается рвотой, это обычно свидетельствует о том, что болезнь протекает достаточно тяжело.
Если приступ рвоты был разовым и есть основания считать, что он вызван перееданием, укачиванием, алкогольным отравлением или стрессом, прямой необходимости обращаться к врачу нет. Во всех остальных случаях консультация врача необходима. Особенно, если приступы повторяются на протяжении двух дней и более, а также при наличии сахарного диабета или других хронических заболеваний.
Иногда при рвоте требуется неотложная помощь. Надо вызывать «скорую», если:
- рвота сопровождается постоянной или сильной болью в животе;
- наблюдаются неоднократные приступы рвоты после травмы головы;
- вместе с рвотой наблюдается обезвоживание, сухость во рту, учащение мочеиспускания;
- при ухудшении умственной и функциональной активности у пожилых людей;
- в рвотных массах присутствует кровь (например, примеси в виде «кофейной гущи»).
К какому врачу обращаться при рвоте?
С жалобами на тошноту и рвоту обращаются, как правило, к гастроэнтерологу или врачу общей практики (терапевту, семейному врачу или педиатру). В случае тошноты и рвоты при беременности надо обращаться к гинекологу.
Источник
Рвота – это неспецифический симптом, который может иметь множество причин: от заболеваний желудочно-кишечного тракта до менингита. Некоторые физиологические состояния, например, беременность, изначально сопровождаются рвотой. В каждом конкретном случае необходима консультация врача и тщательная диагностика для выяснения причины такого состояния. От этого будет зависеть дальнейшая тактика лечения и прогноз.
Рвота представляет собой рефлекторный акт с непроизвольным выбросом желудочного содержимого через рот (редко через нос). Она обусловлена увеличением тонуса сфинктера в пилорическом отделе желудка, расслаблением его дна и кардиального жома пищевода. Одновременно происходит сокращение мышц живота с увеличением давления в брюшной полости.
Рвотный акт контролируется специфическим центром в стволе головного мозга (в области ретикулярной формации). Эта зона имеет густую сеть капилляров, но при этом лишена эффективного гематоэнцефалического барьера. Поэтому рвотный центр возбуждается различными химическими веществами или продуктами метаболизма, содержащимися в крови и ликворе. Механическое раздражение рвотного центра вызывают рядом расположенная опухоль, гематома, воспалительный процесс.
К стволу головного мозга направляются афферентные (чувствительные) нервные волокна от желудочно-кишечного тракта, глотки, вестибулярного аппарата. Таким образом, любые заболевания этих органов способны провоцировать рвоту.
Причины
Рвота возникает при очень разных патологиях и состояниях. Причины можно подразделить на следующие подгруппы:
- заболевания желудочно-кишечного тракта;
- болезни центральной нервной системы;
- метаболические и гормональные нарушения;
- психические расстройства;
- отравления, прием некоторых лекарств, химиотерапия;
- предшествующая операция;
- сильная боль, стресс.
Наиболее распространенные причины связаны с заболеваниями внутренних органов: инфекции желудочно-кишечного тракта, вызванные бактериями или вирусами, гастрит, язва или эрозии желудка, механическая обструкция (кишечная непроходимость), колика, аппендицит. Воспалительный процесс в органах ЖКТ (панкреатит, холецистит, гепатит) – еще одна частая причина рвоты. Нередко этот неприятный симптом возникает как побочный эффект от приёма лекарств: цитостатиков, антибиотиков или анальгетиков.
Черепно-мозговые травмы, воспаление или опухоль головного мозга провоцируют так называемую центральную рвоту. Она также возникает из-за патологии вестибулярного аппарата.
Изменение уровня гормонов вызывает рвоту у беременных. Сильные эмоции, такие как испуг, отвращение, стресс, провоцируют рвотный рефлекс вследствие активации вегетативной нервной системы. Особенно часто это бывает у детей. При пищевой зависимости (булимия) рвоту провоцируют сами больные.
Симптомы
Обычно акт рвоты протекает в три фазы:
- предизвержение;
- рвотные позывы;
- постизвержение.
В первой фазе появляются вегетативные и соматические предвестники. Возникает тошнота, ощущение комка в горле, слюнотечение, дискомфорт в эпигастрии, потливость, побледнение лица.
После извержения рвотных масс большинство людей испытывает облегчение. Иногда сохраняется небольшая тошнота, слабость, головокружение.
Важно обращать внимание на состав, цвет и характер рвотных масс. Их внешний вид часто помогает предположительно установить диагноз:
- С примесью свежей крови: кровотечение из пищевода при варикозном расширении вен на фоне цирроза;
- Цвета кофейной гущи: из-за воздействия кислого желудочного содержимого на кровь, при язве или опухоли желудка, часто сочетается с черным стулом (мелена);
- С желчью: при заболеваниях желчного пузыря, желчнокаменной болезни.
- С неприятным запахом из-за бактериального разложения: при окклюзии кишечника, наличии свища.
Кроме того, время появления рвоты указывает на причину ее возникновения:
- По утрам: при беременности, почечной недостаточности, после чрезмерного употребления алкоголя накануне;
- Во время еды или сразу же после: при булимии, анорексии, остром гастрите, отравлениях;
- От одного до нескольких часов после еды: при язве желудка, сужении пилорического отдела (стеноз привратника);
- Вне зависимости от приема пищи: заболевания головного мозга, повышение внутричерепного давления, мигрень.
Диагностика

Врачу нужно подробно рассказать, после чего возникает рвота, как часто и чем сопровождается
Фото: shutterstock.com
Если есть подозрение, что рвота связана с каким-либо заболеванием, необходимо обязательно обратиться за медицинской помощью. На приеме у врача следует подробно описать характер рвотных масс, когда возникают симптомы, чем сопровождаются (боль в животе, головокружение, головная боль, жидкий стул и пр.).
После осмотра, включающего пальпацию живота, по показаниям назначают дополнительные методы исследования:
- общий и биохимический анализ крови, анализ мочи;
- фиброгастродуоденоскопию;
- ультразвуковое исследование органов брюшной полости;
- рентгенологическое обследование органов ЖКТ;
- компьютерную или магнитно-резонансную томографию.
Если рвота связана с заболеваниями желудка и пищевода, то наиболее часто назначают фиброгастродуоденоскопию.
Лечение
Тактика лечения рвоты во многом зависит от ее этиологии. Поэтому, прежде всего, предполагается терапия основного заболевания. Например, рвотные массы с кровью или кофейной гущей свидетельствуют о желудочно-кишечном кровотечении, что требует неотложной госпитализации и операции. А вот тошнота и рвота у беременных не требует специальной терапии.
Непосредственно для купирования рвоты применяют следующие симптоматические лекарства:
- Антагонисты серотонина: Ондансетрон, Трописетрон;
- Холинолитики: Метоклопрамид, Атропин;
- Антигистаминные средства: Прометазин, Гидроксицин;
- Бутирофеноны: Домперидон, Дроперидол.
Для экстренной помощи, особенно в амбулаторной практике, часто используют Ондансетрон и Метоклопрамид. Они быстро устраняют неприятный симптом, иногда достаточно одной дозы препарата.
Параллельно назначают медикаменты для лечения основного заболевания. Например, гастропротекторы (Ребагит) при эрозиях и других повреждениях слизистой ЖКТ, гепатопротекторы (Урсосан), антибиотики при бактериальной инфекции.
В случае, если рвота не вызвана каким-либо заболеванием (беременность, морская болезнь), устранить ее помогут несложные рекомендации:
- Питаться нужно легкоусвояемой пищей (чай, сухарики, приготовленные на пару овощи), особенно если предполагается длительное путешествие. Лучше на время исключить «тяжелые» продукты с высоким содержанием жира, специи, алкоголь, кофе, сырые овощи;
- Пить достаточно жидкости, не менее двух-трех литров в день;
- Имбирь. Это проверенное средство от тошноты и рвоты. Можно пожевать кусочек свежего корня или приготовить имбирный чай;
- Горькие травы. Помогают корень горечавки, полынь, цветки дягиля. Их заваривают как чай вместе с успокаивающими растениями: мелиссой, ромашкой, фенхелем. Эффективен при рвоте и тошноте чай из смеси 20 г полыни, 40 г цветов ромашки и лимонного бальзама (1-2 капли).
- Полезна методика с ромашковым чаем. Выпить натощак полстакана ромашкового чая и полежать на спине 10 минут. Затем опять выпить полстакана и полежать на левой стороне. Повторить в положении на правом боку.
Предотвратить рвоту из-за укачивания помогают специальные таблетки: Драмина, Коккулин, Аэрон, Бонин и др. Обычно их принимают перед поездкой.
Прогноз и профилактика
Если рвота вызвана не заболеванием, а физиологическими причинами, то она проходит самостоятельно и не требует специфического лечения. При патологиях внутренних органов, центральной нервной системы прогноз зависит от этиологии.
Обычно рвотные позывы удается купировать с помощью симптоматических средств. Также важна адекватная регидратация, особенно у детей. У них неукротимая рвота быстро приводит к обезвоживанию, нарушению водно-электролитного баланса, шоку.
Профилактика заключается в соблюдении правил личной гигиены и контроле за качеством продуктов. Детям показана антиротавирусная вакцина. Предотвратить заболевания внутренних органов помогут здоровый образ жизни, правильное питание и обоснованное применение любых лекарственных средств.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник
Из статьи вы узнаете может ли тошнить при заражении коронавирусом, причины появления рвоты при инфицировании, особенности терапии и профилактики.

Можно ли назвать подташнивание первым симптомом коронавирусной инфекции?
Да. Расстройство кишечника при коронавирусе может быть первым, а иногда и единственным симптомом заболевания. Появляется чувство подташнивания за несколько дней до основных симптомов заражения. На такое недомогание не обращают внимания, пока приступы не трансформируются в неукротимую рвоту. Все зависит от общего состояния здоровья человека, работы пищеварительного тракта, заразности самого микроба.
Тошнота при Ковид-19 может появиться позднее, вместе с температурой или даже в период восстановления после перенесенной инфекции. Обострение любой соматической патологии системы пищеварения приводит к осложнениям.
Читайте также: особенности температуры тела при заражении Ковид
Как коронавирус влияет на пищеварительный тракт
Коронавирусная инфекция вызывает сильную интоксикацию организма. Пищеварительный тракт – одна из любимых мишеней коронавируса. Почти половина пациентов отмечает диарею, полное отсутствие аппетита, тошноту, абдоминальные боли при COVID-19.
Читайте также: на какой день появляется диарея при заражении коронавирусом?
Откуда берется Ковид вирус в кишечнике
Коронавирус проникает в ЖКТ через эпителиальные клетки. У кишечной слизистой есть аутентичные коронавирусу рецепторы ACE2, которых больше всего в тонком кишечнике. Потому энтерит – самая частая форма кишечных расстройств при коронавирусной инфекции. Чаще всего поражение кишечника случается у детей и молодых людей. Причин несколько:
- схожесть с возбудителем атипичной пневмонии, который напрямую связан с ангиотензинпревращающим ферментом 2, контролирующем работу пищеварительной трубки и сердца;
- способность провоцировать воспаление в кишечной стенке;
- влияние на состав микрофлоры кишечника;
- связь микробиома ЖКТ с легкими – кишечно-легочная ось.
Этот вирус очень контактный, люди – его переносчики. Важно не давать слизистым носоглотки пересыхать при первых признаках коронавирусной инфекции, полоскать солевыми растворами, Мирамистином, пить как можно больше воды. Таким образом, вирус смоется в ЖКТ, где погибнет под действием кислоты, а остатки выведутся наружу. Несколько небольших глотков воды каждые четверть часа – отличная профилактика укоренения коронавируса в эпителии.
Если пить мало жидкости, вирус через дыхательные пути попадет в легкие, что опасно для организма.
Особенности коронавирусной инфекции у детей
У грудничков коронавирус имеет небольшой инкубационный период, но протекает легко. Основным признаком заболевания являются колики в результате дисбиоза. У ребенка быстро поднимается температура, краснеет задняя стенка горла, он чихает. Но спустя 2-3 дня все симптомы бесследно исчезают, малыш выздоравливает.
Особенностью детского коронавируса является отсутствие проблем с дыханием. У детей постарше – бессимптомность. Главная опасность состоит именно в этом: дети являются переносчиком вируса, распространителями инфекции. Ребенок кажется здоровым, а у его бабушки или дедушки – опасная для жизни пневмония. Бессимптомное течение для подростков менее характерно.
Лечение и профилактика
При подтверждении диагноза кишечного коронавируса нужен полупостельный режим и полная самоизоляция: отдельное помещение, посуда, полотенца. Питание – щадящее: паровые кашки, омлет, тефтели, обильнее питье.
Рекомендованы энтеросорбенты: Смекта, Фильтрум, Полисорб, ферменты: Креон, Фестал, Панзинорм. При рвоте – разово Церукал, при кишечных спазмах – Но-Шпа. При присоединении респираторных симптомов – противовирусная терапия: Ремдесивир, Калетра, Интерферон. Детям достаточно Регидрона, подкисленной водички.
Предупредить коронавирус можно соблюдением правил личной гигиены, тщательной обработкой продуктов, ограничением контактов с окружающими, ношением маски, перчаток.
Людмила Жаворонкова
Высшее медицинское образование. 30 лет рабочего стажа в практической медицине. Подробнее об авторе
Последнее обновление: 1 октября, 2020
Источник