Оказание первой помощи при рвоте при желудочном кровотечении
Желудочно-кишечные кровотечения. Неотложная помощь при желудочко-кишечных кровотечениях.Причины желудочно-кишечных кровотечений многочисленны и разнообразны. Анамнез заболевания: возраст, какие лекарственные средства и продукты питания принимал (аспирин, НПВП, препараты железа, активированный уголь, шпинат). Наиболее частые причины желудочно-кишечных кровотечений
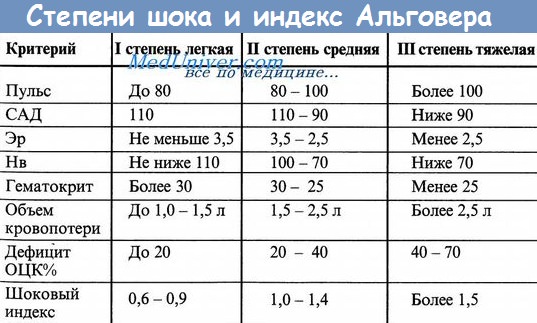
Рвотные массы и стул: количество, цвет (кофейной гущи для верхнего отдела ЖКТ), состав. Стул – цвет (черный – мелена, каштанового оттенка – гематохез, ярко красная кровь). Важным признаком желудочного кровотечения (наряду с общими симптомами острого малокровия является кровавая рвота. Кровавая рвота наступает обычно не сразу после начала кровотечения, а лишь при переполнении желудка кровью. При Листанном желудочном кровотечении выделение крови сопровождается рвотными движениями; в излившейся крови, как правило обнаруживаются остатки пищи; выделившаяся кровь обычно темного цвета (иногда темно-бурого), со сгустками. Однако при обильных кровотечениях кровь может быть и алого цвета, так как не успевает подвергнуться действию желудочного сока. Помимо рвоты, при желудочном кровотечении появляется (обычно на 2 сутки) черный стул, жидкий, кашицеобразный; клейкие испражнения со зловонным запахом. Дополнительные методы обследования при желудочко-кишечных кровотечениях.Пальцевое ректальное исследование – опухоль прямой кишки, геморрой, осложненный кровотечением, анальная трещина. В случае гематохезии проводят проктосигмоидо- или колоноскопию. ФГДС наиболее чувствительное и специфичное исследование для определения источника кровотечения из верхнего отдела ЖКТ; оно выявляет очевидный или потенциальный источник кровотечения более чем в 80% случаев. Критерии степени тяжести кровотечения Неотложные меры при кровотечениях из органов ЖКТОбщая гемостатическая консервативная терапия. Средства, обладающие гемостатическим и ангиопротективными свойствами: Остальные мероприятия по ведению и лечению этой группы больных находится в компетенции хирургов. Учебное видео – шоковый индекс Альговера, степени кровопотери и анемииСкачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь. – Также рекомендуем “Кровь в моче – гематурия. Неотложная помощь при кровотечениях.” Оглавление темы “Неотложная помощь и тактика в терапии.”: |
Источник
Состояние, при котором у человека отмечается вытекание крови из поражённых кровеносных сосудов слизистой кишечника и желудка, называется желудочно-кишечным кровотечением. Почему возникает такая патология?
Наиболее часто поражение сосудистой системы указанных органов – это результат прогрессирующего развития целого ряда заболеваний.
Многие заболевания, к сожалению, проходят бессимптомно пока не начнутся серьезные осложнения. Кровотечение может развиваться как осложнение некоторых патологий, например, цирроза печени. Если не применить к пострадавшему адекватное медицинское вмешательство, объём кровопотери в таком случае может достигать 1-2 литров – смертельное количество, учитывая, что гибель может наступить уже после 1-1,5 потерянных литров.
Общая характеристика патологии, причины её формирования
Желудочно-кишечное кровотечение – состояние, которое в гастроэнтерологии считается одним из наиболее часто встречающихся, наряду с гастритом, панкреатитом, аппендицитом.
Источник кровотечения может локализоваться в любом отделе желудочно-кишечного тракта, поэтому для удобства медики делят их на верхние (из верхних отделов пищеварительных органов, а именно пищевода, желудка и двенадцатиперстной кишки), и нижние кровотечения (из тонкого и толстого кишечника, прямой кишки), причём первый тип встречается в 80-90% всех случаев. Кроме того, кровотечения могут быть язвенными и неязвенными, хроническими и острыми, однократными и рецидивирующими.
Чаще всего патология затрагивает мужчин, а также людей в возрасте старше 45-50 лет. У женщин и молодых людей поражение такого типа определяется реже. Примерно 9% всех людей, поступающих в медицинские учреждения для госпитализации, попадают туда именно по причине кровотечений из пищеварительных путей.
Что касается причин развития кровотечений, ими являются разнообразные заболевания внутренних органов, сосудистой системы, бактериальные поражения, и многие другие. Всего таких причин насчитывается более сотни. Все этиологические предпосылки появления патологии делятся на несколько групп.
К первой относятся болезни желудочно-кишечного тракта. Вторая представлена сосудистыми повреждениями. Отдельной группой указывается портальная гипертензия. Ещё одну группу причин желудочно-кишечных кровотечений составляют болезни крови.
Деление кровотечений на язвенные и неязвенные как раз относится к первой группе. Из них наиболее часто встречаются такие:
- язва желудка и двенадцатиперстной кишки;
- эзофагит в хронической форме;
- рефлюкс-эзофагит;
- неспецифический язвенный колит.
На развитие язвенных заболеваний, а, следовательно, кровотечений, влияют стрессы, длительный приём некоторых типов медикаментов, проблемы в работе эндокринной системы.
Неязвенные кровотечения из слизистой кишечника и желудка могут быть спровоцированы эрозиями, дивертикулёзом, анальными трещинами и геморроем, диафрагмальной грыжей, доброкачественными и злокачественными опухолями в желудочно-кишечном тракте, паразитарными поражениями, воспалительными процессами, некоторыми инфекционными заболеваниями.
Кровотечения также могут вызывать такие сосудистые нарушения:
- атеросклероз;
- системная красная волчанка;
- геморрагический васкулит;
- узелковый периартериит;
- варикозное расширение вен.
Что касается портальной гипертензии, она является одним из опаснейших осложнений цирроза печени, гепатитов, тромбоза печёночной и воротной вен.
Болезни крови, которые относятся к причинам развития желудочно-кишечных кровотечений:
- острые и хронические лейкозы;
- апластическая анемия;
- гемофилия;
- болезнь Виллебранда.
Симптоматика: как распознать наличие патологии
Любая первая помощь – доврачебная или медицинская – не может оказываться больному, пока у него не установлено наличие конкретных симптомов патологии, не определена степень поражения и уровень её угрозы для жизни.
Общая симптоматика кишечно-желудочных кровотечений представлена такими проявлениями:
- слабостью, сильным головокружением;
- повышенным потоотделением;
- потемнением в глазах;
- охлаждением конечностей;
- побледнением кожных и слизистых покровов.
Однако характерным признаком, который позволяет идентифицировать именно конкретный вид кровотечения, является примесь крови в каловых массах, а также в рвоте. При этом, кровь в стуле может присутствовать в изменённом или неизменённом виде.
Типы желудочно-кишечных кровотечений по их тяжести
В зависимости от того, насколько сильно развилась патология, и насколько она угрожает жизни поражённого, в медицине выделяют четыре степени или стадии ЖКТ-кровотечения:
- первую, когда больной чувствует себя удовлетворительно и находится в сознании, у него наблюдается падение артериального давления не ниже 100 мм. рт. столба, а уровень эритроцитов и гемоглобина пока в норме;
- вторую, которая характеризуется среднетяжёлым состоянием: у поражённого бледнеет кожа, повышается пульс, его бросает в холодный пот, давление падает до значения “80”, а гемоглобин снижается в два раза;
- третью: тяжёлое состояние, при котором у больного появляется отёк лица, заторможенность, гемоглобин колеблется на уровне 25% от нормы;
- четвёртую: в этом случае больной впадает в кому и может не выйти из неё.
Правила оказания первой помощи
При первых признаках, которые позволяют заподозрить наличие желудочно-кишечного кровотечения, необходимо как можно быстрее обеспечить транспортировку человеку в медицинское учреждение, либо вызвать “скорую помощь”.
До того, как прибудут медики, необходимо обеспечить ему оказание доврачебной первой помощи по такому алгоритму: больного укладывают на спину, чуть приподняв ноги. Ему показан полный покой, резкие движения, ходьба и вертикальное положение тела запрещены.
Диагностика кровотечения в домашних условиях, а особенно его локализации, достаточно затруднена. Однако если есть подозрения конкретного расположения повреждённых сосудов, на это место нужно уложить холодный компресс, например, мешок со льдом или бутылку с холодной водой. Холод необходимо прикладывать дозировано – по 15-20 минут, после чего делать перерыв на 2-3 минуты, иначе может начаться обморожение.
Больному можно дать не более 2 чайных ложек 10-процентного раствора хлорида кальция или две размельчённые таблетки Дицинона. Запрещается давать пить и есть, ставить клизму, промывать желудок, принимать слабительные средства, оставлять больного в одиночестве, отказываться от врачебной помощи, надеясь, что кровотечение самопроизвольно остановится. Если поражённый теряет сознание, его можно привести в чувство, используя нашатырный спирт. Пока человек находится в бессознательном состоянии, за его пульсом и дыханием необходимо внимательно следить.
Первая медицинская помощь заключается в назначении общей гемостатической консервативной терапии. Больному показан строгий постельный режим. Приём пищи и воды запрещён, на живот укладывается пузырь со льдом, чтобы вызвать сужение сосудов.
В качестве первичной терапии, поражённому предписываются средства с ангиопротективными и гемостатическими свойствами. Дицинон в виде 12,5-процентного раствора вводится внутривенно в количестве 2-4 миллилитров. Далее, через каждые 6 часов вводится по 2 миллилитра вещества. Также препарат может вводится в виде капельниц, внутривенно, посредством добавления его к растворам, предназначенным для инфузий.
Каждые 4 часа внутривенно вводят эпсилон-аминокапроновую кислоту в 5-процентном растворе по 100 миллиграмм, пяти- или десятипроцентный раствор аскорбиновой кислоты в количестве 1-2 миллилитра, 10-процентный раствор кальция хлорида (не более 50-60 миллилитров в сутки), однопроцентный раствор викасола по 1-2 миллилитрам.
Ещё одно направление неотложного лечения – введение Н2-блокаторов ранитидина внутривенно, не более 50 миллиграмм 3-4 раза в сутки, фамотидина по 2 раза в сутки в количестве 20 миллиграмм. Также больному назначают омепрозол (ингибитор протонной помпы) – по 40 миллиграмм раз-два в сутки.
На этом медикаментозное лечение завершается, и остальные мероприятия остаются в компетенции хирурга.
Кровотечения из желудка и кишечника – опасные состояния, которые могут развиваться на фоне самых различных заболеваний и патологий. Наличие кровотечения у больного может быть хроническим, и в течение долгого времени подрывать его здоровье, или острым, когда за короткий промежуток времени человек может потерять большие объёмы крови и погибнуть. Первая помощь при желудочно-кишечных кровотечениях направлена, прежде всего, на стабилизацию состояния человека.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Извозчикова Нина Владиславовна
Специальность: инфекционист, гастроэнтеролог, пульмонолог.
Общий стаж: 35 лет.
Образование: 1975-1982, 1ММИ, сан-гиг, высшая квалификация, врач-инфекционист.
Ученая степень: врач высшей категории, кандидат медицинских наук.
Повышение квалификации:
- Инфекционные болезни.
- Паразитарные заболевания.
- Неотложные состояния.
- ВИЧ.
Источник
Наиболее
достоверными клиническими признаками
желудочно-кишечного кровотечения
выступают гематемезис (лат. «haematemesis» –
кровавая рвота) и мелена (греч. «melanos» –
тёмный, чёрный) чёрный дёгтеобразный
жидковатый стул.
Однако
в зависимости от локализации источника
кровотечения кал может иметь разнообразную
окраску – от чёрного дёгтеобразного до
алого. У больного с желудочно-кишечным
кровотечением могут появиться слабость,
головокружение, шум в ушах, одышка,
обморочное состояние, резкая бледность
кожи и слизистых оболочек, частый,
слабого наполнения пульс, снижение АД.
Уход за больным с желудочно-кишечным кровотечением
Вызвав
врача, медсестра должна уложить больного
в постель (при падении АД приподнимают
ножной конец кровати). Больной с
желудочно-кишечным кровотечением должен
соблюдать строгий постельный режим.
Ему следует запретить разговаривать и
курить. Больному не дают ни еды, ни питья.
На область живота можно положить пузырь
со льдом. Медсестра должна вызвать
лаборанта для определения гематокрита
и содержания гемоглобина в крови,
направить кал и рвотные массы для
исследования на наличие в них крови,
приготовить набор для определения
группы крови и резус-фактора. Необходимо
наблюдать за общим состоянием больного,
его сознанием, цветом кожных покровов,
контролировать пульс и АД каждые 30 мин.
При появлении рвоты медсестра должна
предотвратить аспирацию, контролировать
объём кровопотери. По назначению врача
парентерально вводят кровоостанавливающие
средства.
Не
менее важен уход за больным в последующие
после кровотечения дни. Больной должен
соблюдать строгий постельный режим в
течение 3-5 сут. На 24-48 ч ему назначают
голод – запрещают приём пищи, а также
жидкости. Затем дают жидкую, слегка
подогретую или холодную пищу – молоко,
желе, яичный белок и др. Медсестра должна
сама поить и кормить больного, следить
за выполнением им всех назначений врача.
При геморроидальном кровотечении
необходимо бороться с запором.
Определение водного баланса
Следует
помнить, что отеки (сердечные, почечные)
на начальных стадиях заболевания могут
быть скрытыми. В этих случаях задержка
жидкости в организме проявляется быстрым
увеличением массы тела и уменьшением
выделения мочи. Поэтому важно у таких
больных ежедневно определять количество
выделенной мочи (суточный диурез),
сопоставляя его с количеством выпитой
и введенной парентерально жидкости
(водный баланс).
Существует
2 основных метода определения водного
баланса:
1.Метод
взвешивания.
Ежедневно измеряют массу тела больного
при помощи медицинских весов. Эту
процедуру следует выполнять всегда в
одних и тех же (стандартных) условиях:
утром, натощак, после опорожнения
кишечника и мочевого пузыря, больной
должен быть в одной и той же одежде. По
изменению массы тела в течение
определенного времени судят о водном
балансе;
2. Метод, основанный на сопоставлении суточного диуреза и потребленной жидкости.
Цели:
выявление скрытых отёков, определение
количества выделенной за сутки мочи,
оценка адекватности терапии, в первую
очередь мочегонной (диуретической).
Оснащение:
медицинские весы, чистая сухая 2-3-литровая
банка, два градуированных сосуда, лист
учёта водного баланса, температурный
лист.
Порядок
действий:
1.
Накануне предупредить больного о
предстоящей процедуре и правилах
сбора мочи, дать ему подробную информацию
о порядке записей в листе учёта водного
баланса.
2.
В 6 ч утра разбудить пациента, чтобы он
помочился самостоятельно в унитаз, либо
выпустить ему мочу катетером; эту порцию
мочи не учитывают.
3.
Все последующие порции мочи до 6 ч утра
следующего дня включительно пациент
должен собирать в банку.
4.
В течение дня больной или медсестра
ведут учёт введённой в организм
жидкости в миллилитрах, включая выпитую
(в том числе первые блюда – 75% жидкости,
овощи и фрукты – 100% жидкости) и введённую
парентерально.
5.
С помощью градуированного сосуда
подсчитать количество выделенной за
сутки мочи.
6.
Данные измерений занести в специальную
графу температурного листа, или отдельный
лист учета баланса жидкости и веса
(таблица 4).
Соседние файлы в папке 3 курс ЛФ
- #
- #
Источник