Неразвитая гортань у ребенка

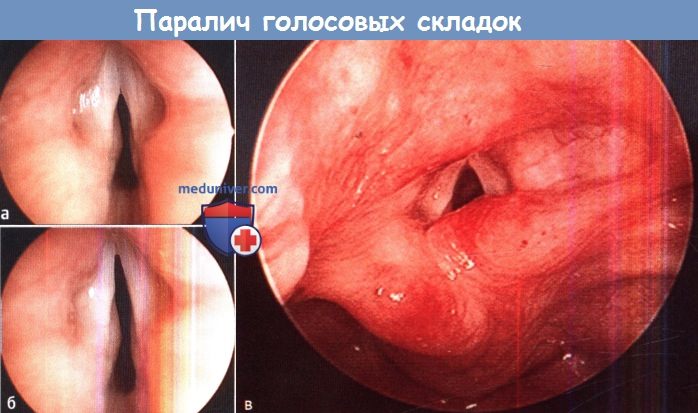
Причины, частота, диагностика и лечение паралича голосовых складок у ребенкаа) Причины. Паралич голосовых складок является неврологическим расстройством, которое может быть врожденным или приобретенным, одно- или двухсторонним. Он является второй по частоте встречаемости причиной стридора у новорожденных. Приобретенный паралич может возникать в результате целого ряда заболеваний, какие-то из них чаще вызывают односторонний паралич, какие-то двухсторонний. У детей причиной приобретенного паралича голосовых складок чаще всего являются травмы, в том числе родовая травма, хирургические вмешательства, тупые или проникающие ранения. К другим причинам относятся инфекционные и воспалительные заболевания, например, болезнь Лайма, синдром Гийена-Барре (инфекционный полиневрит), другие бактериальные и вирусные заболевания. Врожденный паралич чаще всего развивается либо в результате поражения центральной нервной системы, либо при наличии мальформаций со стороны сердечно-сосудистой системы. Врожденный паралич голосовых складок может являться частью множества генетических синдромов. б) Механизмы развития паралича голосовых складок у детей. Истинный паралич голосовых складок может быть вызван прямым повреждением периферических нервов или центральной нервной системы (включая непрямую травму, например, при растяжении), воспалением, инфекцией, аномалиями развития ЦНС или блуждающих нервов. Подобно всем остальным нервам, повреждение блуждающего и возвратных гортанных нервов может привести к их полной (паралич) или частичной (парез) двигательной и чувствительной дисфункции. Из-за своих анатомических особенностей (прохождение в гортань через грудную клетку), возвратный гортанный нерв уязвим для самых различных травм, в том числе травм от растяжения. Патогенез врожденного паралича голосовых складок обычно напрямую вытекает из его этиологии. Наиболее частой причинной мальформацией ЦНС является мальформация Арнольда-Киари, которая характеризуется гидроцефалией, возможным миеломенингоцеле, смещением мозжечка и среднего мозга в большое затылочное отверстие. В результате блуждающие нервы утягиваются книзу и испытывают на себе повышенное давление окружающих структур, что ведет к дисфункции возвратных гортанных нервов и, соответственно, параличу голосовых складок (чаще двустороннему). Повреждать блуждающий нерв, от его ядра до терминальных ветвей, могут и другие заболевания и мальформации ЦНС. Вызывать сдавление возвратных гортанных нервов могут также различные аномалии органов средостения и крупных кровеносных сосудов. Открытый артериальный (боталлов) проток является одной из самых частых причин одностороннего паралича голосовых складок, особенно левостороннего. Этот проток чаще встречается у недоношенных детей, лечение хирургическое. Недиагностированный односторонний паралич может возникать до проведения оперативного лечения. Поражение ствола мозга или самого блуждающего нерва инфекционным или воспалительным процессом также может приводить к параличу голосовых складок. Обычно после стихания воспалительного процесса отмечается восстановление подвижности голосовых складок. Но в некоторых случаях нарушение подвижности может стать постоянным. Во многих случаях паралича голосовых складок не удается найти какой-либо конкретной причины. В таких случаях паралич называется идиопатическим.
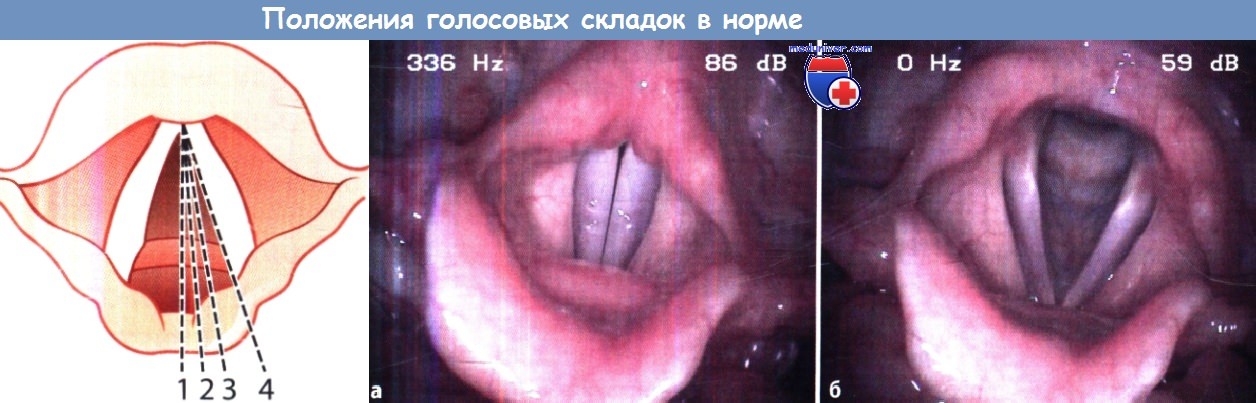
в) Течение, осложнения, прогноз паралича голосовых складок у ребенка. Приводить к одно- или двухстороннему параличу голосовых складок может большое число различных заболеваний. Течение и прогноз зависят от причины паралича. В случае врожденного идиопатического пареза прогноз зависит от выраженности симптомов. Для прогноза особенно важна выраженность стеноза дыхательных путей и/или аспирации. При двустороннем параличе голосовые складки обычно сомкнуты, из-за этого сильнее выражены симптомы обструкции дыхательных путей. При ее персистировании возможно появление симптомов дыхательной недостаточности. Риск аспирации меньше. Односторонний же паралич чаще сопровождается аспирацией, которая не возникает лишь в том случае, если голосовая связка с противоположной стороны оказывается способной к гипераддукции (т.е. замкнуть голосую щель, достав до паретичной голосовой складки). Если парез голосовых складок не сопровождается угрожающими жизни стенозом или аспирацией, прогноз обычно относительно благоприятный, даже при идиопатических парезах обычно отмечается частичное или полное восстановление функции нерва. Иногда данный процесс восстановления длится несколько лет. На момент постановки диагноза паралича голосовых складок, как одно-, так и двустороннего, не существует какого-либо способа заранее предсказать степень восстановления возвратных гортанных нервов, особенно у очень маленьких детей. В случае симптомов легкой и средней тяжести большинство врачей прибегает к тактике динамического наблюдения, надеясь на самостоятельное восстановление функции нервов с течением времени. г) Симптомы и клиника паралича голосовых складок у детей. Односторонний паралич чаще всего проявляется охриплостью голоса или плача, стридором, аспирацией и поперхиваниями при кормлении. Стридор при односторонних параличах обычно выражен слабо, иногда вообще отсутствует; самым частым поводом для обращения к врачу в таких случаях бывает охриплость. Кашель или затруднения дыхания во время питания обычно являются проявлениями защитных реакций организма в ответ на аспирацию. Они встречаются как при врожденных, так и при приобретенных односторонних параличах. Клиническая картина двусторонних параличей абсолютно другая. Охриплость обычно не развивается, плач громкий. Двусторонние параличи характеризуются наличием громкого стридора при плаче или при возбуждении, а также другими признаками дыхательной недостаточности (западение межреберных промежутков, цианоз, падение сатурации кислорода). При двусторонних параличах голосовые складки находятся в медианном положении, за счет чего они способны смыкаться и производить достаточно громкие звуки. Но из-за нарушения функции мышц-абдукторов голосовых складок, ширина голосовой щели оказывается недостаточной для нормального дыхания. Выраженность симптомов обструкции зависит от ширины голосовой щели, также обструкция усугубляется с возрастанием частоты дыхания. Аспирация встречается реже, чем при односторонних параличах, т.к. узкая голосовая щель препятствует попаданию слюны и пищи в дыхательные пути. е) Диагностика. У маленьких детей поставить диагноз бывает затруднительно. После быстрой оценки общего состояния пациента собирается медицинский анамнез. Уточняется наличие любых аномалий развития сердца или нервной системы, генетических синдромов, наличие в прошлом оперативных вмешательств по их поводу. Также следует выяснить, болел ли ребенок тяжелыми воспалительными или инфекционными заболеваниями. При осмотре ребенка особое внимание уделяется наличию стридора, его характеристикам, времени возникновения, влиянию положения тела на его выраженность. Оценивается степень дыхательной недостаточности и обструкции дыхательных путей. Помочь в постановке диагноза могут сведения о связи нарушений дыхания с приемом пищи, а также наличие задержки в наборе массы тела. Эти сведения обязательно уточняют у родителей. Последовательность осмотра такая же, как и для всех детей с нарушением дыхания. Проводится полный осмотр органов головы и шеи, особое внимание уделяется полости рта, ротоглотке и шее. Для определения наличия стридора проводится аускультация грудной клетки и шеи. При наличии стридора определяются его временные характеристики, отношение к дыхательному циклу, частота, характер. Отмечается наличие любых шумов в сердце. Диагноз паралича голосовых складок ставится при осмотре гортани и голосовых складок у пациента со спонтанным дыханием. При подозрении на паралич обычно выполняется фиброларингоскопия через полость носа или полость рта с предварительной местной анестезией. Выполнять фиброларингоскопию можно как в амбулаторных условиях, так и у постели больного. Осматриваются все структуры гортани, оценивается форма надгортанника и других надголосовых образований, истинные и ложные голосовые складки, их подвижность при дыхании и глотании. При осмотре голосовых складок обращается внимание на состояние их поверхности, форму, их положение относительно друг друга и средней линии, наличие отечности или дополнительных образований, движения на вдохе (абдукция) и на выдохе. Кроме того, движение голосовых складок инициируют глотание и кашель (бессознательное смыкание истинных голосовых складок). У пациентов, находящихся в стабильном состоянии, фиброларингоскопия проводится до тех пор, пока не будут в полном объеме оценены как абдукция, так и аддукция голосовых складок.
Сложнее поставить диагноз, если пациент интубирован, находится в тяжелом состоянии или не может спокойно переносить осмотр. При стабилизации состояния таким пациентом показана микроларингоскопия или бронхоскопия в условиях операционной или ОРИТ. Пациенту с тяжелым стридором и стенозом дыхательных путей при наличии цианоза, падения сатурации кислорода или прогрессировании обструкции выполняется интубация трахеи. Если интубация проводится в условиях ОРИТ, у постели больного должны находиться аппарат для подачи кислорода, интубационные трубки необходимого диаметра и аппарат для проведения реанимационных мероприятий. В операционной микроларингоскопия обычно проводится под легкой седацией, которая достигается внутривенным или ингаляционным введением наркозных препаратов. Хирург и анестезиолог обязаны координировать свои действия друг с другом. Как только пациент достигает состояния, в котором становится возможным установка ларингоскопа, гортань орошается 2% раствором лидокаина. Применение местного анестетика позволяет снизить дозу наркозного препарата и сохранить спонтанное дыхание. Гортань осматривается с увеличением О-градусным эндоскопом, оцениваются спонтанные движения голосовых складок, их связь с фазами дыхательного цикла. Объем движений голосовых складок зависит от глубины общей анестезии. Иногда полностью оценить их подвижность возможно только через несколько минут после погружения пациента в наркоз. Дополнительный кислород поставляется через порт для аспиратора в ларингоскопе, либо через укороченную интубационную трубку, установленную в гортаноглотку. После полной оценки состояния голосовых складок О-градусный эндоскоп проводится дистальнее, осматривается подскладочное пространство, трахея, главные бронхи. На этом осмотр дыхательных путей завершается. Если подвижность одной или обеих голосовых складок нарушена, необходимо пропальпировать черпаловидные хрящи для того, чтобы оценить степень мобильности перстнечерпаловидных суставов. В редких случаях у детей встречается фиксация перстнечерпаловидных суставов. Для определения причины паралича голосовых складок полезными могут оказаться лучевые методы диагностики. Рентгенография органов грудной клетки и шеи в прямой и боковой проекциях способна определить некоторые состояния и мальформации, сопровождающиеся нарушением подвижности голосовых складок. Рентгенография грудной клетки в прямой проекции особенно полезна при наличии в анамнезе оперативного вмешательства по поводу открытого артериального протока, когда на снимке в средостении слева четко визуализируется хирургическая клипса. Модифицированное исследование с барием обычно проводится в условиях рентгенологического отделения под контролем профпатолога или специалиста по речи. С его помощью можно оценить наличие аспирации, степень выраженности в зависимости от консистенции пищи. Также с его помощью можно предположить, какие техники коррекции аспирации будут эффективны у конкретного пациента. КТ и МРТ не дают какой-либо ценной информации о состоянии голосовых складок, но с их помощью возможно оценить наличие сопутствующих заболеваний.
ж) Лечение. Лечение паралича голосовых складок зависит от причины заболевания. При врожденном параличе (одно-или двухстороннем) рекомендуемое лечение зависит от тяжести симптомов. Если нет признаков обструкции дыхательных путей, цианоза, апноэ или аспирации, возможно динамическое наблюдение за пациентом в надежде на спонтанное восстановление. При тяжелой дыхательной недостаточности обычно показано проведение микроларингоскопии и бронхоскопии (если они еще не были выполнены), оценивается наличие других сопутствующих заболеваний гортани, которые требуют медицинского вмешательства (например, ларингомаляция у пациента с односторонним параличом, возникшим после операции по поводу открытого артериального протока). В подобных случаях часто приходится прибегать к трахеотомии, особенно при двустороннем поражении. Около 50% пациентов с двусторонним параличом для обеспечения нормального дыхания необходимо выполнение трахеотомии, при одностороннем параличе она требуется лишь в 10% случаев. Особую группу пациентов составляют дети с мальформацией Арнольда-Киари, у которых двусторонний парез отмечается примерно в 50% случаев. Гидроцефалия при данном синдроме обычно бывает выраженной настолько, что сдавление блуждающих нервов приводит к двустороннему нарушению подвижности голосовых складок. Экстренные мероприятия по устранению гидроцефалии (вентрикулоперитонеальное шунтирование) обычно способствуют восстановлению возвратных гортанных нервов. При рецидиве двустороннего пареза у пациентов с мальформацией Арнольда-Киари всегда следует заподозрить нарастание внутричерепного давления. Обычно после его нормализации восстанавливается и подвижность голосовых складок. При полном приобретенном параличе голосовых складок или при сохраняющемся врожденном параличе возможно использование нескольких методов лечения. Обычно из-за опасений, касающихся роста гортани и формирования голоса, они редко применяются в дошкольном возрасте. Возможными хирургическими методами восстановления голоса и/или дыхания являются аритеноидэктомия (частичное или полное удаление черпаловидного хряща и задней части голосовой складки), аддукция черпаловидного хряща (его фиксация в латерализованном положении), инъекция постоянных или временных наполнителей в голосовые складки (для медиализации голосовой складки), тиропластика. Методики выполнения данных операций аналогичны таковым у взрослых, возможны небольшие отличия, связанные с использованием общей анестезии. з) Осложнения консервативного и хирургического лечения паралича голосовых складок у детей. Осложнения обычно связаны со стенозом дыхательных путей, апноэ, цианозом и аспирацией, которые встречаются у многих пациентов с параличом голосовых складок любой этиологии. Осложнения трахеостомии обычно связаны с реакцией на общую анестезию, смещением трахеотрубки до заживления стомы, развитием пневмоторакса. К счастью, в хорошо оборудованных и укомплектованных детских больницах данные осложнения встречаются редко. Поздние осложнения трахеотомии также встречаются редко. К ним относятся закупорка трубки корками, формирование грануляций трахеи возле дистального конца трубки или возле самой стомы, спонтанная декануляция (выпадение трубки). Обычно предотвратить данные осложнения помогают медицинские сестры, выполняющие наблюдение за пациентами на дому. Необходимость найти верный баланс между дыхательной и голосообразующей функцией часто затрудняет выбор метода лечения. Перед проведением процедур, целью которых является декануляция, больного всегда следует предупреждать о возможных изменениях голоса. Желательно, чтобы дети старшего возраста сами принимали участие в таких обсуждениях, самостоятельно взвешивая для себя важность нормального дыхания и голоса. и) Ключевые моменты: – Также рекомендуем “Причины, частота, диагностика и лечение папиллом дыхательных путей у ребенка” Оглавление темы “Болезни губы, неба, гортани у детей”:
|
Источник
Аномалии развития гортани – структурные, морфологические, биохимические и другие патологии гортани, формирующиеся вследствие нарушения внутриутробной закладки органа. Проявляются затрудненным дыханием, стридором и аспирацией частиц пищи при наличии сообщения с пищеводом. Аномалии развития гортани диагностируются клинически, с помощью ларингоскопии и рентгенографии с контрастированием. Лечение чаще хирургическое. Проводится временная трахеостомия с последующей ларинготрахеопластикой, удалением кист, закрытием свищей и т. д. Консервативная терапия включает полноценное питание и респираторную поддержку.
Общие сведения
Аномалии развития гортани встречаются редко, в структуре пороков органов дыхательной системы основная доля патологий приходится на легкие и бронхи. Точная статистика отсутствует, поскольку проведенные исследования дают разрозненные сведения, а диагностика при отсутствии клинических проявлений часто является запоздалой. Заболевания имеют высокую значимость в педиатрии в связи с отсутствием четко разработанной схемы терапии, а также важностью гортани как проводника воздуха в нижележащие отделы дыхательной системы. Особенностью терапии аномалий развития гортани является длительная трахеостомия, повышающая риск инфицирования. В настоящее время методы оперативного лечения продолжают совершенствоваться.

Аномалии развития гортани
Причины и классификация аномалий развития гортани
Аномалии развития гортани формируются внутриутробно. В первом триместре беременности (примерно с 6 по 10 неделю) происходит закладка и дифференцировка органов бронхолегочной системы, в том числе гортани. Если в этот период на плод воздействуют различные повреждающие факторы, развитие органа нарушается и либо останавливается, либо идет по неправильному пути. Тератогенным воздействием обладают наркотические вещества, некоторые лекарственные препараты, бактериальные и вирусные инфекции. Аномалии развития гортани также могут быть проявлением хромосомных синдромов.
Существует множество пороков и принципов их деления, но большинство практикующих педиатров используют классификацию, в которой все аномалии развития гортани подразделяются на органные, тканевые, врожденные опухоли (гамартомы) и нейрогенные пороки развития. К органным относятся аномалии, связанные с хрящевой структурой гортани. Тканевые пороки развития представляют собой патологии эпителия и соединительнотканной части органа. Врожденные опухоли являются одним из вариантов неправильной закладки гортани, а нейрогенные пороки развития включают все параличи органа.
Симптомы аномалий развития гортани
Наиболее частый клинический признак – нарушение дыхания (диспноэ), причиной которого становится хронический стеноз гортани. Сужение просвета встречается при гипоплазии гортани, дисплазии хрящей, особенно перстневидного, который является основой органа. Также к стенозу приводят мембраны, локализующиеся чаще в межскладковом отделе, и кисты, обычно формирующиеся со стороны глотки. Одним из проявлений стеноза является шумное дыхание – стридор. Может наблюдаться на вдохе, выдохе или одновременно в обе фазы. Атрезия гортани и другие грубые аномалии приводят к невозможности осуществления дыхания с самого рождения.
Ларинготрахеопищеводные свищи сопровождаются сложностями с энтеральным кормлением вплоть до его невозможности. Причиной становится попадание пищи через просвет свища из пищевода в гортань. Для ларингомаляции характерно недоразвитие хрящей гортани к моменту рождения, однако, в отличие от гипоплазии, в данном случае развитие продолжается и обычно заканчивается к возрасту 12-18 месяцев. В течение этого времени порок проявляется инспираторным стридором и редко требует оперативного лечения. Аномалии развития гортани в структуре хромосомных синдромов всегда сочетаются с иными пороками (как дыхательной системы, так и других органов).
Диагностика и лечение аномалий развития гортани
При затруднении самостоятельного дыхания и необходимости интубации проводится прямая ларингоскопия ребенку. Именно так обнаруживается большинство аномалий развития гортани. Ларингопищеводные свищи выявляются таким же образом. Дополнительно осуществляется рентгенологическое исследование пищевода с контрастированием. Семейный анамнез также позволяет педиатру заподозрить наличие порока. В этом случае возможно генетическое исследование. Мембраны гортани небольшого размера могут обнаруживаться случайно при проведении интубационного наркоза по другим показаниям.
Консервативная терапия представлена респираторной поддержкой (при необходимости) и полноценной диетой для стимуляции роста хрящей гортани при гипоплазии и ларингомаляции. Ребенок должен находиться в увлажненном помещении с быстрым доступом к кислороду. При выраженном нарушении дыхания проводится хирургическое лечение аномалий развития гортани. Кисты чаще удаляются эндоскопическим путем при помощи углекислотного лазера. Наложение трахеостомы является временной операцией, цель которой – обеспечение адекватной оксигенации. Альтернативой может быть ларинготрахеопластика, последняя также выполняется при органных пороках. При наличии выраженных деформаций хрящевой структуры органа показана имплантация искусственных хрящей.
Прогноз и профилактика аномалий развития гортани
Прогноз определяется тяжестью порока, наличием сочетанных аномалий развития и другими факторами. Грубые аномалии развития гортани, такие как атрезия, часто приводят к летальному исходу. Длительная трахеостомия повышает риск развития вторичной инфекции, а частое сочетание с другими пороками увеличивает вероятность неблагоприятного исхода. В то же время доказано, что хирургическое вмешательство на хрящах гортани в дальнейшем не приводит к их отставанию в росте, поэтому в настоящее время операции на гортани проводятся с большим успехом, нежели 10-20 лет назад. Профилактика заключается в исключении тератогенных факторов, планировании беременности, особенно при наличии пороков развития в семейном анамнезе.
Аномалии развития гортани – лечение в Москве
Источник