Неотложная помощь у детей при инородном теле гортани
Попадание в гортань инородного тела чревато развитием удушья и смертельным исходом. Чаще всего такие ситуации возникают в детском возрасте, но и не меньше от подобного патологического состояния страдают пожилые люди. В зависимости от формы и размеров инородного предмета может быть разное течение заболевания и возникновение осложнений, особенно в младшем возрасте.
Оглавление:
Описание патологии
Причины попадания инородных тел
Разновидности инородных тел в гортани
Симптомы попадания чужеродных предметов в гортань
Диагностика патологического состояния
Неотложная помощь при инородном теле в гортани
Профилактические мероприятия
Описание патологии
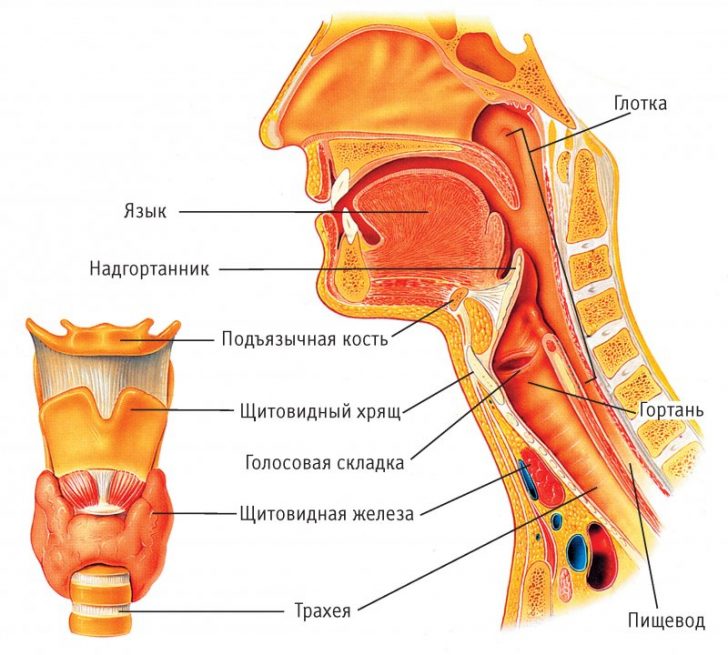
Попадание чужеродного предмета в гортань и перекрытие ее просвета называется инородным телом в гортани.
В практике ЛОР-врачей данный патологический процесс встречается не так часто, от 5 до 13% всех случаев попадания чужеродных предметов в верхние отделы дыхательных путей, но, тем не менее, является весьма актуальной проблемой.
Причины попадания инородных тел
Главным провоцирующим фактором в застревании инородных тел в полости органа или его стенках является одновременный акт глотания с вдохом, что не позволяет надгортанному хрящу закрыть вход в гортань. Как известно, дыхательные и пищевые пути пересекаются между собой, а надгортанник выступает в роли «железнодорожной стрелки», которая регулирует прохождение пищевого комка.
Несогласованное поднятие надгортанного хряща и вдоха может произойти при:
- приеме пищи и одновременном разговоре, плаче, чихании, испуге;
- сниженном защитном рефлексе глотки у пожилых людей, что препятствует прохождению предметом из глотки в гортань;
- психических заболеваниях, после перенесенного инсульта, развитии паралича мышц глотки и гортани;
- алкогольном опьянении, что сопровождается нарушением глотания.
После прохождения инородного тела через голосовые связки, они рефлекторно спазмируются, что делает практически невозможным обратное движение предмета.
Разновидности инородных тел в гортани
Любой внешний предмет, который вместе со струей воздуха попал в верхние дыхательные пути, является чужеродным.
Это могут быть:
- непрожеванные куски пищи (мясо, картофель);
- косточки от рыбы;
- мелкие предметы (металлические, деревянные, пластиковые);
- удаленные зубы, зубные протезы и коронки, кусочки слепков из гипса;
- детали от трахеостомы.
Тяжесть нарушения во многом зависит от сочетания нескольких условий, которые характеризуют инородное тело:
- свойства – форма, конфигурация, размеры, вес и особенности строения;
- участок фиксации в гортани и глубина проникновения предмета;
- степень дыхательных нарушений и недостаточности газообмена.
Еще одной характеристикой, влияющей на состояние пострадавшего, является легкость предмета, его небольшие размеры и способность к баллотированию в верхних дыхательных путях (периодическое продвижению вверх-вниз), что вызывает изменчивую симптоматику, быстрое развитие инфицирования и аллергических реакций (семена, маленькие кусочки орехов, перышко).
Симптомы попадания чужеродных предметов в гортань
Клиническая картина во многом зависит от степени перекрытия просвета гортани.
У больных отмечается:
- неудержимый кашель;
- утрудненное дыхание;
-

- набухание шейных вен;
- иногда возможна рефлекторная рвота, но при этом избавление от инородного тела происходит крайне редко;
- если предмет застрял между голосовыми складками, то возникает потеря голоса (афония);
- испуг на лице, метание из стороны в сторону, рефлекторный поиск источника воздуха;
- через две минуты происходит потеря сознания и развитие коматозного состояния;
- если за 5-7 минут пострадавшему не была оказана медицинская помощь и не восстановлен просвет дыхательных путей, то возникает рефлекторная остановка дыхания и сердцебиения, что чревато смертельным исходом.
Диагностика патологического состояния
Подтвердить попадание инородного тела в гортань можно на основе клинических проявлений и их внезапного проявления.
Если нет острого нарушения дыхания, а чужеродный предмет имеет небольшие размеры, то определить его местонахождение и извлечь можно во время осмотра отоларингологом гортани в зеркалах.
Если инородное тело в гортани вызывает дискомфорт при дыхании, но нарушения прохождения воздуха отсутствуют, то больной, как правило, обращается за помощью через несколько дней, когда наблюдается развитие отека или инфекционного процесса.
В запущенных случаях, для поиска чужеродного предмета, специалисты прибегают к рентгенологическому диагностированию, что позволяет визуализировать местонахождение предмета и узнать о развитии возможных осложнений.
Неотложная помощь при инородном теле в гортани
Попадание чужеродных предметов в полость гортани часто приводит к смерти пострадавшего. Поэтому, грамотно выполненная медицинская помощь – это наиболее важная и ответственная задача в такой ситуации.
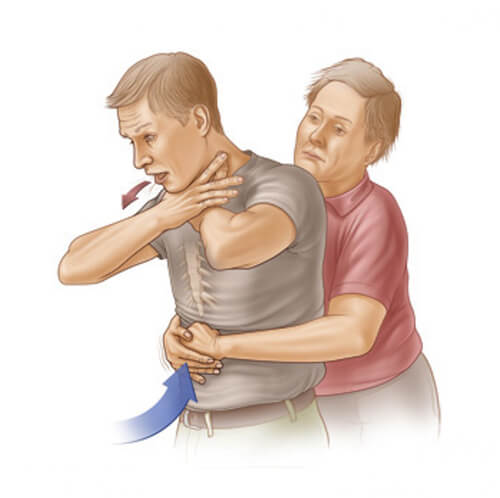
Для того чтобы успешно извлечь инородное тело необходимо применить прием Геймлиха.
Важно помнить! Способ Геймлиха – это залог успешно проведенной неотложной помощи, но и наиболее небезопасный способ при неверно выполненной технике удаления предмета.

Эффективность данного метода заключается в том, что во время удара в область диафрагмы происходит выход потока воздуха из так называемого мертвого пространства, что никогда не используется при дыхании, кашле, чихании.
Техника выполнения удара:
- Стать сзади от потерпевшего.
- Обхватить больного руками и сложить их ниже мечевидного отростка в замок.
- Одновременно выполнить удар грудью в спину и кулаком в область епигастрия.
Важно помнить! Опасность приема Геймлиха заключается в том, что удар выполняется в участок, наиболее богатый нервными окончаниями и сплетениями, стимуляция которого может привести к остановке сердца.
Детям до трехлетнего возраста запрещено проводить подобный прием для возобновления просвета верхних дыхательных путей.
Если данный метод не привел к успеху, то прибегают к выполнению экстренной коникотомии, которую имеют право выполнять лишь квалифицированные медицинские сотрудники.
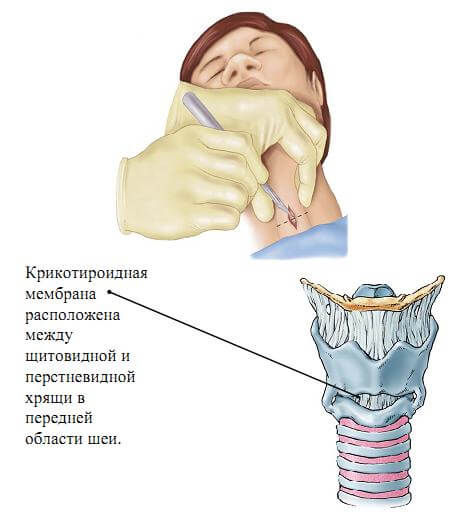
Независимо от того, что стало причиной удушья: инородное тело, отек или повреждение органа извне, разрез связки между щитовидным и перстневидным хрящами гортани, помогает возобновить поток воздуха к легким.
Важно! Выполнение коникотомии требует особой осторожности, ведь неправильный разрез может привести к повреждению щитовидной железы и ее кровеносных сосудов, что чревато значительной кровопотерей.
В дальнейшем, проводится оперативное вмешательство, с целью извлечения инородного тела, если не получается удалить предмет под местными анестетиками при помощи щипцов.
Дополнительно пациенты принимают обезболивающие, противовоспалительные и седативные препараты.
Профилактические мероприятия
Важно избавиться от привычек, которые могут спровоцировать попадание инородного тела в гортань:
- не держать во рту мелкие предметы;
- не разговаривать во время еды;
- не злоупотреблять алкогольными напитками;
- быть уверенным в профессионализме стоматолога и в качестве оказанных услуг;
- не оставлять детей без присмотра и покупать игрушки, которые соответствуют возрасту ребенка;
- выполнять надлежащий уход за лежачими больными или родственников после перенесенного инсульта, в случае нарушения акта глотания.
Как распознать попадание инородного тела в гортань и правильно оказать помощь – видеоматериал от доктора Комаровского
Долюк Ольга, медицинский обозреватель
14,122 просмотров всего, 1 просмотров сегодня
Загрузка…
Источник
Внимание! ВСЯ ИНФОРМАЦИЯ НА САЙТЕ НОСИТ ОЗНАКОМИТЕЛЬНЫЙ ХАРАКТЕР! СООТВЕТСТВУЮЩЕЕ ЛЕЧЕНИЕ НАЗНАЧАЕТ ТОЛЬКО ВРАЧ!
Быть родителем очень важная, ответственная и сложная работа. Одновременно с воспитанием, уходом за ребенком, важно обеспечивать его безопасность. В современном мире существует большое количество опасностей, которые могут подстрекать детей не только дома, но и в любом другом месте. Если случилось так, что ребенок попал в угрожающее его жизни состояние, то только вы до приезда врачей можете спасти ему жизнь. Поэтому очень важно иметь знания оказания первой помощи. В этой статье пойдет речь о способах доврачебной помощи ребенку.
к содержанию ↑
Попадание инородного тела в дыхательные пути
Пожалуй одна из самых опасных ситуаций, которая может случиться с ребенком. Поскольку инородный предмет большого размера может полностью перекрыть просвет бронха, а это угроза жизни ребенка. Инородные тела могут одновременно попасть как в правый, так и в левый главный бронх ребенка. Симптомы в этом случае крайне тяжелые, малышу потребуется немедленная помощь.
к содержанию ↑
Симптомы попадания инородного тела в дыхательные пути
- Резкий приступообразный кашель, который внезапно начинается у здорового ребенка.
- Удушье.
- Ребенок выпучивание глаза, машет руками, не может говорить.
- Сильно затрудненное дыхание с втяжением грудной клетки.
- Синюшность кожи лица.
- Потеря сознания из-за перекрытия инородным телом дыхательных путей.
- Повторяющиеся приступы кашля.
- Охриплость голоса.
При попадании инородного тела в гортань у ребенка возникают периодические приступы коклюшеобразного кашля. При этом дети старшего возраста жалуются на ощущение инородного тела и болезненность при глотании.
Если имеются вышеперечисленные симптомы, нужно незамедлительно вызывать неотложную помощь!
Особенно опасно если ребенок проглотил или вдохнул такие предметы:
- иглу, булавку, кнопку, скрепку, гвоздь и т.д.;
- предмет от трех сантиметров в длину;
- батарейки или элементы питания;
- магниты;
- стекла;
- крупные косточки от фруктов; персика, абрикоса, сливы.
Пока едет скорая помощь, откладываем панику, только вы сейчас в силах спасти своего ребенка.
Оказывая первую помощь, лучше оставаться на связи по телефону со скорой помощью. Так они могут давать подсказки, корректируя ваши действия по спасению ребенка. Для начала предоставим видео оказания первой помощи, а далее подробно опишем процесс.
к содержанию ↑
Видео: помощь грудничку при попадании иногодного тала в дыхательные пути
Оказание помощи грудничку по методу Геймлиха. Описание видео.
Этот метод помощи поперхнувшемуся ребёнку, особенно подходит для грудничков и новорожденных. Выполняется следующим образом:

- Положите ребёнка лицом вниз, так чтобы его лицо лежало на вашей ладони, а ноги находились по разные стороны ваших предплечий.
- Несильно похлопывайте ребёнка по спине между лопатками ладонью пять раз верхней частью запястья. После этого внимательно изучите рот ребенка и удалите объект, если вы его там увидите.
- Если это не помогает, положите ребенка лицом вверх на колени, чтобы голова была ниже уровня туловища.
- Приложите три пальца прямо к центру грудной клетки ребенка (к грудине, чуть ниже линии сосков). Средний палец должен быть прямо на середине грудной клетки, сверху.
- Расположив пальцы в нужном положении, поднимите средний палец и, используя только оставшиеся пальцы, сильно надавите 5 раз.
- Снова проверьте рот и удалите видимый предмет. Для этого, указательным пальцем правой руки надавите на корень языка, вызывая рвотный рефлекс. Так вы поможете удалить инородное тело из дыхательных путей.
В большинстве случаев, метод работает. Но если не помогло, даже после нескольких попыток, не останавливайтесь до приезда скорой помощи!
к содержанию ↑
Видео: помощь ребенку при попадании иногодного тела в дыхательные пути
Оказание помощи ребенку при попадании инородного тела в дыхательные пути. Описание видео.
Если ребенок поперхнулся и не может дышать, выполняйте следующие действия по тому же методу Геймлиха:

- Уложите пострадавшего ребёнка на спину на пол.
- Встаньте на колени у него в ногах.
- Приложите средние и указательные пальцы ваших обеих рук на живот ребёнка между пупком и рёберной дугой.
- Сделайте активное надавливающее движение к диафрагме ребёнка вверх.
- Следите, чтобы грудная клетка была свободной, не ощущала на себе давления.
- Повторяем применение метода Геймлиха до полного освобождения дыхательных путей поперхнувшегося.
Признак того, что метод сработал – ребенок стал самостоятельно дышать, и цвет его лица стал нормальным.
Запомните!
Похлопывание по спине может ухудшить положение! Инородный предмет от хлопков по спине может пройти по дыхательным путям ниже!
к содержанию ↑
Сердечно-лёгочная реанимация
Если ребёнок не возвращается в сознание и не дышит, необходимо срочно проводить сердечно -лёгочную реанимацию до приезда врачей.
Поскольку нейроны начинают отмирать после 1 минуты без кислорода. А дальше состояние только ухудшается:
- 180 секунд приведут к потере сознания;
- 3 минуты приводят к тяжелым последствиям;
- 5 минут — это опасность наступления смерти;
- 10 минут — возникает наступление комы, при этом мозг получает тяжелые повреждения.
Если в течение 3-4 минут отсутствия дыхания провести необходимые действия для реанимации, то есть большой шанс спасти человечку жизнь.
Алгоритм действий сердечно-лёгочной реанимации:

Распишем сначала искусственное дыхание, а затем непрямой массаж сердца, которые в нее входят.
к содержанию ↑
Искусственное дыхание новорожденному и грудничку
Искусственная вентиляция легких способствует включению собственного дыхательного центра.
- Для начала нужно проверить пульс, убедится, что ребенку требуется помощь.
- Далее малыша укладывают на твердую ровную поверхность. Его ноги следует приподнять (примерно на 60 градусов).
- Проверяют на наличие инородных предметов в ротовой полости и дыхательных путях.
- Голову слегка запрокидывают. Одной рукой фиксируют лоб малыша, второй выдвигают нижнюю челюсть вперед.
- Наблюдают за дыханием ребенка в течение 5 секунд.
- При отсутствии дыхания аккуратно и не быстро делают вдох в рот и нос малышу, продолжительностью 1.5 – 2 секунды, до тех пор пока не приподнимется грудная клетка. Объем воздуха должен помещаться в родительских щеках. Нельзя вдыхать ребенку полный объем взрослых лёгких. Ребенку требуется около 30 мл воздуха!

- После этого выдерживают несколько секунд, чтобы вышел воздух (должна опуститься грудная клетка).
- После опадения грудной клетки, делают второй вдох воздуха.
- Если после 5 таких вдохов сердцебиение не установлено, переходят к непрямому массажу сердца.
Одновременно с непрямым массажем сердца проводят искусственную вентиляцию лёгких с частотой 30-40 вдохов в минуту у детей до года.
к содержанию ↑
Непрямой массаж сердца новорожденному и грудничку
Алгоритм действий:
- Малыша укладывают на спину на ровную твердую поверхность.
- Большие пальцы рук располагают на передней поверхности грудной клетки малыша. Важно чтобы большие пальцы сходились на точке, расположенной на 1 см ниже линии сосков.
- Остальные пальцы расположить под спиной ребенка.
- Наложив 2 больших пальца обеих рук, надавливают на среднюю треть грудины на 1,5 — 2,5 см в глубину.
- Одновременно с непрямым массажем сердца проводится искусственное дыхание. В соотношении: у новорожденного 3 нажима на грудную клетку, 1 искусственный вдох.
- Однако, этот способ подходит, если реанимируют ребенка двое взрослых. Если вы с ребенком -один на один, медики рекомендуют выбрать другую тактику: 15 надавливаний на грудную клетку и 2 искусственных вдоха.
- Частота нажатий на грудную клетку у новорожденного: в 1 минуту получится около 100-120, т.е. должно происходить 2 нажатия в секунду.
- Частота искусственных вдохов примерно 30 — 40 раз в 1 минуту.
- У грудничка — 15 нажатий и 2 вдоха.
- Во время проведения массажа сердца, важно не отрывать пальцы от груди, чтобы не потерять точку нажима.


Как уже говорилось выше, прекращать манипуляции нужно тогда, когда появился пульс и дыхание. Ребенка следует взять на руки, держать в боковом положении, с слегка запрокинутой головой.
к содержанию ↑
Искусственное дыхание и непрямой массаж сердца детям с 1 года до 8 лет

Алгоритм действий будет тот же, что и для новорожденного, однако у него есть свои особенности. Пропишем алгоритм для старших детей. подробнее.
Итак, для начала необходимо вызвать скорую помощь. Затем ребенка укладывают на твердую поверхность, выдвигают нижнюю челюсть вперед и открывают ребенку рот.
Одновременно с этим нужно закрыть ребенку нос и 5 раз вдохнуть воздух ему в ротик. Объем воздуха, который необходим ребенку, равен половине объема ваших легких.
Если состояние ребенка после этого не изменилось, по прежнему нет пульса и дыхания, то приступают к непрямому массажа сердца.
Непрямой массаж сердца

Перед началом этой процедуры поднимите ноги ребенка примерно на 60 градусов.
Затем следует энергично сдавливать грудную клетку пострадавшего в области грудины. Чтобы грудная клетка погружалась вниз на 2,5-3,5 см.
Точка для приложения усилий у грудных детей находится прямо посередине грудины. У детей более старшего возраста – чуть ниже центра.
Массаж у детей от 1 года до 8 лет делают ладонью одной руки. У более старших – одновременно двумя ладонями.
В одном цикле необходимо сделать 30 надавливаний на грудную клетку, затем сделать 2 вдоха.
Для детей от года до восьми лет рекомендуют делать – от 80 до 100 нажиманий на грудную клетку в 1 минуту. А более старшим достаточно и 80 нажиманий.
Частота искусственных вдохов должна соответствовать физиологическим нормам, так для детей в возрасте пять лет – 24-25 вдохов в минуту.
И в конце, чтобы было легче запомнить, наглядно:

В случае появления пульса и самостоятельных дыхательных движений, реанимационные мероприятия можно прекратить. Ребенка нужно уложить на бок, в устойчивой положении лежа.
Желаем вам, чтобы полученные знания остались только в теории, и не были применены на практике. Здоровья вашим детям!
Загрузка…
Источник
Санкт-Петербург, 2009
При попадании инородного тела в
дыхательные пути ребенка, сразу же появляется кашель, который является
эффективным и безопасным средством удаления инородного тела и попыткой его
стимулирования – средством первой помощи.
При отсутствии кашля и его
неэффективности при полной обструкции дыхательных путей быстро развивается
асфиксия и требуются срочные меры для эвакуации инородного тела.
Основные
симптомы ИТДП:
- внезапная
асфиксия; - «беспричинный»,
внезапный кашель, часто приступообразный. Кашель, возникший на фоне приема
пищи; - при
инородном теле в верхних дыхательных путях одышка инспираторная, при
инородном теле в бронхах – экспираторная; - свистящее
дыхание; - возможно
кровохарканье из-за повреждения инородным телом слизистой оболочки
дыхательных путей; - при
аускультации легких – ослабление дыхательных шумов с одной стороны или
обеих сторон;
Попытки извлечения инородных тел из дыхательных путей
предпринимаются только у пациентов с прогрессирующей ОДН, представляющей угрозу
для их жизни.
Необходимо
осмотреть глотку пациента, далее следовать алгоритму:
1. Инородное тело в глотке – выполните манипуляцию пальцем
или корнцангом по извлечению инородного тела из глотки.
При
отсутствии положительного эффекта выполните поддиафрагмально-абдоминальные
толчки.
2. Инородное тело в гортани, трахее, бронхах – выполните
поддиафрагмально-абдоминальные толчки.
2.1. Пострадавший в сознании.
- Пострадавший
в положении сидя или стоя: встаньте позади пострадавшего и поставьте свою
стопу между его стоп. Обхватите его руками за талию. Сожмите кисть одной
руки в кулак, прижмите ее большим пальцем к животу пострадавшего на
средней линии чуть выше пупочной ямки и значительно ниже конца мечевидного
отростка. Обхватите сжатую в кулак руку кистью другой руки и быстрым
толчкообразным движением, направленным кверху, нажмите на живот
пострадавшего. Толчки нужно выполнять раздельно и отчетливо до тех пор,
пока инородное тело не будет удалено, или пока пострадавший не сможет
дышать и говорить, или пока пострадавший не потеряет сознание. - Хлопки
по спине младенца: поддерживайте младенца лицом вниз горизонтально или с
несколько опущенным головным концом на левой руке, положенной на твердую
поверхность, например, на бедро, причем средним и большим пальцами
поддерживайте рот младенца приоткрытым. Проведите до пяти достаточно
сильных хлопков по спине младенца открытой ладонью между лопатками. Хлопки
должны быть достаточной силы. Чем меньше времени прошло с момента
аспирации инородного тела, тем легче его удалить. - Толчки
в грудь. Если пять хлопков по спине не привели к удалению инородного тела,
попробуйте толчки в грудь, которые выполняются так: преверните младенца
лицом вверх. Поддерживайте младенца или его спину на своей левой руке.
Определите точку выполнения компрессий грудной клетки при ЗМС, то есть
приблизительно на ширину пальца выше основания мечевидного отростка.
Сделайте до пяти резких толчков в эту точку. - Толчки
в эпигастральную область – прием Геймлиха – можно проводить ребенку старше
2-3 лет, когда паренхиматозные органы (печень, селезенка) надежно скрыты
реберным каркасом. Поместите основание ладони в подреберье между
мечевидным отростком и пупком и надавите внутрь и вверх.
О выходе инородного тела будет
свидетельствовать свистящий/шипящий звук выходящего из легких воздуха и
появление кашля.
Если пострадавший потерял
сознание, выполняйте следующую манипуляцию.
2.2 Пострадавший без сознания.
Уложите пострадавшего на спину, положите одну руку
основанием ладони на его живот вдоль средней линии, чуть выше пупочной ямки,
достаточно далеко от конца мечевидного отростка. Сверху положите кисть другой
руки и надавливайте на живот резкими толчкообразными движениями, направленными
к голове, 5 раз с интервалом 1-2 секунды. Проверьте АВС (проходимость
дыхательных путей, дыхание, кровообращение).
При отсутствии эффекта от
поддиафрагмально-абдоминальных толчков приступайте к коникотомии.
Коникотомия. Нащупайте щитовидный
хрящь и соскользните пальцем вниз вдоль средней линии. Следующий выступ –
перстневидный хрящ, имеющий форму обручального кольца. Углубление между этими
хрящами и будет являться конической связкой. Обработайте йодом или спиртом
кожу. Зафиксируйте щитовидный хрящ пальцами левой руки (для левшей – наоборот).
Правой рукой введите коникотом через кожу и коническую связку в просвет трахеи.
Выньте проводник.
У детей 8 лет, если размер
коникотома больше диаметра трахеи, применяется пункционная коникотомия. Зафиксируйте
щитовидный хрящ пальцами левой руки (для левшей – наоборот). Правой рукой
введите иглу через кожу и коническую связку в просвет трахеи. Для увеличения
дыхательного потока можно последовательно вставить несколько игл.
1. Если пациент не начал дышать
самостоятельно, сделайте пробный вдох ИВЛ через трубку коникотома или иглу. В случае
восстановления проходимости дыхательных путей зафиксируйте трубку коникотома
или иглу пластырем.
2. Если дыхательные пути остаются
непроходимы, это свидетельствует о том, что инородное тело находится ниже места
выполнения коникотомии и следует предпринять попытку продвижения инородного
тела в правый главный бронх.
3. Для этого необходимо уложить
пациента на спину, под плечи подложите валик, голова запрокинута. Через отверстие,
выполненное в процессе коникотомии, введите длинный тонкий с тупым концом
инструмент и осторожно продвигайте его вниз на длину, соответствующую
расстоянию от места выполнения коникотомии до яремной вырезки плюс
2 см
.
4. После выполнения любой из
манипуляций контролируйте восстановление проходимости дыхательных путей, либо
по появлению самостоятельного дыхания, либо по возможности проведения ИВЛ.
5. При восстановлении
самостоятельного дыхания или применении ИВЛ обязательна оксигенотерапия
(60-100% кислород, в зависимости от степени дыхательной недостаточности). Если дыхательная
недостаточность выраженная и длительная, то процент кислорода должен быть
большим во вдыхаемой смеси.
Всех детей с ИТДП обязательно госпитализируют в стационар,
где есть реанимационное отделение и отделение торакальной хирургии или
пульмонологическое отделение и где можно выполнить бронхоскопию.
Лечебно-тактические мероприятия при инородном теле
дыхательных путей
Источник