Миопатические парезы мышц гортани
Миопатический парез гортани — понятие, которым обозначают двигательное нарушение гортани, возникающее как результат каких-либо патологических изменений, происходящих в мышцах.
Содержание статьи:
- Причины возникновения миопатического пареза гортани
- Симптомы миопатического пареза гортани
- Диагностика миопатического пареза гортани
- Лечение миопатического пареза гортани

Миопатический парез гортани является предпосылкой нарушения смыкания голосовых связок между собой. Последнее сопровождается хрипотой голоса, его осиплостью и ощутимой слабостью. Также при миопатическом парезе гортани могут наблюдаться формированные или частые выдохи в процессе речи пациента, может слышаться усталость после того, как пациент договорил, а также изменение в тембре голоса. Обычно данный диагноз устанавливается на основе данных бакпосева, ларингоскопии, фонетографии, электромиографии, стробоскопии и КТ гортани. Лечение миопатического пареза гортани предполагает, в первую очередь, устранение причинного фактора, корректировкой присущих мышечных нарушений путем медикаментозным или хирургическим, если потребуется.
Данный диагноз встречается крайне редко. Обычно наблюдается именно нейропатический парез гортани, который связан с нарушением иннервации самих гортанных мышц в случае неврита, рассеянного склероза, возвратного нерва, сирингомиелии, нейросифилиса. Также данный диагноз встречается при нарушении мышц по причине опухоли ствола мозга, бокового амиотрофического склероза, геморрагического синдрома и другого. Не исключено, что двигательные нарушения гортани имеют психогенную природу. Последнее называют функциональным парезом гортани. В отличие от миопатических и нейропатических парезов гортани, болезнь не приводит к каким-либо существенным изменениям в анатомических структурах. Как правило, функциональный парез характерен неврастении и истерии. Он присущ организму после возможных черепно-мозговых травм, а также как результат пережитого стресса. Миопатический парез гортани врачи объясняют присущей мышцам слабостью. Первым делом это отражается на подвижности голосовых связок, что приводит к нарушению фонации.
Причины возникновения миопатического пареза гортани
Главной причиной миопатического пареза гортани является инфильтративно-воспалительное изменение гортанных мышц, которое возникает из-за ларингита (или ларинготрахеита) и связанно с проникающими в мышцы патогенными микроорганизмами, токсинами. Интересно, что инфекционные заболевания также могут служить причиной появления миопатического пареза гортани. К таким инфекциям относятся ОРВИ, сыпь, грипп, туберкулез, гельминтоз, сифилис.
Процесс развития миопатического пареза гортани возможен как результат большой голосовой нагрузки. Обычно такая нагрузка случается у актеров или учителей. Миопатический парез гортани возникает также при длительной нагрузке на голос, что может случиться по причине неблагоприятной среды. Все нарушения в функциональности мышечного аппарата гортани возникают как результат кровоизлияния в полость мышечной ткани. Миопатический парез гортани как синдром наблюдается и при полимиозите, и при миастении.
Симптомы миопатического пареза гортани
Миопатический парез гортани обычно носит двусторонний характер. Зачастую наблюдается поражение мышц, которые отвечают за процесс смыкания голосовых связок. Из-за неполного сведения голосовых связок происходит изменение в голосе, называемое дисфонией, чувствуется утомляемость после длительных голосовых нагрузок и затруднение фонации. Пациенты, страдающие миопатическим парезом гортани, жалуются, в первую очередь, на охриплость и осиплость. Слышится еще и дребезжание голоса. Слабость и изменение тембра голоса, возможная потеря способности издавать высокие звуки — все это симптомы миопатического пареза гортани.
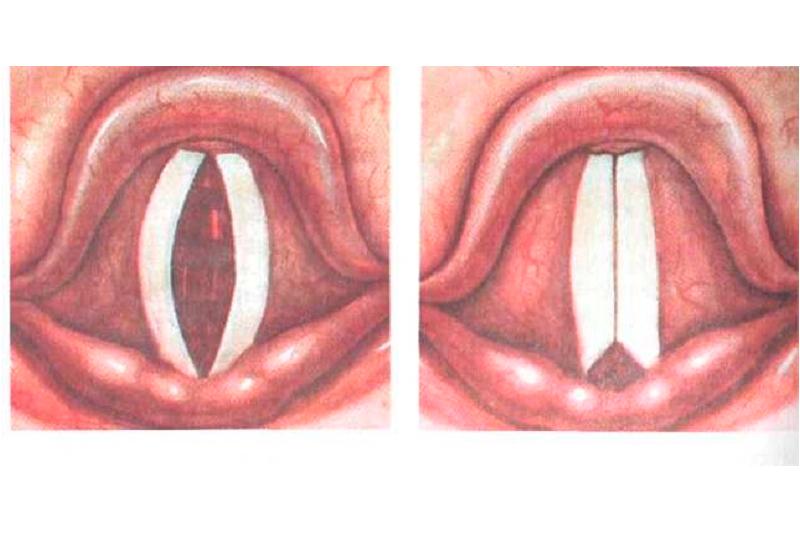
Не так часто, но наблюдается сочетающий характер миопатического пареза гортани и снижение силы других мышц, к примеру, межреберных и диафрагмальных. Клиническую картину миопатического пареза гортани формируют, исходя из патологических изменений. Что касается частоты встречаемости среди миопатических парезов гортани, на первом месте стоит парез в толще голосовых связок. Само же голосообразование начинает происходить благодаря работе мышц и сближающихся отростков черпаловидных хрящей, куда крепятся задние части голосовых связок. Процесс смыкания голосовых связок является неполным. Процесс провисания центральной части объясняет присущую голосовой щели овальную форму в ходе фонации. Такой вид миопатического пареза гортани возникает в виде отсутствия индивидуальной тембровой окраски голоса пациента, наличия хриплости и слабости в голосе. Чтобы осуществилась голосовая функция пациента с присущим им парезом голосовых мышц, необходимо выдыхать как можно больше воздуха, чтобы тот выходил из легких. Поэтому пациенты делают характерные вдохи, из-за чего речь становится на слух прерывистой.
Пожалуй, самый благоприятный вариант миопатического пареза гортани — парез поперечной черпаловидной мышцы. Сопровождается такой парез окончательным смыканием голосовой щели. В ходе процесса фонации в задней части наблюдается незначительное отверстие в виде треугольника. Такой недостаток практически не влияет на дыхательную или звукообразующую функцию гортани.
Миопатический парез гортани с характерным двусторонним поражением латеральных перстне-черпаловидных мышц, отвечающих за процесс смыкания голосовых связок, расположенных на средней линии, обычно характеризуется образующейся щелью ромбовидной формы. Такая щель находится между самими голосовыми связками в ходе фонации. Обычно голос пациентов с подобной структурой связок может утратить свою былую звучность. Для воспроизведения речи потребуется приложить значительные усилия, вызывая большой выдох воздуха, поэтому больные вынуждены говорить шепотом.
Тот вид миопатического пареза гортани, который характеризуется вовлечением задних перстне-черпаловидных мышц, что представляет собой расширитель голосовой щели, может сопровождаться положением голосовых связок посередине. Такое положение характеризуется отсутствием просвета. Последнее приводит к тому, что воздух плохо проходит через голосовую щель, что и провоцирует возникновение асфиксии.
Вид миопатического пареза гортани, который сопровождается парезом всех мышц, участвующих в процессе смыкания голосовой щели, приводит, обычно, к характерному разведению голосовых связок благодаря работе перстне-черпаловидных мышц. При этом даже незначительное смыкание голосовых связок невозможно. Происходит афония.
Диагностика миопатического пареза гортани
Как правило, пациенты, у которых в дальнейшем диагностируют миопатический парез гортани, обращаются первым делом к отоларингологу. Правильный диагноз обычно ставится при определении характерных жалоб пациента, которые выявляются в процессе микроларингоскопии изменения обычной формы голосовой щели в ходе фонации. Какую-либо особую дополнительную информацию, связанную с этиологией миопатического пареза гортани, можно получить также при помощи бактериологического исследования мазков зева. В случае подозрения на нейрогенный характер пареза обычно назначается консультация невролога, а также проводится электромиография. При необходимости также назначается КТ гортани.
С целью наиболее полной диагностики возможных нарушений фонации, а также определения самых эффективных методов устранения, чаще всего обращаются за консультацией к врачу-фониатору, который детально исследует все голосовые функции. Обычно изучение всех характеристик голоса проводят при помощи фонетографии. В случае миопатического пареза гортани, наблюдают снижение голосовой силы, определяют неспособность воспроизводить высокие звуки. Степень смыкания голосовых связок всегда оценивается по показателю времени максимальной фонации. Саму же подвижность голосовых связок исследуют, применяя стробоскопию или электроглотгографию.
На практике применяется также и дифференциальная диагностика миопатического пареза гортани. Она применима при дифтерии, ложном крупе, болезнях черпало-перстневидного сустава, в том числе при артрите, анкилозе и вывихах, а также других видах пареза гортани.
Лечение миопатического пареза гортани
Сама же терапия миопатического пареза гортани, в первую очередь, зависит от генеза. Направлена любая терапия на устранение каких-либо этиологических факторов. В первую очередь, врачи говорят исключить всевозможные голосовые нагрузки, продолжительное пребывание на холодном воздухе, а также в запыленных или накуренных помещениях. Лечение миопатического пареза гортани сходно с лечением инфекционно-воспалительных заболеваний гортани. Обычно врачом назначаются противовирусные и противовоспалительные препараты, антибиотики и биогенные стимуляторы. В некоторых случаях в пораженные мышцы вводят такие лекарственные препараты, как прозерин, гиалуронидаз, алоэ и АТФ. Кроме того, в лечении могут использоваться такие физиотерапевтические методы, как электрофорез, ДДТ, электростимуляция, микроволновая терапия и рефлексотерапия. В период реабилитации пациентам назначают различного рода фонопедические или вокальные занятия, которые направлены на коррекцию дыхания, а также на тренировку голосового аппарата. Такие занятия помогают при выработке и доведении до автоматизации всех навыков скорректированной фонации и полного голосового восстановления.
В случае неэффективности консервативных методов проводят хирургическое лечение. Последнее состоит в натяжении голосовых связок, используя при этом наложение на них специальных лигатур.
Источник
Парез гортани является болезненным состоянием, при котором снижается двигательная активность гортанных мышц, и, как следствие, нарушается голос и дыхательная функция.
Возникновение пареза гортани может быть обусловлено патологией мышц гортани. Кроме того, данное состояние развивается, если у больного поражаются иннервирующие нервы либо возникают нарушения в коре головного мозга.
Больные с парезом гортани жалуются на слабость, осиплость и охриплость голоса, в некоторых случаях – на афонию. Наиболее тяжелым симптомом заболевания является затрудненность дыхания и даже полная асфиксия.
В диагностике пареза гортани в Юсуповской больнице Москвы используется мультидисциплинарный подход с привлечением различных узких специалистов: отоларингологов, неврологов, нейрохирургов, эндокринологов, пульмонологов, кардиологов, торакальных хирургов, психологов и психиатров.
Классификация парезов гортани
В соответствии с этиологией выделяют несколько видов парезов гортани:
- миопатический парез гортани – его развитие связано с патологическими изменениями непосредственно в гортанных мышцах;
- нейропатический парез гортани – развитие патологии обусловлено поражением любого из участков нервного аппарата, который обеспечивает иннервацию гортанных мышц. При возникновении патологии блуждающего нерва и его ветвей, которые иннервируют гортань, могут развиваться периферические парезы и параличи гортани. Если повреждается ядро блуждающего нерва в стволе головного мозга – возникает бульбарный парез. Нарушения в проводящих путях и участках коры головного мозга приводят к развитию коркового пареза гортани;
- функциональный парез гортани – возникает вследствие нарушений деятельности коры головного мозга при которых появляется дисбаланс процессов возбуждения и торможения.
Парез гортани может быть, как односторонним, так и двусторонним. Корковый и функциональный парез гортани являются во всех случаях двусторонними.
Симптомы парезов гортани
Чаще всего пациенты с парезами гортани жалуются на нарушение голоса (дисфония) и нарушение дыхания.
Парез гортани может сопровождаться и следующими симптомами:
- снижением звучности голоса (вплоть до полного его отсутствия – афонии);
- шепотной речью;
- потерей тембра (индивидуальной окраски) голоса;
- охриплостью;
- дребезжанием либо осиплостью голоса;
- утомляемостью при голосовых нагрузках.
При миопатических парезах гортани, которые чаще всего бывают двусторонними, у больных нарушается фонация либо возникают дыхательные нарушения – асфиксия.
При нейропатическом парезе гортани, чаще имеющем односторонний характер, у пациентов постепенно развивается слабость сначала в мышце, отвечающей за расширение голосовой щели, а затем в аддукторах гортани. При двустороннем нейропатическом парезе уже на второй-третий день заболеваний может развиться асфиксия.
Функциональный парез гортани чаще встречается у людей, имеющих лабильную нервную систему, перенесших психоэмоциональную нагрузку либо респираторное заболевание. Нарушения фонации при функциональном парезе гортани имеют приходящий характер. У больных возникают выраженные субъективные ощущения (скрежет, щекотание, боли, першение и др.) в гортани или глотке, головные боли, утомляемость, раздражительность, нарушение сна, чувство тревоги, неуравновешенность.
Диагностика парезов гортани
Диагностика пареза гортани требует консультаций нескольких специалистов: отоларингологов, психоневрологов, неврологов, нейрохирургов, торакальных хирургов, пульмонологов, эндокринологов, психиатров и фониаторов.
В первую очередь лечащий врач собирает анамнез пациента для выявления основного заболевания, которое спровоцировало развитие пареза гортани, а также его склонности к психогенным реакциям.
Для уточнения диагноза специалисты Юсуповской больницы назначают проведение дополнительных исследований, таких как:
- ларингоскопия – для оценки положения голосовых связок, расстояния между ними, наличия воспалительных процессов или кровоизлияний
- МСКТ и рентгенография гортани;
- электромиография и электронейрография – для того, чтобы определить сократительную способность гортани и нейромышечную передачу.
Голосовая функция исследуется с помощью определения времени максимальной фонации, стробоскопии, фонетографии, электроглоттографии.
Периферические парезы и параличи гортани выявляются посредством проведения КТ и обзорной рентгенографии грудной клетки, ультразвукового исследования щитовидной железы, КТ щитовидной железы, ультразвукового исследования сердца, рентгенографии пищевода.
Исключить центральный (бульбарный или корковый) парез гортани позволяет КТ и МРТ головного мозга, спиральная КТ.
Если в результате всестороннего обследования у пациента не выявлены те или иные морфологические изменения, диагностируется функциональный парез гортани. Подтвердить данный диагноз можно с помощью психологического тестирования больного и осмотра психиатром.
Лечение парезов гортани
Терапия пареза гортани непосредственно зависит от его этиологии. Прежде всего необходимо устранить основное заболевание, которое привело к развитию пареза.
Лечение пареза гортани в Юсуповской больнице может проводится как медикаментозным, так и хирургическим способом.
Консервативная терапия проводится с применением следующих лекарственных препаратов:
- при парезах гортани инфекционно-воспалительного происхождения назначается антибактериальная или противовирусная терапия;
- при миопатическом парезе гортани эффективно применение биогенных стимуляторов и стимуляторов мышечной активности;
- при функциональных парезах гортани назначается прием психотропных средств (нейролептиков, антидепрессантов, седативных препаратов, транквилизаторов);
- при парезах, связанных с черепно-мозговыми травмами или инсультами, рекомендуется применение сосудистых препаратов и ноотропов.
Хирургическое лечение при парезе гортани представляет собой оперативные вмешательства, направленные на натяжение голосовых связок, удаление опухолей и дивертикулов пищевода, удаление опухолей средостения, а также тиреоидэктомию либо резекцию щитовидной железы. При возникновении асфиксии проводится экстренная трахеостомия или трахеотомия.
При любых видах парезов гортани в Юсуповской больнице успешно применяются физиотерапевтические методы лечения.
Отличные результаты при лечении нейропатического и миопатического парезов показывает применение электростимуляции, лекарственного электрофореза, магнитотерапии, микроволновой терапии, ДДТ, при терапии функционального пареза гортани – массажа, водолечения, рефлексотерапии, электросна. Кроме того, пациентам с функциональными парезами гортани назначается проведение рациональной психотерапии.
Благодаря комплексному лечению, применению в Юсуповской больнице передовых методик и эффективных терапевтических схем, восстановление голоса при парезах и параличах гортани у наших пациентов происходит в кратчайшие сроки.
Для того, чтобы восстановить голосовую функцию, врачи Центра реабилитации Юсуповской больницы назначают проведение фонопедических занятий, во время которых вырабатываются навыки правильной фонации и фонационного дыхания, повышается работоспособность голосового аппарата.
Записаться на прием к специалисту клиники реабилитации, получить подробную информацию о методах лечения пареза гортани и узнать стоимость предоставляемых услуг можно по телефону Юсуповской больницы или на сайте клиники через форму обратной связи.
Источник
Миопатический парез гортани — понятие, которым обозначают двигательное нарушение гортани, возникающее как результат каких-либо патологических изменений, происходящих в мышцах.
Содержание статьи:

Миопатический парез гортани является предпосылкой нарушения смыкания голосовых связок между собой. Последнее сопровождается хрипотой голоса, его осиплостью и ощутимой слабостью. Также при миопатическом парезе гортани могут наблюдаться формированные или частые выдохи в процессе речи пациента, может слышаться усталость после того, как пациент договорил, а также изменение в тембре голоса. Обычно данный диагноз устанавливается на основе данных бакпосева, ларингоскопии, фонетографии, электромиографии, стробоскопии и КТ гортани. Лечение миопатического пареза гортани предполагает, в первую очередь, устранение причинного фактора, корректировкой присущих мышечных нарушений путем медикаментозным или хирургическим, если потребуется.
Данный диагноз встречается крайне редко. Обычно наблюдается именно нейропатический парез гортани, который связан с нарушением иннервации самих гортанных мышц в случае неврита, рассеянного склероза, возвратного нерва, сирингомиелии, нейросифилиса. Также данный диагноз встречается при нарушении мышц по причине опухоли ствола мозга, бокового амиотрофического склероза, геморрагического синдрома и другого. Не исключено, что двигательные нарушения гортани имеют психогенную природу. Последнее называют функциональным парезом гортани. В отличие от миопатических и нейропатических парезов гортани, болезнь не приводит к каким-либо существенным изменениям в анатомических структурах. Как правило, функциональный парез характерен неврастении и истерии. Он присущ организму после возможных черепно-мозговых травм, а также как результат пережитого стресса. Миопатический парез гортани врачи объясняют присущей мышцам слабостью. Первым делом это отражается на подвижности голосовых связок, что приводит к нарушению фонации.
Причины возникновения миопатического пареза гортани
Главной причиной миопатического пареза гортани является инфильтративно-воспалительное изменение гортанных мышц, которое возникает из-за ларингита (или ларинготрахеита) и связанно с проникающими в мышцы патогенными микроорганизмами, токсинами. Интересно, что инфекционные заболевания также могут служить причиной появления миопатического пареза гортани. К таким инфекциям относятся ОРВИ, сыпь, грипп, туберкулез, гельминтоз, сифилис.
Процесс развития миопатического пареза гортани возможен как результат большой голосовой нагрузки. Обычно такая нагрузка случается у актеров или учителей. Миопатический парез гортани возникает также при длительной нагрузке на голос, что может случиться по причине неблагоприятной среды. Все нарушения в функциональности мышечного аппарата гортани возникают как результат кровоизлияния в полость мышечной ткани. Миопатический парез гортани как синдром наблюдается и при полимиозите, и при миастении.
Симптомы миопатического пареза гортани
Миопатический парез гортани обычно носит двусторонний характер. Зачастую наблюдается поражение мышц, которые отвечают за процесс смыкания голосовых связок. Из-за неполного сведения голосовых связок происходит изменение в голосе, называемое дисфонией, чувствуется утомляемость после длительных голосовых нагрузок и затруднение фонации. Пациенты, страдающие миопатическим парезом гортани, жалуются, в первую очередь, на охриплость и осиплость. Слышится еще и дребезжание голоса. Слабость и изменение тембра голоса, возможная потеря способности издавать высокие звуки — все это симптомы миопатического пареза гортани.
Не так часто, но наблюдается сочетающий характер миопатического пареза гортани и снижение силы других мышц, к примеру, межреберных и диафрагмальных. Клиническую картину миопатического пареза гортани формируют, исходя из патологических изменений. Что касается частоты встречаемости среди миопатических парезов гортани, на первом месте стоит парез в толще голосовых связок. Само же голосообразование начинает происходить благодаря работе мышц и сближающихся отростков черпаловидных хрящей, куда крепятся задние части голосовых связок. Процесс смыкания голосовых связок является неполным. Процесс провисания центральной части объясняет присущую голосовой щели овальную форму в ходе фонации. Такой вид миопатического пареза гортани возникает в виде отсутствия индивидуальной тембровой окраски голоса пациента, наличия хриплости и слабости в голосе. Чтобы осуществилась голосовая функция пациента с присущим им парезом голосовых мышц, необходимо выдыхать как можно больше воздуха, чтобы тот выходил из легких. Поэтому пациенты делают характерные вдохи, из-за чего речь становится на слух прерывистой.
Пожалуй, самый благоприятный вариант миопатического пареза гортани — парез поперечной черпаловидной мышцы. Сопровождается такой парез окончательным смыканием голосовой щели. В ходе процесса фонации в задней части наблюдается незначительное отверстие в виде треугольника. Такой недостаток практически не влияет на дыхательную или звукообразующую функцию гортани.
Миопатический парез гортани с характерным двусторонним поражением латеральных перстне-черпаловидных мышц, отвечающих за процесс смыкания голосовых связок, расположенных на средней линии, обычно характеризуется образующейся щелью ромбовидной формы. Такая щель находится между самими голосовыми связками в ходе фонации. Обычно голос пациентов с подобной структурой связок может утратить свою былую звучность. Для воспроизведения речи потребуется приложить значительные усилия, вызывая большой выдох воздуха, поэтому больные вынуждены говорить шепотом.
Тот вид миопатического пареза гортани, который характеризуется вовлечением задних перстне-черпаловидных мышц, что представляет собой расширитель голосовой щели, может сопровождаться положением голосовых связок посередине. Такое положение характеризуется отсутствием просвета. Последнее приводит к тому, что воздух плохо проходит через голосовую щель, что и провоцирует возникновение асфиксии.
Вид миопатического пареза гортани, который сопровождается парезом всех мышц, участвующих в процессе смыкания голосовой щели, приводит, обычно, к характерному разведению голосовых связок благодаря работе перстне-черпаловидных мышц. При этом даже незначительное смыкание голосовых связок невозможно. Происходит афония.
Диагностика миопатического пареза гортани
Как правило, пациенты, у которых в дальнейшем диагностируют миопатический парез гортани, обращаются первым делом к отоларингологу. Правильный диагноз обычно ставится при определении характерных жалоб пациента, которые выявляются в процессе микроларингоскопии изменения обычной формы голосовой щели в ходе фонации. Какую-либо особую дополнительную информацию, связанную с этиологией миопатического пареза гортани, можно получить также при помощи бактериологического исследования мазков зева. В случае подозрения на нейрогенный характер пареза обычно назначается консультация невролога, а также проводится электромиография. При необходимости также назначается КТ гортани.
С целью наиболее полной диагностики возможных нарушений фонации, а также определения самых эффективных методов устранения, чаще всего обращаются за консультацией к врачу-фониатору, который детально исследует все голосовые функции. Обычно изучение всех характеристик голоса проводят при помощи фонетографии. В случае миопатического пареза гортани, наблюдают снижение голосовой силы, определяют неспособность воспроизводить высокие звуки. Степень смыкания голосовых связок всегда оценивается по показателю времени максимальной фонации. Саму же подвижность голосовых связок исследуют, применяя стробоскопию или электроглотгографию.
На практике применяется также и дифференциальная диагностика миопатического пареза гортани. Она применима при дифтерии, ложном крупе, болезнях черпало-перстневидного сустава, в том числе при артрите, анкилозе и вывихах, а также других видах пареза гортани.
Лечение миопатического пареза гортани
Сама же терапия миопатического пареза гортани, в первую очередь, зависит от генеза. Направлена любая терапия на устранение каких-либо этиологических факторов. В первую очередь, врачи говорят исключить всевозможные голосовые нагрузки, продолжительное пребывание на холодном воздухе, а также в запыленных или накуренных помещениях. Лечение миопатического пареза гортани сходно с лечением инфекционно-воспалительных заболеваний гортани. Обычно врачом назначаются противовирусные и противовоспалительные препараты, антибиотики и биогенные стимуляторы. В некоторых случаях в пораженные мышцы вводят такие лекарственные препараты, как прозерин, гиалуронидаз, алоэ и АТФ. Кроме того, в лечении могут использоваться такие физиотерапевтические методы, как электрофорез, ДДТ, электростимуляция, микроволновая терапия и рефлексотерапия. В период реабилитации пациентам назначают различного рода фонопедические или вокальные занятия, которые направлены на коррекцию дыхания, а также на тренировку голосового аппарата. Такие занятия помогают при выработке и доведении до автоматизации всех навыков скорректированной фонации и полного голосового восстановления.
В случае неэффективности консервативных методов проводят хирургическое лечение. Последнее состоит в натяжении голосовых связок, используя при этом наложение на них специальных лигатур.
Источник