Межчерпаловидное пространство в гортани
При хроническом гиперпластическом ларингите возникает гиперплазия (чрезмерное разрастание клеток) слизистой оболочки гортани, которая может быть диффузной (разлитой) или ограниченной – в виде складок, узелков, грибовидных возвышений и валиков.
Причины возникновения и течение болезни
Причины возникновения этого заболевания в основном схожи с катаральной формой хронического ларингита. Во всех слоях слизистой оболочки наблюдается гиперемия (полнокровие) и гиперплазия. Кроме этого, происходит частичное отторжение цилиндрического эпителия и замена его плоским, который со временем становится ороговевшим. Нередко происходит сдавливание выводных протоков слизистых желез гиперплазированной соединительной тканью. Мелкоклеточная инфильтрация может носить следующий характер:
- Разлитой;
- Ограниченный, который сопровождается чрезмерным разрастанием сосочкового слоя, а у покровного эпителия происходит ороговение. Такую гиперплазию называют пахидермией.
Значительно реже на черпало – надгортанных и истинных голосовых складках, а также межчерпаловидном пространстве возникают разрастания белого или розово-белого цвета в виде бугров и гребней.
Клиническая картина
Пациенты жалуются на щекотание и ощущение инородного тела в горле, а также кашель. Особенно выражены эти проявления при пахидермиях, которые возникли в межчерпаловидном пространстве. Слизисто-гнойная мокрота очень вязкая и поэтому прилипает к стенкам гортани, и её не всегда легко легко отхаркивать. Отмечается охриплость голоса, а в некоторых случаях его исчезновение; во время продолжительного разговора заметна утомляемость, а иногда может возникнуть и боль в горле и гортани. Эндоскопическая картина при гиперпластическом ларингите очень разнообразна. Слизистая оболочка в основном имеет серовато-красный цвет. Вестибулярные складки увеличиваются в размере и могут прикрывать истинные, нависая над ними. Истинные голосовые связки сначала розовые или красные, но по мере процесса ороговения отдельные их участки приобретают беловатый цвет.
Очень часто при гиперпластическом ларингите проявляется такой симптом, как отёчная инфильтрация истинных голосовых складок, при которой свободный край переднего отдела имеет полуовальную форму, очень напоминающую форму брюшка. Такие изменения в большинстве случаев носят двухсторонний характер. Нередко при смыкании складок в переднем отделе появляется овальная щель, и тогда возникает парез внутренних щиточерпаловидных мышц. Также может образоваться щель между задними третями складок, которая имеет треугольную форму, и тогда развивается парез поперечной мышцы.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Если гиперплазия распространяется на слизистую оболочку морганиевых желудочков, то она выступает в просвет гортани, образуя валики красного цвета между истинными голосовыми и вестибулярными складками.
Ороговевшие участки эпителия на истинных голосовых складках приобретают белоснежную окраску. А на симметричных участках, которые располагаются между передней и средней частями голосовых связок, образуются некие выпячивания. Они имеют величину примерно как просяное зернышко и полушаровидную форму. Их называют «певческими узелками».
Пахидермии, которые возникают в области отростков черпаловидных хрящей, с одной стороны имеют булавовидный выступ, а на другой углубление блюдцеобразной формы.
Такая форма не позволяет голосовым складкам смыкаться. В случае если пахидермии возникают на задней стенке гортани, то слизистая оболочка становится складчатой, а при фонации происходит её частичное смещение в просвет голосовой щели, мешая сближению голосовых складок. Слизистая оболочка на этом участке грубеет и становится очень сухой, что часто вызывает приступообразный кашель.
Диагностика
При хроническом гиперпластическом ларингите характерными являются следующие симптомы: симметричная двухсторонняя гиперемия, отёк голосовых складок и достаточно большая продолжительность сроков заболевания. В типичных случаях этого заболевания, основываясь наларингоскопической картине, наличии гиперемии и пахидермий, а так же учитывая жалобы пациента, поставить диагноз не очень сложно.
Гиперпластический ларингит следует отличать от таких заболеваний, как папиллома гортани и амилоидоз гортани, внутренняя воздушная киста, а так же от различных инфильтратов, среди которых туберкулезные, злокачественные, сифилитические и т.д. Для того, что бы поставить окончательный диагноз необходимо провести гистологическое исследование.
Лечение
Для достижения эффекта от лечения необходимо избавиться от всех вредных факторов и соблюдать щадящий голосовой режим. В случае, если наблюдается значительная гиперплазия слизистой оболочки, то возможно туширование (прижигание) ляписом. Хороший эффект дают щелочно-масляные ингаляции, криовоздействие (сверхнизкой температурой), а так же удаление гиперпластических узелков с прижиганием мест их крепления с помощью контактного хирургического лазера.
Прогноз
При правильном лечении прогноз благоприятный.
Источник
Основы анатомии гортани
Гортань развивается из двух эмбриональных зачатков: надскладочное пространство – из щечно-глоточной почки, голосовые связки и подскладочное пространство – из трахеобронхиальной почки. Эта особенность имеет клиническое значение в постнатальном периоде. Нервы глоточных дуг являются ветвями блуждающих нервов.
В течение жизни гортань постепенно опускается от уровня С2, который она имеет при рождении, до уровня C4-6 (в зависимости от пола) у взрослых.
Каркас гортани образован щитовидным, перстневидным и черпаловидными гиалиновыми хрящами, надгортанником, который является фиброзным хрящом, а также фиброэластическими добавочными хрящами – рожковидными (санториниевы хрящи) и клиновидными (врисберговы хрящи), не играющими функциональной роли.
Обызвествление и оссификация щитовидного хряща начинается в период полового созревания. Оссификация перстневидного и черпаловидных хрящей происходит несколько позднее. У мужчин кальцификация хрящей гортани наступает раньше, чем у женщин. На рентгенограммах часто бывает трудно отличить обызвествленные хрящи от инородного тела костной плотности. Связывание хрящей в каркас и стабилизация мягких тканей гортани осуществляется внутренними и наружными связками и мембранами гортани.
Для клинических целей полость гортани делят на три отдела:
• надскладочное пространство;
• складочный отдел;
• подскладочное пространство.
Голосовые складки имеют хрящевую и мембранозную часть. Перепончатая часть включает голосовые мышцы, собственную пластинку слизистой оболочки и эпителий. Длина перепончатой части голосовой складки у новорожденных равна 0,3 см, у женщин – 1,0-1,4 см и у мужчин – 1,5-2,0 см. Голосовая щель представляет собой щелевидное пространство между свободными краями голосовых складок. Складочный отдел гортани схематически изображен на рисунке ниже и охарактеризован в таблице.
P.S. Рак гортани развивается исключительно из перепончатой части голосовой складки, в то время как интубационные и контактные гранулемы, связанные с интубацией трахеи и значительной нагрузкой на голосовые складки соответственно, образуются в основном в хрящевой части гортани.
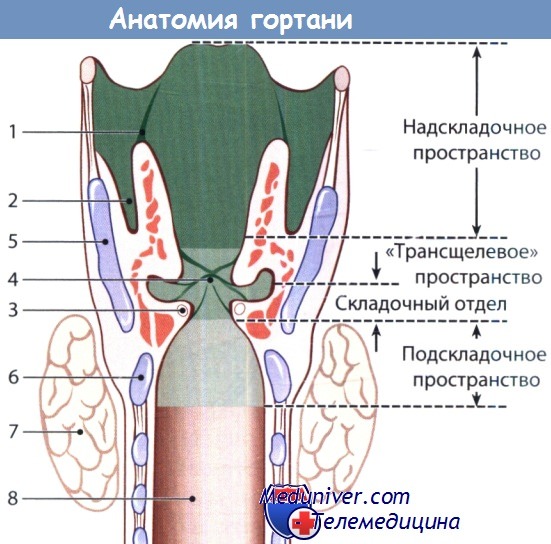
Отделы и структуры гортани:
1 – черпалонадгортанная складка, образующая границу между гортанью и гортаноглоткой;
2 – грушевидный карман, относящийся к гортаноглотке; 3 – голосовая складка;
4 – передняя спайка; 5 – щитовидный хрящ;
6 – перстневидный хрящ; 7 – щитовидная железа;
8 – трахея.

Сверху гортань ограничена свободным краем надгортанника, черпалонадгортанной складкой и межчерпаловидной вырезкой, внизу – нижним краем перстневидного хряща, обозначающим границу между гортанью и трахеей.
Щитовидный хрящ образует сустав с перстневидным хрящом. В этом суставе возможны качательные и скользящие движения небольшой амплитуды. Мышцы, связки и мембраны, связывающие хрящи гортани, обеспечивают возможность движений между различными частями гортани, играющих важную роль для ее функции.
Наружные (гортанно-скелетные) связки и соединительнотканные мембраны фиксируют гортань к окружающим анатомическим образованиям. К наиболее важным мембранам относятся:
• щитоподъязычная мембрана: поддерживает прободающие ее верхнюю гортанную артерию и вену и внутреннюю ветвь верхнего гортанного нерва. Последняя обеспечивает чувствительную иннервацию отдела гортани, расположенного над голосовыми складками;
• перстнещитовидная мембрана: является местом, где воздушный поток проходит особенно близко от кожи; через перстнещитовидную мембрану выполняют ларинготомию;
• перстнетрахеальная мембрана соединяет перстневидный хрящ с трахеей.
Внутренние (собственные) связки и соединительнотканные мембраны, например эластический конус и щитонадгортанная связка, соединяют друг с другом хрящевые части гортани.
Внутренние мышцы и единственная наружная мышца, действуя как синергисты и антагонисты, обеспечивают функцию гортани и возможность ее контроля. Они открывают и закрывают голосовую щель и напрягают голосовые складки. Этим взаимодействием можно объяснить различное положение голосовых складок при параличе возвратного гортанного нерва и наружной ветви верхнего гортанного нерва.
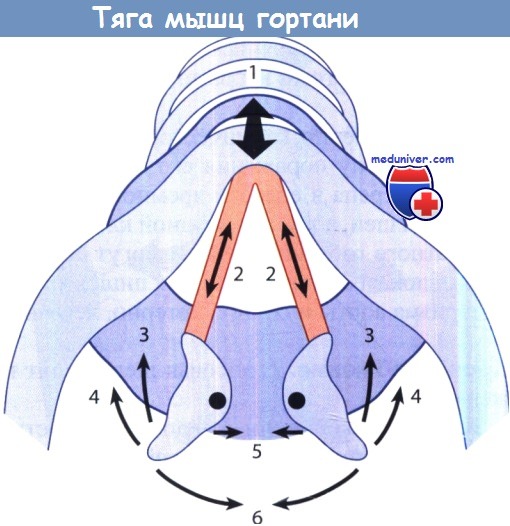
P.S. Лишь одна мышца открывает голосовую щель – задняя перстнечерпаловидная. Мышцы, закрывающие голосовую щель, явно преобладают: соотношение силы этих двух групп мышц составляет 1:3. Из них лишь одна мышца является непарной – межчерпаловидная с ее косой и поперечной порциями, остальные мышцы парные.

а Разрез через перепончатую часть голосовой складки: увеличенное объемное изображение рисунка, приведенного на вставке внизу справа.
1 – многослойный плоский эпителий;
2а – поверхностный слой собственной пластинки слизистой оболочки; 2б – промежуточный слой собственной пластинки; 2в – глубокий слой собственной пластинки, который вместе с промежуточным слоем (2б и в) образует голосовую связку;
3 – голосовая связка, охватывающая голосовую мышцу; 3а – верхняя дугообразная линия; 36 – нижняя дугообразная линия;
4а – медиальная часть щиточерпаловидной мышцы, т.е. голосовой мышцы; 4б – Латеральная часть щиточерпаловидной мышцы;
5 – эпителий, выстилающий желудочек гортани (морганиев желудочек), состоит из цилиндрического ресничного эпителия и островков плоского эпителия;
6 – подскладочное пространство, выстланное цилиндрическим ресничным эпителием; 7 – слизистая железа.
б Увеличенное схематическое изображение собственной пластинки. Цифровые обозначения соответствуют таковым на рисунке а.

Направление тяги мышц гортани:
1 – перстнещитовидная мышца (передняя мышца – m. anticus); 2 – медиальная часть щиточерпаловидной мышцы (голосовая мышца);
3 – латеральная часть щиточерпаловидной мышцы; 4 – латеральная перстнечерпаловидная мышца (латеральная мышца);
5 – межчерпаловидная, или поперечная, мышца; 6 – задняя перстнечерпаловидная мышца (задняя мышца – m. posticus).

а) Иннервация гортани. Иннервация гортани двусторонняя и осуществляется верхним гортанным и возвратным гортанным нервами, которые являются ветвями блуждающего нерва.
Верхний гортанный нерв делится на чувствительную внутреннюю ветвь, которая иннервирует внутреннюю поверхность гортани включая складочный отдел, и двигательную наружную ветвь, иннервирующую наружную перстнещитовидную мышцу.
Возвратный гортанный нерв обеспечивает двигательную иннервацию остальных внутренних мышц на ипсилатеральной стороне и межчерпаловидную мышцу. Кроме того, этот нерв обеспечивает чувствительную иннервацию слизистой оболочки ниже голосовой щели.
Левый возвратный гортанный нерв проходит под дугой аорты и, огибая ее, достигает гортани, располагаясь в борозде между трахеей и пищеводом. Правый возвратный гортанный нерв огибает подключичную артерию и направляется вверх между трахеей и пищеводом.
Оба возвратных гортанных нерва проникают в гортань на уровне нижнего рога щитовидного хряща. Хирургам важно знать анатомические взаимоотношения между этими нервами, нижней щитовидной артерией и щитовидной железой.
При выявлении клинической картины паралича возвратного гортанного нерва причину поражения его следует искать на всем протяжении от основания черепа в области яремного отверстия, далее вдоль его следования в области шеи, а также в грудной клетке, в средостении. Причиной паралича возвратного гортанного нерва могут быть метастазы, злокачественная лимфома, злокачественный зоб, рак пищевода, туберкулез лимфатических узлов, аневризма аорты и сонной артерии, легочная гипертензия.
б) Кровоснабжение гортани. Голосовая щель делит гортань на две зоны кровоснабжения.
Кровоснабжение надскладочного пространства осуществляется верхней гортанной артерией, отходящей от наружной сонной артерии, в то время как подскладочное пространство снабжается кровью из нижней гортанной артерии, которая является ветвью щитошейного ствола, отходящего от подключичной артерии.
Отток венозной крови из верхней части гортани происходит по верхней щитовидной вене во внутреннюю яремную вену, из нижней – по нижней щитовидной вене в плечеголовную вену.
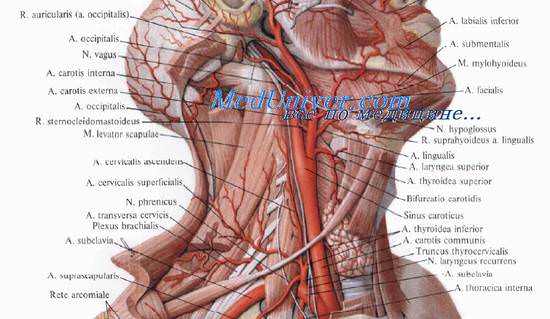
в) Отток лимфы от гортани. Знание путей оттока лимфы из гортани имеет очень важное значение.
В свободном крае голосовой складки лимфатических капилляров нет. Верхняя поверхность голосовой складки и желудочек гортани дренируются через несколько лимфатических сосудов, проходящих параллельно свободному краю голосовой складки.
С другой стороны, надскладочное пространство гортани имеет богатую сеть лимфатических сосудов. Плотная и отчасти многослойная сеть лимфатических капилляров имеется в желудочковой складке и стенке желудочков гортани. Лимфатические пути оттока надскладочного пространства сходятся в передней части черпалонадгортанной складки и, уменьшаясь в количестве, идут вместе с сосудисто-нервными пучками гортани.
В срединной области стенки гортани имеются подслизистые и преднадгортанные горизонтальные анастомозы, обусловливающие возможность двустороннего и перекрестного метастазирования рака.
Между свободным краем голосовых складок и верхним краем перстневидного хряща – краниальной границей подскладочного пространства – расположена нижняя поверхность голосовой складки. В ней имеются лимфатические капилляры. Задняя спайка имеет важное значение как место, в котором связываются лимфатические капилляры, дренирующие лимфу из различных участков гортани.
Капиллярная сеть подскладочного пространства не столь плотная, как надскладочного. Наличие паратрахеальных и претрахеальных лимфатических узлов обусловливает возможность двустороннего и контралатерального метастазирования. Важное клиническое значение имеет также отток лимфы в перитрахеальные и медиастинальные лимфатические узлы.
Лимфа, оттекающая из гортани, в конечном итоге достигает глубоких лимфатических узлов шеи.
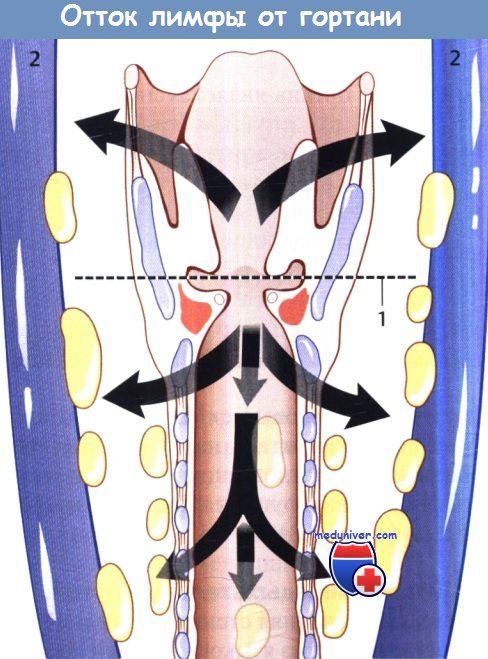
Лимфатический барьер гортани, включающий надскладочные и подскладочные лимфатические узлы.
Первым эшелоном надскладочных лимфатических узлов являются непостоянный предгортанный лимфатический и верхние глубокие шейные лимфатические узлы.
Первым эшелоном подскладочных лимфатических узлов являются пре- и паратрахеальные и нижние глубокие яремные лимфатические узлы.
1 – лимфатический барьер гортани; 2 – внутренняя яремная вена.
г) Слизистая оболочка. Слизистая оболочка гортани приспособлена к особенностям расположения в месте пересечения ЖКТ и дыхательных путей. Гортанная поверхность надгортанника, складки преддверия, само преддверие гортани и голосовые складки выстланы многослойным частично ороговеваю-щим эпителием. В остальной части слизистой оболочки эпителий ресничный цилиндрический.
Собственная пластинка слизистой оболочки состоит из трех слоев. Глубокий и промежуточный слои образуют голосовую связку; наружный слой, известный как пространство Райнке, представляет собой замкнутое щелевидное пространство под эпителием голосовой складки, в котором нет ни желез, ни лимфатических капилляров. Клиническое значение пространства Райнке состоит в том, что оно способствует развитию отека слизистой оболочки.
Учебное видео по анатомии гортани

– Также рекомендуем “Функции гортани и ее физиология”
Оглавление темы “Болезни глотки и гортани”:
- Симптомы рака глотки и его лечение
- Причины остановки дыхания во сне (апноэ во сне) и ее лечение
- Основы анатомии гортани
- Функции гортани и ее физиология
- Методы исследования гортани – осмотр, пальпация, ларингоскопия, эндоскопия
- Симптомы размягчения хрящей гортани (ларингомаляции) и ее лечение
- Симптомы паралича гортани с парезом голосовой складки у новорожденного и его лечение
- Симптомы атрезии с мембраной гортани у новорожденного и ее лечение
- Симптомы кисты гортани (ларингоцеле) и ее лечение
- Симптомы подскладочного стеноза гортани у новорожденного и его лечение
Источник
Непрямая ларингоскопия
В 1854 г. испанский певец Гарсия (сын) Мануэль Патрисио Родригес (1805-1906) изобрел ларингоскоп для непрямой ларингоскопии. За это изобретение в 1855 г. он был удостоен степени доктора медицины. Следует, однако, отметить, что метод непрямой ларингоскопии был известен из более ранних публикаций, начиная с 1743 г. (глотоскоп акушера Levert). Затем Dozzini (Франкфурт, 1807), Sem (Женева, 1827), Вabingston (Лондон, 1829) сообщали об аналогичных устройствах, действующих на принципе перископа и позволяющих осматривать в зеркальном отображении внутреннее пространство гортани. В 1836 н в 1838 г. лионский хирург Вaums продемонстрировал гортанное зеркало, которое в точности соответствует современному. Затем в 1840 Liston использовал зеркало, похожее на стоматологическое, которое он применил при осмотре гортани при заболевании, вызвавшем ее отек. Широкое внедрение в медицинскую практику ларингоскопа Гарсия обязано невропатологу Венского госпиталя L.Turck (1856). В 1858 г. профессор физиологии из Пешта (Венгрия) Schrotter впервые использовал для непрямой ларингоскопии искусственное освещение и круглое вогнутое зеркало с отверстием посредине (рефлектор Шреттера) с приспособленным к нему жестким вертикальным оголовием Крамера. Ранее для освещения гортани и глотки использовали солнечный свет, отраженный зеркалом.
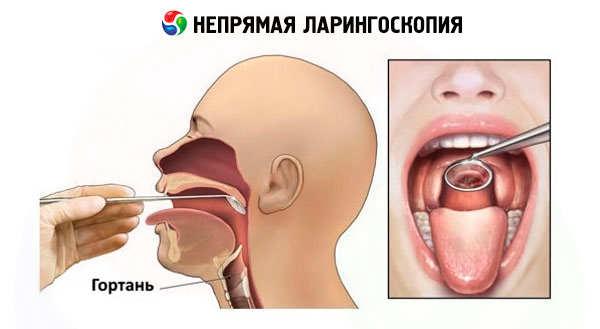
Современная техника непрямой ларингоскопии ничем не отличается от той, которая применялась 150 лет назад.
Используют плоские гортанные зеркала различного диаметра, прикрепленные к узкому штоку, вставляемому в специальную рукоятку с винтовым фиксатором. Чтобы избежать запотевания зеркала, его обычно подогревают на спиртовке зеркальной поверхностью к пламени или в горячей воде. Перед введением зеркала в полость рта проверяют его температуру прикосновением тыльной металлической поверхности к коже тыльной поверхности собственной кисти. Непрямую ларингоскопию проводят обычно в положении сидя с несколько отклоненным вперед туловищем обследуемого и слегка отклоненной кзади головой. При наличии съемных зубных протезов их извлекают. Техника непрямой ларингоскопии требует определенных навыков и соответствующей тренировки. Суть методики заключается в следующем. Врач правой рукой берет рукоятку с укрепленным в ней зеркалом, как писчее пером, так чтобы зеркальная поверхность была направлена под углом вниз. Обследуемый широко раскрывает рот и максимально высовывает язык. Врач I и III пальцами левой кисти захватывает обернутый в марлевую салфетку язык и удерживает его в высунутом состоянии, в это же время II пальцем этой же кисти приподнимает верхнюю губу для лучшего обзора зевной области, направляет луч света в полость рта и вводит в нее подогретое зеркало. Тыльной поверхностью зеркало прижимает к мягкому небу, отодвигая его кзади и кверху. Во избежание отражения язычка мягкого неба в зеркале, что является помехой для обозрения гортани, его необходимо полностью прикрыть зеркалом. В момент введения зеркала в полость рта не следует касаться корня языка и задней стенки глотки, чтобы не вызвать глоточного рефлекса. Шток и рукоятка зеркала опираются на левый угол рта, а поверхность его должна быть ориентирована так, чтобы она образовала с осью полости рта угол 45°. Световой поток, направленный на зеркало и отраженный от него в полость гортани, освещает ее и соответствующие анатомические образования. Для осмотра всех структур гортани угол зеркала с помощью манипуляции рукояткой меняют так, чтобы последовательно осмотреть межчерпаловидное пространство, черпала, складки преддверия, голосовые складки, грушевидные синусы и т. д. Иногда удается осмотреть подскладочное пространство и заднюю поверхность двух-трех колец трахеи. Гортань осматривают при спокойном и форсированном дыхании обследуемого, затем при фонации звука «и» и «э». При произнесении этих звуков происходит сокращение мышц мягкого неба, а высовывание языка способствует подъему надгортанника и открытию для обзора надгортанного пространства. В это же время возникает фонаторное смыкание голосовых складок. Осмотр гортани не должен продолжаться более 5-10 с, повторный осмотр проводят после небольшой паузы.
Иногда осмотр гортани при непрямой ларингоскопии вызывает существенные затруднения. К препятствующим факторам относятся инфантильный малоподвижный надгортанник, заслоняющий вход в гортань; резко выраженный (неукротимый) рвотный рефлекс, наблюдаемый чаще всего у курильщиков, алкоголиков, невропатов; толстый «непокорный» язык и короткая его уздечка; коматозное или сопорозное состояние обследуемого и ряд других причин. Препятствием для осмотра гортани является контрактура височно-нижнечелюстного сустава, наступающая при паратонзиллярном абсцессе или его артрозоартрите, а также при паротите, флегмоне полости рта, переломе нижней челюсти или при тризме, обусловленном некоторыми заболеваниями ЦНС. Самым частым препятствием к непрямой ларингоскопии является выраженный глоточный рефлекс. Для его подавления существуют некоторые приемы. Например, обследуемому предлагают в качестве отвлекающего момента производить в уме обратный счет двузначных чисел или, сцепив кисти согнутыми пальцами, тянуть их изо всех сил, или предлагают обследуемому самому удерживать свой язык. Этот прием необходим и в том случае, когда врач должен иметь свободными обе руки для проведения некоторых манипуляций внутри гортани, например удаление фибромы на голосовой складке.
При неукротимом рвотном рефлексе прибегают к аппликационной анестезии корня языка, мягкого неба и задней стенки глотки. Предпочтение следует отдавать смазыванию, а не аэрозольному распылению анестетика, так как при последнем возникает анестезия, распространяющаяся на слизистую оболочку полости рта и гортань, что может вызвать спазм последней. У детей младшего возраста непрямая ларингоскопия практически не удается, поэтому при необходимости обязательного осмотра гортани (например, при ее папилломатозе) прибегают к прямой ларингоскопии под наркозом.
Картина гортани при непрямой ларингоскопии
Картина гортани при непрямой ларингоскопии весьма характерна, и поскольку она является результатом зеркального отображения истинной картины, и зеркало располагается под углом в 45° к горизонтальной плоскости (принцип перископа), отображаемое располагается в вертикальной плоскости. При таком расположении отображаемой эндоскопической картины в верхней части зеркала видны передние отделы гортани, нередко прикрытые у комиссуры надгортанником; задние отделы, в том числе черпала и межчерпаловидное пространство, отображаются в нижней части зеркала.
Поскольку при непрямой ларингоскопии осмотр гортани возможен только одним левым глазом, т. е. монокулярно (в чем легко убедиться при его закрытии), то все элементы гортани видны в одной плоскости, хотя голосовые складки располагаются на 3-4 см ниже края надгортанника. Боковые стенки гортани визуализируются резко укороченными и как бы в профиль. Сверху, т. е. фактически спереди, видна часть корня языка с язычной миндалиной, затем бледно-розовый надгортанник, свободный край которого при фонации звука «и» поднимается, освобождая для обозрения полость гортани. Непосредственно под надгортанником в центре его края иногда можно увидеть небольшой бугорок – tubеrculum cpiglotticum, образованный ножкой надгортанника. Ниже и кзади надгортанника, расходясь от угла щитовидного хряща и комиссуры к черпаловидным хрящам, расположены голосовые складки белесовато-перламутрового цвета, легко идентифицирующиеся по характерным трепетным движениям, чутко реагирующие даже на незначительную попытку фонации. Во время спокойного дыхания просвет гортани имеет вид равнобедренного треугольника, боковые стороны которого представлены голосовыми складками, вершина как бы упирается в надгортанник и часто им прикрыта. Надгортанник является препятствием для осмотра передней стенки гортани. Для преодоления этого препятствия применяют положение Тюрка, при котором осматриваемый запрокидывает голову, а врач проводит непрямую ларингоскопию стоя, как бы сверху вниз. Для лучшего обзора задних отделов гортани применяют положение Киллиана, при котором врач осматривает гортань снизу (стоя на одном колене перед больным), а больной наклоняет голову книзу.
В норме края голосовых складок ровные, гладкие; при вдохе они несколько расходятся, во время глубокого вдоха голосовые складки расходятся на максимальное расстояние и становятся обозримы верхние кольца трахеи, а иногда даже киль трахеи. В некоторых случаях голосовые складки имеют тускло-красноватый оттенок с мелкой сосудистой сетью. У лиц худых, астенического склада с выраженным кадыком все внутренние элементы гортани выделяются более отчетливо, хорошо дифференцируются границы между фиброзной и хрящевой тканями.
В верхнелатеральных областях полости гортани над голосовыми складками видны складки преддверия, розовые и более массивные. Они отделены от голосовых складок пространствами, лучше просматривающимися у худых лиц. Эти пространства представляют собой входы в желудочки гортани. Межчерпаловидное пространство, являющееся как бы основанием треугольной щели гортани, ограничено черпаловидными хрящами, которые видны в виде двух булавовидных утолщений, покрытых розовой слизистой оболочки. При фонации видно, как они вращаются навстречу друг другу своими передними частями и сближают прикрепленные к ним голосовые складки. Слизистая оболочка, покрывающая заднюю стенку гортани, при расхождении черпаловидных хрящей на вдохе становится гладкой; при фонации, когда черпаловидные хрящи сближаются, она собирается в мелкие складки. У некоторых лиц черпаловидные хрящи соприкасаются настолько тесно, что как бы заходят друг за друга. От черпаловидных хрящей направляются вверх и вперед черпало-надгортанные складки, которые достигают латеральных краев надгортанника и вместе с ним служат верхней границей входа в гортань. Иногда, при субатрофичной слизистой оболочки, в толще черпалонадгортанных складок можно видеть небольшие возвышения над черпаловидными хрящами; это – рожковидные хрящи; латеральнее от них располагаются клиновидные хрящи. Для осмотра задней стенки гортани применяют положение Киллиана, при котором осматриваемый наклоняет голову к груди, а врач осматривает гортань снизу вверх либо становясь перед больным на одно колено, либо больной принимает положение стоя.
При непрямой ларингоскопии видны и некоторые другие анатомические образования. Так, над надгортанником, фактически впереди него, видны ямки надгортанника, образованные латеральной язычно-надгортанной складкой и разделенные медиальной язычно-надгортанной складкой. Боковые части надгортанника соединяются со стенками глотки при помощи глоточно-надгортанных складок, которые прикрывают вход в грушевидные синусы гортанной части глотки. Во время расширения голосовой щели возникает уменьшение объема этих синусов, во время сужения голосовой щели их объем увеличивается. Указанный феномен возникает за счет сокращения межчерпаловидных и черпалонадгортанных мышц. Ему придают большое диагностическое значение, поскольку его отсутствие, особенно на одной стороне, является наиболее ранним признаком опухолевой инфильтрации указанных мышц или начинающегося нейрогенного поражения их.
Цвет слизистой оболочки гортани необходимо оценивать в соответствии с анамнезом заболевания и другими клиническими признаками, поскольку в норме он не отличается постоянством и нередко зависит от курения, принятия алкоголя, воздействия профвредностей. У гипотрофичных (астеников) лиц астенического телосложения цвет слизистой оболочки гортани обычно бледно-розовый; у нормостеников – розовый; у лиц тучных, полнокровных (гиперстеников) или курильщиков цвет слизистой оболочки гортани может быть от красного до синюшного без каких-либо выраженных признаков заболевания этого органа.
Прямая ларингоскопия
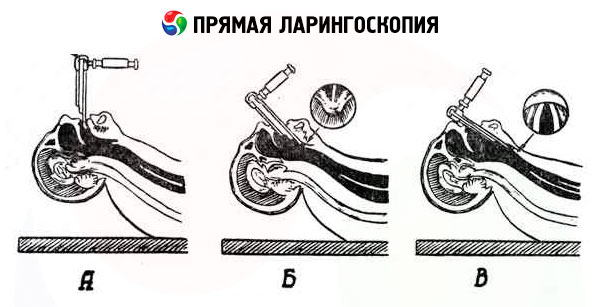
Прямая ларингоскопия позволяет осматривать внутреннее се строение в прямом изображении и производить в достаточно широком объеме различные манипуляции на ее структурах (удаление полипов, фибром, папиллом обычными, крио- или лазерохирургическими методами), а также проводить экстренную или плановую интубацию. Метод введен в практику М.Кирштейном в 1895 г. и в последующем неоднократно усовершенствовался. Он основан на применении жесткого директоскопа, введение которого в гортаноглотку через ротовую полость становится возможным благодаря эластичности и податливости окружающих тканей.
[6], [7], [8], [9], [10], [11], [12], [13]
Показания к проведению прямой ларингоскопии
Показания к прямой ларингоскопии многочисленны, и их число непрерывно растет. Этот способ широко используется в детской оториноларингологии, поскольку непрямая ларингоскопия у детей практически невыполнима. Для детей раннего возраста используют цельный ларингоскоп с несъемной рукояткой и неподвижным шпателем. Для подростков и взрослых применяют ларингоскопы со съемной рукояткой и выдвижной пластиной шпателя. Прямая ларингоскопия применяется при необходимости осмотра труднодоступных для обозрения при непрямой ларингоскопии отделов гортани – ее желудочков, комиссуры, передней стенки гортани между комиссурой и надгортанником, подскладочного пространства. Прямая ларингоскопия позволяет проводить различные эндоларингеальные диагностические манипуляции, а также для введения в гортань и трахею интубационной трубки при наркозе или интубации при экстренной необходимости ИВЛ.
Противопоказания к проведению
Прямая ларингоскопия противопоказана при резком стенотическом дыхании, тяжелых изменениях сердечно-сосудистой системы (декомпенсированные пороки сердца, выраженная гипертоническая болезнь и стенокардия), эпилепсии с низким порогом судорожной готовности, при поражениях шейных позвонков, не допускающих запрокидывания головы, при аневризме аорты. Временными или относительными противопоказаниями служат острые воспалительные заболевания слизистой оболочки полости рта, глотки, гортани, кровотечения из глотки и гортани.
[14], [15], [16], [17]
Техника проведения прямой ларингоскопии
Большое значения для эффективного про ведения прямой ларингоскопии имеет индивидуальный подбор соответствующей модели ларингоскопа (Джексона, Ундрица, Брюнингса Мезрина, Зимонта и др.), что определяете) многими критериями – целью вмешательств: (диагностического или оперативного), положением больного, в котором предполагается проводить ларингоскопию, его возрастом, анатомическими особенностями челюстно-лицевом и шейной областей и характером заболевания. Исследование проводят натощак, за исключением экстренных случаев. У детей раннего возраста прямую ларингоскопию проводят без анестезии, у детей младшего возраста – под наркозом, старшего возраста – либо под наркозом, либо под местной анестезией с соответствующей премедикацией, как и у взрослых. Для местной анестезии могут быть применены различные анестетики аппликационного действия в сочетании с седативными и противосудорожными препаратами. Для понижения общей чувствительности, мышечного напряжения и слюноотделения обследуемому за 1 ч до процедуры дают одну таблетку фенобарбитала (0,1 г) и одну таблетку сибазона (0,005 г). За 30-40 мин подкожно вводят 0,5-1,0 мл 1% раствора промедола и 0,5-1 мл 0,1% раствора атропина сульфата. За 10-15 мин до процедуры проводят аппликационную анестезию (2 мл 2% раствора дикаина или 1 мл 10% раствора кокаина). За 30 мин до указанной премедикации во избежание анафилактического шока рекомендуют внутримышечное введение 1-5 мл 1% раствора димедром или 1-2 мл 2,5% раствора дипразина (пипольфена).
Положение обследуемого может быть различным и определяется в основном состоянием пациента. Она может быть проведена в положении сидя, лежа на спине, реже в положение на боку или на животе. Наиболее удобным положением для больного и врача являете» положение лежа. Оно менее утомительно для больного, предотвращает затекание слюны в трахею и бронхи, а при наличии инородного тела предотвращает его проникновение в более глубокие отделы нижних дыхательных путей. Прямую ларингоскопию проводят с соблюдением правил асептики.
Процедура состоит из трех этапов:
- продвижение шпателя к надгортаннику;
- проведение его через край надгортанника в направлении к входу в гортань;
- продвижение его по задней повершен надгортанника к голосовым складкам.
Первый этап может быть проведен в три вариантах:
- при высунутом языке, который удерживается посредством марлевой салфетки либо помощником врача, либо самим обследующий;
- при обычном положении языка в полости рта;
- при введении шпателя со стороны угла рта.
При всех вариантах прямой ларингоскопии верхнюю губу отодвигают кверху. Первый этап завершается отдавливанием корня языка книзу н проведением шпателя к краю надгортанника.
На втором этапе конец шпателя слегка приподнимают, заводят его за край надгортанника и продвигают его на 1 см; после этого конец шпателя опускают вниз, накрывая надгортанник. При этом шпатель давит на верхние резцы (это давление не должно быть чрезмерным). Правильность направления продвижения шпателя подтверждается появлением в поле трения кзади от черпаловидных хрящей отходящих от них под углом белесоватых голосовых складок.
При подх