Методы от рака гортани

Лечение рака горла – комплексный процесс, требующий индивидуального подхода к каждому пациенту и большого практического опыта врачей. Сложности здесь начинаются уже с того, что с точки зрения медицины «рака горла» не существует, ведь «горло» – это бытовое определение области шеи, которая расположена перед позвоночным столбом.
- Виды лечения
- Химиотерапия
- Радиационное лечение
- Хирургическое лечение
- Прогноз и дальнейшее лечение
 Анатомически сюда входят гортань, глотка, часть пищевода, голосовые связки, нервные и сосудистые пучки, мышцы, соединительная и эпителиальная ткань. И злокачественная опухоль имеет шанс развиться в любой из перечисленных частей, демонстрируя разную симптоматику и представляя разную степень угрозы.
Анатомически сюда входят гортань, глотка, часть пищевода, голосовые связки, нервные и сосудистые пучки, мышцы, соединительная и эпителиальная ткань. И злокачественная опухоль имеет шанс развиться в любой из перечисленных частей, демонстрируя разную симптоматику и представляя разную степень угрозы.
Описывая злокачественные поражения горла, врачи чаще всего имеют ввиду гортанные и глоточные опухоли. Для новообразований в других органах и тканях применяются другие определения. Поэтому в данной статье, рассказывая о том, как лечить рак горла, мы будем говорить в первую очередь о раковых заболеваниях гортани.
Виды лечения
Методики, которые используются для того, чтобы излечить данное заболевание, выбираются с учетом месторасположения опухоли в горле, размеров, стадии развития, наличия или отсутствия метастазирования. Важную роль играет возраст больного, общее состояние, имеющиеся у него сопутствующие патологии и др.
Основные способы лечебных воздействий – это:
- фармакологическая терапия специфическими препаратами;
- лучевые воздействия ионизирующим излучением;
- операционное удаление опухоли.
Вылечить рак горла в большинстве случаев удается только при комбинированном использовании этих методик. Так, лучевая и химиотерапия применяются до операции с целью циторедукции – максимального снижения количества раковых клеток в организме пациента. Это позволяет существенно сократить объем хирургического вмешательства. А после операционного лечения рака гортани в 100% случаев назначается адъювантная (профилактическая) терапия фармакологическими препаратами. Такое воздействие необходимо для того, чтобы уничтожить все злокачественные клетки, оставшиеся в тканях после хирургического удаления опухоли.
Важно! На ранних этапах развития опухоли используются только консервативные методики (радио- и химиотерапия). Это позволяет вылечивать до 85-90% раковых новообразований начальной стадии.
Химиотерапия
 Воздействие специфических препаратов-цитостатиков на злокачественную опухоль основано на нарушении ими процессов клеточного деления. В результате раковая клетка теряет возможность размножаться и, спустя некоторое время, погибает. Эффективность химиотерапии обусловлена тем, что злокачественно перерожденные клетки делятся намного быстрее и чаще, а кроме того, имеют существенно более высокий уровень метаболизма, чем клетки здоровые. Это значит, что раковые клеточные элементы намного интенсивнее поглощают молекулы химиопрепаратов, а значит и действие такого лечения на них будет значительно более выраженным.
Воздействие специфических препаратов-цитостатиков на злокачественную опухоль основано на нарушении ими процессов клеточного деления. В результате раковая клетка теряет возможность размножаться и, спустя некоторое время, погибает. Эффективность химиотерапии обусловлена тем, что злокачественно перерожденные клетки делятся намного быстрее и чаще, а кроме того, имеют существенно более высокий уровень метаболизма, чем клетки здоровые. Это значит, что раковые клеточные элементы намного интенсивнее поглощают молекулы химиопрепаратов, а значит и действие такого лечения на них будет значительно более выраженным.
Эти лекарства применяются системно – перорально в виде таблеток или внутривенно в виде инъекций. Они воздействуют на все органы и ткани пациента, неизбежно (хоть и намного меньше, чем раковые) повреждая здоровые, не перерожденные клетки. Это приводит к развитию побочных эффектов:
- Нарушение механизмов кроветворения с уменьшением числа белых и красных кровяных телец. Снижение количества лейко- и лимфоцитов в крови угнетает иммунные функции организма, поэтому на фоне химиотерапии увеличивается риск развития инфекционных заболеваний.
- Потеря волосяного покрова, которая объясняется тем, что клетки волосяных луковиц имеют очень высокую интенсивность обмена веществ. А это значит, что они поглощают из крови повышенное количество препаратов-цитостатиков и страдают от них в большей степени, чем другие клетки организма (кроме раковых).
Важно! Потеря волос в результате химиотерапии обратима. После того, как раковый процесс будет остановлен, а оставшиеся перерожденные клетки уничтожены, прием препаратов отменяется, волосяные луковицы постепенно регенерируют и вновь дают рост волосам.
- Нежелательное действие на желудочно-кишечный тракт. Сюда относятся постоянная тошнота, иногда сопровождающаяся рвотой, диарея, изъязвления на слизистой ротовой полости и т.д.
- Нарушения тактильной и вкусовой чувствительности. Появление покалываний, зуда и других ощущений в конечностях.
- Общие проявления в виде утомляемости, слабости, резкого ухудшения аппетита и снижения массы тела.
Радиационное лечение
Лучевая терапия при раке гортани, как и химиолечение, основана на том, что опухолевые клетки имеют намного более высокий уровень метаболизма, чем здоровые, а значит поглощают существенно большие дозы ионизирующей радиации. Это излучение повреждает внутренние клеточные структуры, приводят в итоге к гибели клетки. Современные подходы к лучевому лечению предполагают использование специальных препаратов-радиосенсибилизаторов – соединений, способствующих поглощению излучения. Такие препараты вводят пациенту за несколько дней до начала радиационных воздействий, и эти вещества в значительных количествах накапливаются именно в раковых, а не в нормальных клетках.
Практически при всех онкологических патологиях, включая и рак горла, лечение ионизирующим излучением – составляющая часть комплексной терапии. Его часто сочетают с применением фармакологических препаратов. Кроме этого, радиолечение используют после операции для подавления местных и отдаленных метастазов, а также отдельных оставшихся злокачественных клеток.
Радиационная терапия – это агрессивное воздействие, которое кроме раковых клеток, неизбежно затрагивает и здоровые ткани. В связи с этим возникают побочные эффекты:
- Сухость во рту и недостаточность жидкости в организме в целом. Справиться с этим нарушением поможет увеличение количества жидкости в рационе больного или использование специальных регидратационных растворов.
- Болезненные ощущения в горле.
- Нарушение восстановительных процессов и замедление заживления тканей, например, после стоматологических операций. По этой причине онкологи рекомендуют санировать ротовую полость еще до начала радиационной терапии.
- Склонность к развитию кариеса. Этот побочный эффект сводится к минимуму путем тщательного соблюдения гигиены полости рта на всем периоде лучевого лечения.
- Общая симптоматика в виде слабости, повышенной утомляемости, небольшого увеличения температуры тела.

- Изменения голоса.
- Кожные нарушения в области проведения лучевых воздействий в виде покраснения, раздражения и др.
Важно! Лечение рака гортани ионизирующим излучением в 100% случаев затрагивает щитовидную железу. Поэтому перед радиационной терапией необходимо обязательно провести полное обследование структуры и функций этого органа.
Традиционно рак гортани лечится внешними лучевыми воздействиями, при которых источник излучения находится вне пациента, а радиация, прежде чем достичь опухоли проходит через здоровые ткани. Но сегодня существуют более современные методы, которые предполагают введение источника излучения (в виде, например, металлического зерна) непосредственно в опухоль. Это существенно снижает требуемую дозу радиации без потери результативности лечения, а значит, уменьшает и риск появления побочных эффектов.
Хирургическое лечение
Операционное удаление опухолевого узла – наиболее распространенный и самый эффективный способ избавления от рака гортани. С одной стороны, все структуры горла имеют хорошую хирургическую доступность – здесь не требуется проводить глубоких полостных операций. С другой стороны, близость и теснота, с которой расположены анатомические образования в горле, усложняют хирургическое лечение, ведь для полной резекции опухоли нередко приходится частично или целиком иссекать важные органы.
Объем вмешательства определяется стадией ракового процесса и размерами новообразования. Выделяют несколько основных методик:
- кордэктомия – наиболее щадящая операция, которая затрагивает только голосовые связки в случае развития на них злокачественной опухоли;
- верхняя ларингэктомия – хирургическое вмешательство по иссечению верхней части гортани;
- гемиларингэктомия – операционное воздействие значительного объема, подразумевающее иссечение как минимум половины гортани;
- тотальная ларингэктомия – вмешательство по полному удалению гортани с формированием дыхательной трахеостомы (отверстия в трахее).
Хирургическое лечение рака гортани также имеет некоторые побочные эффекты:
- Болевые ощущения, которые сначала купируются анестетиками, а в дальнейшем проходят самостоятельно через несколько дней после операции.
- Отечность тканей горла. Это тоже временное явление, проходящее самостоятельно. Но до того, как отек спадет, пациент будет вынужден питаться сначала внутривенным путем, а затем – при помощи жидких пищевых смесей, подаваемых посредством зонда, который вводят через нос прямо в желудок.
- Интенсивное слизеобразование. Это нормальная реакция слизистых оболочек дыхательной системы на хирургическое вмешательство. Из бронхиального дерева избыточная слизь удаляется с использованием специальных аспирационных зондов. Зонд вводят либо через нос пациента, либо через трахеостому, если она была сделана в процессе операции.
-
 Нарушение чувствительности на кожных покровах шеи. Данный побочный эффект возникает в результате повреждения мелких нервных волокон, отвечающих за чувствительность в области шеи. Такие повреждения неизбежны из-за высокой плотности расположения нервов и сосудов в этой зоне. Но онемение это временное и через полгода-год после операции полностью исчезает.
Нарушение чувствительности на кожных покровах шеи. Данный побочный эффект возникает в результате повреждения мелких нервных волокон, отвечающих за чувствительность в области шеи. Такие повреждения неизбежны из-за высокой плотности расположения нервов и сосудов в этой зоне. Но онемение это временное и через полгода-год после операции полностью исчезает. - Формирование трахеостомы – искусственного отверстия на передней поверхности шеи. Этот подход используется преимущественно при тотальных вмешательствах с практически полным удалением гортани – трахеостома необходима для нормального дыхания пациента. Трахеостома требует особенного ухода, а кроме того, накладывает на больного определенные ограничения, например, невозможность пользоваться звуковой речью. Выделяют постоянные и временные варианты трахеостомы. В последнем случае через некоторое время выполняется повторная операция по ее закрытию.
Важно! При хирургическом лечении рака гортани практически всегда повреждаются голосовые функции пациента. Но в большинстве случаев после прохождения специальных реабилитационных мероприятий голос удается восстановить.
Прогноз и дальнейшее лечение
Главным фактором, определяющим успешность терапевтических мероприятий при раке гортани, является своевременность обращения к ЛОРу и начала лечения. На ранних стадиях опухоли практически всегда можно избавиться от нее без операционного вмешательства. Но чем дольше продолжается ее развитие, тем выше риск вовлечения жизненно важных органов и распространения метастазов в другие области организма. А это существенно ухудшает прогноз и результаты лечения.
Пока длится лечение и после его окончания пациенту надо соблюдать ряд рекомендаций:
- Изменение рациона питания. Диета больного разрабатывается специалистом-диетологом, и включает сбалансированное сочетание всех питательных веществ, а также достаточное количество витаминов.
- Необходимо сократить, а лучше вообще отказаться от употребления кислой, жареной, соленой пищи, а также от использования большого количества приправ.
- Пациенту полностью запрещается курение и прием любых алкогольных напитков.
- Необходимо избегать переохлаждений и чрезмерного воздействия солнечных лучей.
- Запрещены любые процедуры, увеличивающие местную температуру в области шеи (компрессы и др.).
- Нельзя применять вещества, усиливающие клеточный метаболизм (препараты на основе алоэ, мумие, соединения, содержащие прополис и т.д.), так как они способны стимулировать развитие опухолевых элементов.
Даже успешно вылеченный рак гортани предполагает диспансерное наблюдение пациента на всем последующем сроке его жизни. Такое наблюдение осуществляют специалисты онкологического профиля и ЛОР-врачи. Профилактическое обследование необходимо проходить каждый месяц на протяжении следующих 5 лет и каждые полгода в дальнейшем. Это позволит своевременно выявить и начать лечение отдаленных осложнений или рецидивов злокачественного процесса.
Автор: Локошко Денис
Источники: medscape.com, health.harvard.edu,
medicalnewstoday.com.
Источник
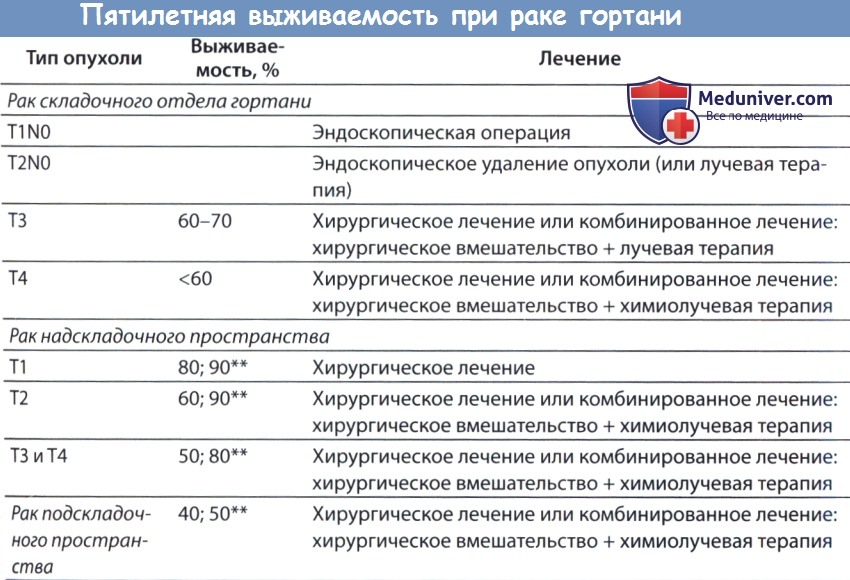
Методы консервативного лечения рака гортани – без операцииМеждисциплинарное обследование пациентов с раком гортани включает консультацию онколога-радиолога. Рак голосовой щели ранних стадий очень редко мета-стазирует в регионарные лимфоузлы, поэтому у таких пациентов можно использовать лишь один метод воздействия, которым с полным правом может быть лучевая терапия. Лучевая терапия имеет свои преимущества, к которым относятся неинвазивность, приемлемое сохранение голосовой функции, превосходный контроль местного опухолевого роста. У пациентов с заболеванием на ранней стадии обычно удается достичь превосходных функциональных результатов, а побочные эффекты носят временный характер (ксеростомия, мукозит, дисфагия, местные воспалительные реакции). Благодаря совершенствованию методов лучевой терапии, а именно изобретению лучевой терапии модулированной интенсивности (ЛТМИ), при низком риске регионарных метастазов возможно подвергать облучению лишь саму гортань, избегая поражения других органов головы и шеи. И хотя качество голоса после лучевой терапии почти всегда ухудшается, у большинства пациентов с раком ранних стадий голос возвращается до почти нормального уровня в течение года после завершения лучевой терапии. Использование лучевой терапии при опухолях Т1 стадии позволяет добиться подавления опухолевого роста в 90% случаев. Показатели при опухолях стадии > Т2 не столь впечатляющие, но тоже приемлемые (80%). Следует отметить, что, согласно опубликованным данным, в случаях поражения передней комиссуры первичное лечение при помощи лучевой терапии обычно менее эффективно. Использование лучевой терапии на ранних стадиях рака надскладочного отдела также позволяет добиться подавления опухолевого роста в 90% случаев. Поскольку надскладочный отдел имеет более богатую сеть лимфатических сосудов, доза облучения, получаемая пациентами, выше, чем при опухолях складочного отдела, т.к. воздействовать необходимо и на лимфоузлы шеи. Конкретные алгоритмы лечения в каждом учреждении разные, может использоваться как однократное каждодневное облучение, так и курсы гиперфракционирования или ускоренные схемы.
Запущенные формы рака гортани (III и IV) традиционно лечились хирургически с возможной послеоперационной лучевой терапией, однако положение дел изменила публикация фундаментального исследования рака гортани, выполненное в 1991 году исследовательской группой Американского министерства по делам ветеранов, согласно которому индукционная химиотерапия с последующей лучевой терапией позволяет добиться лучшего сохранения функций гортани, не снижая при этом показатели выживаемости. За последние 20 лет химиолучевая терапия в лечении распространенных форм рака гортани стала использоваться гораздо чаще. Изменение протокола внесло и свои недостатки, поскольку интенсивная химиолучевая терапия сопровождается развитием серьезных побочных эффектов, к которым относятся длительная дисфагия и ксеростомия. Использование больших доз облучения увеличивает риск развития тяжелых осложнений, например, остераднекроза гортани, который может потребовать трахеотомии и даже ларингэктомии даже при отсутствии рецидива опухолевого роста. Одновременно с описанным выше поворотом в подходах к лечению, Hoffman и соавт., проанализировав данные Национальной базы данных по онкологическим заболеваниям (National Cancer Data Base), отметили снижение выживаемости пациентов с раком гортани на протяжении 1985-2001 годов. Причины данного спада в выживаемости до конца не ясны. Согласно современным рекомендациям Американского сообщества клинических онкологов, у всех пациентов с раком гортани Т1-Т2 рекомендуется использовать органосохраняющие методы лечения (как хирургические, так и нехирургические). У пациентов с опухолями Т3 и Т4, не прорастающими через хрящи гортани в мягкие ткани, допустима органосохраняющая химиолучевая терапия. Могут использоваться либо неоадъювантная химиотерапия с последующей химиолучевой терапией, либо модифицированные схемы химиолучевой терапии. Выбор химиопрепаратов достаточно широк, от традиционных препаратов платины (цисплатин), до моноклональных антител и антагонистов рецепторов эпителиального фактора роста (цетуксимаб). При выборе между послеоперационной лучевой или химиолучевой терапией необходимо учитывать несколько факторов. Во-первых, определяется распространение процесса (положительные или неясные края резекции опухоли, инвазия в кровеносную или лимфатическую систему, внеларингеальный рост). Также необходимо оценить наличие метастазов в лимфоузлы шеи. Назначение адъювантного лечения проводится совместно с онкологами.
Ключевые моменты: – Вернуться в оглавление раздела “отоларингология” Оглавление темы “Болезни глотки и гортани”:
|
Источник