Медицинская помощь при стенозе гортани у детей

Детский стеноз гортани – заболевание, вызванное вирусной инфекцией верхних органов дыхания. Чаще всего патологию провоцирует воспаление гортани и трахеи, в результате которого перекрывается свободное дыхание у малыша. Приступ появляется внезапно и развивается быстро. В зоне риска находятся дети от 1 года до 4 лет.
В этом возрасте болезнь причисляют к опасным для жизни состояниям, поэтому знаниями о предоставлении неотложной помощи при стенозе гортани у детей должны обладать все родители.

Специфика болезни
Характерной чертой детского стеноза гортани является стремительное сужение «проходимости» дыхательного горла. За счет этого легкие не получают нужного им количества кислорода. Кислородное голодание начинает распространяться и на другие органы, вызывая большую концентрацию углекислого газа в крови.
Без соответствующей помощи просвет гортани сужается больше и больше, оставляя минимум места для прохождения воздуха в легкие. Единственный способ в этом случае спасти малышу жизнь – оперативное вмешательство.
Главный признак патологии, который несет собой самую серьезную опасность, – затрудненное дыхание. Именно поэтому второе название болезни – ложный круп.
Это интересно!
Настоящим (истинным) крупом называется дифтерия. При этой патологии так же, как и при стенозе, происходит отек слизистой гортани. Симптоматика и общие клинические проявления патологий схожи, однако при дифтерии гортанный просвет дополнительно перекрывают фибринозные пленки.
Чем дольше длится приступ асфиксии, тем меньше питания в виде кислорода получает головной мозг. Такое состояние вызывает многочисленное отмирание тканей, приводящее к возникновению очагов некроза.
Следует отметить, что, несмотря на опасность болезни и быстроту ее развития, 1 и 2 стадия патологии отлично поддаются медикаментозной терапии. Главное в этом вопросе – полное излечение от болезни, иначе она перейдет в хроническую форму.
Хронический стеноз гортани – медленно прогрессирующее заболевание, которое приводит к постоянному кислородному голоданию тканей мозга. Более того, эта форма провоцирует частые повторяющиеся приступы, каждый из которых может закончиться крайне плачевно.

Провокаторы болезни
Среди причин, которые вызывают опасный приступ удушья, выделяют 2 группы факторов:
- Инфекционной природы;
- Неинфекционного характера.
Инфекционное развитие патологии провоцируется вирусными микроорганизмами, которые, проникая в дыхательные пути, обосновываются там, размножаясь и отравляя организм продуктами своей жизнедеятельности. Самыми частыми провокаторами состояния сужения гортани являются такие патологии:
- Грипп;
- Аденовирусы;
- Респираторные инфекции;
- Парагрипп;
- Дифтерия;
- Корь;
- Скарлатина;
- Абсцессы органов дыхания.
К причинам не инфекционного характера относят следующие провоцирующие факторы:
- Специфическая аллергическая реакция (на продукты питания, медикаментозные препараты, средства бытовой химии);
- Длительные воспалительные процессы при болезнях горла и пищевода;
- Врожденные патологические нарушения строения трахеи;
- Механическое травмирование, полученное при попадании инородного предмета в область глотки;
- Химические ожоги;
- Опухоли злокачественного или доброкачественного характера в дыхательных путях;
- Процессы гнойных воспалений, которые развиваются в органах, расположенных рядом с гортанью.
- Общая интоксикация организма, которая развилась вследствие почечной недостаточности.
Во время и после перенесенных заболеваний верхних дыхательных путей требуется особый контроль со стороны родителей и медицинского персонала, чтобы исключить развитие ларингита у детей в осложненной форме.
Отметим ряд провоцирующих факторов, которые увеличивают риск развития опасной патологии:
- Недоношенность;
- Инфекционные заболевания, перенесенные до приступа;
- Искусственное вскармливание;
- Вакцинация, которая проводилась в период вирусного инфицирования.
- Анемия;
- Постоянное присутствие малыша в помещении, наполненном табачным дымом.
Это интересно!
Статистические данные свидетельствуют о том, что к сужению слизистой оболочки гортани более склонны мальчики, чем девочки. При этом научно объяснить данный факт медики не могут.
Приступы стеноза могут быть как у взрослых людей, так и детей. Однако малыши до 4 лет являются главными «объектами» опасного недуга в силу анатомического строения органов верхних дыхательных путей:
- Маленькие размеры гортани;
- Мягкость хрящевой ткани;
- Голосовые связки располагаются еще слишком высоко;
- Слизистые оболочки очень нежные;
- В слое, который располагается под слизистыми, находится очень много лимфоидных скоплений, поэтому при инфекционных поражениях он быстро увеличивается в размерах, создавая препятствие для прохождения воздуха.
Это интересно!
Несмотря на то, что до полугода голосовая щель у малышей крайне узкая, стеноз гортани в этом возрасте не встречается.

Специфическая симптоматика
Симптомы и признаки патологии начинаются в виде предвестников к 3 суткам с начала инфекционного заболевания. Среди большого разнообразия индивидуального проявления возможного приступа врачи выделяют 3 симптома, появление которых должно насторожить родителей:
- Голос меняется, становится сиплым;
- Появляется кашель, громкий и «лающий»;
- Дыхание ребенка становится шумным и сиплым.
Эти признаки должны стать сигналом к тому, чтобы малышу была оказана доврачебная помощь, включающая в себя планомерное предотвращение приступа.
Помните!
Если признаки удушья проявились у малыша однажды, риск развития повторного приступа во время инфекционного заболевания возрастает в разы.
Если же первые симптомы будут проигнорированы, приступ обязательно произойдет. При этом временем его возникновения будет ночь или раннее утро. Во сне у малыша не происходит рефлекторного откашливания, поэтому появившийся днем отек начинает стремительно увеличиваться. К тому же именно ночью происходит активизация блуждающего нерва, который усиливает секрецию и спазм мышц бронхов.
При непосредственном возникновении приступа стеноза у ребенка наблюдаются ярко выраженные признаки:
- Крохе сложно вдохнуть воздух;
- Появляется одышка;
- Малыш беспокоен и крайне возбужден;
- Чем больше он двигается, тем хуже себя чувствует;
- Апатия;
- Посинение кожных покровов и губ;
- Непроизвольные акты опорожнения мочевого пузыря и кишечника;
- Судорожные сокращения мышц;
- Прекращение дыхательной деятельности;
- Потеря сознания.
Если приступ вызван механическим раздражением гортани из-за инородного предмета, симптомы развиваются еще быстрее. Пытаясь откашляться и вздохнуть, ребенок делает множество лихорадочных движений, чем еще более усугубляет ситуацию. Заканчивается приступ так же, как и при инфекционном варианте его развития.
При появлении этих признаков, родители должны немедленно вызвать бригаду медицинских работников. Затем быстро и четко малышу должна быть оказана первая помощь при стенозе в домашних условиях.
Проявления форм и степеней тяжести
Формы недуга, так же, как и степень ее тяжести, существенно влияют на принципы неотложной помощи и лечения приступа. Характерные отличия патологии в зависимости от времени ее развития представлены в таблице.
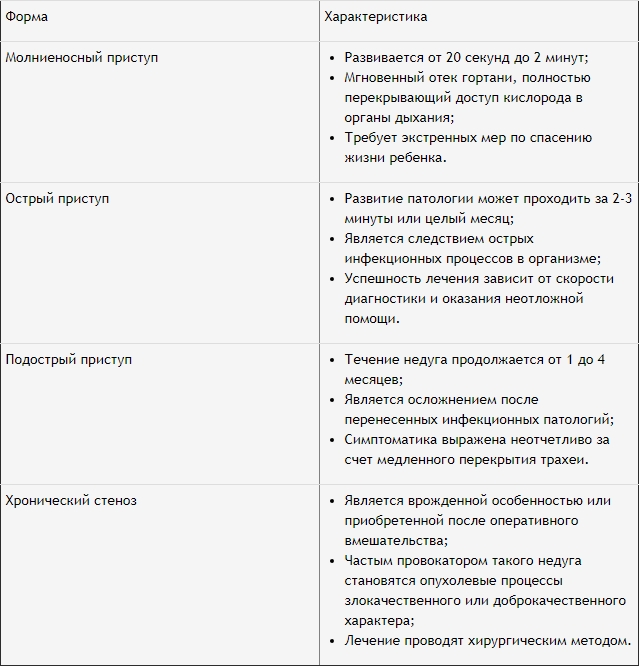
Стеноз гортани классифицируют также по этиологическому развитию. Выделяют следующие подвиды недуга:
- Паралитический. Характеризуется нарушением функционирования нервных импульсов, быстро развивающимся мышечным параличом;
- Рубцовый. После приступа на гортани остается рубец, после возникновения которого орган не может работать в нужном естественном режиме;
- Опухолевый. Вызван злокачественными образованиями, которые способны полностью перекрыть просвет.
Локализация недуга позволяет выделить такие формы приступа:
- Передний;
- Круговой;
- Задний;
- Полный;
- Протяженный.
Проявления стеноза гортани у детей напрямую связано со степенью перекрытия просвета дыхательного органа. Рассмотрим степени недуга и их характерные проявления.

Родителям, впервые столкнувшимся с проявлениями стеноза в любой форме и степени, требуется консультация медицинских работников, которые помогут выработать алгоритм действий в критической ситуации, чтобы предотвратить опасные последствия недуга.
Важность неотложных действий
При стенозе гортани у детей неотложная помощь начинается с вызова медицинских работников: учитывая скорость развития приступа и переход его из оной стадии в другую, доврачебных действий может оказаться недостаточно.
До прибытия профессионалов, выполняйте следующие рекомендации:
- Успокойте кроху, отвлекая от проблемы: чем больше ребенок плачет, тем быстрее закрывается просвет гортани;
- Обеспечьте максимальный приток свежего воздуха в помещении, где находится малыш;
- Померяйте температуру тела. Если ее нет, попарьте крохе ноги, бережно массируя его ступни;
- Давайте ребенку как можно больше пить жидкости, богатой щелочами (молоко, лишенная газов минеральная вода);
- При чрезмерной возбудимости у пациента показано использование успокоительных средств в возрастной дозировке;
- Сделайте ингаляции: тепло успокоит и расслабит мускулатуру трахеи.
Обратите внимание!
При отсутствии специального приспособления для проведения ингаляций медики рекомендуют самостоятельно создать «влажный» эффект. Отнесите кроху ванную комнату и откройте краны с теплой водой. Влажный теплый воздух обязательно облегчит состояние малыша.
Помните, что во время приема напитков детям запрещено предлагать варенье, мед или конфеты, чтобы не спровоцировать аллергический приступ.
Лечебные мероприятия
Особенности лечения определяются врачом после выяснения причины и стадии приступа. Если недуг находится на компенсированной или частично компенсированной стадии, врачи проводят диагностику и назначают лечение в домашних условиях. Во всех остальных случаях показана госпитализация, длительность которой зависит от ответной реакции организма ребенка на проводимую терапию.
Главное направление лечения стеноза – устранение спазматических сокращений мышц и отечности, чтобы стабилизировать дыхательную функцию. Назначения делаются в зависимости от патологии, вызвавшей приступ. Если есть риски осложнения в виде бактериальной инфекции, в курс терапии включают антибиотики. Процессы развития опухоли останавливаются только путем хирургического вмешательства. Инфекционные заболевания устраняют противовирусными средствами.
Не стоит игнорировать даже самые незначительные проявления стеноза гортани у детей: стремительность развития патологии может застать врасплох любого неподготовленного взрослого. Поэтому при любых сомнениях не стоит ждать: немедленно обращайтесь за квалифицированной медицинской помощью.
Источник
Всем родителям полезно знать, что такое стеноз гортани, ведь патология зачастую касается детского возраста. Для того чтобы знать, как помочь ребенку и вылечить заболевание, нужно понимать откуда оно берется и как проявляется. Важно понимать, стеноз может развиваться очень быстро, требуя немедленного оказания помощи.
 Лечение стеноза гортани у детей – сложная задача, однако с ней нужно справиться, не допустив осложнений.
Лечение стеноза гортани у детей – сложная задача, однако с ней нужно справиться, не допустив осложнений.
В большинстве случаев с проблемой стеноза верхних дыхательных путей дети сталкиваются в осенне-весенний период, поэтому именно в это время нужно родителям усилить профилактику и позаботиться о здоровье ребенка с особым вниманием.
Почему же так опасен стеноз? Дело в том, что вследствие сужения дыхательных путей затрудняется поступление кислорода в легкие и соответственно в кровеносное русло и к внутренним органам. Особенно чувствительным к кислородному голоданию органом является головной мозг.
Гипоксия, или иначе недостаток кислорода, приводит к нарушению функционирования ЦНС, от чего зависит сознание ребенка, работа сердца и дыхание. Гипоксия в течение 5 минут приводит к необратимым изменениям в структурах мозга, что заканчивается смертью.
Заметим, чем меньший возраст ребенка, тем выше риск удушья из-за стеноза гортани. Почему так? У детей:
- в зоне гортани находится большое количество чувствительных рецепторов, быстро реагирующих на действие провоцирующих факторов. В результате этого наблюдается ларингоспазм;
- гортань напоминает по форме воронку (у взрослых – цилиндр) – чувствуете разницу?
- здесь концентрируется множество желез, из-за чего повышается риск воспаления и отека;
- голосовые связки покрыты тонким эпителием, что предрасполагает его легкой травматизации;
- окружающая клетчатка отличается рыхлостью и хорошей кровеносной сеткой, в результате чего даже малейшее воспаление может привести к выраженной отечности тканей.
По времени развития и течению стеноз может протекать как острый или хронический процесс. В плане гипоксии наиболее опасна – острая форма, ведь органы не успевают приспособиться и не срабатывают компенсаторные реакции. Если же развивается хроническое сужение гортани, организм постепенно привыкает к недостаточному поступлению кислорода и страдает от гипоксии в меньшей степени.
Почему развивается стеноз
Наиболее часто причиной стеноза гортани является вирусное заражение и размножение патогенных микроорганизмов, однако нельзя недооценивать влияние других предрасполагающих факторов. Итак, когда могут сужаться дыхательные пути?
- при поражении гортани как осложнение основного заболевания, например, флегмонозного ларингита;
- при заражении ребенка вирусами или бактериями с развитием гриппа, скарлатины или дифтерии;
- в случае врожденной аномалии гортани (генетические мутации);
- после контакта с аллергеном, когда развивается аллергический отек;
- при вдыхании ребенка инородного элемента или повреждения тканей при операции или горячей жидкостью;
- при нарушении иннервации и изменениях в мускулатуре.
Как проявляется стеноз гортани
Родителям важно помнить, что первые признаки сужения гортани сходны с симптомами простуды, что затрудняет первичную диагностику. У детишек обычно начинается насморк, кашель, появляется боль в горле, а также повышается температура.
Насторожить родителей должно появление «лающего» кашля в виде приступов и осиплость голоса. Заметив эти признаки, нужно немедленно начать интенсивное лечение.
Не обратив внимания на ухудшение состояния ребенка, дыхание становится трудное, кашель усугубляется, что указывает на сужение гортани.
Наиболее часто стеноз гортани развивается у детей 2-5 лет.
Как определить, что у ребенка сужаются дыхательные пути?
| Степень сужения | Общее состояние | Дыхание | Пульс | Кожные покровы |
|---|---|---|---|---|
| 1 (компенсация) | Средней степени тяжести, периодическое возбуждение | Учащенное. Одышка – при значительной физнагрузке | Без изменений | Практически не изменяются |
| 2 (субкомпенсация) | Возбуждение, капризность | Вдох удлиняется, дыхание учащено, одышка – при небольшой физнагрузке | Учащен | Синюшность губ, ушей, кончиков пальцев |
| 3 (декомпенсация) | Тяжелое состояние, заторможенность | Шумное дыхание, вдох удлинен, втягиваются межреберные промежутки. Ребенок задыхается в лежачем положении. | Еще более учащенный | Синюшный оттенок распространяется на конечности, лицо |
| 4 (асфиксия) | Крайне тяжелое, отсутствие сознания | Поверхностное дыхание, неритмичное | Редкий, плохо прощупывается | Землянистый оттенок |
Диагностика
Когда ребенок начинает задыхаться при остром сужении дыхательных путей, на диагностику не остается времени. Врачи бегло опрашивают родителей о состоянии ребенка накануне удушья и его болезнях. После оказания неотложной помощи и обеспечения доступа кислорода можно приступить к диагностике. Она помогает выявить причину тяжелого состояния и назначить эффективное лечение.
 После тщательного опроса родителей доктор определяет, какие дополнительные методы позволят ему быстро и точно поставить диагноз. Для этого может использоваться:
После тщательного опроса родителей доктор определяет, какие дополнительные методы позволят ему быстро и точно поставить диагноз. Для этого может использоваться:
- ларингоскопия, которая дает возможность оценить степень сужения, обнаружить опухоль, отек или инородные элементы в гортани;
- фиброларингоскопия относится к эндоскопическим методикам, которые выполняются гибким эндоскопом. Результаты обследования отображаются на экране;
- рентгенография груди – для исключения заболеваний легких и сердца;
- электрокардиография, чтобы исключить одышку кардиального происхождения;
- ультразвуковое исследование щитовидной железы;
- бактериологический анализ с посевом материала из ротоглотки;
- магнитно-резонансная, компьютерная томография и биопсия проводятся в крайних случаях, когда не удается поставить диагноз.
В ходе диагностики врачу нужно провести дифференцировку между ложным, истинным крупом, опухолью, болезнями бронхолегочной системы (бронхиальная астма) и травматическим повреждением.
Первая помощь
Итак, что же делать, когда у ребенка приступообразный кашель, сильная одышка и осиплый голос. Важно для родителей – сохранять спокойствие! Первым делом нужно вызвать скорую помощь, не дожидаясь, когда ребенок начнет задыхаться. Затем:
- успокоить ребенка, взять на руки, укачать, погладить, отвлечь – в общем, сделать все, чтобы прекратить плач, истерику и восстановить дыхание;
- открыть окно или балкон на несколько минут, чтобы впустить кислород в комнату, облегчить дыхание и насыщение внутренних органом кислородом;
- увлажнить воздух в комнате с помощью специального увлажнителя или, развесив мокрые простыни в комнате. Кстати родителям нельзя забывать о регулярной влажной уборке и увлажнении воздуха в детской комнате;
- при лихорадке выше 38 градусов необходимо дать жаропонижающие лекарства, например, Нурофен, Панадол или Эффералган. Это поможет уберечь ребенка от обезвоживания и уменьшить одышку;
Жаропонижающие средства, в состав которых входит ацетилсалициловая кислота, запрещены при ларингоспазме.
- антигистаминные препараты (Цетрин, Тавегил, Эриус, Супрастин) снижают отек тканей и облегчают дыхание;
- ингаляции с гормональными бронхолитиками. Они широко используются при бронхиальной астме, тяжелых обструктивных бронхитах и аллергических бронхоспазмах. Их действие направлено на уменьшение воспаления и отека.
 Родителям обязательно нужно иметь гормональный препарат для ингаляций, ведь это самое мощное лекарство в борьбе со спазмом дыхательных путей. Наиболее распространен Пульмикорт с действующим веществом – Будесонид. Он выпускается в форме суспензии во флакончиках по 2 мл и готов к использованию. Его применяют для небулайзеров для оказания неотложной помощи. Для процедуры используется только компрессорное устройство, ведь ультразвуковое – не подходит. После сеанса необходимо пополоскать рот или умыть лицо, если ингаляция проводилась через маску. После вскрытия флакона его можно хранить лишь 12 часов в затемненном месте. Перед применением остатков суспензии следует встряхнуть флакон.
Родителям обязательно нужно иметь гормональный препарат для ингаляций, ведь это самое мощное лекарство в борьбе со спазмом дыхательных путей. Наиболее распространен Пульмикорт с действующим веществом – Будесонид. Он выпускается в форме суспензии во флакончиках по 2 мл и готов к использованию. Его применяют для небулайзеров для оказания неотложной помощи. Для процедуры используется только компрессорное устройство, ведь ультразвуковое – не подходит. После сеанса необходимо пополоскать рот или умыть лицо, если ингаляция проводилась через маску. После вскрытия флакона его можно хранить лишь 12 часов в затемненном месте. Перед применением остатков суспензии следует встряхнуть флакон.
Перечисленные лечебные мероприятия окажут помощь при спазме инфекционного или аллергического характера. Если же сужение дыхательных путей произошло из-за травмы, эффект от лекарств будет значительно меньший. В таком случае вопрос решается о хирургическом вмешательстве.
Лечение
Начинать лечить стеноз гортани нужно после выявления причины его развития. От этого зависит, что назначать и каким курсом. Из лекарственных препаратов в лечении используются:
- антибактериальные средства (Сумамед, Амоксиклав) – 7-10 дней. Назначаются только при подтверждении бактериального заражения с помощью результатов бакпосева и антибиотикограммы;
- пробиотики принимаются параллельно или после антибиотикотерапии для восстановления флоры. Для детей разрешены Биогая, Бифиформ Бэби, Ацилакт, Бифидумбактерин;
- антигистаминные препараты (Супрастин, Лоратадин) помогают справиться с отеком тканей;
- назальные капли с сосудосуживающим действием (Називин, Отривин) – уменьшают просвет кровеносных сосудов, отек слизистой и выработку слизи, что облегчает носовое дыхание;
- гормональные препараты для ингаляций (Пульмикорт) – при тяжелом течении.
Как мы разобрали, стеноз гортани чаще развивается на фоне вирусной инфекции, поэтому в большинстве случаев назначаются противовирусные средства. Они могут использоваться несколькими способами:
- ингаляторно. С помощью ингалятора можно использовать Интерферон, который оказывает иммуностимулирующее действие и борется с вирусами;
- перорально в форме таблеток (Амиксин), капель (Афлубин) или порошка (Оцилококцинум);
- интраназально (капли для носа Назоферон).
Не стоит забывать о борьбе с кашлем. Муколитические и отхаркивающие медикаменты необходимы для уменьшения вязкости мокроты и улучшения ее выведения. Для детей могут использоваться:
- растворы для приема внутрь (Эреспал, Аскорил, Амброксол, Флюдитек);
- растворы для ингаляций (Амбробене, Лазолван, Ацетилцистеин);
- таблетки (Мукалтин, Бромгексин).
Кроме того, полезно проводить ингаляции с щелочной минеральной (негазированной) водой. Это позволяет «растворить» мокроту и легче вывести ее наружу.
Особое внимание нужно уделить общему режиму ребенка. Родителям необходимо:
- увеличить питье за счет щелочной негазированной воды, теплого молока с содой, чая и компотов. Это поможет уменьшить гипертермию, вязкость мокроты и восполнить жидкостные потери организма, предупредив обезвоживание;
- контролировать соблюдение постельного режима;
- в питании увеличить количество витаминных продуктов, запрещаются острые, горячие, соленые блюда, твердые продукты и газированные напитки;
- регулярно проводить влажную уборку, проветривать помещение;
- увлажнять воздух в детской комнате;
- уменьшить влияние стрессов;
- контролировать соблюдение голосового покоя. На протяжении лечения не нужно громко разговаривать, кричать и сильно смеяться, чтобы не спровоцировать ларингоспазм.
Когда диагностируется субкомпенсированный стеноз гортани у детей, лечение должно проводиться в условиях стационара. Помимо перечисленных лекарств врачи могут назначать кислородотерапию, гормональные средства для внутримышечного применения и седативные препараты.
При угрозе удушья проводится трахеостомия с продолжением медикаментозного лечения.
При аллергическом спазме требуется выявить провоцирующий аллерген и устранить его, иначе лечение может оказаться неэффективным.
Профилактика
Чтобы уберечь детей от стеноза гортани, нужно вовремя обнаружить патологию и принять меры по лечению основного заболевания. Чтобы вовсе избежать угрозы асфиксии и противостоять инфекциям, рекомендуется:
- соблюдать личную гигиену;
- регулярно посещать стоматолога для лечения кариеса;
- санировать хронические очаги инфекции при тонзиллите или пиелонефрите;
- своевременно лечить инфекционные болезни, не дожидаясь осложнений;
- правильно питаться (фрукты, свежие овощи, каши). Желательно максимально снизить количество употребляемых консервантов, пищевых добавок и сухариков;
- пить достаточно жидкости в сутки (чай, компот, вода);
- проводить закаливание организма;
- ежедневно прогуливаться на свежем воздухе;
- избегать контакта с больными инфекционной патологией людьми;
- не посещать места с большим скоплением людей в периоды эпидемии гриппа;
- не злоупотреблять холодными напитками и мороженым;
- не отказываться от грудного вскармливания, ведь с молоком поступают к детям иммунные компоненты, необходимые для построения своего иммунитета.
Если ребенок склонен к частым аллергиям, нужно проконсультироваться с аллергологом и иммунологом для выяснения причин. От этого зависит стойкость иммунной защиты организма от инфекции.
Автор: Светлана Галактионова
Источники: medscape.com, health.harvard.edu,
medicalnewstoday.com.
Источник