Линейная томография гортани методика

Лечение рака >> Книги по онкологии >>
«Новые методы диагностики в онкологии и рентгенологии»
Под редакцией И. Т. Шевченко.
Гос. мед. изд-во УССР, Киев, 1957 г.
OCR Wincancer.Ru
Приведено с некоторыми сокращениями
Несмотря на то, что методика рентгенологического исследования гортани разработана свыше сорока лет тому назад, круг ее применения в ларингологической практике пока невелик. Еще в меньшем объеме в диагностике заболеваний гортани применяется послойное рентгенологическое исследование, хотя и об этом методе сообщения в литературе встречаются с 1937 г.
Широкое распространение в нашей стране томофлюорографов и убедительные данные, получаемые при томографии гортани (А. И. Позмогов и Н. Г. Шеремет-Щербак), дают право рекомендовать этот метод для практического применения в диагностике рака гортани.
Клиническое обследование больных раком гортани сопряжено с рядом трудностей, преодолеть которые не всегда удается ларингологу. Ввиду того, что некоторые участки нормальной гортани (морганиевы желудочки, грушевидные синусы, субхордальное пространство) мало доступны для осмотра, определение состояния этих областей при наличии патологических изменений чрезвычайно затруднено.
При массивных опухолях в области преддверия гортани обычно не представляется возможным хотя бы ориентировочно высказаться о состоянии нижележащих отделов гортани, голосовых связок и т. д. Пользуясь обычными методами исследования, ларинголог даже с приближенной точностью не может сказать о степени прорастания опухоли в соседние ткани. Изучение результатов лучевой терапии при раке гортани требует объективной документации.
Значительную помощь клиницистам оказывает послойное рентгенологическое исследование гортани. Благодаря устранению теней позвонков, обызвествлений в хрящах томограммы имеют большое преимущество перед рентгенограммами. Ввиду того, что на томофлюорограммах изображение гортани имеет меньшие размеры, что затрудняет интерпретацию снимков, послойное исследование гортани следует производить только путем томографии на пленках 13 х 18 см.
Сравнение рентгенограмм и томограмм показывает, что боковые томограммы имеют мало преимуществ перед обычными рентгенограммами, произведенными в той же проекции и не отображают небольшие патологические изменения связочного аппарата, грушевидных синусов и др. Лишь в редких случаях, когда опухоль исходит из задней или передней стенки и выступает в просвет гортани, ее удается проследить на боковых томограммах. Значительно больший интерес в отношении выявления патологических изменений гортани представляют томограммы, произведенные в передней проекции, особенно на уровне голосовых связок и моргапиевых желудочков.
Обследование больных следует начинать с обычной ларингоскопии. Для производства рентгенограмм и томограмм в передней проекции больного укладывают лицом вниз, при этом он касается стола подбородком и носом. Трубка центрируется на щитовидный хрящ. Рентгеновский пучок ограничивается узкой (диаметром 59 мм) диафрагмой. Технические условия рентгенографии: 85—90 кв, 40 ма, при выдержке 1,5 сек.
Томография производится в том же положении больного с применением тех же технических условий; расстояние пробега трубки 400 мм (поворот маятника томографа — 30°). Снимки производят при задержанном дыхании и небольшом экспираторном натужипанни. Каждому больному следует производить одну рентгенограмму и не менее трех томограмм. Уровень первой томограммы находится на 1 см кзади от наиболее выступающей точки гортани; последующие две томограммы производят в направлении позвоночника с интервалами в 0,5 см. В случае необходимости количество томограмм увеличивается.
При исследовании гортани в боковой проекции больного укладывают на правый или левый бок. Под голову подкладывают мешочки с песком так, чтобы сагиттальная плоскость тела была параллельна столу. Плечи больного максимально отводят в каудальном направлении. Трубку центрируют на щитовидный хрящ. Так же, как и в предыдущем случае, на тубус трубки укрепляют диафрагму с самым малым отверстием («Ф-59»).
Технические условия рентгенограмм: напряжение 75 кв, сила тока 20—30 ма, при выдержке в 1 сек. Томограммы производятся при том же напряжении и силе тока, с выдержкой в 1,25 сек. и при повороте маятника томографа на 30 градусов (пробег трубки во время снимка 400 мм). Первый послойный снимок производится в сагиттальной плоскости; второй и третий — на 1 см выше и на 1 см ниже первого.
Рентгенограмму и три томограммы можно производить на одной пленке 24 X 30 см, перед каждым снимком кассету перемещают, неэкспонируемую часть пленки прикрывают просвинцованной резиной. При этом на одной пленке получаются четыре снимка 12 X 15 см с изображением гортани и начальной части трахеи. Обычно наибольший интерес представляют томограммы, произведенные в задней проекции на глубине 1,5—2 см от наиболее выступающей передней части гортани. Снимки эти отображают связочный аппарат гортани, грушевидные синусы, морганиевы желудочки, боковые стенки и субхордальное пространство.
Экспериментальные работы (Л. С. Снегирев, А. И. Позмогов и Н. Г. Шеремет-Щербак) показывают, что при исследовании анатомического препарата гортани в области голосовых связок на томограммах четко видны дополнительные кусочки ткани в 2 мм. При исследовании гортани живого человека диагностические возможности метода несколько снижаются за счет размазывания теней позвонков и нерезкости снимков при неполной задержке дыхания.
Практически при томографии гортани обычно не удается выявлять опухоли диаметром менее 4—5 мм, особенно расположенные в области передней комиссуры, небольшие изъязвления, отечность связочного аппарата.
Томография является вспомогательным методом в комплексном клиническом обследовании больного. Этот метод позволяет определить размеры опухоли, прорастание ее в грушевидные синусы и субхордальное пространство. Лучше всего выявляются опухоли голосовых связок, боковых стенок гортани и начального отдела трахеи. Томограммы могут служить объективным документом при наблюдении за результатами консервативных методов лечения.
См. далее: Методика поперечной томографии при опухолях органов грудной полости >>

Питание при раке
Каким должно быть питание при онкологических заболеваниях? Какие продукты абсолютно противопоказаны при той или иной форме рака?
![]() Узнать подробности >>
Узнать подробности >>

Фитотерапия в онкологии
Фитотерапия способна оказать существенную помощь не только в лечении онкологических заболеваний, но также и в их профилактике.
![]() Узнать подробности >>
Узнать подробности >>

Наследственность и рак
Многих людей, имеющих у себя или у родственников онкологическое заболевание, интересует вопрос: передается ли рак по наследству?
![]() Узнать подробности >>
Узнать подробности >>

Рак при беременности
Лечение рака во время беременности является довольно сложным, ведь большинство лекарственных средств обладает токсичностью.
![]() Узнать подробности >>
Узнать подробности >>

Беременность после рака
Какие перспективы у беременности после перенесенного онкологического заболевания? Следует ли выдерживать срок после лечения рака?
![]() Узнать подробности >>
Узнать подробности >>

Профилактика рака
Профилактика является важной частью общей борьбы с онкологическими заболеваниями. Как же уменьшить вероятность возникновения рака?
![]() Узнать подробности >>
Узнать подробности >>

Паллиативное лечение рака
Что представляет из себя паллиативное лечение рака? Как оно может повлиять на качество жизни онкологического больного и изменить ее к лучшему?
![]() Узнать подробности >>
Узнать подробности >>

Новые методы лечения рака
Учеными разработано достаточно много перспективных методов лечения рака, пока еще не признанных официальной медициной. Но все может измениться!
![]() Узнать подробности >>
Узнать подробности >>

Статистика онкозаболеваний
Статистика заболеваемости раком, к сожалению, неутешительна: наблюдается рост числа заболевших, при этом болезнь «молодеет».
![]() Узнать подробности >>
Узнать подробности >>

О «народной» медицине
Иногда «народными» методами удается победить рак, но тех, кто уповал только на них и в итоге покинул этот мир раньше времени – намного больше.
![]() Узнать подробности >>
Узнать подробности >>

Как бороться с раком?
Как найти силы для борьбы с раком? Как не впасть в отчаяние от возможной инвалидности? Что может послужить надеждой и смыслом жизни?
![]() Узнать подробности >>
Узнать подробности >>

Как помочь близким?
Как помочь близкому человеку жить с диагнозом «рак»? Нужна ли «ложь во спасение»? Как вести себя, чтобы близкие люди меньше страдали?
![]() Узнать подробности >>
Узнать подробности >>

Стресс и рак
Бытует такое мнение, что постоянные стрессовые ситуации способны привести к развитию онкологических заболеваний. Так ли это?
![]() Узнать подробности >>
Узнать подробности >>

Борьба с кахексией
Многие онкологические больные часто страдают от резкой потери веса. Чем это вызвано и можно ли как-то справиться с этой проблемой?
![]() Узнать подробности >>
Узнать подробности >>

Уход за лежачими больными
Правила ухода за больными, вынужденными постоянно находиться в кровати, имеют свои особенности и их нужно обязательно знать.
![]() Узнать подробности >>
Узнать подробности >>
Источник
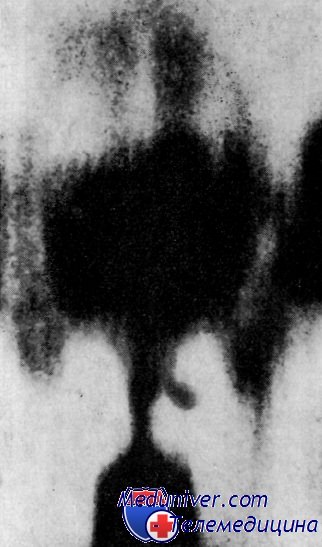
Томография гортани. Томография голосовых складок при нарушениях голосаТомографические снимки, дающие возможность послойного рентгеновского обследования тела, впервые были произведены Canuyt, Gunsett и Greiner. С помощью этого метода в настоящее время стало возможным более подробное изучение функции голосовых связок при различных частотах звука и напряжениях голоса. Томографическое обследование гортани во время фонации низких и вышних артикуляционных звуков начало применяться в фониатрии, как метод, позволяющий не только изучить функцию голосовых связок, но и конфигурацию резонаторных полостей. Во время произношения или пения низких звуков резонаторные полости гортани расширяются или углубляются, а высоких — суживаются. Исследование лучше всего производить при произношении или нении высоких гласных э, и и низких у, ы. У людей, которые прошли специальную вокальную подготовку, объём резонаторных полостей изменяется более резко, чем у неподготовленных певцов. Благодаря этому методу стало известным, что в случаях приобретенной в раннем детском возрасте или врожденной глухоты, объем резонаторных полостей не изменяется, вследствие чего артикуляция бывает неясная, мало понят)сая, разница между высокити и низкими звуками очень незначительная, речь монотонная, лишенная мелодичности и акцентов. Благодаря томографическим исследованиям выяснено также, что в случаях врожденных деформаций периферического артикуляционного аппарата, например, при расщелинах нёба, при скрытых расщелинах, при укороченном нёбе и т.д., томографический образ гортани выявляет асимметричность форм резонаторных полостей и положения голосовых связок, что является свидетельством нарушения функции внутренних мышц гортани. При расщелинах нёба и других пороках развития периферического артикуляционного аппарата голос бывает монотонным, лишенным мелодичности и акцентов, очень однообразным. Раннее логопедическое лечение в этих случаях, которое следует начинать независимо от сроков оперативного вмешательства, предотвращает возникновение описанных выше речевых расстройств и облегчает послеоперационное восстановление речи.
На рисунке представлена томограмма гортани во время фонации 10-летнего мальчика с врожденной расщелиной нёба. Чётко видна неправильная конфигурация резонаторных полостей гортани. Томография гортани во время произношения артикуляционных звуков объясняет также механизм возникновения расстройств голоса и артикуляции в целом ряде случаев, а именно: 1) как следствие переутомления мышц гортани в связи с часто повторяющимся перенапряжением голоса; 2) вследствие неправильного использования голоса при отсутствии специальной вокальной подготовки у людей, профессия которых связана с ежедневной напряженной нагрузкой голосового аппарата. Благодаря томографии стало возможным не только более глубокое изучение функциональных расстройств голосового аппарата, но также и органических изменений в нём: 1) повреждений голосовых связок, 2) новообразований гортани, 3) деформаций, возникающих вследствие травм.
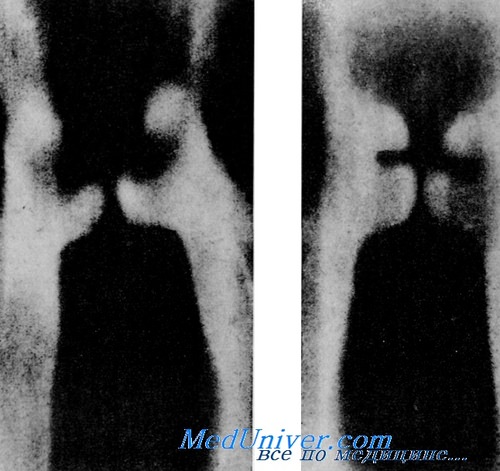
На рисунках представлены нарушения симметрии резонаторных полостей гортани, являющиеся следствием функциональных расстройств. Снимки произведены у больного, не прошедшего специальной вокальной подготовки, профессия которого связана с ежедневным напряжением голоса. Вследствие перегрузки неподготовленного голосового аппарата непосильной работой возникли нарушения функции внутренних мышц гортани, от которых зависит изменение объёма и формы резонаторных полостей. Нарушение координации движений правой и левой половины гортани, проявляющееся в асимметрии томографической картины во время произношения высоких и низких гласных, явилось причиной расстройств голоса. Следует отметить, что в данном случае изменения в слизистой оболочке носят вторичный характер и подвергаются обратному развитию иод влиянием местного лечения и строгой щадящей терапии голоса. Томография гортани, производимая во время молчания, не дает никакого представления о функции голосовых связок и конфигурации резонаторных полостей гортани. – Также рекомендуем “Рентгенокинематография неба, глотки, голосовых связок. Электромиография мышц гортани” Оглавление темы “Функция голосового аппарата и формирование голоса”:
|
Источник
Глава 17. Лучевая диагностика заболеваний и повреждений ЛОР-органов
МЕТОДЫ ЛУЧЕВОГО ИССЛЕДОВАНИЯ
Лучевое исследование в большинстве случаев оказывается решающим в установлении воспалительного, опухолевого процесса и травм ЛОР-органов, а также в оценке результатов лечения.
РЕНТГЕНОЛОГИЧЕСКИЙ МЕТОД
Из методик рентгенологического исследования в оториноларингологии наиболее часто в клинической практике используются:
– рентгенография носа и околоносовых пазух (рис. 17.1);
– рентгенография височной кости в косой проекции (по Шюллеру), в осевой проекции (по Майеру) и в поперечной проекции (по Стенверсу) (см. рис. 14.2);
– линейная томография лицевого скелета (см. рис. 17.2) и гортани.

Рис. 17.1. Рентгенограмма носа и околоносовых пазух. Норма

Рис. 17.2. Линейная томограмма околоносовых пазух. Полипы верхнечелюстных пазух
НОРМАЛЬНАЯ РЕНТГЕНОАНАТОМИЯ ЛОР-ОРГАНОВ
На рентгенограммах околоносовых пазух полость носа имеет вид треугольного просветления, разделенного костной перегородкой на две симметричные половины. На фоне каждой половины заметны тени носовых раковин, а между ними – узкие светлые промежутки, соответствующие носовым ходам. По бокам от полости носа визуализируются верхнечелюстные пазухи в виде просветления, имеющие треугольную форму с четкими границами. Решетчатая кость визуализируется между глазницами в виде полостей-клеток, разграниченных тонкими перегородками. Лобная пазуха видна как просветление различной величины и формы над и между глазницами, в глубине лобной кости. Часто она разделена перегородками.
На рентгенограммах височной кости по Шюллеру выявляются структура сосцевидного отростка, крыша барабанной полости, передняя стенка сигмовидного синуса.
На рентгенограммах по Майеру определяются костные стенки наружного слухового прохода, надбарабанное углубление и сосцевидная пещера.
На рентгенограммах височной кости по Стенверсу видны вершины пирамиды, лабиринт, внутренний слуховой проход.
На рентгенограммах и линейных томограммах гортани отчетливо виден заполненный воздухом просвет глотки и гортани. Дифференцируются истинные и ложные голосовые складки, желудочки гортани (морганиевы), подголосовая полость.
На рентгеновских снимках и томограммах можно выявлять расширение или сужение глотки и гортани, а также определять различные образования, вдающиеся в их просвет.
РЕНТГЕНОВСКАЯ КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ
Рентгеновская КТ является наиболее информативным методом лучевой диагностики заболеваний и повреждений ЛОР-органов. КТ-исследование заключается в получении серии примыкающих томографических срезов с последующим построением многоплоскостных реконструкций.
КТ полости носа и околоносовых пазух обычно выполняется в коронарной (фронтальной) и в аксиальной плоскостях с толщиной среза и томографическим шагом до 3 мм (рис. 17.3).

Рис. 17.3. Компьютерные томограммы носа и околоносовых пазух в аксиальной (а)
и фронтальной (б) плоскостях. Норма
КТ височной кости выполняется обязательно с прицельной реконструкцией зоны интереса как можно более тонкими срезами и с использованием высокоразрешающего алгоритма реконструкции изображений (рис. 17.4).

Рис. 17.4. Компьютерная томограмма височной кости на уровне барабанной полости. Визуализируются слуховые косточки (стрелка)
При КТ гортани сканирование начинают снизу вверх – от вырезки щитовидного хряща до подъязычной кости. Для определения поражения голосовых связок выполняют функциональную пробу – сканирование с фонацией звука «и», позволяющую выявить нарушение подвижности голосовой складки на стороне поражения.
МАГНИТНО-РЕЗОНАНСНАЯ ТОМОГРАФИЯ
МРТ проводится для дифференциальной диагностики опухолевых и неопухолевых заболеваний ЛОР-органов. При МРТ можно более четко оценить состояние мягких тканей (рис. 17.5). МРТ позволяет визуализировать слуховой нерв и полукружные каналы.
ЛУЧЕВАЯ СЕМИОТИКА ЗАБОЛЕВАНИЙ ЛОР-ОРГАНОВ
Лучевая семиотика заболеваний уха
Острый средний отит
Рентгенография, КТ: понижение воздушности барабанной полости, пещеры и других ячеек, иногда с появлением воспалительного экссудата. При КТ дополнительно можно выявить отек слизистой оболочки слуховой трубы и перфорацию барабанной перепонки (см. рис. 17.6).
Хронический средний отит Рентгенография, КТ: равномерное снижение воздушности ячеек, истончение и разрушение перегородок между ними, склеротические изменения костной ткани (см. рис. 17.7).

Рис. 17.5. МР-томограмма носоротоглот-ки. Норма
Можно определить деструкцию слуховых косточек, а также грануляционную ткань в барабанной полости.

Рис. 17.6. Компьютерная томограмма височной кости. Отёк слизистой оболочки, жидкость в барабанной полости и ячейках сосцевидного отростка

Рис. 17.7. Компьютерная томограмма височной кости. Снижение воздушности ячеек, истончение и разрушение перегородок
Мастоидит
Рентгенография, КТ: уменьшение или отсутствие воздушности клеток сосцевидного отростка и нарушение целости костных перегородок, т. е. образование очагов деструкции (рис. 17.8).
Отосклероз
КТ: участки снижения плотности в энхондральном слое улитки или капсуле лабиринта, отек мягких тканей, очаги остеосклероза пирамиды (рис. 17.9).
Ложная холестеатома
Рентгенография: увеличение аттика с истончением его костных стенок.
КТ и МРТ: округлое мягкотканное образование в аттике между боковой стенкой и слуховыми косточками, обязательно признаки хронического отита.
Истинная или первичная холестеатома (жемчужная опухоль) Рентгенография, КТ и МРТ: округлое мягкотканное образование в над-барабанном пространстве или в антруме (иногда в костях свода черепа), нередко с деструкцией костной ткани (рис. 17.10).
Невринома вестибулокохлеарного нерва
Рентгенография: расширение внутреннего слухового прохода.

Рис. 17.8. Компьютерная томограмма височной кости. Снижение воздушности ячеек сосцевидного отростка, отсутствие костных перегородок, наличие жидкости

Рис. 17.10. Компьютерная томограмма височной кости. Мягкотканное образование с деструкцией костной стенки (стрелка)

Рис. 17.9. Компьютерная томограмма височной кости. Остеосклероз
КТ, МРТ: опухоль в расширенном внутреннем слуховом проходе и в мос-томозжечковом углу. МРТ с контрастированием позволяет определить опухоли размером от 2 мм даже при нерасширенном внутреннем слуховом проходе.
Параганглиома (гломусная опухоль)
КТ контрастная, МРТ: хорошо васкуляризированное, правильной округлой формы образование. По локализации делятся на glomus jugulare – прилежат к луковице яремной вены, glomus tympanicum – над мысом в полости среднего уха, glomus vagale – по ходу ушной ветви блуждающего нерва.
Лучевая семиотика заболеваний носа и околоносовых пазух
Острый синусит
Рентгенография, КТ: снижение воздушности околоносовых пазух в результате отека слизистой оболочки и/или экссудата в полости пазухи. Горизонтальный уровень жидкости свидетельствует об экссудате в полости пазухи (рис. 17.11).
Хронический синусит
Рентгенография, КТ и МРТ: снижение воздушности околоносовых пазух со значительным и неравномерным утолщением слизистой оболочки из-за грануляций и полипозных разрастаний (рис. 17.12).

Рис. 17.11. Рентгенограмма носа и околоносовых пазух. Снижение воздушности левой верхнечелюстной пазухи, уровень жидкости
Гранулематозные воспаления (туберкулез, гранулематоз Вегенера) Рентгенография, КТ и МРТ: очаговое или диффузное утолщение носовой перегородки с костными эрозиями или позже – с перфорацией, вторичной воспалительной реакцией околоносовых пазух, утолщение и остеосклероз костных стенок и перегородок.
Мукоцеле околоносовых пазух Рентгенография, КТ и МРТ: однородное равномерное снижение воздушности пазухи, увеличение ее размеров и изменение формы (округлая форма) с истончением стенок. При КТ – содержимое плотностью +20.. +30 HU. При МРТ – гиперинтенсивный МР-сигнал на Т2-ВИ, характерный для жидкости (рис. 17.13).

Рис. 17.12. Снижение воздушности околоносовых пазух с утолщением слизистой оболочки: а) компьютерная томограмма; б) МР-томограмма

Рис. 17.13. МР-томограмма. Мукоцеле
Полипы полости носа
Рентгенография, КТ и МРТ:
одно- и двусторонние патологические массы мягкотканной плотности, неоднородной структуры (иногда с участками хрящевой плотности). Возможно их распространение в околоносовые пазухи (рис. 17.14).
Одонтогенные опухоли и кисты
Рентгенография, КТ и МРТ: по-
липовидное образование в альвеолярной бухте верхнечелюстной пазухи, перфорация и дефект костной ткани в области альвеолярной бухты с вовлечением корней зубов (рис. 17.15).
Рак околоносовых пазух
Рентгенография, КТ и МРТ: мяг-котканная опухоль в полости пазухи, неравномерной плотности, с участками некроза. Разрушение костных структур пазух (рис. 17.16). При контрастировании более отчетливо определяются структура и распространенность опухоли.
Лучевая семиотика заболеваний глотки и гортани
Аденоиды носоглотки
Рентгенография (томография), КТ и МРТ: мягкотканные образования, расположенные поверхностнее глоточно-базилярной фасции. Широким основанием прилежат к задней стенке глотки.
Юношеская ангиофиброма глотки
Рентгенография, КТ и МРТ с контрастированием: экспансивно растущая опухоль, интенсивно накапливающая контрастное вещество (богато васку-ляризированная). Рост опухоли сопровождается деформацией и смещением прилегающих костных структур.
Ангиография: визуализируются собственно сосудистая сеть и питающие артерии опухоли.
Рак глотки
Рентгенография, КТ и МРТ: патологическое образование преимущественно с подслизистым ростом и прорастанием глубоких тканей (рис. 17.17).

Рис. 17.14. Полипы околоносовых пазух: а) компьютерная томограмма;
б) МР-томограмма

Рис. 17.15. Одонтогенная киста верхнечелюстной пазухи (стрелки): а) линейная томограмма; б) МР-томограмма

Рис. 17.16. Компьютерные томограммы. Опухоль верхнечелюстной пазухи с разрушением костных структур
Деструкция костных структур (рис. 17.18). Сужение воздухоносных путей и околоносовых пазух в результате инвазивного роста. Увеличение регионарных лимфатических узлов.

Рис. 17.17. Компьютерная томограмма – опухоль носоглотки

Рис.17.18. Компьютерная томорамма (SSD). Деструкция твердого неба
ЛУЧЕВАЯ СЕМИОТИКА ПОВРЕЖДЕНИЙ ЛОР-ОРГАНОВ
Повреждения и инородные тела височных костей
В зависимости от плоскости перелома по отношению к длинной оси пирамиды различают продольные и поперечные (косые) переломы височной кости. Продольные чаще являются продолжением трещин свода черепа, спускающихся через чешуйчатую часть кости, а поперечные могут пересекать продольную ось пирамиды от верхушки до латерального конца ее верхнего края.
Рентгенография, КТ: визуализируются линия перелома, дислокация слуховых косточек, рентгеноконт-растные инородные тела (рис. 17.19, 17.20).
Повреждения и инородные тела околоносовых пазух
Рентгенография, КТ: визуализируются линии переломов стенки, снижение воздушности пазухи из-за ге-мосинуса, рентгеноконтрастные инородные тела (см. рис. 17.21, 17.22).
Повреждение гортани
Рентгенография, КТ и МРТ: визуализируются переломы хрящей, направление и величина смещения

Рис. 17.19. Компьютерная томограмма. Перелом пирамиды височной кости, кровь в ячейках сосцевидного отростка (стрелки)
фрагментов. Протрузия хрящевых фрагментов через слизистую оболочку с хондритом или дальнейшим некрозом с сужением воздушного столба гортани. Повреждения мягких тканей, гематомы в преднадгортанниковом пространстве. Асимметрия связок.


Рис. 17.20. Компьютерные томограммы височной кости. Инородное тело в полости сосцевидного отростка(пуля)

Рис. 17.21. Компьютерная томограмма околоносовых пазух. Переломы стенок пазухи, гемо-синус и подкожная эмфизема (стрелки)

Рис. 17.22. Компьютерная томограмма. Инородное тело левой верхнечелюстной пазухи (стрелка)
Источник