Лекарства для ингаляции при стенозах гортани
Всем родителям полезно знать, что такое стеноз гортани, ведь патология зачастую касается детского возраста. Для того чтобы знать, как помочь ребенку и вылечить заболевание, нужно понимать откуда оно берется и как проявляется. Важно понимать, стеноз может развиваться очень быстро, требуя немедленного оказания помощи.
 Лечение стеноза гортани у детей – сложная задача, однако с ней нужно справиться, не допустив осложнений.
Лечение стеноза гортани у детей – сложная задача, однако с ней нужно справиться, не допустив осложнений.
В большинстве случаев с проблемой стеноза верхних дыхательных путей дети сталкиваются в осенне-весенний период, поэтому именно в это время нужно родителям усилить профилактику и позаботиться о здоровье ребенка с особым вниманием.
Почему же так опасен стеноз? Дело в том, что вследствие сужения дыхательных путей затрудняется поступление кислорода в легкие и соответственно в кровеносное русло и к внутренним органам. Особенно чувствительным к кислородному голоданию органом является головной мозг.
Гипоксия, или иначе недостаток кислорода, приводит к нарушению функционирования ЦНС, от чего зависит сознание ребенка, работа сердца и дыхание. Гипоксия в течение 5 минут приводит к необратимым изменениям в структурах мозга, что заканчивается смертью.
Заметим, чем меньший возраст ребенка, тем выше риск удушья из-за стеноза гортани. Почему так? У детей:
- в зоне гортани находится большое количество чувствительных рецепторов, быстро реагирующих на действие провоцирующих факторов. В результате этого наблюдается ларингоспазм;
- гортань напоминает по форме воронку (у взрослых – цилиндр) – чувствуете разницу?
- здесь концентрируется множество желез, из-за чего повышается риск воспаления и отека;
- голосовые связки покрыты тонким эпителием, что предрасполагает его легкой травматизации;
- окружающая клетчатка отличается рыхлостью и хорошей кровеносной сеткой, в результате чего даже малейшее воспаление может привести к выраженной отечности тканей.
По времени развития и течению стеноз может протекать как острый или хронический процесс. В плане гипоксии наиболее опасна – острая форма, ведь органы не успевают приспособиться и не срабатывают компенсаторные реакции. Если же развивается хроническое сужение гортани, организм постепенно привыкает к недостаточному поступлению кислорода и страдает от гипоксии в меньшей степени.
Почему развивается стеноз
Наиболее часто причиной стеноза гортани является вирусное заражение и размножение патогенных микроорганизмов, однако нельзя недооценивать влияние других предрасполагающих факторов. Итак, когда могут сужаться дыхательные пути?
- при поражении гортани как осложнение основного заболевания, например, флегмонозного ларингита;
- при заражении ребенка вирусами или бактериями с развитием гриппа, скарлатины или дифтерии;
- в случае врожденной аномалии гортани (генетические мутации);
- после контакта с аллергеном, когда развивается аллергический отек;
- при вдыхании ребенка инородного элемента или повреждения тканей при операции или горячей жидкостью;
- при нарушении иннервации и изменениях в мускулатуре.
Как проявляется стеноз гортани
Родителям важно помнить, что первые признаки сужения гортани сходны с симптомами простуды, что затрудняет первичную диагностику. У детишек обычно начинается насморк, кашель, появляется боль в горле, а также повышается температура.
Насторожить родителей должно появление «лающего» кашля в виде приступов и осиплость голоса. Заметив эти признаки, нужно немедленно начать интенсивное лечение.
Не обратив внимания на ухудшение состояния ребенка, дыхание становится трудное, кашель усугубляется, что указывает на сужение гортани.
Наиболее часто стеноз гортани развивается у детей 2-5 лет.
Как определить, что у ребенка сужаются дыхательные пути?
| Степень сужения | Общее состояние | Дыхание | Пульс | Кожные покровы |
|---|---|---|---|---|
| 1 (компенсация) | Средней степени тяжести, периодическое возбуждение | Учащенное. Одышка – при значительной физнагрузке | Без изменений | Практически не изменяются |
| 2 (субкомпенсация) | Возбуждение, капризность | Вдох удлиняется, дыхание учащено, одышка – при небольшой физнагрузке | Учащен | Синюшность губ, ушей, кончиков пальцев |
| 3 (декомпенсация) | Тяжелое состояние, заторможенность | Шумное дыхание, вдох удлинен, втягиваются межреберные промежутки. Ребенок задыхается в лежачем положении. | Еще более учащенный | Синюшный оттенок распространяется на конечности, лицо |
| 4 (асфиксия) | Крайне тяжелое, отсутствие сознания | Поверхностное дыхание, неритмичное | Редкий, плохо прощупывается | Землянистый оттенок |
Диагностика
Когда ребенок начинает задыхаться при остром сужении дыхательных путей, на диагностику не остается времени. Врачи бегло опрашивают родителей о состоянии ребенка накануне удушья и его болезнях. После оказания неотложной помощи и обеспечения доступа кислорода можно приступить к диагностике. Она помогает выявить причину тяжелого состояния и назначить эффективное лечение.
 После тщательного опроса родителей доктор определяет, какие дополнительные методы позволят ему быстро и точно поставить диагноз. Для этого может использоваться:
После тщательного опроса родителей доктор определяет, какие дополнительные методы позволят ему быстро и точно поставить диагноз. Для этого может использоваться:
- ларингоскопия, которая дает возможность оценить степень сужения, обнаружить опухоль, отек или инородные элементы в гортани;
- фиброларингоскопия относится к эндоскопическим методикам, которые выполняются гибким эндоскопом. Результаты обследования отображаются на экране;
- рентгенография груди – для исключения заболеваний легких и сердца;
- электрокардиография, чтобы исключить одышку кардиального происхождения;
- ультразвуковое исследование щитовидной железы;
- бактериологический анализ с посевом материала из ротоглотки;
- магнитно-резонансная, компьютерная томография и биопсия проводятся в крайних случаях, когда не удается поставить диагноз.
В ходе диагностики врачу нужно провести дифференцировку между ложным, истинным крупом, опухолью, болезнями бронхолегочной системы (бронхиальная астма) и травматическим повреждением.
Первая помощь
Итак, что же делать, когда у ребенка приступообразный кашель, сильная одышка и осиплый голос. Важно для родителей – сохранять спокойствие! Первым делом нужно вызвать скорую помощь, не дожидаясь, когда ребенок начнет задыхаться. Затем:
- успокоить ребенка, взять на руки, укачать, погладить, отвлечь – в общем, сделать все, чтобы прекратить плач, истерику и восстановить дыхание;
- открыть окно или балкон на несколько минут, чтобы впустить кислород в комнату, облегчить дыхание и насыщение внутренних органом кислородом;
- увлажнить воздух в комнате с помощью специального увлажнителя или, развесив мокрые простыни в комнате. Кстати родителям нельзя забывать о регулярной влажной уборке и увлажнении воздуха в детской комнате;
- при лихорадке выше 38 градусов необходимо дать жаропонижающие лекарства, например, Нурофен, Панадол или Эффералган. Это поможет уберечь ребенка от обезвоживания и уменьшить одышку;
Жаропонижающие средства, в состав которых входит ацетилсалициловая кислота, запрещены при ларингоспазме.
- антигистаминные препараты (Цетрин, Тавегил, Эриус, Супрастин) снижают отек тканей и облегчают дыхание;
- ингаляции с гормональными бронхолитиками. Они широко используются при бронхиальной астме, тяжелых обструктивных бронхитах и аллергических бронхоспазмах. Их действие направлено на уменьшение воспаления и отека.
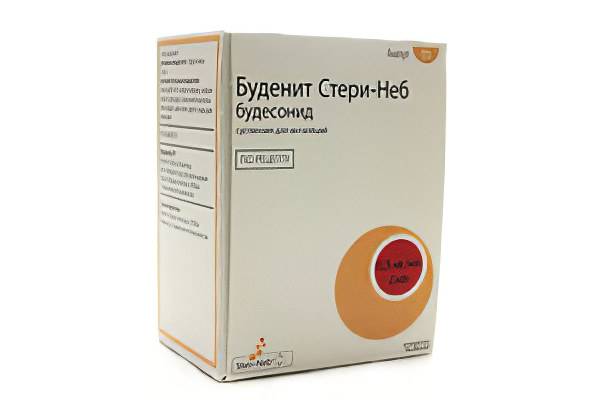
 Родителям обязательно нужно иметь гормональный препарат для ингаляций, ведь это самое мощное лекарство в борьбе со спазмом дыхательных путей. Наиболее распространен Пульмикорт с действующим веществом – Будесонид. Он выпускается в форме суспензии во флакончиках по 2 мл и готов к использованию. Его применяют для небулайзеров для оказания неотложной помощи. Для процедуры используется только компрессорное устройство, ведь ультразвуковое – не подходит. После сеанса необходимо пополоскать рот или умыть лицо, если ингаляция проводилась через маску. После вскрытия флакона его можно хранить лишь 12 часов в затемненном месте. Перед применением остатков суспензии следует встряхнуть флакон.
Родителям обязательно нужно иметь гормональный препарат для ингаляций, ведь это самое мощное лекарство в борьбе со спазмом дыхательных путей. Наиболее распространен Пульмикорт с действующим веществом – Будесонид. Он выпускается в форме суспензии во флакончиках по 2 мл и готов к использованию. Его применяют для небулайзеров для оказания неотложной помощи. Для процедуры используется только компрессорное устройство, ведь ультразвуковое – не подходит. После сеанса необходимо пополоскать рот или умыть лицо, если ингаляция проводилась через маску. После вскрытия флакона его можно хранить лишь 12 часов в затемненном месте. Перед применением остатков суспензии следует встряхнуть флакон.
Перечисленные лечебные мероприятия окажут помощь при спазме инфекционного или аллергического характера. Если же сужение дыхательных путей произошло из-за травмы, эффект от лекарств будет значительно меньший. В таком случае вопрос решается о хирургическом вмешательстве.
Лечение
Начинать лечить стеноз гортани нужно после выявления причины его развития. От этого зависит, что назначать и каким курсом. Из лекарственных препаратов в лечении используются:
- антибактериальные средства (Сумамед, Амоксиклав) – 7-10 дней. Назначаются только при подтверждении бактериального заражения с помощью результатов бакпосева и антибиотикограммы;
- пробиотики принимаются параллельно или после антибиотикотерапии для восстановления флоры. Для детей разрешены Биогая, Бифиформ Бэби, Ацилакт, Бифидумбактерин;
- антигистаминные препараты (Супрастин, Лоратадин) помогают справиться с отеком тканей;
- назальные капли с сосудосуживающим действием (Називин, Отривин) – уменьшают просвет кровеносных сосудов, отек слизистой и выработку слизи, что облегчает носовое дыхание;
- гормональные препараты для ингаляций (Пульмикорт) – при тяжелом течении.
Как мы разобрали, стеноз гортани чаще развивается на фоне вирусной инфекции, поэтому в большинстве случаев назначаются противовирусные средства. Они могут использоваться несколькими способами:
- ингаляторно. С помощью ингалятора можно использовать Интерферон, который оказывает иммуностимулирующее действие и борется с вирусами;
- перорально в форме таблеток (Амиксин), капель (Афлубин) или порошка (Оцилококцинум);
- интраназально (капли для носа Назоферон).
Не стоит забывать о борьбе с кашлем. Муколитические и отхаркивающие медикаменты необходимы для уменьшения вязкости мокроты и улучшения ее выведения. Для детей могут использоваться:
- растворы для приема внутрь (Эреспал, Аскорил, Амброксол, Флюдитек);
- растворы для ингаляций (Амбробене, Лазолван, Ацетилцистеин);
- таблетки (Мукалтин, Бромгексин).
Кроме того, полезно проводить ингаляции с щелочной минеральной (негазированной) водой. Это позволяет «растворить» мокроту и легче вывести ее наружу.
Особое внимание нужно уделить общему режиму ребенка. Родителям необходимо:
- увеличить питье за счет щелочной негазированной воды, теплого молока с содой, чая и компотов. Это поможет уменьшить гипертермию, вязкость мокроты и восполнить жидкостные потери организма, предупредив обезвоживание;
- контролировать соблюдение постельного режима;
- в питании увеличить количество витаминных продуктов, запрещаются острые, горячие, соленые блюда, твердые продукты и газированные напитки;
- регулярно проводить влажную уборку, проветривать помещение;
- увлажнять воздух в детской комнате;
- уменьшить влияние стрессов;
- контролировать соблюдение голосового покоя. На протяжении лечения не нужно громко разговаривать, кричать и сильно смеяться, чтобы не спровоцировать ларингоспазм.
Когда диагностируется субкомпенсированный стеноз гортани у детей, лечение должно проводиться в условиях стационара. Помимо перечисленных лекарств врачи могут назначать кислородотерапию, гормональные средства для внутримышечного применения и седативные препараты.
При угрозе удушья проводится трахеостомия с продолжением медикаментозного лечения.
При аллергическом спазме требуется выявить провоцирующий аллерген и устранить его, иначе лечение может оказаться неэффективным.
Профилактика
Чтобы уберечь детей от стеноза гортани, нужно вовремя обнаружить патологию и принять меры по лечению основного заболевания. Чтобы вовсе избежать угрозы асфиксии и противостоять инфекциям, рекомендуется:
- соблюдать личную гигиену;
- регулярно посещать стоматолога для лечения кариеса;
- санировать хронические очаги инфекции при тонзиллите или пиелонефрите;
- своевременно лечить инфекционные болезни, не дожидаясь осложнений;
- правильно питаться (фрукты, свежие овощи, каши). Желательно максимально снизить количество употребляемых консервантов, пищевых добавок и сухариков;
- пить достаточно жидкости в сутки (чай, компот, вода);
- проводить закаливание организма;
- ежедневно прогуливаться на свежем воздухе;
- избегать контакта с больными инфекционной патологией людьми;
- не посещать места с большим скоплением людей в периоды эпидемии гриппа;
- не злоупотреблять холодными напитками и мороженым;
- не отказываться от грудного вскармливания, ведь с молоком поступают к детям иммунные компоненты, необходимые для построения своего иммунитета.
Если ребенок склонен к частым аллергиям, нужно проконсультироваться с аллергологом и иммунологом для выяснения причин. От этого зависит стойкость иммунной защиты организма от инфекции.
Автор: Светлана Галактионова
Источники: medscape.com, health.harvard.edu,
medicalnewstoday.com.
Источник

В прошлые годы небулайзер можно было встретить исключительно в больницах. Сейчас такие приборы есть практически в каждом доме, где растут дети. Это устройство позволяет увлажнять органы дыхания и доставлять лекарственные вещества в глубинные структуры легких.
Педиатры рекомендуют обзавестись небулайзером тем родителям, чьи дети часто болеют. Малышам сложно глотать таблетки, гораздо эффективнее будет выполнить ингаляции с небулайзером. Это прибор является просто незаменимым, если у ребенка развивается ларингит. Причем от этой патологии дети страдают в 3 раза чаще, чем взрослые.
Использование небулайзера позволяет добиться выраженного терапевтического эффекта. Однако выполнять процедуры с применением этого лечебного аппарата нужно правильно. Поэтому перед началом лечения следует проконсультироваться с доктором.
Содержание:
- Использование небулайзера при ларингите
- Как применять небулайзер при ларингите
- Препараты для небулайзера при ларингите
- Правила проведения ингаляций
- Противопоказания к проведению ингаляций при ларингите
Использование небулайзера при ларингите
Пациенту с ларингитом врачи всегда рекомендуют использовать небулайзер. Дышать горячим паром может быть опасно, так как прогревание воспаленных слизистых оболочек способствует размножению на них бактериальной флоры. С поверхности гортани микробы могут распространиться в нижние отделы дыхательных путей или даже по всему организму.
Небулайзер является источником холодной взвеси, поэтому не способствует размножению гноеродных бактерий. Слизистые оболочки дыхательных путей увлажняются, а лекарство будет доставлено непосредственно в пункт назначения.
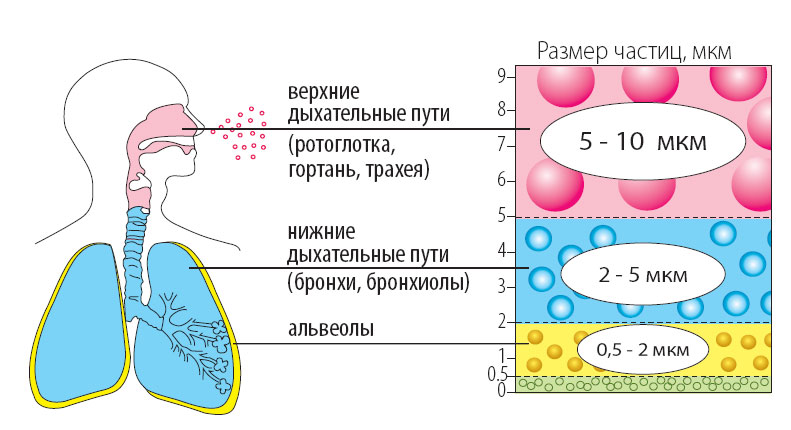
Небулайзер представлен небольшим прибором, после включения которого в маску начинает поступать смесь воздуха, физраствора и лекарственного средства. При этом препарат разбивается на микроскопические частицы. Это позволяет ему проникать в глубинные структуры тканей. Орошаются слизистые оболочки носовых ходов, миндалин и гортани. Поэтому процедуры с применением небулайзера всегда назначают больным ларингитом. Лечение показано как взрослым, так и детям.

Малышам младше 4 лет категорически запрещено дышать над кастрюлей с горячим паром. Такие мероприятия только усугубляют течение ларингита и могут спровоцировать стеноз гортани. Сразу после проведения процедуры наступает временное облегчение, а затем состояние ребенка ухудшается.
Дышать теплым паром можно, но только при вирусном или хроническом ларингите. Проводят процедуру после снятия острых симптомов на этапе выздоровления. Поэтому ингаляции с применением небулайзера являются единственным действенным методом борьбы с ларингитом. Причем для реализации такого лечения нет необходимости ложиться в стационар.
Если у ребенка ларингит осложняется стенозом гортани, то небулайзер вовсе может спасти ему жизнь. Прибор включают и дают подышать им до тех пор, пока не приедет скорая помощь. Использование небулайзера не сопряжено с риском получения ожога слизистых оболочек.
Если лечение будет организовано правильно, то от ларингита можно избавиться за 7 дней. Кроме ингаляций, ребенок должен пить достаточное количество жидкости. Если малыш попадает в больницу, то там ему врач также назначит ингаляции с небулайзером. Такая процедура является обязательным компонентом в схеме терапии ларингита.
Как правило, ларингит не развивается сам по себе. У больного часто диагностируют фарингит, трахеит, бронхит, ринит. Все эти заболевания сопровождаются одышкой, кашлем, насморком. Ингаляции позволяют облегчить все эти симптомы.
Средства, которые заливают в небулайзер, обладают следующими эффектами:
Увлажнение слизистых оболочек;
Уменьшение отечности;
Скорейшая регенерация тканей органов дыхательных путей;
Расширение просвета бронхов;
Снятие воспаления;
Улучшение отхождения мокроты.
Как применять небулайзер при ларингите?

Ларингит развивается из-за попадания в органы дыхания вирусной или бактериальной флоры. Также причиной воспаления гортани могут стать вредные привычки, особенности профессиональной деятельности, перенапряжение голосовых связок, вдыхание холодного или запыленного воздуха. Ингаляции с небулайзером позволят устранить неприятные симптомы воспаления.
Иногда врач назначает ингаляции небулайзером как единственный метод лечения. Использование прибора позволяет быстро справиться с заболеванием и приводит к полноценному выздоровлению в кратчайшие сроки.
Благодаря применению небулайзера можно добиться реализации следующих целей:
Снять отечность с тканей;
Увлажнить слизистые оболочки дыхательных путей и устранить сухой кашель;
Уменьшить отек при хроническом воспалении;
Сделать мокроту жидкой, облегчить ее выведение из глотки и гортани;
Расширить бронхи и минимизировать вероятность развития их спазма;
Уменьшить интенсивность воспаления;
Улучшить питание тканей;
Уничтожить бактериальную флору;
Ускорить регенерацию тканей;
Уменьшить боль и раздражение;
Устранить охриплость голоса;
Не допустить развития тяжелых осложнений.
Ингаляции могут быть назначены при атрофическом, гипертрофическом, катаральном и остром ларингите.
Видео: Практическое применение небулайзера (ингалятора):
Препараты для небулайзера при ларингите
Вид лекарства | Лекарства и их описание |
Противокашлевые средства
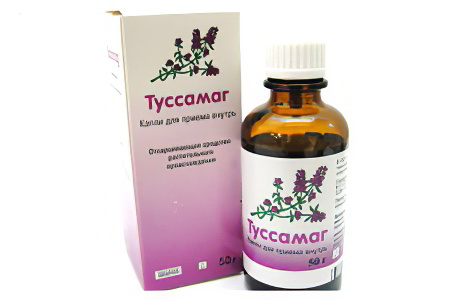
| При лечении сухого кашля используют Туссамаг, Лидокаин. Дозу подбирает врач. |
Муколитики
| АЦЦ, Амброксол, Лазолван, Флуимуцил, Бромгексин. Эти средства используют для лечения влажного кашля. Препараты разводят в равной пропорции с физиологическим раствором. Дозу подбирает врач. После значительного увеличения количества мокроты ингаляции прекращают и переходят на пероральный прием лекарственного средства. |
Средства для увлажнения
| Щелочной минеральной водой и физиологическим раствором можно дышать 5-6 раз в день. Эти средства отлично увлажняют слизистые оболочки и облегчают дыхание. Можно использовать Боржоми или Ессентуки. |
Бронхолитики
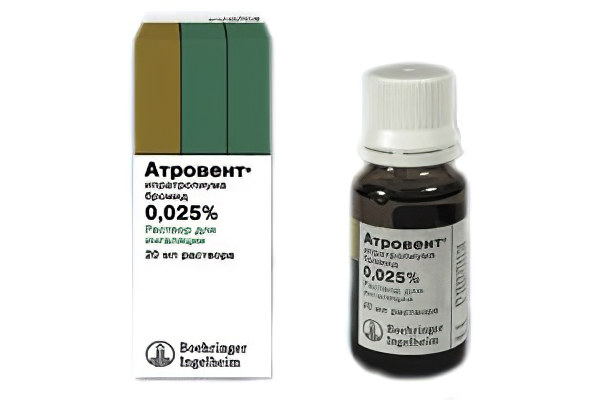
| Беродуал, Атровент и пр. Эти препараты способствуют расширению бронхов. Их назначают при затрудненном дыхании, а также при ларингите аллергической природы. Дозу должен подбирать врач. |
Сосудосуживающие препараты
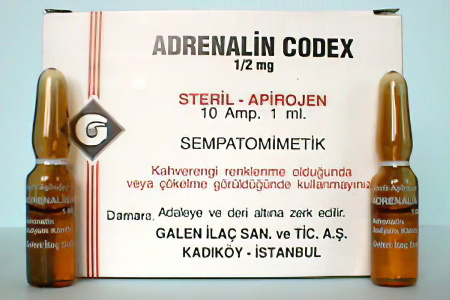
| Адреналин и Эпинефрин. Эти средства используют для оказания экстренной помощи при спазме бронхов и гортани, а также при сочетании ларингита с бронхитом или пневмонией. Разводят средства с физраствором 1 к 6. Используют их только по назначению доктора. |
Антисептические средства
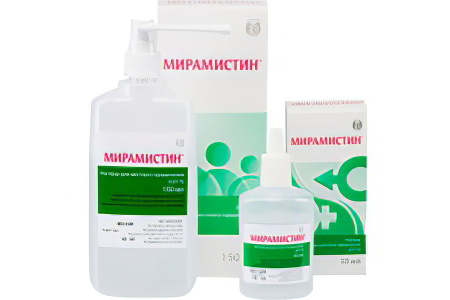
| Мирамистин, Хлорофиллипт, Календула. Этими средствами орошают поверхность слизистых оболочек, тем самым уничтожая с них микробов. |
Глюкокортикостероиды
| Пульмикорт, Дексаметазон. Эти препараты назначают курсом, при тяжелом течении болезни. Они способствуют уменьшению отека тканей и быстрому снятию воспаления. Дозу подбирает врач. |
Последовательность ингаляций должна быть строго соблюдена. Сначала используют бронхолитики, через полчаса муколитики, либо глюкокортикостероиды. Антисептики применяют не чаще 3 раз в день. Ингаляции с физиологическим раствором выполняют неограниченное количество раз.
Кроме монокомпонентных средств, в небулайзер могут быть залиты комбинированные растворы:
Смесь Фурацилина, физиологического раствора, Аскорбиновой кислоты, Адреналина и Димедрола. Изготавливают такой состав в аптечном пункте.
Смесь Микстуры от кашля, препарата Геделикс и Пертуссин. Этот состав применяют для лечения сухого кашля на этапе восстановления.
Флуимуцил. Это антибактериальный препарат, который назначают при микробной форме болезни.
Интерферон и другие иммуномодуляторы. Эти препараты позволяют повышать иммунитет на местном уровне.
Подробнее: список растворов (лекарств) для ингаляторов (небулайзеров)
Правила проведения ингаляций
В небулайзер нельзя заливать масляные растворы, отвары и настои трав. Вдыхание таких средств может привести к летальному исходу. Использовать для ингаляций можно те лекарства, которые выпускаются специально для этого прибора.
К прочим правилам проведения ингаляций относятся:
Спиртовые растворы разводят 1 к 3. Неправильная концентрация может спровоцировать ожог слизистых оболочек.
Лекарственные средства разводят физраствором или щелочной минеральной водой без газа.
Прежде чем заливать раствор в небулайзер, нужно согреть его в ладонях. Другой способ разогрева не подходит.
Приготовленный раствор может храниться 24 часа в холодильнике.
Ингаляции проводят через 30 минут после любой физической активности, не раньше.
Максимальная продолжительность одного сеанса с применением небулайзера составляет 15 минут.
Дозу лекарственного средства и кратность ингаляций нужно четко соблюдать.
Ингаляции проводят через 1,5 часа после еды. Затем от приема пищи нужно воздержаться на час.
Дышать нужно в обычном режиме. Это позволит избежать бронхоспазма.
Препараты нужно использовать в правильной последовательности.
При ларингите вдох делают ртом, а выдох носом.
Запрещено разговаривать во время процедуры.
Компрессорные и мембранные ингаляторы могут подавать любые препараты. В ультразвуковые приборы запрещено заливать антибиотики.
Противопоказания к проведению ингаляций при ларингите

Запрещено проводить ингаляции небулайзером в следующих случаях:
Температура тела повышена до 38 °C и более.
У человека часто случаются носовые кровотечения.
У человека имеются заболевания сердца, сосудов или аритмия.
Есть выраженное снижение функции дыхания.
У больного приступ бронхиальной астмы.
Возраст ребенка младше года.
Ларингит имеет тяжелое течение.
У больного аллергия на препараты для ингаляций.
Если имеется хотя бы одно из перечисленных противопоказаний, от применения небулайзера нужно отказаться.

Автор статьи: Лазарев Олег Владимирович | ЛОР
Образование: В 2009 году получен диплом по специальности «Лечебное дело», в Петрозаводском государственном университете. После прохождения в интернатуры в Мурманской областной клинической больницы получен диплом по специальности «Оториноларингология» (2010 г.)
Наши авторы
Источник