Кровоснабжение и лимфоотток гортани
Оглавление темы “Топографическая анатомия гортани.”:
- Гортань. Топография гортани. Границы гортани. Хрящи гортани. Связки гортани.
- Мышцы гортани. Складки гортани. Синтопия гортани.
- Сосуды гортани. Кровоснабжение гортани. Нервы гортани. Иннервация гортани. Лимфоотток от гортани.
Гортань. Топография гортани. Границы гортани. Хрящи гортани. Связки гортани.
Гортань занимает срединное положение в верхней части передней области шеи сразу ниже подъязычной кости. Гортань расположена на уровне IV—VI шейных позвонков.
Верхнюю границу, или вход в гортань, aditus laryngis, ограничивают спереди надгортанник, epiglottis, по бокам черпаловидно-надгортанные складки, plicae aryepiglotticae, и сзади — верхушки черпаловидных хрящей, apex cartilaginis arytenoideae.
Перстневидный хрящ гортани, cartilago cricoidea, образует нижнюю границу, или основание гортани, на котором расположены щитовидный и черпаловидные хрящи.
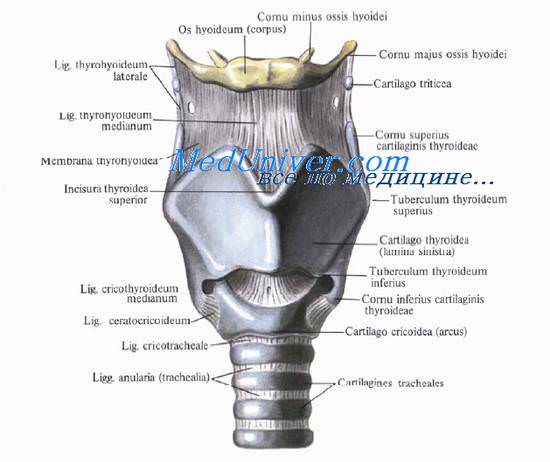
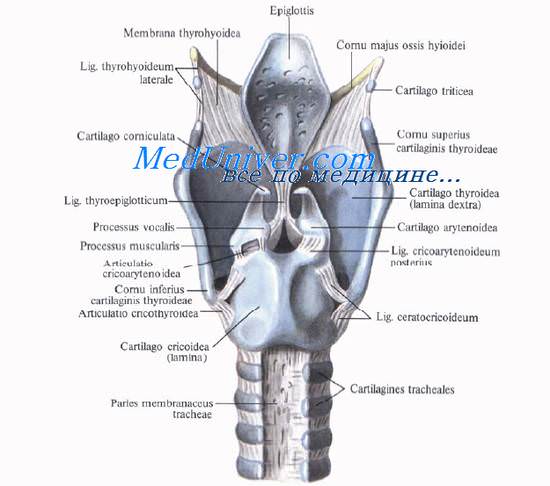
Внизу перстневидный хрящ гортани прочно связан с трахеей посредством перстнетрахеальной связки, lig. cricotracheale. Форма хряща близка к форме перстня диаметром около 2—3 см. Более узкая часть кольца, обращенная кпереди, образует дугу, arcus, которая расположена на уровне VI шейного позвонка и легко пальпируется. Его задняя часть, пластинка четырехугольной формы (lamina cartuaginis cricoideae), вместе с черпаловидными хрящами составляет заднюю стенку гортани.
Между перстневидным и щитовидным хрящами гортани натянута перстнещитовидная связка, lig. cricothyroideum. Ее боковые отделы прикрыты одноименными мышцами, а срединный отдел связки, свободный от мышц, имеет форму конуса. Раньше перстнещито-видную связку называли lig. conicum. Отсюда произошло название операции вскрытия гортани — коникотомия.
Щитовидный хрящ гортани, cartilago thyroidea, — самый большой хрящ гортани. Он образует переднебоковую стенку гортани. Хрящ состоит из двух пластинок, lam. thyroideae, которые впереди соединяются почти под прямым углом. Выступающую вверху часть, prominentia laryngea, называют кадыком, или адамовым яблоком. Выступ гортани сильно выдается вперед у мужчин и малозаметен у женщин и детей. В передней части хряща имеется верхняя щитовидная вырезка, incisura thyroidea superior, хорошо определяемая пальпаторно.
Щитовидный хрящ прочно связан с подъязычной костью щитоподъязычной мембраной, membrana thyrohyoidea, прикрытой одноименными мышцами. Эта мембрана прикрепляется к верхнему краю подъязычной кости сзади таким образом, что между ней и костью остается промежуток, нередко занятый слизистой сумкой, bursa retrohyoidea. Сумка может быть местом образования срединной кисты шеи, а при ее нагноении — флегмоны шеи.

Надгортанник гортани, epiglottiis, по форме напоминает язык собаки или листок; вверху он широк, внизу сужен в виде стебелька или ножки, прикрепленной к внутренней поверхности верхнего края щитовидного хряща. Надгортанник состоит из эластического хряща; он более мягкий, чем другие хрящи гортани. Его передняя поверхность (fades lingualis) обращена к языку, задняя (fades laryngea) — в полость гортани.
Кроме названных трех непарных хрящей гортани, в состав гортани входят три парных хряща гортани — черпаловидные, рожковидные [Santorini] и клиновидные [Morgagni—Wrisberg].
Мышцы гортани. Складки гортани. Синтопия гортани.
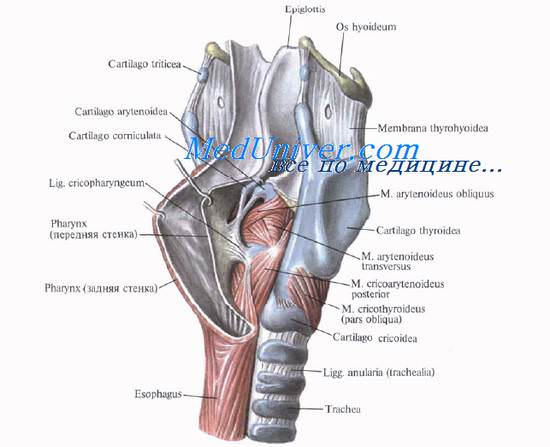
На передней и боковой поверхностях гортани расположены мышцы, которые перемещают ее вверх или вниз: грудино-подъязычная, m. sternohyoideus, грудино-щитовидная, m. sternothyroideus, и щитоподъязычная, m. thyrohyoideus.
Остальные 8 мышц гортани по функциональному признаку можно разделить на 4 группы:
1) мышца, расширяющая гортань, задняя перстнечерпаловидная, m. cricoarytenoideus posterior;
2) латеральная перстнечерпаловидная, поперечная и косая черпаловидные мышцы (антагонисты мышцы, расширяющей гортань);
3) мышцы, натягивающие голосовые связки, — перстнещитовидная, crycothyroideus, и голосовая, m. vocalis;
4) мышцы, опускающие надгортанник, — чер-паловидно-надгортанная и щитонадгортанная.
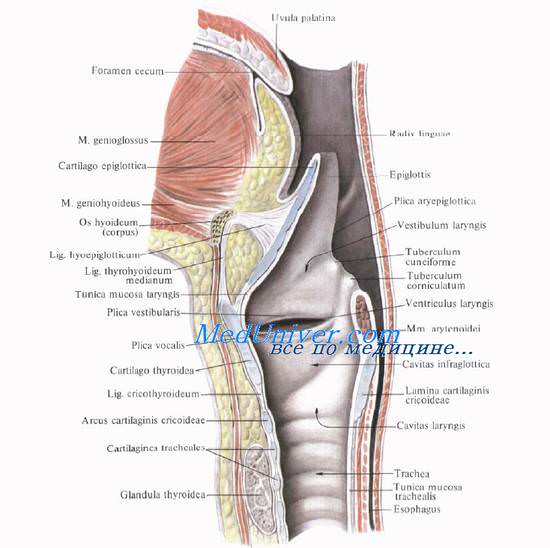
Полость гортани во фронтальном сечении напоминает песочные часы.
Пространство от входа в гортань до складок преддверия, plicae vestibulares (ложных голосовых связок), носит название преддверия гортани, vestibulum laryngis.
Ниже складок преддверия располагаются желудочки гортани, ventriculi laryngis [Morgagni], снизу ограниченные голосовыми складками, plicae vocales. Под складками лежат голосовые связки, ligg. vocales, и мышцы, mm. vocales, на поперечном разрезе имеющие треугольную форму. Длина голосовых связок у мужчин — 20—22 мм, у женщин — 18—20 мм. Щель, образующуюся между голосовыми связками, называют голосовой щелью, rima glottidis.
Пространство между нижними поверхностями голосовых связок до верхнего края первого кольца трахеи носит название подголосовой полости, cavitas infraglottica.
Синтопия гортани
Вверху гортань как бы подвешена посредством шитоподъязычной мембраны к подъязычной кости. Гортань открывается в полость глотки, а внизу переходит в трахею. Спереди гортань прикрыта подподъязычными (предгортанными) мышцами; латерально располагаются сосудисто-нервные пучки шеи и доли щитовидной железы. Позади находится гортанная часть глотки.
Сосуды гортани. Кровоснабжение гортани. Нервы гортани. Иннервация гортани. Лимфоотток от гортани.
Кровоснабжение гортани обеспечивается аа. laryngea superior et inferior, которые отходят от верхней и нижней щитовидных артерий. Артерии гортани анастомозируют с одноименными ветвями противоположной стороны, а вены образуют сплетения. Отток венозной крови происходит по одноименным венам во внутренние яремные и плечеголовные вены.
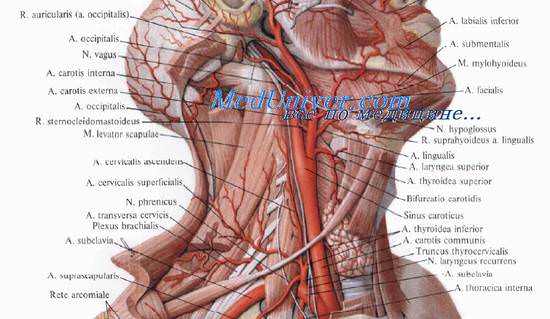
Лимфоотток от гортани
Лимфоотток осуществляется в передние (предтрахеальные) и глубокие лимфатические узлы шеи, расположенные вдоль сосудисто-нервного пучка.
Лимфатический барьер гортани, включающий надскладочные и подскладочные лимфатические узлы.
Первым эшелоном надскладочных лимфатических узлов являются непостоянный предгортанный лимфатический и верхние глубокие шейные лимфатические узлы.
Первым эшелоном подскладочных лимфатических узлов являются пре- и паратрахеальные и нижние глубокие яремные лимфатические узлы.
1 – лимфатический барьер гортани; 2 – внутренняя яремная вена.
Нервы гортани. Иннервация гортани
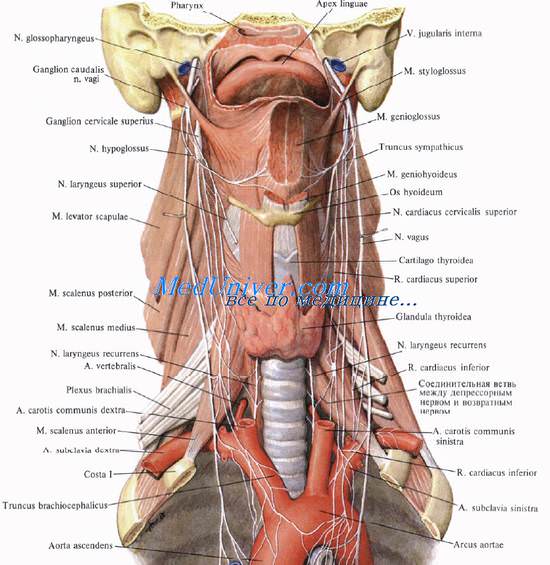
Гортань иннервируется верхним и возвратным гортанными нервами (ветви блуждающих нервов), а также ветвями от симпатического ствола. Поля иннервации гортанных нервов перекрывают друг друга в среднем отделе гортани.
Верхний гортанный нерв, n. laryngeus superior содержит двигательные волокна для перстнещитовидной мышцы и чувствительные для слизистой оболочки верхнего этажа гортани. Все остальные мышцы гортани и, самое главное, голосовую мышцу иннервирует n. laryngeus recurrens. Часть его волокон обеспечивает чувствительную иннервацию слизистой оболочки гортани ниже голосовой щели, а также слизистую оболочку 1—3-го хрящей трахеи.
Правый возвратный гортанный нерв, n. laryngeus recurrens dexter, отходящий от блуждающего нерва на уровне правой подключичной артерии, по трахеопищеводной борозде поднимается до уровня перстнещитовидного сустава, после чего проникает через заднюю стенку в полость гортани.
Левый возвратный гортанный нерв, n. laryngeus recurrens sinister отходит от блуждающего нерва на уровне нижнего края дуги аорты, затем идет позади трахеи по передней стенке пищевода. Конечная ветвь левого возвратного гортанного нерва проникает в полость гортани так же, как и ветвь правого.
Учебное видео по анатомии гортани
– Вернуться в оглавление раздела “Топографическая анатомия и оперативная хирургия шеи.”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 14.9.2020
Источник
К гортани подходят ветви верхней гортанной артерии из верхней щитовидной артерии и ветви нижней гортанной артерии – из нижней щитовидной артерии. Венозная кровь оттекает по одноименным венам.
Лимфатические сосуды гортани впадают в глубокие шейные лимфатические узлы.
Иннервация гортани
Гортань иннервируется ветвями верхнего гортанного нерва. При этом наружная его ветвь иннервирует перстнещитовидную мышцу, внутренняя –
слизистую оболочку гортани выше голосовой щели. Нижний гортанный нерв иннервирует все остальные мышцы гортани и слизистую оболочку ее ниже голосовой щели. Оба нерва являются ветвями блуждающего нерва. К гортани подходят также гортанноглоточные ветви симпатического нерва.
Трахея
Трахея – орган, по которому воздух проходит в легкие и обратно. Трахея – орган непарный, начинается от нижней границы гортани на уровне нижнего края 6 шейного позвонка и на уровне 5 грудного позвонка делится на два главных бронха (это место деления трахеи называется бифуркацией трахеи). Трахея проходит впереди пищевода.
Как отмечают И. В. Гайворонский и Г. И. Ничипорук [5], трахея имеет форму трубки, длиной 9 – 11 см и несколько уплощенной спереди и сзади.
Выделяют шейную и грудную части трахеи. В шейном отделе к трахее спереди прилежит щитовидная железа. По бокам от трахеи располагаются правый и левый сосудисто-нервные пучки (общая сонная артерия, внутренняя яремная вена и блуждающий нерв). В грудной полости впереди трахеи находятся дуга аорты, левая плечеголовная вена и плечеголовной ствол – ветвь дуги аорты, делящаяся на правую общую сонную артерию и правую подключичную артерию. Также впереди трахеи располагается начальная часть левой общей сонной артерии и вилочковая железа.
Стенка трахеи состоит из слизистой оболочки (внутренний слой), подслизистой основы и волокнисто-мышечно-хрящевой и соединительнотканной (наружной) оболочек. Основу трахеи составляют 16 – 20 хрящевых полуколец, разомкнутых с задней стороны. Соседние хрящи соединяются друг с другом кольцевыми связками, которые продолжаются сзади в перепончатую стенку, содержащую гладкие мышечные волокна. Верхний хрящ трахеи соединяется с перстневидным хрящом гортани. Слизистая оболочка трахеи состоит из многослойного реснитчатого эпителия; содержит слизистые железы и одиночные лимфоидные узелки. В подслизистой основе находятся трахеальные железы.
Кровоснабжение и лимфоотток трахеи
К трахее подходят артериальные ветви от нижней щитовидной, внутренней грудной артерий и от аорты. Венозная кровь оттекает по одноименным венам в правую и левую плечеголовные вены.
Лимфатические сосуды трахеи впадают в глубокие боковые шейные, предтрахеальные, верхние и нижние трахеобронхиальные лимфатические узлы.
Иннервация трахеи
Иннервация трахеи осуществляется трахеальными ветвями правого и левого возвратных гортанных нервов и из парного симпатического нервного ствола.
Главные бронхи
Главные бронхи являются продолжением трахеи после ее раздвоения на уровне верхнего края 5 грудного позвонка и направляются к воротам правого и левого легких. Правый главный бронх короче и шире, чем левый. Длина правого бронха – около 3 см, левого – 4 – 5 см. Над левым главным бронхом лежит дуга аорты, над правым главным бронхом – непарная вена. Стенка главного бронха соответствует строению трахеи. Скелетом главных бронхов являются хрящевые полукольца. В правом главном бронхе 6 – 8 хрящевых полуколец, в левом главном бронхе – 9 – 12.
Легкие
М. Р. Сапин, Г. Л. Билич [7] пишут, что легкие – парный дыхательный орган. Они находятся в плевральных полостях и осуществляют газообмен между окружающей организм воздушной средой и кровью.
Правое и левое легкое располагаются в грудной клетке. Каждое легкое окружено оболочкой – плеврой – от соседних анатомических образований. Между плеврой, окружающей легкие, и грудной клеткой есть другой листок плевры – пристеночный листок, который выстилает внутреннюю поверхность грудной клетки.
Между легочной плеврой и пристеночной плеврой имеется щелевидное замкнутое пространство – плевральная полость. В плевральной полости находится небольшое количество жидкости, которая смачивает соприкасающиеся гладкие, листки пристеночной и легочной плевры, устраняя трение их друг о друга. При дыхании увеличивается или уменьшается объем легких. При этом легочная плевра (висцеральная) свободно скользит по внутренней поверхности пристеночной плевры. В местах перехода пристеночной плевры с реберной поверхности на диафрагму и средостение образуются углубления – плевральные синусы.
Легкие, расположенные в плевральных мешках, разделены средостением, в состав которого входят сердце, аорта, нижняя полая вена, пищевод и другие органы. Органы средостения также покрыты плеврой, которая называется медиастенальной плеврой. В верхней части грудной клетки, с правой и левой сторон пристеночная плевра соединяется с медиастенальной плеврой и образует купол плевры (правый и левый). Внизу легкие лежат на диафрагме. Правое легкое короче и шире левого легкого, т.к. правый купол диафрагмы выше левого купола диафрагмы. Левое легкое уже и длиннее правого легкого, потому что часть левой половины грудной клетки занимает сердце. Спереди, c боков, сзади и вверху легкие контактируют с грудной клеткой.
По форме легкое напоминает усеченный конус. Средняя высота правого легкого 27.1 см у мужчин и 21.6 см у женщин. Средняя высота левого легкого 29.8 см у мужчин и 23 см – у женщин. Средняя ширина основания правого легкого у мужчин – 13.5 см у мужчин и 12.2 см у женщин. Средняя ширина основания левого легкого у мужчин – 12.9 см и у женщин – 10.8 см. Средняя длина правого легкого у живых людей, измеренная на рентгенологических снимках, составляет 24.46 ± 2.39 см., масса одного легкого – 374 ± 14 г .
В каждом легком различают верхушку, основание и три поверхности – реберную, медиальную (обращена к средостению) и диафрагмальную. Поверхности легкого разделены краями. Передний край отделяет реберную поверхность от медиальной поверхности. Нижний край отделяет реберную и медиальную поверхности от диафрагмальной.
Каждое легкое делится на доли глубоко вдающимися в ткань легкого щелями. Доли также выстланы висцеральной плеврой. У правого легкого имеются три доли – верхняя, средняя и нижняя, а у левого легкого только две доли – верхняя и нижняя. На медиальной поверхности каждого легкого, примерно в центре, имеется воронкообразное углубление – ворота легкого. В ворота каждого легкого входит корень легкого.
Корень легкого состоит из главного бронха, легочной артерии, легочных вен (двух), лимфатических сосудов, нервных сплетений, бронхиальных артерий и вен. В воротах легкого также находятся лимфатические узлы. Расположение сосудистых образований в корне (воротах) легкого обычно таково, что верхнюю часть ворот занимают главный бронх, нервные сплетения, легочная артерия, лимфатические узлы, а нижнюю часть ворот легкого – легочные вены. В воротах правого легкого вверху лежит главный бронх, под ним – легочная артерия и ниже ее – две легочные вены. В воротах левого легкого вверху располагается легочная артерия, под ней – главный бронх и еще ниже – две легочные вены. В воротах легких главные бронхи разбиваются на долевые бронхи.
Доли легких подразделяются на бронхолегочные сегменты – легочные участки, более или менее отделенные от таких же соседних участков прослойками соединительной ткани. Правое легкое имеет три сегмента в верхней доле, два сегмента в средней доле и пять сегментов в нижней доле. Левое легкое имеет пять сегментов в верхней доле и пять сегментов в нижней доле. Сегментарное строение легких связано с порядком ветвления бронхов в легких: в воротах легких главные бронхи разбиваются на долевые бронхи; долевые бронхи, в свою очередь, входят в ворота доли легкого и разделяются на сегментарные бронхи – по количеству легочных сегментов.
Сегментарные бронхи входят в бронхолегочный сегмент и делятся в нем на ветви, насчитывающие 9 – 10 порядков ветвления. Сам бронхолегочный сегмент состоит из легочных долек. В центре сегмента проходит сегментарный бронх и сегментарная артерия. По границе соседних сегментов, в перегородке соединительной ткани проходит сегментарная вена, отводящая кровь от сегментов. Сегмент своим основанием обращен к поверхности легкого, а верхушкой к – корню.
Бронх диаметром в 1 мм содержит в своей стенке хрящ, входит в дольку легкого (часть легочного сегмента) под названием долькового бронха. Внутри дольки этот бронх делится на 18 – 20 концевых бронхиол, которых в обоих легких около 20000. Стенки концевых бронхиол не содержат хрящей. Каждая концевая бронхиола делится на дыхательные бронхиолы. От каждой дыхательной бронхиолы отходят альвеолярные ходы, несущие на себе альвеолы и заканчивающиеся альвеолярными мешочками. Стенки этих мешочков состоят из легочных альвеол. Диаметр альвеолярного хода и альвеолярного мешочка составляет 0.2 – 0.6 мм, альвеолы – 0.25 – 0.3 мм.
Бронхи в легких составляют бронхиальное дерево. Дыхательные бронхиолы, отходящие от концевой бронхиолы, альвеолярные ходы, альвеолярные мешочки и легочные альвеолы образуют альвеолярное дерево легкого (легочный ацинус). В альвеолярном дереве происходит газообмен между кровью и наружным воздухом. Альвеолярное дерево является структурно-функциональной единицей легкого. Число легочных ацинусов (альвеолярных деревьев) в одном легком достигает 150000, а количество альвеол равно 300 – 350 млн.
Границы легких
С. Паркер [6] подчеркивает, что верхушка правого легкого спереди выступает над ключицей на 2 см, а над 1 ребром – на 3 – 4 см. Сзади верхушка правого легкого находится на уровне остистого отростка 7 шейного позвонка.
Передняя граница (проекция переднего края правого легкого) идет к правому грудино-ключичному сочленению, затем переходит через середину симфиза рукоятки грудины, опускается позади тела грудины, несколько левее срединной линии тела, проходит до хряща 6 ребра и далее переходит в нижнюю границу. Верхушка левого легкого имеет такую же проекцию, как и верхушка правого легкого. Передняя граница левого легкого проходит к грудино-ключичному сочленению, затем через середину симфиза рукоятки грудины позади ее тела опускается до хряща 4 ребра. Затем передняя граница левого легкого отклоняется влево и идет вдоль нижнего края хряща 4 ребра до окологрудинной линии, где поворачивает вниз, пересекает четвертый межреберный промежуток и хрящ 5 ребра. Достигнув хряща 6 ребра, передняя граница левого легкого круто переходит в нижнюю границу.
Нижняя граница левого легкого располагается несколько ниже (на половину ребра), чем нижняя граница правого легкого. По околопозвоночной линии нижняя граница левого легкого переходит в заднюю границу, проходящую слева вдоль позвоночника. Границы правого и левого легких несколько отличаются друг от друга, т.к. правое легкое шире и короче левого. Кроме того, в левом легком в области переднего его края имеется сердечная вырезка.
Дата добавления: 2017-02-24; просмотров: 1807 | Нарушение авторских прав | Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2021 lektsii.org – Контакты – Последнее добавление
Источник