Краснуха у детей рвота
Краснуха – это острое инфекционное заболевание вирусной этиологии, поражающее, как правило, детей. У них оно протекает достаточно легко, при заражении в более старшем возрасте опасность состоит в том, что если заболевает беременная женщина, то резко возрастает риск развития пороков у плода и риск самопроизвольного прерывания беременности.
Благодаря активной профилактике краснухи и развитию вакцинации заболеваемость с каждым годом снижается. Около 90% населения Европы привито от данной инфекции. Дети чаще болеют этой инфекцией, потому что с возрастом восприимчивость к ней падает. К 20 годам восприимчивыми остаются 20-25% людей.
Исторические факты:
- 1740 г. – Ф. Хоффман впервые описал данное инфекционное заболевание.
- 1881 г. – оно выделено в конкретную нозологическую форму.
- 1938 г. – в Японии была доказана вирусная природа заболевания.
- 1941 г. – Н. Грегг – описал симптомы врожденной краснухи у детей.
- 1961 г. – выделен возбудитель заболевания.
Инфицированный человек становится контагиозным (заразным) за 7 дней до появления высыпаний на теле и остается таковым 2-3 недели после появления первых признаков краснухи. Чаще заболевание регистрируется в городах с большой скученностью, так как это создает большую вероятность для контакта с больным человеком.
Как передается вирус?
Возбудителем является Rubella virus, он относится к тогавирусам. Источником заражения является больной человек или носитель вируса. Путь передачи – воздушно-капельный и вертикальный.
Дети восприимчивы к данному вирусу в любом возрасте, но наиболее часто заражение происходит в возрасте от 2 до 12 лет, если ребенок не привит. Заражение в более раннем возрасте также возможно. Если мать ребенка болела краснухой и ребенок находится на грудном вскармливании, то он получает от матери часть антител против этого вируса, но таким образом невозможно сформировать длительный и стойкий иммунитет, поэтому вакцинация необходима в любом случае.
До 50% взрослых сохраняют восприимчивость к Rubella virus. Особую важность это имеет для беременных женщин, так как при инфицировании в этот период, возникает риск родить ребенка с синдромом врожденной краснухи.
Степень риска зависит от того, в каком триместре женщина заразилась. В первом триместре риск составляет около 90%, во втором – 50%, в третьем – 100%.
Заражение вирусом происходит чаще всего воздушно-капельным путем – со слюной больного при его кашле, чихании, поцелуе. Контагиозность вируса достаточно высокая, но не всегда заражение происходит после одного контакта с больным, при условии, что этот контакт не был очень продолжительным или тесным. Иной путь передачи – вертикальный (от матери к плоду через плаценту).
После попадания в организм через слизистую дыхательных путей, вирус начинает размножаться в лимфатических узлах. Затем вирус попадает в кровоток, на этом этапе заканчивается инкубационный период и через несколько дней возникают клинические проявления. Иммунная система начинает активно вырабатывать антитела к патогенному вирусу, когда их концентрация становится достаточной для гибели всех возбудителей, наступает выздоровление.
В период размножения в лимфатических узлах вирус можно обнаружить на слизистых оболочках дыхательных путей, после выброса в кровь вирусов – в крови. В период клинических проявлений вирус обнаруживается также в моче и кале больного. В исходе заболевания в крови вирус перестает обнаруживаться, так как большая часть гибнет благодаря иммунной системе.
При инфицировании беременной женщины на ранних сроках поражение сосудов плаценты вирусами может вызвать гибель плода. В более поздних сроках инфицируется и плод, что вызывает у него хроническую форму заболевания. Такие дети рождаются с врожденной формой заболевания и являются источником инфицирования для других людей после рождения в течение многих месяцев.
Иммунитет вырабатывается стойкий и длительный. Крайне редко бывают случаи повторного заражения.
Симптомы
Рассмотрим сначала клинические проявления приобретенной краснухи у детей. Симптомы появляются остро среди полного здоровья. За несколько дней до этого врача при осмотре ребенка может насторожить увеличение некоторых групп лимфатических узлов (околоушных, затылочных или задних шейных).
Увеличение лимфатических узлов является одним из первых симптомов заболевания, появляясь еще до появления сыпи на теле. Оно сохраняется весь период высыпаний и еще несколько дней после очищения кожных покровов от сыпи. Иногда лимфоузлы увеличены настолько, что определяются без пальпации.
Среди проявлений заболевания могут быть общие симптомы – повышение температуры тела до 38 ⁰С, головная боль, в связи с чем ребенок становится капризным, снижение аппетита, тахикардия, тошнота, редко — рвота. Могут быть признаки легкого конъюнктивита (гиперемия конъюнктивы). Дети старшего возраста могут жаловаться на боль в суставах и мышцах. 
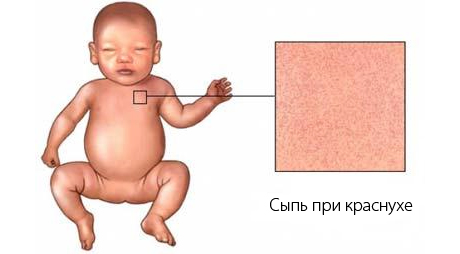
Высыпания на коже (экзантема) появляются сначала на лице, шее и заушной области, после чего быстро распространяется по телу вниз. Процесс этот идет быстро, поэтому иногда кажется, что сыпь появилась одновременно на всем теле. Наибольшая концентрация элементов наблюдается на спине, ягодицах и разгибательных поверхностях конечностей. Сыпь может быть по всему телу, но в иных локализациях она более скудная. Сыпь обычно не чешется.
Может появляться энантема – высыпания на слизистой оболочке рта.
Внешне элементы сыпи мелкие, ярко розового цвета, округлой или овальной формы. Размер элементов может быть от булавочной головки до 4 мм. Как выглядит сыпь при краснухе у детей видно на фото.
Период высыпаний длится 3-4 дня, уже на второй день можно отметить побледнение элементов сыпи, затем она бесследно исчезает.
В редких случаях возможны такие осложнения инфекции, как тромбоцитопеническая пурпура, отит, артрит, пневмония, крайне редко – энцефалит.
Синдром врожденной краснухи
Если во внутриутробном периоде плод не погибает от инфицирования вирусом, то вероятнее всего, он появится на свет с различными пороками развития. Какие это будут пороки зависит от того времени, когда мать ребенка заболела данным инфекционным заболеванием или стала вирусоносителем.
Заражение в период с 4 по 7 неделю беременности приведет к порокам сердца.
На сроке 7-12 недель беременности инфицирование приведет к глухоте и (или) слепоте ребенка.
Во время всего периода до 12 недель активно формируется нервная система плода, поэтому при инфицировании в этот период будут нарушения в развитии головного мозга.
После рождения у детей с этим синдромом часто имеется характерный комплекс симптомов:
- Низкая масса тела при рождении
- Катаракта
- Глухота
- Врожденный (-е) порок (пороки) сердца
Также могут быть нарушения координации из-за недостаточности вестибулярного аппарата. Глухота может быть односторонней или двусторонней. Она в свою очередь влияет на развитие речи, такие дети труднее и дольше учатся говорить.
У таких детей могут быть пороки развития костной системы, такие как «волчья пасть», косолапость, дисплазия суставов, остеопороз. Со стороны нервной системы может быть гидроцефалия, микроцефалия, умственная отсталость. В более старшем возрасте у них формируется патология эндокринных желез, часто они страдают диабетом.
Дети с этим синдромом имеют высокую смертность, около 20% из них умирают еще в первые 3-4 года жизни.
Диагностика заболевания
Сбор жалоб, анамнеза заболевания и осмотр ребенка.
Лабораторные методы:
- Общий анализ крови: лимфоцитоз, повышение СОЭ, увеличение количества плазматических клеток.
- РТГА: сыворотка крови исследуется в разгар заболевания и через 10 дней, если концентрация определяемых антител к Rubella virus значительно выросла, то диагноз подтвержден.
- Иммунноферментный анализ: позволяет определить в крови антитела к Rubella virus. Иммуноглобулины класса М говорят об острой фазе заболевания и наличии у больного краснухи. Иммуноглобулины класса G могут оставаться на всю жизнь и говорить о наличии сформировавшегося иммунитета или о наличии вакцинации от данного заболевания. Длительное обнаружение IgM в крови говорит о врожденном инфицировании.
Дифференциальная диагностика
Многие детские инфекции протекают со схожими клиническими проявлениями. Поэтому возникает вопрос, как определить краснуху среди многообразия схожих заболеваний.
- Корь. При кори гораздо более выражены общие симптомы, интоксикация. При кори имеются патогномоничные пятна Филатова-Бельского на слизистой оболочке ротовой полости. Высыпания на коже появляются одномоментно.
- Скарлатина. При скарлатине сыпь более мелкая и располагается преимущественно по бокам живота, на груди и сгибательной поверхности конечностей.
- Инфекционный мононуклеоз. При данном заболевании лимфатические узлы увеличиваются очень сильно, также увеличиваются печень и селезенка.
Лечение заболевания
Лечение краснухи у детей, как правило, симптоматическое. При лихорадке дают жаропонижающее, при выраженной сыпи или мышечных болях назначаются антигистаминные препараты. В общем, течение заболевания обычно нетяжелое, острый период длится 3-5 дней.
Вакцинация
Уже более 40 лет используется живая ослабленная вакцина. Иммунитет, формирующийся в результате вакцинации, идентичен иммунитету, сформированному естественным путем.
В 1 год проводится вакцинация детей от краснухи и ряда других инфекций. Затем в 6 лет проводится ревакцинация. При отсутствии противопоказаний прививку делать необходимо! Несмотря на относительно благоприятное течение заболевания, могут быть и осложнения ее. А для девочек в будущем опасно инфицирование краснухой во время беременности.
Вакцинация – это забота о своем ребенке и его будущем.
Побочные эффекты бывают очень редко, проявляются в виде покраснения в месте инъекции, небольшого подъема температуры или малого количества высыпаний на коже. Во время проведения массовой иммунизации при введении 250 млн. вакцин, осложнений выявлено не было.
Частые вопросы родителей
- Можно ли купать ребенка? В период подъема температуры купать ребенка нельзя. Если температуры нет, то купание возможно.
- Можно ли гулять? Так как ребенок весь период высыпаний и некоторое время после него остается заразным, гулять нельзя. Также в этот период ребенок может легко заболеть респираторным заболеванием.
- Нужна ли вакцинация или можно обойтись без нее? Вакцинация обязательна при отсутствии противопоказаний.
Источник
Что такое Краснуха у детей –
Краснуха – распространенное инфекционное заболевание, которое проявляется характерными высыпаниями на фоне умеренной интоксикации. Краснухе сопутствует регионарная лимфоаденопатия и гематологическая реакция. Различают две формы болезни – врожденную и приобретенную, которые имеют существенные различия в клинических проявлениях и механизме заражения.
Краснуха бывает как без осложнений, так и с неврологическими осложнениями или осложнениями другого характера (к примеру, пневмония или артрит). Среди неврологических осложнений выделяют менингит, краснушный энефалит, менингоэнцефалит и др.
Краснуха широко распространена. Каждые 3-5 лет фиксируют подъемы. Болезнь имеет сезонные колебания. В холодное время года болезнь наиболее активна. Эпидемические вспышки болезни случаются в организованных детских коллективах, а также среди взрослых (например, в армейских казармах для новобранцев).
Восприимчивость детей к краснухе столь же высокая, как и к кори. Краснухе подвержены взрослые и дети, но все же более часты заболевания детей 1-7 лет. Дети до полугода имеют врожденный иммунитет (в большинстве случаев), потому среди них заболевание краснухой очень редкое.
Источником инфекции является больной. Заразиться окружающие могут как в инкубационном периоде, так и во время проявления симптомов. Также заразны здоровые вирусоносители. За 7-10 дней до высыпаний начинается выделение вируса из носоглотки больного. Оно длится 2-3 недели после того, как начали проявляться высыпания на коже.
Если краснуха врожденная, вирус выделяется даже на протяжении 1,5-2 лет после рождения ребенка. Инфекция переносится воздушно-капельным путем. Перенесшие болезнь дети обретают стойкий иммунитет.
Что провоцирует / Причины Краснухи у детей:

Краснуху провоцирует РНК-вирус, гогавирус. Источником возбудителя краснухи есть больной человек. Вирус начинает выделяться за неделю до проявления экзантемы и длиться 5-7 дней после. У детей с врожденной краснухой возбудитель выделяется с секретом слизистой носоглотки, мочой, иногда с фекалиями.
Краснуха передается воздушно-капельным и контактно-бытовым путем. Беременная женщина осуществляет гематогенную (трансплацентарную) передачу инфекции плоду. Таким образом, у детей наблюдается врожденная краснуха.
Инфекция размещается в слизистых оболочках верхних дыхательных путей, иногда в поврежденных кожных покровах, размножается и накапливается вирус в регионарных лимфатических узлах. Размножившийся вирус распространяется с кровотоком, подвергая поражению другие лимфатические узлы и оседая в кожных покровах.
Вирус краснухи относится к роду Rubivirus семейства Togaviridae. РНК-содержащие частички имеютдиаметр от 60 до 70 нм. Вирус уничтожается, находясь при температуре 56 °С в течение 1 часа. Он чувствителен к эфиру. Замороженный вирус сохраняет свои свойства на протяжении нескольких (или многих) лет.
Патогенез (что происходит?) во время Краснухи у детей:
Вирус краснухи вызывает повреждение эндотелия кровеносных сосудов головного мозга, мягкой мозговой оболочки, набухание и ишемические изменения нейронов, которые рассматриваются как вторичные по отношению к сосудистым поражениям. Изменения головного мозга описаны как продуктивно-некротический энцефалит, продуктивный лептоменингит, некроз с формированием кист и кальцификатами, продуктивный васкулит, пролиферативные изменения глии. Наряду с этими характерными особенностями врожденной краснухи являются продуктивно-некротический эндофтальмит с отслойкой сетчатки, продуктивный увеит, гомогенизация волокон хрусталика с образованием в нем кист, десквамацией и пролиферацией эпителия.
Клиническая картина – неонатальная болезнь – менинго-энцефалит (преобладают двигательные нарушения), гепатоспле-помегалия, изменения костей, иридоциклит. Вирус выделяется в течение 15-24 мес.
Если мать перенесла краснуху в I триместре беременности, это приводит к различным порокам у ребенка, которые выявляются после рождения, наиболее часто возникают пороки сердца, пороки развития глаз, глухота. После 20-й недели гестации риск пороков развития снижается, но инфицирование в эти сроки приводит к хроническому заболеванию с преимущественным поражением нервной системы.
Синдром врожденной краснухи характеризуется широким диапазоном проявлений, поражением многих органов и систем. Наиболее часто у новорожденных определяются поражение нервной системы (85%), внутриутробная гипотрофия (75%), гепатоспленомегалия, тромбоцитопеническая пурпура, катаракта. В 15-25% случаев отмечаются желтуха, микрофтальм, пневмония, ретинопатия, изменение костей.
Неврологические нарушения представлены менингоэнцефалитом у 60% детей, протекающим с выраженным нарушением сознания, судорожным синдромом.
Поздние осложнения: отставание в психомоторном развитии (39%), гидроцефальный синдром, микроцефалия, снижение слуха (87%), катаракта (34%).
Вирус краснухи изначально множится в лимфатических узлах ребенка, а через 1 неделю после заражения попадет оттуда в кровоток. Сыпь появляется через 2 недели. В отделяемом носоглотки и в крови вирус краснухи можно обнаружить за 7-9 дней до сыпи. Когда сыпь появляется, вирус обнаруживают в моче и кале. Вирус исчезает из крови через неделю после проявления высыпаний на коже.
Симптомы Краснухи у детей:
Инкубационный период после заражения краснухой достигает от 10 до 25 дней. Признаками краснухи являются появление сыпи на лице и верхней части тела, на ягодицах (размеры элементов сыпи составляют 3–5 мм, сыпь мелкая, красная, розовая, округлая), повышенная температура до 38 ºC, увеличение затылочных и среднешейных лимфатических узлов, воспаление слизистой оболочка рта, насморк и сухой кашель, недомогание, слабость, головная боль, слезотечение, гиперемия зева и задней стенки глотки, раздражение конъюнктивы. У беременных женщин также, как и у детей, наблюдаются вышеуказанные симптомы.
Общее состояние больного ребенка изначально нарушается незначительно. Температура в редких случаях доходит до отметки 38 °С, в большинстве случаев она колеблется в границах 37,3—37,5 °С на протяжении всего периода заболевания. Родители отмечают у ребенка недомогание и вялость. Более старшие дети могут жаловаться на мышечную, головную боль и боль в суставах. Сыпь изначально фиксируют на лице, но за несколько часов она успевает перейти на все тело. Области локализации – на спине и на ягодицах, разгибательных поверхностях конечностей вокруг суставов.
Сыпь пятнистая, в некоторых случаях папулезная, имеет розовый оттенок. Цвет кожи под сыпью неизменный. Сыпль при краснухе более мелкая, чем сыпь при кори, отдельные высыпания не сливаются. Только в редких случаях фиксируют более крупные высыпания, но, в отличие от коревой сыпи, элементы имеют округлую форму. Сыпь при заболевании краснухой у детей необильная, может проявляться всего как несколько элементов. Сыпь проходит через два-три дня, проходит, не оставляя пигментации или шелушения.
У ребенка может проявляться небольшой насморк и/или кашель. Конъюнктивит (очень слабый, без гнойных выделений) также может появляться вместе с сыпью на коже. Насморк и кашель могут появиться за день-два до высыпания. Родители или врач также могут отметить незначительную рыхлость миндалин. В обычных случаях при краснухе на слизистой мягкого неба может фиксироваться энантема, которая выглядит как пятнышки бледно-розового оттенка.
При краснухе увеличиваются периферические лимфатические узлы, в особенности заднешейные и затылочные. Лимфатические узлы прощупываются, они увеличены до размеров крупной горошины. Они увеличены даже после пропадания сыпи.
Анализ крови позволяет обнаружить лейкопению (уменьшение количества лейкоцитов), относительный лимфоцитоц и появление плазматических клеток (до 10—30%). В некоторых случаях также наблюдают увеличенное количество моноцитов. Краснуха может протекать со стертыми симптомами или с крайне слабым их проявлением, практически незаметным. Течение и исход болезни благоприятные. Краснуха в подавляющем большинстве случаев проходит без осложнений. Зафиксированы лишь единичные случаи энцефалитов и энцефаломиелитов.
Диагностика Краснухи у детей:
По критериям CDC диагноз считается подтвержденным при наличии у ребенка типичных клинических проявлений и обнаружении IgM-антител или стойкого положительного результата реакции непрямой гемагглютинации и метода флюоресцирующих антител.
Краснуху можно визуально диагностировать по характерной сыпи, которая появляется практически одновременно на всей поверхности кожи. Также в диагностике помогают слабо выраженные катаральные явления (кашель, насморк) и увеличение периферических лимфатических узлов.
Также диагностируют болезнь по анализу крови (см. Симптомы). Дифференцируют краснуху прежде всего с корью, медикаментозной сыпью и энтеровирусными экзантемами.
Лечение Краснухи у детей:
Этиотропная терапия проводится препаратами рекомбинантного интерферона (виферон в свечах, интрон А, ре-аферон). Показанием к их применению является врожденная краснуха с признаками активнотекущей инфекции, с наличием в сыворотке противокраснушных антител класса IgM. При диагностировании менингоэнцефалита назначают кортикостероидные гормоны (2-5 мг/кг преднизолона в сутки).
Лечение беременных женщин проводится интерфероном и изопринозином (иммуностимулирующий препарат с противовирусным действием).
Интерферон, помимо противовирусного и противомикробного действия, способен активировать сниженный иммунитет (повышая фагоцитарную активность макрофагов и спонтанную токсичность натуральных киллеров), вызывать противоопухолевый и радиопротекторный эффект, влиять на многие функции организма, в том числе на функции ЦНС.
Интерфероны для лечения системных вирусных заболеваний назначают энтерально и парентерально, они плохо проникают в ткани и достаточно быстро инактивируются. Кратность назначения препаратов – 2-3 раза в сутки. Главный путь экскреции – почки.
Нежелательные эффекты: лихорадка, головная боль, миалгия, анафилаксия, снижение артериального давления, аритмия, тахикардия, желудочковая экстрасистолия, парез, паралич, нарушение кроветворения и функции ЦНС в виде вялости, утомляемости, ухудшения аппетита, рвоты. Большие дозы вызывают диффузное поражение соединительной ткани и некротические изменения в печени.
Симптоматическое лечение неврологических нарушений включает препараты дегидратационной и противосудорожной терапии. При необходимости проводят коррекцию пороков развития.
Вакцинопрофилактика краснухи имеет основной целью предупредить заболевание у беременных и развитие синдрома врожденной краснухи у детей путем создания иммунитета у женщин детородного возраста и снижением циркуляции вируса среди детей.
Профилактика Краснухи у детей:
Профилактика краснухи у контактных лиц проводится иммуноглобулином (0,55 мл/кг) в течение первых 7 дней после контакта. Однако, предупреждая кожные проявления, введение иммуноглобулина не препятствовало развитию виремии у 44% больных. Такая профилактика рекомендуется только на ранней стадии беременности женщинам, не имеющим антител к краснухе и не соглашающимся на прерывание беременности. В случае контакта беременной женщины с больным краснухой необходимо исследование её кровь на антитела. При наличии антител риск заболевания ничтожен и беременность может продолжаться. При отрицательном результате проба повторяется через 3 нед. (вместе с замороженной частью первой сыворотки). При положительной второй пробе диагностируется инфицирование. При отрицательной второй пробе исследование повторяют через 6 нед., что позволяет полностью исключить инфицирование.
В ряде стран у всех беременных при первом обращении определяют антитела к краснухе. Констатация инфицирования в I триместре беременности является показанием к искусственному ее прерыванию. Вакцинация беременных не проводится, поскольку в 1,6% случаев она может приводить к инфицированию плода (без формирования пороков развития).
К каким докторам следует обращаться если у Вас Краснуха у детей:
Детский невролог
Инфекционист
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Краснухи у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни ребенка (педиатрия):
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Источник