Колет в боку и рвота

Покалывание в боку развивается при поражении гепатобилиарной зоны (гепатит, холецистит, дискинезия ЖВП), хроническом панкреатите, болезнях кишечника (колит, СРК, полипоз). Реже симптом связан с увеличением или травмами селезенки, грыжами живота, гинекологическими заболеваниями у женщин. Чтобы установить причины покалывания, назначают ультразвуковые, рентгенологические и эндоскопические исследования, лабораторные анализы крови и кала. Лечение колющих ощущений в боку предполагает прием анальгетиков и спазмолитиков, этиотропных препаратов, подбор физиотерапевтических методик.
Почему возникает покалывание в боку
Физиологические факторы
Покалывание в боку возможно при физических нагрузках. Симптом вызван переполнением кровью печени или селезенки. Человек внезапно ощущает колющую боль в момент максимальной активности, что вынуждает его остановиться, схватиться рукой за бок. Неприятное чувство длится не более 10-20 минут, проходит самостоятельно после отдыха. Если проявление беспокоит слишком часто и при незначительных тренировках, это может указывать на патологический процесс.
Болезни гепатобилиарной системы
Хронические заболевания печени и желчевыводящих путей — основная причина покалывания в боку справа. Дискомфорт спровоцирован спазмами гладких мышц желчного пузыря, протоков или сфинктеров. Колющие ощущения локализованы сразу под ребрами, иногда они ощущаются со стороны спины или по средней линии живота. Симптому обычно сопутствуют тяжесть в правом подреберье, тошнота, расстройства стула. Покалыванием проявляются:
- Дискинезия желчевыводящих путей. При гиперкинетическом варианте спустя 15-20 минут после еды человек чувствует резкие колющие боли, которые длятся в среднем 45-90 минут. Для гипокинетической формы дискинезии характерно умеренное покалывание, возникающее спустя час и более по завершении еды и беспокоящее человека на протяжении нескольких часов.
- Холецистит. При воспалении желчного пузыря пациент испытывает более продолжительное, по сравнению с дискинезией, покалывание, которое не всегда связано с употреблением пищи. Сильные колющие ощущения наблюдаются при калькулезном холецистите, осложнении заболевания холангитом.
- Гепатит. Покалывание появляется при увеличении печени в сочетании с воспалительным процессом, что приводит к перерастяжению глиссоновой капсулы. Зачастую при гепатитах болезненность выражена умеренно. Человек отмечает периодические колющие боли, которые начинаются без видимой причины и сопровождаются желтухой, диспепсическими явлениями.
- Паразитарные инвазии. Поражение печени гельминтами провоцирует умеренные колющие боли в правом боку, которые нарастают по мере размножения паразитов. Покалывание усиливается при высокой двигательной активности, наклонах, после приема пищи. Симптоматика типична для эхинококкоза, амебиаза, описторхоза.
Болезни селезенки
Неприятное покалывание слева в боку, ближе к ребрам, бывает при спленомегалии. Симптом обусловлен различными патологиями: гемолитическими анемиями, инфекционными процессами (цитомегаловирус, вирус Эпштейна-Барр), аутоиммунными нарушениями (системная красная волчанка, васкулиты, узелковый периартериит). Сильное покалывание ощущается при травмах селезенки легкой и средней степени тяжести, которые не приводят к разрыву органа или кровотечению.
Хронический панкреатит
Для этого заболевания характерны периодические покалывания в левом боку, возникающие при употреблении больших количеств высококалорийной, жирной или жареной пищи. Дискомфорт максимально проявляется спустя полчаса после окончания приема пищи и сохраняется в течение нескольких часов. Помимо колющих ощущений, больного беспокоит тошнота, тяжесть в животе, повышенное газообразование. О панкреатите следует думать, когда покалывание сопровождается стеатореей.
Поражение кишечника
Колющие боли умеренной интенсивности — характерный признак синдрома раздраженного кишечника (СРК). Пациент сообщает, что максимальный дискомфорт приходится на утренние часы, когда из-за выраженного метеоризма появляются колики в правом и левом боку. После дефекации неприятные симптомы уменьшаются или полностью исчезают. При СРК обострение колющих болей наблюдается на фоне психоэмоциональных стрессов.
Периодические покалывания бывают при хронических воспалительных процессах в кишечнике: колите, сигмоидите, дивертикулите. Обычно отмечается стертая клиническая симптоматика: нерезкие боли и колики, неустойчивость стула, метеоризм и недержание газов. Усиление дискомфортных ощущений провоцируется погрешностями в питании, физическим или психическим переутомлением.
Гинекологические заболевания
Патологии матки и придатков выступают частой причиной покалывания в боку у женщин. Симптоматика проявляется на стороне поражения. Колющая боль преимущественно встречается при аднекситах и эндометриозе придатков, реже — при эндометрите. Пациентки жалуются на колющие ощущения в боку, которые заметно усиливаются при активных движениях, резких поворотах или наклонах, кашле или чихании, опорожнении кишечника, мочеиспускании.
Грыжи
Покалывание в боку наблюдается при неосложненных вправимых грыжевых выпячиваниях. Возникает при повышении внутрибрюшного давления вследствие кашлевого пароксизма, натуживания при дефекации, тяжелых физических нагрузок. Колющие боли сочетаются с появлением грыжевого мешка в виде эластичной «опухоли», покрытой неизмененной кожей. Образование вправляется в брюшную полость самостоятельно или с ручной помощью.
Редкие причины
- Поражение почек: гломерулонефрит, пиелонефрит, мочекаменная болезнь.
- Заболевания кишечника: неспецифический язвенный колит, болезнь Крона, полипы.
- Хирургические патологии: аппендикулярный инфильтрат, мезаденит.
- Болезни органов грудной клетки: нижнедолевая пневмония, плеврит, сердечная недостаточность.
Диагностика
Ввиду разнообразия причин покалывания в боку больному рекомендовано комплексное обследование. Первичным осмотром занимается врач-гастроэнтеролог, при необходимости назначается консультация гепатолога, гинеколога, хирурга. Физикальные данные зачастую малоинформативны, поэтому диагностический поиск включает ряд инструментальных и лабораторных исследований:
- УЗИ органов брюшной полости. Скрининговый метод диагностики эффективен для выявления типичных патологий: признаков воспаления и камнеобразования в желчном пузыре, болезней кишечника, увеличения печени либо селезенки. При вероятных гинекологических причинах женщинам проводят прицельное трансвагинальное УЗИ.
- Образная рентгенография ОБП. Исследование используется, чтобы оценить состояние органов живота, обнаружить желчные конкременты, косвенные признаки воспалительных или опухолевых процессов в кишечнике. Для верификации диагноза обследование дополняется рентгенографией с пероральным контрастированием, ирригографией.
- Эндоскопические методы. При затруднениях в диагностике рекомендованы сигмоскопия или колоноскопия. Эндоскопия визуализирует состояние слизистой оболочки толстой кишки, позволяет взять биопсию патологически измененных участков. При повреждении органов гепатобилиарной зоны информативна ЭРХПГ — инвазивный способ обследования желчных и панкреатических протоков.
- Дополнительные исследования. Для оценки функциональной активности билиарного тракта выполняют дуоденальное зондирование. При подозрении на хронические болезни печени показана эластография, сцинтиграфия. Чтобы уточнить диагноз в сомнительных случаях, прибегают к КТ брюшной полости, позитронно-эмиссионной томографии.
- Лабораторные методы. Стандартный диагностический комплекс включает гемограмму, клинический анализ мочи, исследование кала на яйца гельминтов. Для дифференциальной диагностики билиарной, панкреатической и кишечной патологии информативна копрограмма. Чтобы изучить работу гепатобилиарной системы, выполняют печеночные пробы.

УЗИ гепатобилиарной зоны
Лечение
Помощь до постановки диагноза
Поскольку покалывание в боку может вызываться различными причинами, устранить неприятный симптом без визита к врачу, как правило, невозможно. Чтобы снять колики, применяют спазмолитики или обезболивающие препараты с соблюдением инструкции. Если симптом сопровождается диспепсическими расстройствами, следует нормализовать питание, исключить провоцирующие продукты. При сильных колющих болях и ухудшении самочувствия нужно немедленно обратиться за медицинской помощью.
Консервативная терапия
Чтобы быстро устранить болезненность и покалывание, специалисты в сфере гастроэнтерологии используют спазмолитики, которые расслабляют гладкие мышцы, и анальгетики из группы нестероидных противовоспалительных средств, обладающие универсальным действием. Покалывание в боку имеет среднюю интенсивность, поэтому нет необходимости прибегать к сильным обезболивающим или новокаиновым блокадам.
Дальнейший курс терапии подбирают с учетом основного заболевания. При гепатобилиарных патологиях назначаются холеретики и холекинетики, гепатопротекторы, этиотропные противомикробные и антипротозойные препараты. Для нормализации состояния кишечника принимают пробиотики, противовоспалительные средства (НПВС или глюкокортикоиды), кишечные антисептики. Чтобы улучшить пищеварение, рекомендованы лекарства с панкреатическими энзимами, компонентами желчи.
Для купирования хронических болевых ощущений эффективны физиотерапевтические методы лечения: СМТ- и рефлексотерапия. Чтобы целенаправленно доставить препараты к очагу поражения, применяется методика лекарственного электрофореза. Гепатобилиарные заболевания, протекающие с застоем желчи, требуют индивидуального подбора лечебных минеральных вод.
Хирургическое лечение
Оперативное вмешательство проводится крайне редко, в случае осложненного течение патологии или неэффективности консервативных методик. Помощь абдоминальных хирургов показана при ущемленных или невправимых грыжах, тотальном поражении кишечника при НЯК или болезни Крона, обострении калькулезного холецистита. Некоторые заболевания репродуктивной сферы у женщин также требуют оперативного лечения с выполнением клиновидной резекции яичника, оофорэктомии.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в боку, возникающая при ходьбе – причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Говоря о болях в боку, следует разграничить области, где могут возникать болезненные ощущения. Органы, которые могут спровоцировать боль, располагаются в брюшной полости и забрюшинном пространстве (печень и желчный пузырь, селезенка, желудок, поджелудочная железа, толстая и тонкая кишка и почки с мочеточниками).
Разновидности болей
Для того чтобы оценить состояние своего организма, важно правильно определить боль, которая возникает при ходьбе. Она может быть ноющей и тупой, постоянно сопровождающей движение, наклоны и прекращающейся в покое. В других случаях боль может возникать внезапно и характеризоваться как кинжальная, простреливающая.
Резкое проявление боли может свидетельствовать о серьезных поражениях внутренних органов, что требует неотложной помощи.
Иногда боль может ощущаться не в месте локализации пораженного органа, а отдавать в другие области. Такие боли называют отраженными. Они сильно осложняют диагностику заболевания.
Возможные причины
Боли, возникающие при ходьбе, особенно быстрой, чаще всего являются следствием функциональных отклонений. Это могут быть изменение ритма и глубины дыхания, заболевания печени, желчного пузыря и поджелудочной железы, нарушение перистальтики кишечника, повышенное газообразование.
Боль может сигнализировать и о патологических процессах в организме.
Приступообразные боли в боку, в области ребер, могут быть симптомом межреберной невралгии вследствие остеохондроза или деформирующего спондилеза. В этих случаях боль возникает при движении, дыхании и прекращается в покое.
Внезапная, схваткообразная, отдающая в бок боль в поясничной области при ходьбе, физической нагрузке часто свидетельствует о миграции камня из почечной лоханки в мочеточник.
Нарушение оттока мочи из-за камня вызывает почечную колику – острый болевой приступ.
Ходьба или бег могут спровоцировать выход небольших солевых кристаллов, которые царапают стенки мочеточника, вызывая пронзающую боль внизу живота.
Еще одной причиной боли, связанной с заболеваниями почек, служит нефроптоз (блуждающая почка, опущение почки).
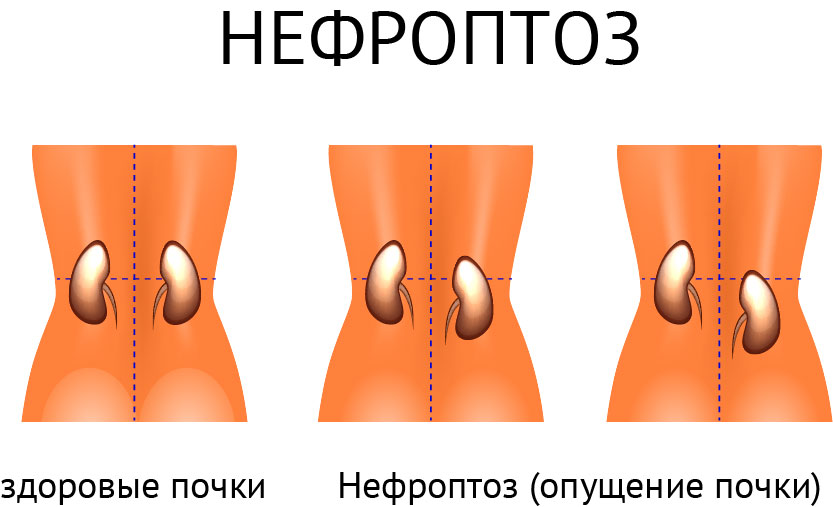
Почки лежат на жировой подушке. Однако при резком уменьшении толщины жирового тела (например, при похудении) почка начинает провисать, что при ходьбе и беге сопровождается тянущими и ноющими болями сзади в боку.
Нарушение эндокринных функций поджелудочной железы – диспанкреатизм – также может вызывать болевой синдром при ходьбе или другой физической нагрузке. Заболевание возникает при злоупотреблении алкоголем, фастфудом, газированными напитками. К сопутствующим симптомам относятся умеренная тошнота и жидкий частый стул, в котором можно обнаружить частицы непереваренной пищи.
Тупые и тянущие боли могут возникать во время быстрой ходьбы или бега при наличии спаечного процесса (т. е. уплотнений из соединительной ткани) в брюшной полости и в области малого таза.
Очень опасное состояние, которое сопровождается кинжальной болью в правом или левом боку,– разрыв фаллопиевой трубы при внематочной беременности.
Он может произойти и в состоянии покоя, но при ходьбе и беге вероятность этого явления увеличивается.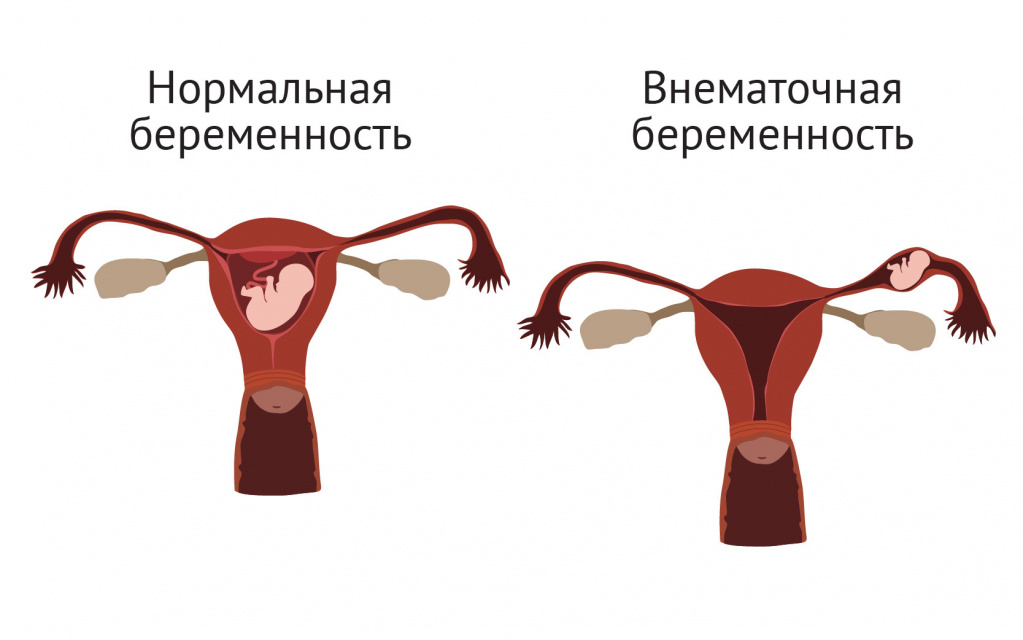
При разрыве маточной трубы боль может отдавать в крестцовую область и верхнюю часть живота. При этом часто возникают тошнота, рвота, головокружение, падение артериального давления.
Еще одно опасное состояние, которое сопровождается резкой, невыносимой болью, возникающей при беге, наклонах и поворотах, – заворот кишок – непроходимость кишечника вследствие перекрута петли кишки вокруг брыжейки.
Такое состояние чаще возникает у детей при патологии тонкой кишки или у лиц пожилого возраста при спаечном процессе, из-за переполнения кишечника и усиленной перистальтики. При завороте сигмовидной кишки возникает резкая боль слева, при завороте слепой кишки – справа. Интенсивность боли при этом бывает такой силы, что заставляет человека замереть на месте.
Диагностика и обследования
Состояние, когда боль возникает только во время быстрой ходьбы или бега и сразу же прекращается при остановке и отдыхе, не требует медицинского вмешательства. Все остальные случаи болевых приступов при ходьбе или беге нуждаются в тщательном анализе и дополнительном исследовании. При наличии тупых и ноющих болей справа или слева необходимо провести ультразвуковое обследование органов брюшной полости и малого таза.
Воспалительные процессы влияют на показатели общего анализа крови: увеличивается количество лейкоцитов, повышается СОЭ и др.
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count.
Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ
Кровь – это жидкая ткань, выполняющая различные функции, в том числе, транспорта …
720 руб
При подозрении на мочекаменную болезнь необходим анализ мочи с исследованием кристаллов в осадке. Если причина боли заключается в заболевании поджелудочной железы, что подтверждается ультразвуковым исследованием,
необходим биохимический анализ крови для выявления ферментативных нарушений.
К каким врачам обращаться?
В зависимости от локализации (в подреберье, в области малого таза, ближе к пояснице) можно условно дифференцировать источник боли. Женщинам при тянущих болевых ощущениях внизу живота необходимо обратиться к гинекологу. Во всех других случаях нерезкой боли при ходьбе и беге первичную консультацию проводит терапевт. При выявлении в анализах мочи и крови показателей, характерных для заболеваний почек или поджелудочной железы, терапевт дает направление к нефрологу или гастроэнтерологу. При болях, вызванных ущемлением межреберных нервов, необходима консультация невролога.
Что следует делать при появлении болей при ходьбе?
Независимо от локализации и интенсивности боли, ее появление служит сигналом для остановки физической активности. Если причина боли физиологическая, то прекращение нагрузки приведет к нормализации процессов и стиханию болей. В любом случае будет полезным соблюдение нескольких правил. Во-первых, не рекомендуется проводить форсированные физические нагрузки без предварительной разминки. Во-вторых, категорически противопоказаны любые физические упражнения, бег, быстрая ходьба сразу после приема пищи.
Если беспокоят постоянные тянущие или ноющие боли во время ходьбы, необходимо установить их причину, не откладывая визит к врачу.
Резкая кинжальная непроходящая боль служит сигналом для немедленной госпитализации.
Такая боль возникает при прободных язвах, кишечной непроходимости, разрыве маточных труб. В этих случаях только вызов скорой помощи поможет снизить риск необратимых осложнений и избежать летального исхода.
Лечение
Учитывая разные причины возникновения болей в боку при ходьбе или беге, не существует единого алгоритма лечения.
При межреберной невралгии необходимо в первую очередь купировать воспалительный процесс, для чего прибегают к медикаментозному и физиотерапевтическому лечению. Эффект дает применение нестероидных противовоспалительных препаратов и витаминов группы B. При сильных болях рекомендованы блокады с препаратами группы анестетиков. Дополнительное назначение электрофореза, массажа, мануальной терапии позволяет ликвидировать или значительно снизить болевой синдром.
Если причиной боли стала миграция камня из почечной лоханки в мочеточник, то необходимо купировать болевой синдром и обеспечить расслабление стенок мочеточника для облегчения выхода камня. В таком случае используется комбинация противовоспалительных и спазмолитических препаратов. При неэффективности лечения прибегают к литотрипсии (дроблению камней почек). Независимо от способа лечения, мочекаменная болезнь требует коррекции диеты и приема препаратов, способствующих растворению камней.
При болях, вызванных нефроптозом, необходимо создать условия, препятствующие опущению почки. Людям, страдающим нефроптозом, не рекомендуется резко худеть. Кроме того, следует носить бандаж, который будет поддерживать почки в оптимальном положении.
Диспанкреатизм, который является следствием заболевания поджелудочной железы, требует соблюдения строгой диеты, дробного режима питания. Медикаментозное лечение включает применение ферментных препаратов, витаминов и пробиотиков для нормализации микрофлоры кишечника.
При спаечном процессе в брюшной полости и в области малого таза рекомендовано консервативное лечение. При сильных болях неизбежно хирургическое вмешательство с иссечением спаечных тканей. В послеоперационный период необходимо принимать меры для профилактики вторичных спаечных процессов.
Разрыв фаллопиевой трубы при внематочной беременности и кишечная непроходимость всегда предполагают экстренное хирургическое вмешательство.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Красные пятна на ладонях
Любые изменения цвета кожи на руках всегда обращают на себя внимание. В большинстве случаев пятна на ладонях возникают как симптом некоторых заболеваний. Появление красных пятен на ладонях может быть причиной как личного дискомфорта, так и нарушения социальных контактов.
Отеки ног
Отеки ног – очень распространенная проблема среди пациентов старшего возраста, реже они встречаются у людей среднего возраста, совсем редко – у подростков и детей. Отеки образуются в результате выхода и скопления избыточного количества жидкости в тканях.
Асимметрия лица. Местные причины
Форма лица зависит от анатомических особенностей черепа, объема и иннервации мышечной ткани, а также от различных заболеваний, которые могут нарушать симметричность черт.
Болит голова
В основе головной боли лежит раздражение болевых рецепторов, расположенных в:
- твердой мозговой оболочке и сосудах мозга;
- надкостнице черепа, сосудах мягких тканей головы, мышцах.
Сама же мозговая ткань не содержит болевых рецепторов.
Металлический привкус
Металлический привкус во рту может появляться по разным причинам. Обратить внимание на этот симптом необходимо, если он сохраняется после употребления пищи и неоднократно возникает в течение дня.
Источник