Какая рвота при остром гастроэнтерите
Острый гастроэнтерит – острое воспалительное заболевание слизистой оболочки желудка и кишечника вирусной, бактериальной, алиментарной либо аллергической природы. К основным симптомам заболевания относят тошноту и рвоту, диарею, боли в животе, лихорадку, изменение консистенции и окраски кала, явления интоксикации и обезвоживания. Для постановки правильного диагноза достаточно проведения ЭГДС, лабораторных проб (общий анализ крови, копрограмма, бактериологический посев кала). Лечение консервативное: диета, обильное питье, энтеросорбенты, ферментные препараты, при необходимости дезинтоксикационная и инфузионная терапия, антибиотики.
Общие сведения
Острый гастроэнтерит является очень распространенной патологией, поражающей как детское, так и взрослое население. Первые упоминания о гастроэнтерите инфекционной природы, как причине эпидемической вспышки, относятся к концу XIX века. В дальнейшем исследования в области гастроэнтерологии позволили установить не только инфекционную, но также алиментарную и аллергическую природу этого заболевания. На сегодняшний день гастроэнтериты бактериальной и вирусной природы продолжают занимать второе место по распространенности после респираторных вирусных инфекций, а в странах с низким экономическим уровнем часто являются причиной смерти от обезвоживания и интоксикации.
Заболеваемость гастроэнтеритами аллергической природы также набирает обороты в связи с повсеместным изменением привычек питания, увлечением снеками и фаст-фудом, высокой распространенностью пищевой аллергии, особенно среди детского населения. Следует отметить, что среди детей младшего возраста около 5-8% страдают пищевыми аллергиями, проявляющимися поражением желудка и тонкого кишечника.

Острый гастроэнтерит
Причины
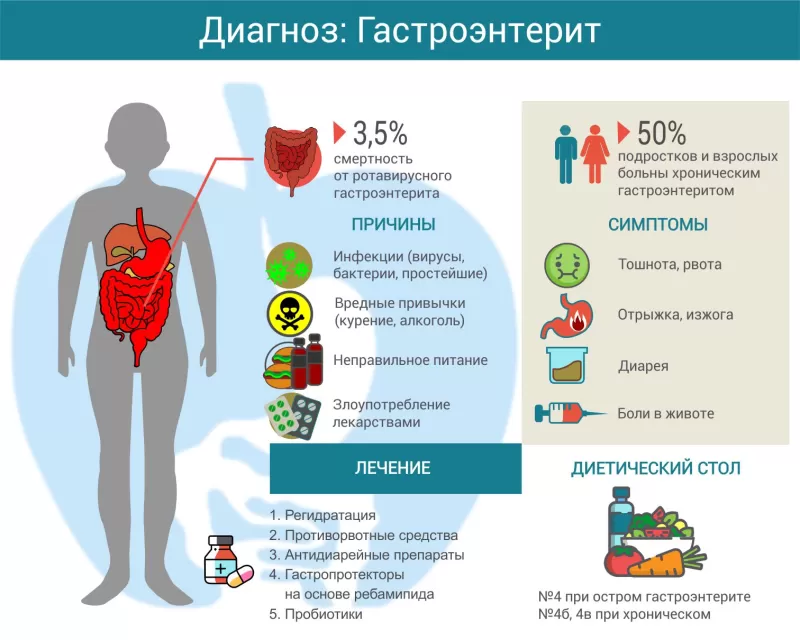
К этиологическим факторам острого гастроэнтерита можно отнести инфицирование энтеротропными вирусами и бактериями, алиментарные причины, пищевую аллергию.
К заражению кишечными инфекциями и развитию острого инфекционного гастроэнтерита может привести употребление в пищу контаминированных продуктов, несоблюдение правил гигиены и приготовления пищи, питье некипяченой воды из непроверенных источников, заражение контактно-бытовым путем. Острый гастроэнтерит вызывается сальмонеллами, шигеллами, кампилобактериями, ротавирусом, норавирусом и другими возбудителями. Провоцирующим фактором может выступать неправильное питание, антибиотикотерапия, нарушающая нормальную микрофлору кишечника. Микроорганизмы, размножаясь в просвете желудка и тонкого кишечника, поражают слизистую оболочку и активизируют секрецию жидкости и электролитов. Развивается тошнота, рвота, диарея. Продукты жизнедеятельности инфекционных агентов попадают в кровоток и разносятся по всему организму, провоцируя выраженную интоксикацию и лихорадку. Наибольшим значением в развитии острого гастроэнтерита на сегодняшний день обладает ротавирус (обусловливает около половины всех случаев заболевания в летнее время и до 90% случаев – в зимнее). Отличительной чертой ротавирусной инфекции является одновременное поражение носоглотки с явлениями ОРВИ.
Также к развитию острого гастроэнтерита может приводить токсикоинфекция, вызванная употреблением в пищу некачественных продуктов, особенно сочетающаяся с нарушениями диеты (употреблением острой, жареной, экстрактивной еды). Попадание в пищу токсинов обычно связано с неправильным хранением и приготовлением продуктов, из-за чего условно-патогенная флора начинает усиленно размножаться, выделяя большое количество энтеро- и цитотоксинов. Указанные токсины могут обладать достаточной термостабильностью, чтобы не разрушаться при термической обработке. Попадая в ЖКТ, они вызывают тяжелое повреждение слизистой оболочки желудка и кишечника уже через несколько часов после употребления некачественных продуктов. К счастью, не все условно-патогенные микроорганизмы способны к токсинообразованию, поэтому не всегда высокая бактериальная обсемененность пищи приводит к развитию острого гастроэнтерита.
Склонность к пищевой аллергии и частым острым аллергическим гастроэнтеритам в будущем формируется еще внутриутробно, когда у ребенка начинает созревать иммунная система. Первые месяцы после рождения являются критическими для формирования здорового иммунного ответа желудочно-кишечного тракта на поступление различных антигенов с пищей. Если в этот период будут нарушаться правила вскармливания, введения прикормов, приготовления пищи для ребенка – в будущем у него может сформироваться аномальная реакция на употребление некоторых продуктов, проявляющаяся развитием острого гастроэнтерита. Наиболее распространена аллергия на коровье молоко, куриные яйца, рыбу, бобовые и злаковые культуры. К факторам риска гастроэнтерита аллергической природы относят проживание в экологически неблагоприятном регионе, семейную предрасположенность, наличие сопутствующих аллергических заболеваний, лечение антибактериальными препаратами (не менее трех курсов в течение пяти лет).
Симптомы острого гастроэнтерита
Обычно клиника развивается быстро, в течение нескольких часов или суток от момента воздействия этиологического фактора. Самый короткий инкубационный период у острого гастроэнтерита токсической и аллергической природы, инфекционная форма заболевания может разворачиваться в течение пяти суток после контакта с больным человеком, употребления некачественной пищи или воды.
Первыми признаками острого гастроэнтерита чаще всего служат тошнота и рвота (обычно однократная, в тяжелых случаях – многократная и изнуряющая), сопровождающаяся болями в эпигастрии и вокруг пупка, вздутием и урчанием в животе, потерей аппетита. Диарея обычно присоединяется позже. Стул многократный (до десяти раз в сутки), жидкий, пенистый, приобретает патологическую окраску (ярко-желтый, зеленоватый, оранжевый, темно-зеленый), содержит комочки непереваренной пищи. Чаще всего кал не содержит примесей слизи и крови.
Для острого гастроэнтерита аллергической природы патогномоничным признаком является начало заболевания с острых болей в животе, рвоты, приносящей облегчение. После рвоты общее состояние достаточно быстро улучшается. При токсической этиологии острого гастроэнтерита лихорадка обычно кратковременная, появляется в начале заболевания. При остром гастроэнтерите инфекционной природы температура может повыситься через несколько часов от начала рвоты и диареи и держаться в течение нескольких суток.
При появлении первых симптомов острого гастроэнтерита необходимо обратиться к гастроэнтерологу, потому что при отсутствии адекватного лечения возможно развитие выраженного обезвоживания: кожные покровы и слизистые оболочки становятся сухими, конечности холодными; язык обложен налетом; кожная складка расправляется медленно. При осмотре обращает на себя внимание брадикардия, артериальная гипотензия, слабость, возможно развитие коллапса и судорог.
В зависимости от объема клинических проявлений выделяют три степени тяжести острого гастроэнтерита: легкую (температуры нет, рвота и диарея возникают не чаще трех раз в сутки, обезвоживание не развивается), средней степени тяжести (лихорадка не выше 38,5°С, рвота и диарея до десяти раз в сутки, признаки умеренного обезвоживания), тяжелую (злокачественная лихорадка, рвота и диарея чаще 15 раз за сутки, признаки поражения ЦНС, выраженное обезвоживание).
Диагностика острого гастроэнтерита
Если у пациента развивается клиника острого гастроэнтерита, необходимо безотлагательно обратиться за медицинской помощью для установления этиологии и степени тяжести заболевания, назначения необходимого лечения. Все пациенты со среднетяжелым и тяжелым течением заболевания требуют госпитализации. В стационаре для подтверждения диагноза назначается консультация эндоскописта, ряд лабораторных исследований.
При проведении ЭГДС визуализируются неспецифические воспалительные изменения в слизистой оболочке желудка и начальных отделах тонкого кишечника. Специфических признаков острого энтероколита не существует, однако эндоскопическое исследование позволит исключить болезнь Крона, неспецифический язвенный колит у пациентов с аллергическим генезом заболевания.
В обязательном порядке проводится общий анализ крови (для острого гастроэнтерита характерен лейкоцитоз и сдвиг формулы влево), копрограмма, бактериологическое исследование кала с определением чувствительности выделенной микрофлоры к антибиотикам. При подозрении на токсикоинфекцию выделение штамма возбудителей у одного больного еще не позволяет считать данный микроорганизм этиологическим фактором. Требуется выделение одного и того же возбудителя у всех, кто употреблял некачественный продукт и имеет клинику острого гастроэнтерита.
В случаях тяжелого обезвоживания обязательно проводится определение показателей красной крови (уровень гематокрита, гемоглобина и эритроцитов повышается на фоне сгущения крови), электролитов (из-за рвоты и диареи происходит быстрая потеря калия, хлора, что может привести к развитию судорог), азотистых шлаков (преренальная острая почечная недостаточность проявляется повышением уровня мочевины и креатинина).
Лечение и профилактика острого гастроэнтерита
Лечение легких форм острого гастроэнтерита может проводиться амбулаторно. В этом случае пациенту назначается полупостельный режим, строгая диета с механическим и химическим щажением, обильное питье, энтеросорбенты и ферментные препараты.
Если у больного диагностировано среднетяжелое либо тяжелое течение острого гастроэнтерита, лечение должно проводиться в условиях стационара для предотвращения критического обезвоживания или его адекватного лечения. Кроме перечисленных выше направлений лечения, используют массивную инфузионную терапию для восполнения дефицита жидкости и электролитов, выведения токсинов из организма. Также при тяжелом течении острого гастроэнтерита обычно назначаются антибактериальные препараты (эмпирически или с учетом бактериологических посевов).
Прогноз при остром гастроэнтерите обычно благоприятный. При развитии тяжелого обезвоживания и отсутствии адекватной медицинской помощи заболевание может приводить к летальному исходу. Прерывание курса антибактериальной терапии при инфекционном генезе острого гастроэнтерита часто приводит к формированию бактерионосительства и заражению окружающих.
Профилактика острого гастроэнтерита заключается в соблюдении всех правил личной гигиены, принципов здорового питания и безопасного приготовления пищи. Следует внимательно следить за сроками годности скоропортящихся продуктов, не покупать с рук провиант, не прошедший государственного контроля качества, не пить воду из сомнительных водоемов.
Источник
Гастроэнтерит − это воспаление слизистой оболочки желудка, тонкого и толстого кишечника. Обычно он вызван инфекцией, хотя может возникнуть и после приема некоторых лекарств или токсических веществ. Симптомы включают тошноту, рвоту, жидкий стул (диарею), боли в животе. Лечение в большинстве случаев симптоматическое, специфическая терапия необходима при некоторых бактериальных и паразитарных инфекциях.
Классификация
В зависимости от течения выделяют две формы заболевания: острую и хроническую. Гастроэнтерит также классифицируют в соответствии с этиологическим фактором:
- инфекционный;
- алиментарный;
- лекарственный;
- аллергический;
- радиационный.
Причины
Острый инфекционный гастроэнтерит может быть вызван вирусами, бактериями или паразитами. Наиболее распространены вирусные гастроэнтериты, их провоцируют:
- норовирусы;
- ротавирусы;
- астровирусы;
- аденовирусы.
У людей с ослабленным иммунитетом диарею также могут вызвать цитомегаловирус или энтеровирус.

Бактериальный гастроэнтерит диагностируют реже, чем вирусный. Часто его провоцируют следующие патогены:
- сальмонеллы;
- камбилобактер;
- шигеллы;
- кишечная палочка (особенно серотип O157: H7);
- клостридии (Clostridium difficile).
Паразитарные поражения желудочно-кишечного тракта обычно вызваны лямблиями и криптоспоридиями.
Иногда инфекционный гастроэнтерит приобретает хронический характер. Часто это происходит у людей с ослабленным иммунитетом или с уже имеющимися заболеваниями ЖКТ.
Другие причины хронического воспаления слизистой желудка и кишечника следующие:
- неправильное питание;
- бактерия Helicobacter pylori;
- стрессы;
- длительное применение некоторых лекарств (нестероидные противовоспалительные препараты, цитостатики и др.);
- аллергические реакции;
- вредные привычки (курение, злоупотребление алкоголем).
Симптомы
Характер и степень выраженности симптомов гастроэнтерита различны. Острый вариант заболевания, как правило, имеет внезапное начало и сопровождается следующими симптомами:
- отсутствием аппетита;
- тошнотой;
- рвотой;
- болями и спазмами в животе;
- диареей (иногда с кровью или слизью).
Дополнительно иногда присоединяются недомогание, боли в мышцах, общая слабость. Живот при пальпации становится болезненным, в редких случаях возникает напряжение брюшных мышц. При гастроэнтерите нередко слышно урчание − важный признак, позволяющий отличить воспаление от пареза кишечника.
Частая рвота и диарея приводят к потере жидкости, электролитов и, как следствие, гипотензии и тахикардии. В тяжелых случаях возникают шок, сосудистый коллапс и олигурическая почечная недостаточность.

Боль в животе – один из симптомов хронического гастроэнтерита
Фото: shutterstock.com
При хроническом течении гастроэнтерита симптомы менее выражены. Нередко ведущим признаком являются дискомфорт или боль в животе. Иногда болевые ощущения имеют достаточно интенсивный характер, что может свидетельствовать о наличии язв, эрозий или микроповреждений ЖКТ. Характерны диспепсические расстройства (тошнота, отрыжка, изжога), вздутие живота, учащение стула или, наоборот, запоры.
При длительном течении хронический гастроэнтерит приводит к нарушению всасывания питательных веществ (синдром мальабсорбции). Возникают признаки гиповитаминоза и белковой недостаточности: выпадение волос, ломкость ногтей, похудение, слабость, быстрая утомляемость и пр.
Диагностика
Диагноз устанавливают на основании имеющихся симптомов (жидкий стул, рвота, повышение температуры и др.). Дополнительно учитывают данные анамнеза, например, недавнее путешествие, употребление воды из открытых водоемов, контакт с больными людьми и пр. Пероральное применение антибиотиков (в течение последних двух-трех месяцев) должно вызвать подозрение на инфекцию Clostridium difficile.
Для уточнения этиологии гастроэнтерита проводят клиническое исследование кала:
- иммуноферментный анализ (поиск антител к определенным патогенам);
- метод ПЦР (полимеразная цепная реакция) с целью выявления антигенов возбудителя;
- бактериологическое исследование кала с помещением его на питательные среды и определением чувствительности к антибиотикам.
Может быть назначено исследование крови на уровень электролитов, показателей работы печени и почек (трансаминазы, мочевина, креатинин и пр.). Общий анализ крови с подсчетом лейкоцитов помогает дифференцировать бактериальный и вирусный гастроэнтерит.

Фиброгастроскопия необходима для диагностики язв, эрозий и новообразований слизистой желудка и двенадцатиперстной кишки
Фото: Pavel L Photo and Video / Shutterstock.com
Фиброгастроскопия необходима для диагностики хронического гастроэнтерита. Она позволяет выявить микроповреждения слизистой ЖКТ, язвы, эрозии, новообразования.
Лечение
Терапевтические мероприятия включают следующие аспекты:
- регидратация (пероральная, парентеральная);
- противорвотные лекарства;
- антидиарейные препараты;
- антибиотики при бактериальной природе заболевания;
- пробиотики, гастропротекторы.
При среднетяжелой и тяжелой форме диареи рекомендуют постельный режим.
Регидратация
Для пероральной регидратации используют специальные растворы (Регидрон, Хумана электролит и др.). Даже если у пациента рвота, нужно делать небольшие глотки жидкости. При значительном обезвоживании используют препараты для внутривенного введения (Квартосоль, Хлосоль).
У детей обезвоживание наступает значительно быстрее, чем у взрослых. Даже при нетяжелом течении заболевания требуется адекватная регидратация.
После стихания симптомов и при отсутствии рвоты можно понемногу принимать твердую пищу. Лучше начинать с легкоусвояемых углеводов (бананы, хлеб, картофельное пюре). Затем добавляют белковые продукты (рыба, нежирное мясо). В подостром периоде часто возникает непереносимость лактозы, поэтому на некоторое время лучше отказаться от молочных продуктов.
Противорвотные средства
Если рвота повторяется и исключена хирургическая патология, врач может порекомендовать один из следующих препаратов:
- Метоклопрамид;
- Ондансетрон.
В амбулаторной практике используют Ондансетрон в виде таблеток для рассасывания. Обычно его однократной дозы достаточно, чтобы остановить рвоту у ребенка. Если симптомы сохраняются, требуется повторная диагностика.
Противодиарейные средства
Их используют для лечения пациентов старше 2 лет. Следует помнить, что антидиарейные препараты могут вызвать ухудшение состояния у людей с Clostridium difficile или инфекцией Escherіchіa coli O157: H7, поэтому назначать их должен только врач.
Наиболее эффективные противодиарейные средства:
- Лоперамид;
- Дифеноксилат.
Противомикробные лекарства
Даже при доказанном бактериальном гастроэнтерите антибиотики нужны не всегда. Обычно их рекомендуют строго по показаниям и с учетом культурального исследования кала. Особенно этот момент нужно учитывать у детей с подозрением на инфекцию Escherіchіa coli O157: H7. У них антибиотики повышают риск гемолитико-уремического синдрома.
В то же время антибиотикотерапия является основой лечения хронического гастроэнтерита, ассоциированного с Helicobacter pylori. В этом случае рекомендуют комбинированные схемы с использованием двух или трех препаратов.
Пробиотики и гастропротекторы
Гастропротекторы (Ребагит, Ребамипид) оказывают защитное действие на клетки слизистой желудка. Они показаны при гастроэнтерите любой этиологии (инфекционном, лекарственном, аллергическом), в особенности при наличии язв и эрозий ЖКТ.
Пробиотические препараты (Линекс, Бифиформ) в основном используют для лечения хронического гастроэнтерита. При острой диарее они сокращают длительность заболевания, при хронической форме помогают нормализовать работу кишечника.
Прогноз и профилактика
Прогноз в большинстве случаев благоприятный. При своевременном лечении острого гастроэнтерита и адекватной регидратации наступает выздоровление. Смертельные случаи относительно редкое явление, например, при ротавирусной инфекции они составляют только 3,5%.
Хронический гастроэнтерит также имеет благоприятный прогноз. Однако нужна тщательная диагностика для установления причины заболевания. Лечение более длительное, необходима коррекция образа жизни и питания.
Специфическая профилактика разработана только для ротавирусного гастроэнтерита. По рекомендации ВОЗ вакцина (Ротарикс, Ротатек) должна быть включена в план обязательных прививок.
Неспецифическая профилактика включает:
- адекватную термическую обработку продуктов;
- использование воды из проверенных источников, кипячение;
- соблюдение правил личной гигиены (мытье рук, одноразовая посуда и пр.).
Избежать хронизации воспалительного процесса поможет коррекция образа жизни и отказ от вредных привычек. Питание должно быть дробным (каждые 3–4 часа), нужно избегать длительных перерывов между приемами пищи. Лекарственные препараты следует принимать строго по назначению врача и не заниматься самолечением.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник