Эндоскопия гортани при раке
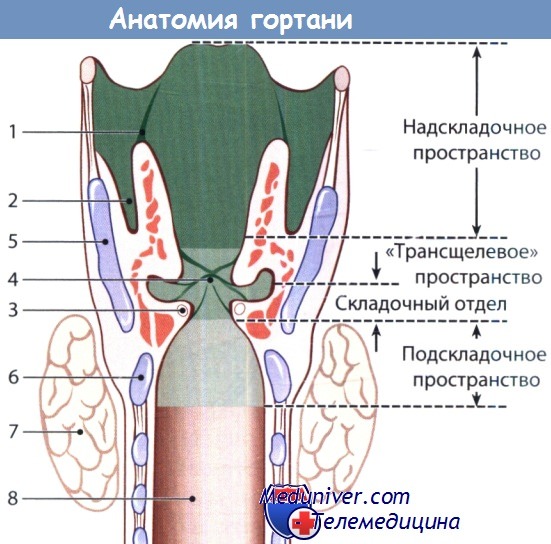
Эндоскопические лазерные операции при раке гортаниОсновной целью хирургии рака гортани, как и при других злокачественных новообразованиях головы и шеи, является удаление опухоли с морфологически отрицательными краями резекции. И хотя в некоторых случаях пациентам показано последующее проведение химиолучевой терапии, опухоль должна быть резецирована с отрицательными краями вне зависимости от используемой техники удаления. Выбирая метод лечения, также всегда следует учитывать появление современных органосохраняющих методов лучевой терапии (которые, к сожалению, также имеют свои побочные эффекты в послеоперационном периоде). Хотя стоящая перед хирургом задача недвусмысленна, процесс принятия решения включает целый ряд соображений. Вне зависимости от выбора метода критически важно сохранение функции органа. Поэтому план лечения включает восстановление функции голоса, проходимость дыхательных путей и питание больного, как в краткосрочной, так и в долгосрочной перспективе. В гортани выделяют три отдела (надсвязочный, связочный и подсвязочный), каждый из которых имеет свои особенности эмбрионального развития и лимфооттока. Надсвязочный отдел гортани расположен над истинными голосовыми складками, к нему относятся ложные голосовые складки, черпаловидные хрящи, черпалонадгортанные складки и надгортанник.
Подсвязочный отдел начинается на уровне 10 мм ниже свободного края нижних голосовых складок и продолжается до нижней границы перстневидного хряща. Наконец, в связочном отделе расположен истинные голосовые складки, передняя и задняя комиссуры. Также хирургу необходимо знать строение анатомических пространств, образованных хрящами и связками гортани. Выделяют преднагортанниковое, окологолосовое и подсвязочное пространства, точное понимание которых чрезвычайно важно для правильного стадирования рака гортани. Преднадгортанниковое пространство ограничено щитоподъязычной мембраной и щитовидным хрящом спереди, надгортанником сзади, подъязычно-надгортанными связками с слизистой валлекул сверху, щитонадгортанной связкой снизу. Распространение рака гортани в преднагортанниковое пространство является признаком опухоли как минимум Т3 стадии. Окологолосовое пространство расположено по бокам голосовой щели, проходя чуть выше и ниже голосовых складок. С медиальной стороны оно ограничено четырехугольной мембраной, гортанными желудочками и эластическим конусом; латеральными границами служат надхрящница щитовидного хряща и перстнещитовидная связка; сверху и спереди оно граничит с преднагортанниковым пространством, а сзади от него расположена слизистая грушевидных синусов. Распространение опухоли в окологолосовое пространство является признаком экстраларингеальной инвазии, а также поражения всех трех отделов гортани. Подсвязочное пространство ограничено перстневидным хрящом снизу, продолжается до уровня 5-10 мм книзу от свободного края истинных голосовых складок. Если по данным осмотра определить наличие инвазии опухоли в пространства гортани невозможно, целесообразно КТ и МРТ гортани, по результатам которых, в большинстве случаев, выставляется более распространенная стадия заболевания. Эти сведения неоценимы при использовании как хирургических, так и консервативных методов сохранения органа. Более подробное описание отделов гортани было дано в отдельной статье на сайте. Здесь уместно будет вновь рассмотреть лишь голосовой отдел. Истинные голосовые складки ограничены мышечным отростком черпаловидных хрящей сзади и передней комиссурой спереди. В голосовой складке выделяют следующие слои (от наружного к внутреннему): эпителий, собственная пластинка, голосовая мышца. Состояние хрящевого остова гортани на уровне голосовой щели особенно важно при рассмотрении местного распространения опухоли. Эластический конус, берущий свое начало от перстневидного хряща, крепится сзади к черпаловидным хрящам, а затем, сужаясь в медиальном направлении, формирует голосовые складки. Спереди эластический конус крепится к щитовидному хрящу на уровне связки Broyle, которую также называют сухожилием передней комиссуры. В этом месте внутренней поверхности щитовидного хряща отсутствует надхрящница, поэтому через область передней комиссуры рак гортани часто распространяется кпереди. Это следует учитывать при выборе тактики лечения пациента с опухолью, локализующейся в области передней комиссуры, поскольку при простой фиброларингоскопии верно определить степень инвазии опухоли в окружающие ткани получается не всегда.
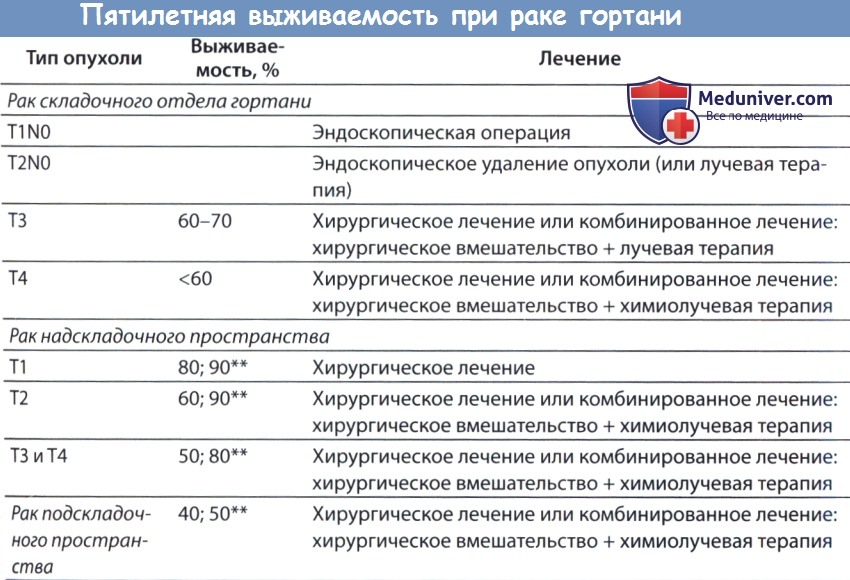
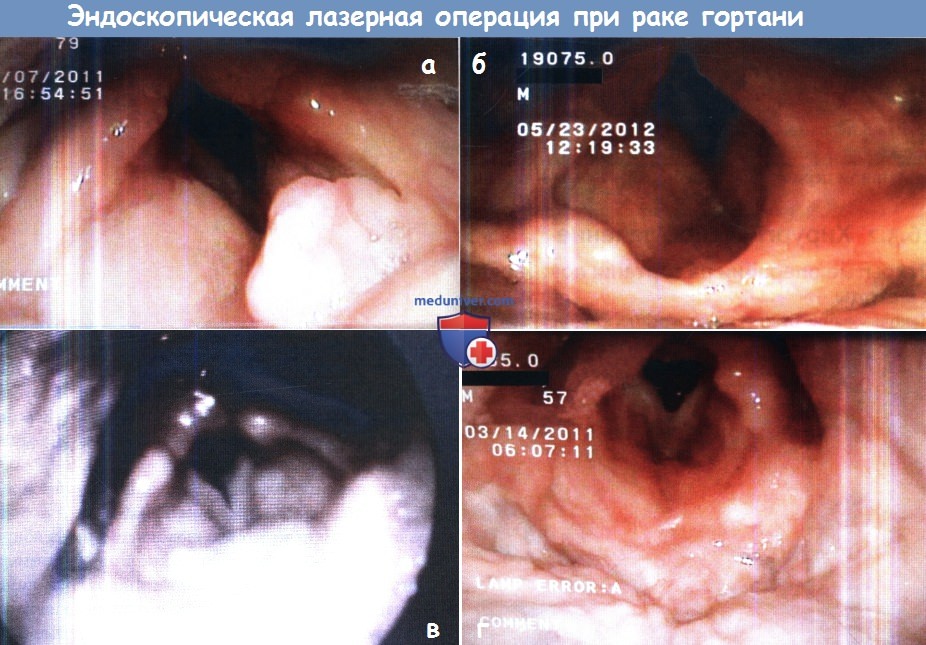
Благодаря последним достижениям в области эндоскопической и лазерной техники, за минувшие 20 лет были значительно усовершенствованы методы трансоральной лазерной хирургии гортани при плоскоклеточном раке. Одним из преимуществ данного метода лечения по сравнению с лучевой терапией или открытыми методиками является сокращение времени лечения, в некоторых случаях операция может быть выполнена даже амбулаторно. Также во многих случаях не требуется использования адъювантной лучевой терапии. При использовании методов трансоральной лазерной хирургии достичь полного удаления опухолей ранних стадий удается в 90% случаев (показатель, аналогичный результатам органосохраняющих лучевых методик). Соизмерим и общий уровень выживаемости. Преимущества микрохирургического лазерного метода показывает и анализ выгодности затрат. Согласно данным Myers и соавт. при раке голосового отдела Т1 использование трансоральных лазерных методик более экономично, чем лучевая терапия или открытая хирургия. Согласно данным более позднего сообщения этих же авторов, качество жизни и функциональные результаты у пациентов, которым проводились эндоскопические вмешательства, были сравнимы с результатами лучевой терапии, но при этом они могли раньше выходить на работу и тратили больше на путешествия. И хотя согласно распространенному мнению, качество голоса у пациентов, перенесших лучевую терапию, лучше, чем у пациентов, прооперированных по эндоскопической лазерной методике, в последние годы это утверждение подвергается сомнению. Чаще всего у пациентов, перенесших щадящую эндоскопическую операцию, голос становится более слабым, появляются придыхания; после же лучевой терапии голос приобретает неприятный скрипучий тон. Но общее качество голоса находится на примерно одинаковом уровне и у больных после лазерных хордэктомий, и после лучевой терапии. Эндоскопической хирургии гортани незаменим CO2-лазер с длиной волны 10600 нм. Гелий-неоновый направляющий луч (He-Ne) позволяет добиваться высокого уровня контроля и точности. В большинстве случаев операция проводится с использованием бинокулярного операционного микроскопа (400-мм линзы), а управление лазером осуществляется посредством микроманипулятора. В некоторых случаях, когда доступ к опухоли ограничен, волокна лазера можно провести через дистальный конец какого-нибудь жесткого инструмента. Хирург устанавливает размер прицела, мощность, режим работы лазера (непрерывный или импульсный). Перед использованием на пациенте работу лазера каждый раз нужно проверить на деревянном шпателе. Лазер на алюмоиттриевом гранате с неодимом (АИГ-неодимовый лазер) и КТР-лазер (титанил фосфат калия), в отличие от СО, лазера, поглощаются красными пигментами, поэтому их использование предпочтительно при сосудистых опухолях, например, гемангиомах подскладочного отдела гортани или трахеи. Перед удалением опухоль фотографируется. После обеспечения проходимости дыхательных путей при помощи защищенной от воздействия лазера интубационной трубки, 0-градусным эндоскопом осматривается гортань, изображение документируется. Угловые эндоскопы полезны при осмотре передней комиссуры. Даже при использовании интубационных трубок малого диаметра (5,0 и меньше), область задней комиссуры часто оказывается закрыта эндотрахеальной трубкой. Для улучшения обзора трубку можно сместить кпереди, но для полного и тщательного осмотра ее необходимо удалить.
Эндоскопический доступ может использоваться при большинстве опухолей ранней стадии и при некоторых более поздних опухолях. Данные методики, использующиеся совместно с робототехникой или без нее, позволяют успешно удалять опухоли Т1-Т2 и ограниченные Т3. Во многих случаях рака in situ, Т1а и T1b эндоскопическая хордэктомия является эффективным (в том числе затратоэффективным) методом лечения, сопровождается минимальным числом осложнений и позволяет добиваться превосходных функциональных и онкологических результатов. Наиболее доступны для удаления Т1а опухоли, расположенные в средней трети голосовой складки. Таким же образом можно удалять опухоли передней комиссуры, в том случае, если доступ позволяет достичь хорошего обзора передних отделов. Следует заметить, что несмотря на то, что на протяжении последних десятков лет одним из ключевых принципов резекции опухолей был принцип удаления их по Холстеду единым блоком, при эндоскопической лазерной хирургии гортани это не всегда возможно и не всегда рекомендуется. Эндоскопическая резекция является предпочтительным методом лечения у пациентов с ранними формами плоскоклеточного рака надсвязочного отдела гортани, в частности, участков надгортанника, расположенных выше подъязычной кости, и черпаловидно-надгортанных складок. Как и при опухолях голосовой щели, классические принципы удаления новообразования единым блоком применимы далеко не всегда, поскольку для полного удаления опухоли с отрицательными краями вплоть до ее латеральной границы первичный разрез должен проходить через толщу опухоли. Как и в случае органосохраняющих открытых методик, перед операцией рекомендуется консультация пульмонолога и фонопеда, несмотря на то, что после эндоскопических лазерных вмешательств восстановление пациентов происходит гораздо быстрее. В тщательно отобранных случаях возможно эндоскопическое удаление опухолей стадии Т3. Для этого необходимо в предоперационном периоде оценить распространение новообразования в преднадгортанниковое пространство и убедиться в том, что его возможно удалить полностью. При распространенных формах рака гортани особенно полезно использование робототехники. И хотя методы роботизированной хирургии находятся лишь в самом начале своего развития, согласно первым исследованиям, они позволяют добиваться полного удаления опухолей в соответствии с базовыми онкологическими принципами. Робототехника позволяет более свободно манипулировать инструментами во всех трех плоскостях. Но следует обратить внимание на то, что в некоторых исследованиях пациенты, которым проводились роботизированные операции, в послеоперационном периоде проходили курсы лучевой терапии. – Также рекомендуем “Методы открытых операций при раке гортани” Оглавление темы “Болезни слюнных желез и гортани”:
|
Источник
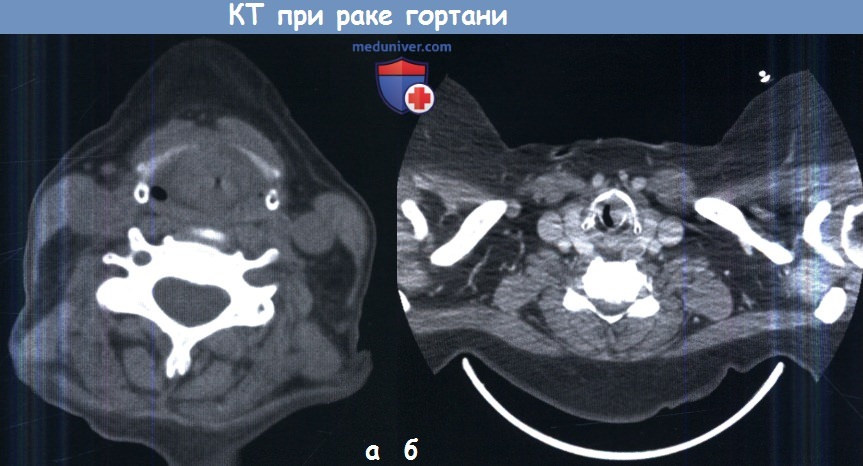
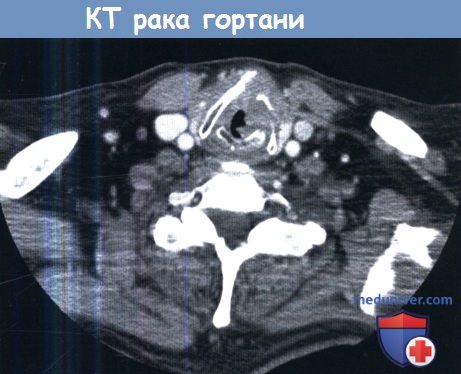
Методы обследования при раке гортани – диагностикаВ диагностике рака гортани, как при любом другом раке головы и шеи, тщательный сбор анамнеза и осмотр являются необходимыми для постановки верного диагноза и основного предоперационного обследования. Особое внимание необходимо уделять жалобам на любые усиливающиеся затруднения дыхания, наличие боли в ушах и дисфагии, поскольку они являются признаками распространения опухоли за пределы гортани. Непрямая ларингоскопия с помощью гортанного зеркала является отличным скрининговым инструментом, но для получения широкого обзора всех отделов гортани, а также гортаноглотки и ротоглотки необходимо выполнить гибкую фиброларингоскопию. С ее помощью врач может оценить вовлечение в патологических процесс различных анатомических областей гортани, а также оценить подвижность голосовых складок и черпаловидных хрящей. При небольшом размере первичной опухоли добиться большей детализации можно с помощью видеостробоскопии, также она позволяет оценить глубину инвазии опухоли. Пальпация шеи необходима для приблизительной оценки состояния лимфоузлов. Также при пальпации хрящи гортани должны быть слегка подвижны, в норме определяется физиологическая крепитация. Отсутствие крепитации может являться признаком распространения опухоли в предпозвоночное пространство. В некоторых случаях, когда опухоль распространяется за пределы щитовидного хряща, ее удается пропальпировать. а) Лучевая диагностика рака гортани. В предоперационном периоде выполняются компьютерная томография (КТ), магнитно-резонансая томография (МРТ), ультразвуковое исследование, а также позитронно-эмиссионная томография (ПЭТ) в сочетании с КТ (ПЭТ-КТ). Каждое исследование имеет свои преимущества. КТ особенно полезна для оценки распространения новообразования в щитовидный хрящ. При использовании костного окна КТ очаги деоссификации щитовидного хряща являются признаком опухоли Т3 или даже Т4. Контрастирование необходимо для оценки состояния лимфоузлов. Поскольку на МРТ лучше визуализируются мягкие ткани, она позволяет более точно, чем КТ, оценить распространение опухоли в преднагортанниковое или окологолосовое пространство. УЗИ регионарных лимфоузлов, выполненное грамотным специалистом, служит надежным методом скрининга регионарных метастазов. Наконец, ПЭТ-КТ особенно полезна в обследовании пациентов с отдаленными метастазами, хотя, при наличии гистологически подтвержденного диагноза, ПЭТ-КТ добавляет не так много новой информации по сравнению с традиционными методами (рентгенография органов грудной клетки, показатели функции печени, КТ, МРТ, УЗИ).
б) Прямая ларингоскопия и биопсия при раке гортани. И хотя гибкая ларингоскопия очень полезна в оценке подвижности голосовых складок и черпаловидных хрящей, ключевая роль в определении стадии рака гортани принадлежит прямой ларингоскопии. Если дыхательные пути относительно проходимы, может выполняться простая оротрахеальная интубация. Превосходной визуализации дыхательных путей можно достичь при помощи видеоларингоскопа Glide Scope GVL (Verathon, Bothell, WA), использование которого очень помогает провести интубацию при наличии опухолевых тканей. Впрочем, в большинстве случаев у пациентов присутствует та или иная степень обструкции дыхательных путей на уровне голосовой щели или надскладочного отдела, с которой анестезиологическая бригада может не справиться. В таких условиях взять на себя ответственность за обеспечение проходимости дыхательных путей должен оториноларинголог. Операционный стол поворачивается на 90°, врач встает у изголовья. Если для достижения адекватной сатурации достаточно установки трубки малого диаметра (5,5-6 мм), в качестве анестезии можно использовать пропофол или ингаляционные наркозные препараты. При надежной вентиляции через маску, возможно использование миорелаксантов кратковременного действия. Затем врач-оториноларинголог интубирует пациента, используя ларингоскоп Dedo. Если просвет дыхательных путей резко сужен, можно ввести интубационную трубку через проводник Eshmann по методу Сельдингера. При отсутствии возможности вентиляции через маску или неприемлемости положения на спине, интубацию можно провести под контролем фиброскопа. Многие анестезиологи владеют методом пероральной фиброоптической интубации или сделают попытку провести ее через нос при положении пациента на спине. Однако это не рекомендуется при раке гортани с обструкцией дыхательных путей. Избежать ларингоспазма, который может развиться при введении ларингоскопа, можно с помощью предварительного орошения гортани 4% раствором лидокаина. После обеспечения проходимости дыхательных путей при помощи фиброоптической интубации, можно переходить к микроларингоскопии в лежачем положении. Назотрахеальная интубационная трубка меняется на оротрахеальную. Наконец, у пациентов со стридором, если другие методы установления проходимости дыхательных путей невозможны, обеспечить нормальное дыхание можно посредством трахеотомии, которая проводится под местной анестезией, после чего выполняется прямая ларингоскопия.
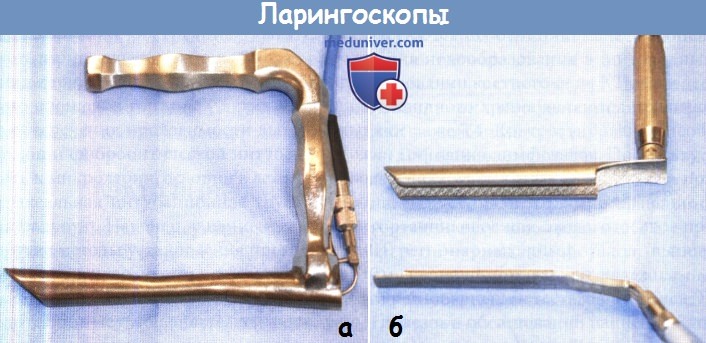
После обеспечения проходимости дыхательных путей проводится прямая ларингоскопия. Чаще всего используют ларингоскопы Dedo и Hollinger. Особенно полезен в стадировании рака гортани ларингоскоп Hollinger, поскольку с его помощью прекрасно визуализируется передняя комиссура. Ларингоскоп Dedo крупнее, его удобнее использовать для микроларингоскопии и манипулировать инструментами. Также достаточнчасто используется ларингоскоп Lindholm (или супра-глоттоскоп), обеспечивающий более широкий обзор надскладочного и складочного отделов. Наконец, ларингоскоп Zeitels (Zeitels Universal Modular Glottiscope), как и ларингоскоп Hollinger, имеет слегка загнутый вверх конец, что позволяет улучшить обзор передней комиссуры. Также ларингоскоп Zeitels, подобно классическому изогнутому ларингоскопу Джексона, может использоваться для интубации трахеи, поскольку его легко вынуть по интубационной трубке. Ключевую роль в стадировании опухолей надскладочного и складочного отделов играют распространение опухоли кпереди, поражение ложных голосовых складок, желудочков, заперстневидной области, слизистой гортаноглотки и черпаловидных хрящей. Угловые жесткие эндоскопы полезны для оценки распространения опухоли в подскладочное пространство. Если рассматривается возможность проведения парциальной ларингэктомии, обязательна тщательная пред- и интраоперационная диагностика состояния черпаловидных хрящей. Для выполнения любых щадящих ларингэк-томий необходимо наличие хотя бы одного полностью подвижного черпаловидного хряща с сохраненной чувствительностью. Также межчерпаловидная область не должна быть поражена опухолью. Традиционно подвижность черпаловидных хрящей оценивалась с помощью их пальпации при прямой ларингоскопии, но сейчас, с появлением фиброскопов и эндоскопов с чипом на дистальном конце, оценить ее можно и без прямой ларингоскопии. Наличие фиксации черпаловидных хрящей свидетельствует о поражении перстнечерпаловидных суставов, что является одним из противопоказаний к консервативным методам хирургического лечения. Необходимо заметить, что неподвижность голосовых складок и фиксация перстнечерпаловидных суставов представляют собой две разные сущности, поскольку истинные голосовые складки могут быть неподвижными из-за сдавления опухолью или из-за прорастания ее в окологолосовое пространство. Взятие биопсии может быть затруднено из-за предшествующих курсов лучевой терапии, а материал, взятый с поверхности опухоли, может оказаться недостаточно информативным для постановки точного диагноза патоморфологом. К сожалению, биопсия глубоких слоев на фоне предшествующей лучевой терапии может вести к развитию отека дыхательных путей, в некоторых случаях и к хондронекрозу (при поражении опухолью хрящевого скелета гортани). Поскольку картина при хондронекрозе может очень напоминать рецидив рака, диагностировать злокачественное новообразование бывает достаточно сложно. Наконец, у пациентов с выраженной обструкцией дыхательных путей, у которых диагноз был подтвержден экспресс-методом при выполнении микроларингоскопии, опухоль можно частично удалить с помощью гортанного микродебридера. Это позволит достичь симптоматического улучшения функции дыхания у потенциальных кандидатов в группу органосохраняющего лечения.
в) Дифференциальная диагностика рака гортани. Как уже упоминалось ранее, в большинстве случаев рак гортани представлен плоскоклеточным раком, но поскольку в данной области могут развиваться самые различные патологические процессы, для подтверждения диагноза всегда необходима биопсия. Несколько заболеваний могут иметь схожую клиническую картину с раком гортани. К ним относятся, например, некоторые системные заболевания с нарушением метаболизма коллагена (саркоидоз, амилоидоз, гранулематоз Вегенера), при каждом из которых в просвете гортани может возникать патологическая ткань. Выраженным отеком гортани, имитирующим рак, могут сопровождаться ларингоцеле, пролабирующие в просвет гортани. Хирургу всегда следует проявлять бдительность при обнаружении ларингоцеле у пациента с большим стажем курения, поскольку в этой группе больных ларингоцеле может сосуществовать с раком. В некоторых случаях ВПЧ-ассоциированый папилломатоз гортани взрослых может выглядеть как плоскоклеточный рак. Хоть и редко, но в гортани отмечаются и другие доброкачественные эпителиальные повреждения, такие как опухоли малых слюнных желез. Также встречаются доброкачественные опухоли мезенхимального и нейроэктодермального происхождения (зернисто-клеточные опухоли, рабдомиомы, параганглиомы, липомы, гемангиомы и другие, более редкие опухоли). Наконец, при подозрении на персистирование или рецидив рака после химиолучевой терапии, следует помнить о вероятности развития остеорадионекроза гортани. Несмотря на вызывающий подозрения выраженный отек, серийные биопсии могут быть и отрицательными даже при развитии обструкции дыхательных путей.
– Также рекомендуем “Методы консервативного лечения рака гортани – без операции” Оглавление темы “Болезни глотки и гортани”:
|
Источник