Интубация гортани при дифтерии

Интубация гортани
Под интубацией гортани следует понимать введение специальных трубок в ее просвет для обеспечения адекватного внешнего дыхания.
Широкое распространение имела методика интубации гортани О’Двайера. Этот метод сыграл огромную роль в оказании помощи детям, больным дифтерией гортани, и полностью не утратил своего значения по настоящее время.
Интубационный набор О’Двайера состоит из 6 металлических трубок разного размера (№№ 1—6), которые соответствуют различным размерам гортани; иитубатора, с помощью которого вводится трубка, и экстубатора — для выведения трубки из гортани. К интубационному набору прилагается роторасширитель. Больного ребенка запелеповывают и сажают на колени помощника. Голову больного слегка наклоняют вперед. Между зубами вставляют расширитель.
Различают три момента интубации.
Первый момент — врач вводит указательный палец левой руки в рот ребенку, проводит им по спинке и корню языка до надгортанника и прижимает его к корню языка.
Второй момент — правой рукой врач вводит интубационную трубку, надетую на интубатор, в рот больного и по указательному пальцу левой руки продвигает ее в просвет гортани.
Третий момент — врач указательным пальцем левой руки сдвигает трубку с интубатора в голосовую щель и интубатор выводит изо рта. Верхний край интубационной трубки развальцован и на нем имеется отверстие, через которое пропускается тонкая шелковая нить. Эта нить выводится из полости рта и прикрепляется липким пластырем к щеке больного. Если трубка введена правильно, то внешнее дыхание становится адекватным, а голос исчезает. Методика была разработана гак, чтобы интубацию мог осуществить педиатр.
Оториноларинголог может произвести интубацию под контролем зрения при прямой ларингоскопии. Экстубацию производят через 1—2 сут, если стеноз гортани ликвидирован, путем вытягивания трубки за нитку или с помощью экстубатора по способу, аналогичному интубированию. Если в течение указанного срока интубация неэффективна, то производят трахеостомию.
В настоящее время получила распространение продленная интубация с помощью специальных пластиковых трубок, что позволяет в ряде случаев избежать трахеостомии. Эта методика широко применяется при острых стенозах гортани различной этиологии и прежде всего при остром ларинготрахеите у детей. Именно на продленной интубации применительно к острому ларинготрахеиту у детей я и остановлюсь сейчас.
Для продленной интубации следует использовать специальные термопластические трубки, которые при температуре тела становятся мягкими и, длительно находясь в просвете гортани, не вызывают пролежня. Интубацию трахеи во всех случаях выполняют через полость носа. Смену трубки следует производить ежесуточно. При этом, хотя бы на непродолжительное время, ребенка оставляют без трубки, что позволяет восстановить местную гемодинамику тканей гортани, а значит предотвратить образование пролежней, грануляций и рубцов в области гортанно-трахеального перехода.
Продолжительность интубации может быть от 2—3 до 7—10 дней и даже больше, что определяется для каждого больного по сугубо индивидуальным показаниям. Продленная интубация при остром ларинготрахеите успешна в 60% наблюдений. При неэффективности продленной интубации производят трахеостомию.
Трахеостомия
Трахеостомия — операция, целью которой является создание временного или стойкого сообщения полости трахеи с окружающей средой. Под термином «трахеотомия» следует понимать лишь рассечение трахеи, т. е. этап трахеостомии.
Показания к трахеостомии можно разделить па следующие группы.
1. Непроходимость дыхательного тракта в верхнем отделе инородные тела гортани, паралич и спазм голосовых складок, выраженный отек гортани, опухоли шеи, вызывающие сдавление дыхательных путей, — для предотвращения механической асфиксии.
2. Нарушение проходимости дыхательного тракта продуктами аспирации н секреции — для дренирования дыхательных путей.
3. Острая дыхательная недостаточность и отсутствие спонтанного дыхания вследствие травмы грудной клетки, повреждений шейных сегментов спинного мозга с выключением иннервации межреберной мускулатуры, травмы и острой сосудистой патологии головного мозга — для длительного применения аппаратов искусственного дыхания.
Стеноз гортани в стадиях декомпенсации и терминальной является показанием к экстренной трахеостомии. При прогрессирующих или необратимых процессах следует накладывать трахеостому, не дожидаясь декомпенсации дыхания и развития гипоксии.
Для трахеостомии должен быть наготове стерильный набор инструментов: скальпель, по 2 анатомических и хирургических пинцета, несколько кровоостанавливающих зажимов, элеватор для отведения перешейка щитовидной железы, прямые ножницы, 2 тупых и 1 однозубый острый крючок, трахеорасширитель Труссо, хирургические иглы и иглодержатель, шприц для инфильтрацпонной анестезии, трахеокапюли различных номеров, стерильный шелк и кетгут.
При неотложных показаниях к трахеостомии и отсутствии инструментария операцию производят подручными средствами.
Различают верхнюю, среднюю и нижнюю трахеостомию в зависимости от уровня рассечения хрящей трахеи по отношению к перешейку щитовидной железы (выше перешейка — верхняя, ниже — нижняя, средняя — после рассечения перешейка рассекаются хрящи трахеи, соответствующие его уровню). Взрослым производят верхнюю трахеостомию, детям — нижнюю, так как у них перешеек расположен выше. Среднюю трахеостомию производят редко, при невозможности произвести верхнюю или нижнюю, например при неблагоприятном анатомическом варианте расположения перешейка или при распространенной опухоли щитовидной железы.
Больной лежит на спине, под его плечи подкладывают валик, голова запрокинута назад. Такое положение больного позволяет максимально приблизить гортань и трахею к передней поверхности шеи. Операцию производят как под эндотрахеальным наркозом, так и под местной анестезией. У детей, как правило, используют эндотрахеальный наркоз. Местную инфильтрационную анестезию выполняют 0,5—1% раствором новокаина или 0,5% раствором триимекаина. В экстремальных условиях оперируют без анестезии.
Разрез кожи, подкожной клетчатки и поверхностной фасции производят от нижнего края щитовидного хряща до яремной выемки, строго по средней линии шеи. Срединную вену шеи отодвигают или перевязывают, находят белую линию, по которой тупым путем раздвигают мышцы и обнажают перешеек щитовидной железы.
При верхней трахеостомии определяют нижний край щитовидного хряща и поперечным разрезом надсекают фасцию, прикрепляющую капсулу щитовидной железы к перстневидному хрящу. Тупым путем отсепаровывают перешеек щитовидной железы и оттягивают его элеватором книзу. С помощью острого однозубого крючка оттягивают перстневидный хрящ кверху и кпереди. Обнажив хрящи трахеи выше перешейка, их вскрывают продольным разрезом.
При этом во избежание такого осложнения, как перихондрит гортани, не следует рассекать первый хрящ трахеи и lig. cricotracheale. Трахею предпочтительно вскрывать между первым—вторым или вторым—третьим хрящами. Поперечный разрез между хрящами трахеи нежелателен, так как введенная в него трахеоканюля может вызвать деформацию передней стенки трахеи, что в последующем затруднит деканюляцию. Перед вскрытием трахеи, если операция производится под местной анестезией, шприцем через промежуток между хрящами вводят в просвет трахеи 0,25—0,5 мл 1—2% раствора дикаина для подавления кашлевого рефлекса.
Перед введением в просвет трахеи канюли края разреза разводят расширителем Труссо. На кожу, выше и ниже стомы, накладывают по 1—2 шва из шелка. Плотно ушивать стому не следует во избежание образования подкожной эмфиземы. Трубку фиксируют на шее больного марлевой лентой. При нижней трахеостомии перешеек щитовидной железы оттягивают кверху. При средней трахеостомии после отсепаровки перешейка щитовидной железы его пережимают двумя зажимами Кохера, рассекают и на зажимах прошивают обвивным швом с обеих сторон. Разрез трахеи производят на уровне перешейка.
Осложнения трахеостомии могут быть в виде кровотечения, эмфиземы подкожной клетчатки, пневмоторакса, пневмомедиастинума, остановки дыхания после вскрытия просвета трахеи, позднего аррозивного кровотечения, ранения пищевода, развития гнойного трахеобронхита в послеоперационном периоде.
Есть особенности трахеостомии у детей. Трахеостомию у деген следует производить исключительно под общим обезболиванием с предварительной интубацией трахеи. При нижней трахеостомии у детей следует стремиться выполнить разрез ближе к перешейку щитовидной железы, не пересекая его, так как низкий разрез трахеи, выполненный при разогнутой шее, может опуститься за грудину. Это ведет к таким осложнениям, как. пневмоторакс и пневмомедиастинум.
Окно в трахее не вырезают, так как это влечет за собой в дальнейшем ее деформацию. Не следует применять трахеорасширитель Труссо. Трахеоканюли должны быть пластмассовыми. Трахеостомию у детей следует заканчивать подшиванием стенки трахеи к коже: обычно накладывают по 2 кетгутовых шва с каждой стороны. Такое подшивание превращает трахеостому в зияющее отверстие, облегчает введение трахеоканюли, препятствует деформации трахеи под давлением трахеоканюли, облегчает последующую деканюляцию.
В экстренных случаях, когда нет времени и условий произвести трахеостомию, выполняют копикотомию или крикоконикотомию, т. е. рассекают lig. cricothyroideum (seu lig. conicum) или одновременно lig. cricothyroideum и дугу перстневидного, хряща. Пальпаторно определяют коническую связку н рассекают. Эту операцию применяют в крайнем случае, так как она может привести к перихондриту гортани и затруднить последующую деканюляцию. В связи с этим при первой же возможности следует произвести типичную трахеостомию и переместить трахеоканюлю.
И.Б. Солдатов
Опубликовал Константин Моканов
Источник
Дата публикации:
Дата обновления: 2020-02-17
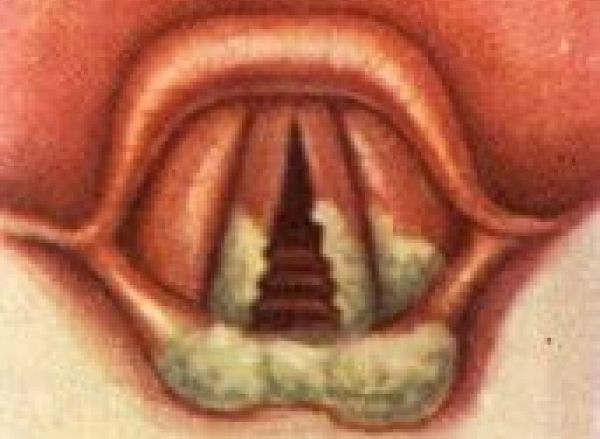
Дифтерия гортани – это острое инфекционное заболевание. Его вызывает дифтерийная палочка. В гортани образуются фибринозные пленки, развивается отек слизистой оболочки, возникает спазм внутренних мышц и стеноз гортани (патологическое сужение просвета гортани).
Причины возникновения и течение болезни
. Чаще всего дифтерией гортани болеют дети. Возбудителем этого заболевания является палочка дифтерии, или по другому Бацилла Лефлера (BL). Изолированное поражение гортани бывает очень редко. Как правило, это заболевание возникает в сочетании с дифтерией носа и зева.
Клиническая картина
При развитии дифтерии гортани четко просматривается картина возникновения острого стеноза: образование фибринозных налётов, отёк слизистой оболочки гортани и спазм внутренних мышц гортани. При этом заболевании симптомы нарастают в определенной последовательности и поэтому можно выделить следующие стадии:
- Дисфоническая, иногда называют стадией крупозного кашля;
- Стенотическая;
- Асфиктическая.
На первой стадии заболевания развиваются катаральные изменения: значительно повышается температура тела, проявляются симптомы, характерные для общей интоксикации организма. Появляется кашель, который постепенно усиливается. Наблюдаются изменения голоса – охриплость вплоть до афонии (отсутствие звучного голоса). Это происходит из-за того, что голосовые связки покрывает фибринозный налет. Кашель сначала становится хриплым, а потом практически беззвучным. Продолжительность этой стадии может составлять как несколько часов, так и дней.
При наступлении второй, стенотической фазы заболевания, такие проявления как афония и беззвучный кашель сохраняются. К ним присоединяется затруднение дыхания, которое возникает из-за уменьшения просвета в гортани. Это вызвано наличием пленок, а также рефлекторным спазмом внутренних мышц гортани, которое возникает из-за того, что нервные окончания раздражаются дифтерийным токсином. Затрудненный вдох (инспираторная отдышка) сопровождается резким втяжением уступчивых мест грудной клетки (межреберные промежутки, верхняя часть живота и ямка, расположенная между ключицами). По мере увеличения отека возрастает и степень нарастания стеноза гортани. При этом пациент бледнеет, а в некоторых случаях появляется цианотическая окраска кожи (синюшный цвет слизистых и кожи). Кроме того он мечется и буквально обливается холодным потом, пульс становится более частым, а дыхание – шумным.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Асфиктическая стадия оправдывает свое название. Она наблюдается при переходе стеноза гортани в терминальную стадию. Больной становится безучастным к происходящему вокруг него, сонливым. Частота дыхания увеличивается, а пульс становится нитевидным. В итоге наступает смерть от удушья.
Диагностика
При подозрении на дифтерию назначают бактериологическое исследование мазков, взятых из глотки, носа и гортани. Кроме этого, для постановки правильного диагноза проводится ларингоскопия. При дифтерии пленки снимаются с большим трудом и после этого слизистая оболочка сильно кровоточит. В случае если вышеперечисленные исследования указывают именно на наличие дифтерии, то учитывая нарастающие проявления стеноза гортани, можно поставить точный диагноз.
Это заболевание следует отличать от острого ларинготрахеита, который часто возникает приОРВИ. В случае если есть подозрение на дифтерию, больного немедленно изолируют и направляют в инфекционную больницу.
Лечение
Больному вводят противодифтерийную антитоксическую сыворотку. Её доза определяется тяжестью заболевания. Лечение проводится исключительно в инфекционной больнице.
Прогноз
Прогноз в основном зависит от своевременности обращения за медицинской помощью и тяжести течения заболевания, а так же правильности назначенного лечения.
Источник
Интубация (лат. in в, внутрь + tuba труба) — введение специальных трубок в просвет гортани, трахеи и бронхов с целью восстановления и улучшения проходимости дыхательных путей или проведения ингаляционного наркоза.
Впервые в 1858 г. с идеей интубации выступил Бушю (J. A. E. Bouchut) на заседании Парижской академии. Сущность предлагаемого им метода заключалась во введении в гортань при помощи гортанного изогнутого катетера полой серебряной цилиндрической трубки. Однако эта идея не получила одобрения. О’Двайер (J. Р. О’Dwyer) в 1885 г. опубликовал оригинальную работу об Интубации, предложив для этого каучуковую трубку, после чего Интубация получила широкое распространение сначала в Америке, а затем в Европе. В России первые Интубацию осуществил К. А. Раухфус в 1890 г. В Москве И. была введена А. А. Полиевктовым (1899) в клинике Н. Ф. Филатова. ИНТУБАЦИЯ под контролем зрения была предложена A. Ф. Пушкиным; в дальнейшем ее применяли А. И. Коломийченко, B. А. Ратнер, и она была внедрена в широкую клин, практику. И. бронхов применяют при однолегочном наркозе, впервые разработанном и внедренном в практику Голлом и Уотерсом (I. Gall, R. Waters, 1932). Раздельная И. главных бронхов была применена для исследования функции легких Якобеусом, Френкнером и Бьоркманом (H. Yacobaeus, Р. Frenckner, S. Biorkman, 1932). В зависимости от способа введения интубационной трубки различают И.: оротрахеальную, назотрахеальную, И. через трахеостому; в зависимости от времени — однократную, продленную (т. е. в течение нескольких суток); в зависимости от целей — эндобронхиальную, однолегочную, раздельную И. главных бронхов.
Тщательно выполненная и правильно проводимая Интубация, позволяет обеспечить адекватное внешнее дыхание и избежать трахеостомии (см.). И. имеет определенные преимущества перед трахеостомией — отсутствие осложнений, присущих последней (аспирационная пневмония, кровотечение, эмфизема).
Интубационный инструментарий
Применявшиеся ранее твердые трубки О’Двайера, Севестра, Байе и др., а также специальные наборы (напр., Коллена, Фруэна и др.), интродукторы, экстубаторы практически утратили свое значение и мед. промышленностью не производятся. Современный интубационный инструментарий включает интубационные трубки, проводники, мандрены для них, интубационные щипцы для введения и удаления трубок, коннекторы для соединения трубок с наркозным или дыхательным аппаратом, ларингоскопы с прямым и изогнутым клинками, зубные распорки для предотвращения сдавления просвета трубок.

Рис. 1. Схематическое изображение эндотрахеальных трубок для интубации: 1 — без надувных манжет; 2 — с надувными манжетами; 3 — изогнутые под углом; 4 — армированные трубки; 5—8 — детские (5 — типа Коула; 6 — с ограничителем типа Лаэннека; 7 — изогнутые под углом ; 8 — изогнутые).

Рис. 2. Схематическое изображение эндобронхиальных трубок для однолегочного наркоза: 1 — трубка Голла и Уотерса; 2—3— трубка Ровенстайна, дающая возможность выключать движение воздуха на различных уровнях; 4 — трубка Гордона — Грина; 5 — трубка Макинтоша и Литердела; 6 — трубка Бромптона.

Рис. 3. Схематическое изображение двухпросветных трубок для раздельной интубации бронхов: 1 — трубка ВНИИР (типа Гебауэра), 2 — трубка Карленса, 3 — трубка Кубрякова, 4 — трубка Брайс—Смита, 5 — трубка Уайта, 6—8 — трубки Кипренского (6 и 7 — универсальные, 8 — для правого бронха).
В качестве интубационных щипцов можно использовать щипцы Гартманна или щипцы из трахеобронхоскопического набора Фриделя (см. Бронхоэзофагоскоп). Наиболее распространены интубационные трубки, изготовленные из плотной резины или пластмассы, реже применяются интубационные трубки из металла или прорезиненной шелковой ткани. Для различных способов И. применяют трубки различных конструкций (рис. 1). При проведении однолегочного наркоза используют специальные интубационные трубки (рис. 2), позволяющие выключить одно легкое из акта внешнего дыхания, а для раздельной И. бронхов — двухпросветные трубки (рис. 3), которые дают возможность периодически перекрывать правый или левый главный бронх. Для эндотрахеального наркоза и искусственной вентиляции легких (при реанимации) применяют пластмассовые или резиновые эндотрахеальные трубки. Последние бывают с надувными манжетами и без них; детские трубки выпускаются без надувной манжеты. При раздувании манжеты создается герметизм между дыхательными путями и стенкой трубки. При отсутствии манжеты герметизм создают с помощью тампонады глотки и ротовой полости марлевыми тампонами. Форма, длина и диаметр интубационных трубок определяются предполагаемой методикой И. и индивидуальными топографоанатомическими особенностями строения дыхательных путей больного. При эндотрахеальной Интубации конец интубационной трубки должен располагаться приблизительно на 2 см выше бифуркации трахеи. Длина эндотрахеальной трубки для взрослых колеблется от 19 до 26 см-, для детей — от 10 до 21 см, наружный диаметр для взрослых — от 8,0 до 12,3 мм, для детей — от 3,6 до 12,3 мм. В СССР выпускаются следующие номера эндотрахеальный трубок: 000, 00, 0, 1, 2, 3, 4, 5, 6, 7, 8, 9.
Стерилизация резиновых интубационных трубок осуществляется следующим образом: после экстубации (удаления) интубационной трубки из трахеи ее тщательно промывают в проточной теплой воде с мылом. Просвет трубки обрабатывают марлевым тампоном (нельзя пользоваться ватным тампоном или «ежиком», т. к. нити ваты или щетинки могут быть источником инфекции при попадании в дыхательные пути больного). После прополаскивания в теплой воде снимают остатки жировой смазки (глицериновой мази) эфиром. Стерилизацию трубки про изводят автоклавированием или кипячением в течение 3 мин. Для сохранения прочности и эластичности термопластичных трубок их выдерживают в антисептических р-рах (левомицетин 1:1000 и др.)- Часто применяют трубки разового пользования.
Показания и противопоказания
Существовавшее ранее наиболее распространенное показание для так наз. классической Интубации — дифтерийный круп — в современной клин, практике стало редкостью. Наиболее широко применяют И. трахеи и бронхов для проведения наркоза и при реанимации.
Интубация трахеи показана при крупных оперативных вмешательствах, требующих регуляции жизненно важных функций организма, при операциях и манипуляциях, сопровождающихся нарушением функций внешнего дыхания, при оказании реаниматологической помощи. Абсолютных противопоказаний к И. при наркозе и реанимации нет, относительными являются заболевания глотки, гортани (острые воспалительные процессы, туберкулез, рак и др.).
В оториноларингологической практике И. показана при стенозах гортани, трахеи и бронхов, остром ларинготрахеите вирусной этиологии, п начальном периоде двустороннего паралича нижнегортанных нервов, когда еще отсутствуют воспалительные изменения слизистой оболочки гортани. И. показана также при отечно-инфильтративной форме острого ларинготрахеита. По мнению И. Б. Солдатова и др., продленная И. является необходимой в период перехода стадии неполной компенсации стеноза гортани в стадию декомпенсации. Проведение И. в терминальной стадии стеноза гортани является неэффективным, т. к. к этому времени в организме больного развиваются необратимые изменения. И. противопоказана при пролежнях, язвах, специфических гранулемах, травмах и новообразованиях гортани. От повторной И. приходится отказываться при неоднократном выкашливании интубационной трубки или при ее быстрой закупорке пленками, корками или густой мокротой. При длительном нахождении интубационной трубки в трахее (от 4 до 6 дней) в ряде случаев показана Трахеостомия.
Техника интубации
Каждый врач, приступающий к Интубации, должен владеть интубационным инструментарием и изучить анатомические особенности верхних дыхательных путей данного больного. Это имеет значение как для подбора, так и для введения интубационной трубки.
Предварительно за 1 — 2 часа проводят премедикацию (вводят подкожно по 1 мл промедола и атропина, детям соответственно возрасту в уменьшенной дозе). При И. в оториноларингологии чаще всего проводят наркоз (масочный или внутривенный), реже, гл. обр. у взрослых,— местную анестезию.
Для выполнения И. с целью проведения общей эндотрахеальной анестезии необходимо: а) подавление защитных глоточных и гортанных рефлексов; б) расслабление жевательных и шейных мышц; в) правильное положение головы и шеи в момент И. При этом на фоне предварительной премедикации оптимальные условия для самой И. создает общая внутривенная анестезия (препараты короткого и ультракороткого действия) или масочный ингаляционный наркоз (закись азота, фторотан и др.) в сочетании с мышечными релаксантами. У больных, находящихся в терминальном состоянии (при реанимации), И. проводят без премедикации под контролем прямой ларингоскопии. При необходимости проводят аспирационный туалет ротоглотки.
Интубация через рот (оротрахеальная)
Рис. 4. Схематическое изображение положения головы при интубации, при котором образуется почти прямая линия, проходящая от верхних резцов по оси гортани и трахеи (обозначена пунктирной линией): 1 — классическое положение Джексона; 2 — «улучшенное» положение Джексона, при котором уменьшается расстояние от верхних резцов до входа в гортань и уменьшается напряжение шейных мышц.

Рис. 5. Схематическое изображение интубации через рот: интубационная трубка (1) вводится в гортань по просвету ларингоскопа (2).
Применяется наиболее часто. Заранее подобранную трубку вводят, как правило, с помощью ларингоскопа, хотя существуют и другие способы — вслепую или на ощупь, что доступно лишь специалисту. Положение больного — обычно лежа на спине, голова максимально запрокинута назад, подбородок приподнят кверху, нижняя челюсть выдвинута вперед — классическое положение по Джексону (рис. 4, 1). Линия, проведенная от верхних резцов к трахее, выпрямляется, но расстояние от резцов до голосовой щели увеличивается. Этот недостаток устраняется при «улучшенном» положении Джексона (рис. 4, 2), при к-ром голова больного приподнята над уровнем стола на 8— 10 см. Ларингоскопия и И. осуществляются в момент полного расслабления мышц и апноэ на фоне предварительной инсуффляции кислорода. При применении прямого ларингоскопа его проводят так, чтобы концом клинка можно было приподнять надгортанник кверху. После этого, убедившись в том, что видна голосовая щель, осторожно, после дополнительной местной анестезии путем смазывания или распыления анестезирующих средств вводят интубационную трубку по просвету ларингоскопа с помощью щипцов или без них (рис. 5). В условиях местной анестезии при сохраненном спонтанном дыхании интубационную трубку вводят в трахею в момент вдоха.
При использовании кривого ларингоскопа конец клинка подводят к корню языка и поднимают его кверху, за ним приподнимается надгортанник; при этом открывается хороший обзор голосовой щели, позволяющий ввести интубационную трубку в трахею.
При тактильной И. с помощью II и III пальцев левой руки отводят надгортанник кпереди и под контролем пальца проводят трубку в голосовую щель.
При интубации через рот вслепую голову больного максимально запрокидывают назад, язык фиксируют в вытянутом положении, трубку вводят в голосовую щель строго по средней линии.
Интубация через нос (назотрахеальная)

Рис. 6. Схематическое изображение интубации через нос: через нижний носовой ход вводят интубационную трубку (2), конец ее захватывают интубационными щипцами (1) и направляют в гортань под контролем ларингоскопа (3).
Этот способ И. обычно проводят при местном обезболивании, а трубку вводят под контролем ларингоскопа или вслепую. Положение больного — сидя или лежа, голова запрокинута кзади, шея вытянута. Слизистую оболочку верхних дыхательных путей орошают или смазывают р-ром новокаина, дикаина, пиромекаина. Ларингоскоп вводят в ротовую полость и, увидев голосовую щель, с помощью интубационных щипцов вводят трубку через нижний носовой ход в трахею (рис. 6) в момент вдоха больного.
Назотрахеальную интубацию применяют гл. обр. при челюстно-лицевых операциях, при аномалиях, деформациях лица и шеи, затрудняющих введение трубки чрез рот, и при операциях на глотке.
Интубация через трахеостому
При операциях на глотке и гортани нередко производят эндотрахеальную И. через предварительно сформированную трахеостому. При этом используют трубку для трахеи с надувной манжетой-обтуратором для создания герметичности трахеи.
Однолегочная интубация и раздельная интубация главных бронхов применяются для защиты здорового легкого от инфицирования и профилактики имплантационных метастазов, для создания герметизма дыхательных путей при бронхиальных свищах, при реконструктивных операциях на трахее и бронхах, при операциях на высоте легочного кровотечения, для облегчения технического выполнения операции.
Эндобронхиальную И. обычно выполняют под контролем прямой ларингоскопии в условиях общей анестезии и апноэ. Она имеет специфические особенности в зависимости от локализации поражения, характера и задач хирургического вмешательства, конструкции эндобронхиальных трубок.
При одно легочном наркозе трубку вводят в гортань, трахею и под контролем зрения проводят в соответствующий бронх. И. левого бронха более сложна, т. к. он отходит от трахеи под более острым углом (40—45°). При И. правого бронха возможно перекрытие устья правого верхнедолевого бронха и нарушение вентиляции верхней доли.
Раздельную Интубацию главных бронхов осуществляют двухпросветными трубками (рис. 3). Наибольшее распространение получила И. трубками типа Карленса, надежно фиксирующимися на киле трахеи с помощью шпоры. Для облегчения продвижения двухпросветных трубок через голосовую щель пользуются специальными проводниками, шпору привязывают шелковой нитью к трубке, а иногда прибегают к повороту трубки. После введения в голосовую щель трубку поворачивают на 180° против часовой стрелки (шпорой вверх), при дальнейшем продвижении поворачивают на 90° по часовой стрелке до фиксации на киле.
Для профилактики осложнений важно установить и фиксировать эндотрахеальные и эндобронхиальные трубки в правильном положении, контролируя визуально (по экскурсиям грудной клетки), аускультативно или рентгенологически. В течение наркоза необходимо следить за проходимостью трубок, предупреждая смещение, перегибы, сдавление, закупорку.
Осложнения при интубации
Осложнения во время операции при Интубации возникают при несоблюдении необходимых условий: недостаточном угнетении рефлекторной возбудимости гортани и расслаблении мышц, неправильном положении больного, аномалиях верхних дыхательных путей, ограничении подвижности челюстных суставов, отсутствии практического навыка у анестезиолога. Во время И. могут наблюдаться повреждения зубов, нижней челюсти, слизистой оболочки глотки и гортани. При И. через нос повреждение слизистой оболочки носовых ходов сопровождается кровотечением. И. на фоне апноэ св. 30—40 сек. может привести к тяжелой гипоксии. Перераздражение ветвей блуждающего нерва при недостаточном угнетении рефлекторной возбудимости гортани может привести к ларингоспазму (см.), нарушению сердечной деятельности. После травматичной Интубации, при использовании трубок большого диаметра, при чрезмерном раздувании манжеты-обтуратора, длительном пребывании трубки в трахее в раннем послеоперационном периоде возможно развитие отека гортани (см.), ларингостеноза (см.) вплоть до асфиксии; в течение нескольких дней после И. могут наблюдаться явления острого фаринголаринготрахеита. В ряде случаев И. осуществима только при фибробронхоскопии в условиях местной анестезии.
Частая ошибка — введение трубки в пищевод. Чрезмерное запрокидывание головы назад, особенно у ребенка, значительно затрудняет проведение И., поскольку при этом вход в гортань отклоняется кзади и становится почти недоступным для введения в него интубационной трубки.
В оториноларингологической практике при проведении И. в условиях местной анестезии может возникнуть спастическое закрытие голосовой щели; в таких случаях следует выждать несколько секунд и во время вдоха больного ввести трубку в трахею. В некоторых случаях ввиду анатомических условий (короткая шея у тучного больного, узкая голосовая щель, длинные верхние резцы, короткая нижняя челюсть, крупный мясистый язык, ограниченная подвижность нижней челюсти и шейного отдела позвоночника) И. крайне затруднительна или практически невозможна. В этих условиях необходимо попытаться максимально запрокинуть голову, подложить валик под плечи или использовать ларингоскоп другой формы и размеров (вместо прямого — кривой). Наиболее серьезным осложнением И. является травма гортани с образованием ложного хода. Он возникает в результате насильственного нарушения целости слизистой оболочки и проникновения трубки через гортанный желудочек или грушевидный синус в глубжележащие ткани. Проникновение инфекции через образовавшийся ложный ход может привести к флегмоне гортани, медиастиниту (см.). Поэтому при образовании ложного хода дальнейшие попытки И. должны быть прекращены, и больному производится Трахеостомия. Вследствие длительного давления трубки на слизистую оболочку гортани и ее травмы возможно развитие пролежней. К поздним осложнениям относится возникновение интубационной гранулемы и рубцовой мембраны, представляющих собой проявление продуктивного воспаления на месте нарушения целости эпителия слизистой оболочки гортани. Гранулема появляется обычно через 3—5 нед. после И., чаще в области голосового отростка черпаловидного хряща в виде опухоли ярко-розового цвета, сидящей на широком основании. В дальнейшем гранулема уплотняется, ножка ее истончается, она покрывается эпителием и становится похожей на полип. Интубационная гранулема приводит к нарушению голоса, а иногда и к затруднению дыхания.
Уход за интубированным больным
Интубированный больной должен находиться под постоянным наблюдением медперсонала. Это необходимо потому, что относительно узкий просвет интубационной трубки может в любое время закупориться патологическим секретом дыхательных путей. В таких случаях производят отсасывание секрета катетером, введенным в трубку; при неэффективности — проводят повторную И. Для предотвращения извлечения пациентом интубационной трубки (самопроизвольная экстубация) необходимо фиксировать локтевые суставы лонгетой, а трубку лейкопластырем к щеке.
Питание и питье больного осуществляется через рот, при невозможности обычного питания применяют зондовое.
Библиография Носов С. Д. Интубация в терапии больных дифтерийным крупом, М., 1958, библиогр.; Островский Г. Г., Шагал Э. Л. и Шульман В. Щ. Трахеостомия и продленная назотрахеальная интубация при лечении тяжелых форм острых стенозирующих ларинготрахеобронхитов, Журн. ушн., нос. и горл, бол., № 6, с. 48, 1975, библиогр.; Соколов В. М. Модификация метода интубации новорожденных, Акуш, и гинек., № 10, с. 77, 1967; Аllen Т. H. a. Steven I. M. Prolonged nasotracheal intubation in infants and children, Brit. J. Anaesth., v. 44, p. 835, 1972; Crysdale W. S. Nasotracheal intubation in management of delayed decanulation, Ann. Otol. (St Louis), v. 83, p. 802, 1974, bibliogr.; Ferliс R. M. Tracheostomy or endotracheal intubation, ibid., p. 739.
Интубация трахеи и бронхов при наркозе и реанимации — Бунятян А. А., Рябов Г. А. и Маневич А. 3. Анестезиология и реаниматология, М., 1977; Жоров И. С. Общее обезболивание, М., 1964; Кассиль В. Л. и Рябова H. М. Искусственная вентиляция легких в реаниматологии, М., 1977, библиогр.; Машин У. Обезболивание при внутригрудных операциях, пер. с англ., М., 1967; Ресусцитация, теория и практика оживления, под ред. М. Сыха, пер. с польс?