Хирургическое лечение при стенозе гортани
Оглавление темы “Стенозы гортани и трахеи”:
Методы лечения стеноза гортани и трахеи без операции и с операциейа) Консервативное лечение стеноза гортани и трахеи. Перед проведением хирургического лечения необходимо добиться компенсации всех имеющихся сопутствующих заболеваний: обструктивного апноэ, диабета, ларингофарингеального рефлюкса, ожирения. Лечение системных воспалительных заболеваний проводится у соответствующего специалиста. Могут применяться топические, ингаляционные и системные кортикостероиды. Длительное использование пероральных кортикостероидов сопряжено с развитием ряда тяжелых побочных эффектов, к которым относятся кушинго-идность, гипергликемия, обострение депрессии или тревоги, акне, повышение внутриглазного давления, раздражение желудочно-кишечного тракта, асептический некроз головки бедренной кости. Для купирования обострения стеноза дыхательных путей полезно применение рацемического адреналина и гелиокса. Также под руководством грамотного фонопеда должны проводится упражнения, которые помогают пациенту адаптировать его голосовые привычки к ограничениям, связанным с имеющимся стенозом. б) Хирургическое лечение стеноза гортани и трахеи. Если принято решение о проведении хирургического лечения, необходимо принять во внимание следующие факторы: локализация,протяженность и характер (мягкотканный или фиброзный) стеноза; наличие динамической маляции; сочетанное нарушение подвижности голосовых складок; выраженность функциональных нарушений; сопутствующие медицинские состояния. Наиболее распространенным методом лечения ларинготрахеального стеноза всех уровней является эндоскопический. Основным недостатком лазерного иссечения или абляции рубца является то, что в результате данных процедур образуется обнаженная послеоперационная рана, на месте которой может вновь образоваться рубец, требующий проведения повторной операции. Примерно 75% пациентам, которым при первичном лечении было выполнено эндоскопическое расширение дыхательных путей, потребуется проведение второй операции по поводу рецидива стеноза. Наиболее подходящими кандидатами для проведения эндоскопической операции являются следующие категории пациентов: со стенозом на уровне надсвязочного пространства или голосовой щели, подскладочным стенозом I или II типа по Cotton-Myer, мягким или незрелым рубцом трахеи минимальной толщины (менее 1 см). Эндоскопическая операция проводится в качестве первого вмешательства, при ее неэффективности прибегают к открытым доступам. Все открытые хирургические вмешательства можно разделить на две большие группы: резекцию и расширение. При резекции стенозированный участок удаляется. При расширении увеличение просвета дыхательных путей происходит за счет того, что их стенка рассекается, а на нее укладывается хрящевой трансплантат (чаще всего реберный аутотрансплантат).
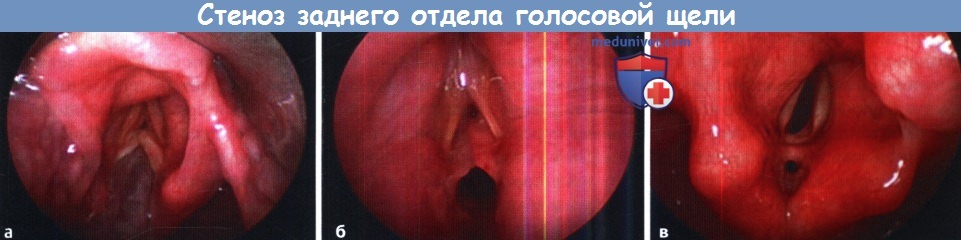
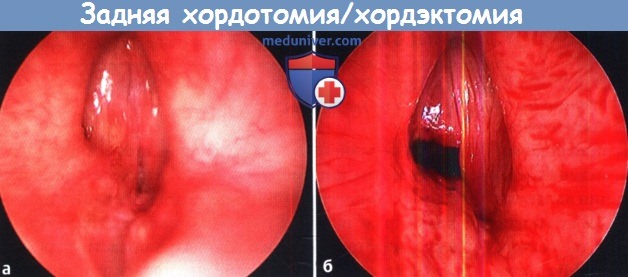
1. Операция при надскладочном стенозе гортани. Надскладочный стеноз встречается редко. Чаще всего он развивается в результате травмы, приема едких жидкостей, либо инфекционного процесса. Иногда успешным оказывается эндоскопическая лазерная абляция патологических тканей. Если стеноз рецидивирует, прибегают к открытому доступу либо посредством чрезподъязычной фаринготомии, либо методом ларингофиссуры. Нужно стараться удалить рубцовую ткань, при этом максимально сохранив слизистую оболочку. Дефекты слизистой оболочки нужно укрыть слизистыми лоскутами. При необходимости для дополнительной пластики дефекта слизистой можно взять трансплантат со щеки. В процессе заживления применяется гортанный стент. В качестве альтернативной операции может использоваться надскладочная ларингэктомия. 2. Лечение стеноза голосовой щели гортани: – Операции при стенозе переднего отдела голосовой щели/рубцовая мембрана. Стеноз переднего отдела голосовой щели может быть врожденным и приобретенным. У взрослых чаще всего имеет ятрогенную природу, когда операция проводилась сразу на обеих голосовых складках. В результате развивается рубцовый процесс в области передней комиссуры. Доступ может применяться как эндоскопический, так и открытый. Если протяженность стеноза под голосовую щель составляет менее 5 мм, иссечь рубцовую мембрану можно либо лазером, либо хирургическим микроинструментарием. Изолированное иссечение рубца редко приводит к хорошему результату. Дополнительно может выполняться введение кортикостероидов в область стеноза, топические аппликации митомицина С, эндоскопическая установка силастиковой пластинки, которая удаляется через 2-4 недели. Если рубец продолжается в подскладочное пространство на значительную длину, выполняется передняя ларингофиссура с резекцией рубца, укрытием дефекта слизистыми лоскутами и установкой мягких гортанных стентов. – Лечение стеноза заднего отдела голосовой щели. При стенозах заднего отдела голосовой щели также возможно применение и эндоскопических, и открытых доступов. Выбор доступа зависит от степени поражения заднего отдела голосовой щели, согласно классификации по Bogdasarian и Olson. При I типе выполняют эндоскопическое рассечение синехий межчерпаловидной области. У этой группы пациентов прогноз в отношении декануляции благоприятный, также высока вероятность восстановления нормальной подвижности голосовых складок. При типах II и III применяется эндоскопическое лазерное рассечение рубца с пластикой дефекта перемещаемым лоскутом с задней поверхности слизистой оболочки перстневидного хряща. IV тип является наиболее тяжелым, для него характерен двусторонний анкилоз перстнечерпаловидных суставов с рубцеванием и контрактурой межчерпаловидного пространства. При помощи лазерной задней хордотомии можно значительно увеличить просвет заднего дыхательного отдела голосовой щели, при этом фонаторная функция сохраняется, т.к. передние отделы голосовой щели остаются интактными. Если требуется дополнительная резекция тканей, возможно проведение открытой или эндоскопической аритеноидэктомии. Правда, у некоторых пациентов, перенесших резекцию латеральной порции черпаловидных хрящей, в послеоперационном периоде возникает дисфагия. Перед проведением такой операции пациентов важно предупредить о том, что дыхание улучшится за счет некоторого ухудшения функции глотания. Открытым доступом возможно выполнение заднего расщепления перстневидного хряща с установкой реберного расширяющего трансплантата, который увеличивает просвет межчерпаловидного пространства. В случае, если после резекции рубца открытым доступом возможно восстановление подвижности черпаловидных хрящей, на задний отдел голосовой щели можно уложить щечный слизистый трансплантат или передвижной глоточный лоскут, которые позволяют предотвратить рестенозирование и восстановить просвет голосовой щели, но при этом не приводят к нарушению функций фонации и глотания.
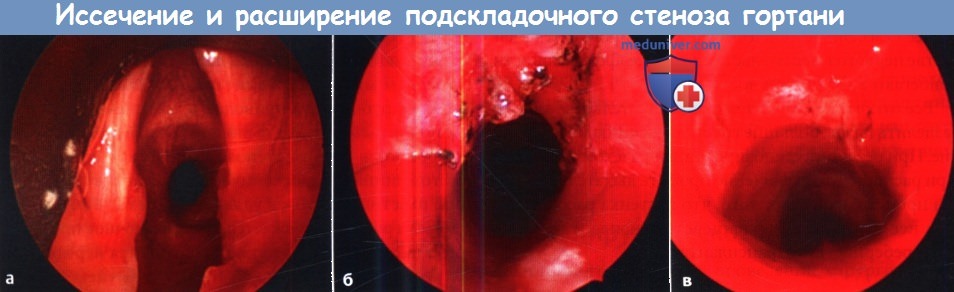
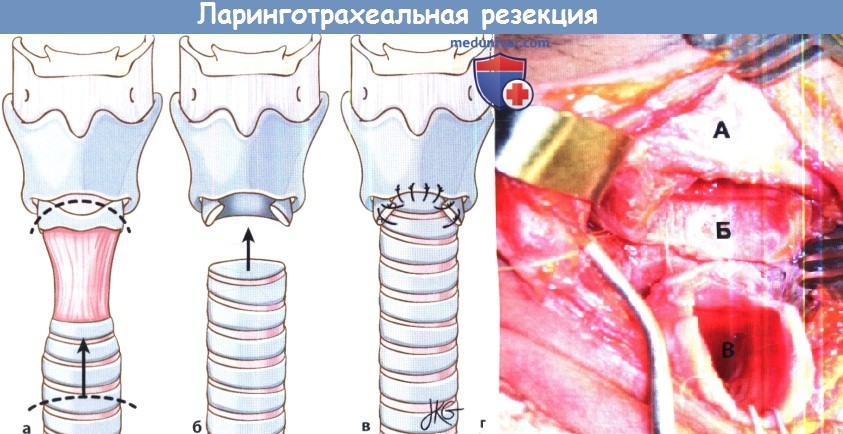
в) Операции для лечения подскладочного стеноза гортани: 1. Эндоскопические методы. Наиболее часто выполняется эндоскопическое радиальное рассечение рубца с последующей дилатацией. Рубец иссекается либо лазером, либо острым инструментарием. Дилатация может выполняться как пневматически, так и жестким инструментом. Теоретически, при выполнении радиального рассечения рубца можно сохранить промежутки здоровой слизистой оболочки, которые будут способствовать более быстрой реэпителизации в послеоперационном периоде и замедлят повторное формирование рубца. К дополнительным методам относят топическое применение митомицина С, который наносится на расширяемую область. Митомицин С представляет собой цитостатический антибактериальный препарат, который получают из бактерии Streptomyces caespitosus. Он способен подавлять пролиферацию фибробластов. Согласно данным одного исследования, применение митомицина С во время эндоскопического иссечения рубца статистически достоверно повышает вероятность успешности операции с 20% до 75%. К сожалению, другие исследования ставят эффективность митомицина С под вопрос. Также его применение связано с определенными осложнениями, например, образованием корок (которые могут приводить к обструкции дыхательных путей) и определенным риском малигнизации. К другим дополнительным методам лечения относятся топические и системные кортикостероиды, антибактериальная терапия в периоперационном периоде, анти-секреторные препараты. К сожалению, даже несмотря на вышеперечисленные меры, повторный стеноз развивается достаточно часто. 2. Переднее расщепление перстневидного хряща. Эта операция является формой расширения гортани и трахеи. Впервые она была описана как альтернатива трахеотомии у недоношенных детей с врожденным подскладочным стенозом. Передняя поверхность перстневидного хряща и два верхних кольца трахеи рассекаются, за счет чего перстневидный хрящ несколько раздвигается. В некоторых случаях пациент должен оставаться интубированным в течение 10 дней после операции, но вот выполнения трахеотомии лучше избегать. 3. Передняя и задняя ларинготрахеопластика. Передняя и задняя ларинготрахеопластика также являются операциями по расширению просвета гортани и трахеи. Чаще всего их применяют при подскладочных стенозах III и IV типов, а также при неэффективности эндоскопических методов лечения. Доступ осуществляется через ларингофиссуру. Переднее и/или заднее кольцо перстневидного хряща рассекаются вдоль средней линии, после чего устанавливаются хрящевые трансплантаты, которые поддерживают хрящевой остов гортани и трахеи в расширенном состоянии. Хрящевые трансплантаты забираются из ребра или из перегородки носа. Для проведения данной операции обычно требуется трахеотомия и установка внутрипросветных стентов, служащих для поддержки трансплантатов. 4. Крикотрахеальная резекция. В случае, если рубец локализуется в подскладочном пространстве, но при этом не затрагивает голосую щель (так, что небольшой «вход» в подскладочное пространство остается свободным), можно провести крикотрахеальную резекцию. В ходе этой операции удаляется рубцовая ткань с передней поверхности перстневидного хряща, а интактная трахея подшивается к задней поверхности перстневидного хряща, с которой была частично удалена слизистая оболочка. Некоторые хирурги предпочитают накладывать «шов Grillo», от подбородка до кожи грудины, который помогает пациентам не разгибать шею, не создавая, таким образом, ненужного натяжения в области анастамоза. При правильном подборе пациентов успешность операции превышает 90%. У большинства из этих пациентов в дальнейшем разовьются те или иные изменения голоса, которые могут быть постоянными.
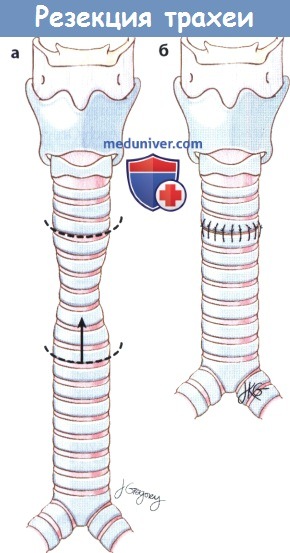
г) Операции для лечения стеноза трахеи: 1. Эндоскопические методики. Эндоскопические операции, применяющиеся при стенозе трахеи, в целом аналогичны таковым при подскладочном стенозе. Для рассечения или резекции рубца используется лазер или микроинструментарий, а дилатация выполняется либо пневматическим методом, либо жесткими инструментами. Дополнительно применяются митомицин С, кортикостероиды системно и местно, антибиотики и антисекреторные препараты. 2. Т-трубки и стенты. У пациентов с изолированным стенозом трахеи или подскладочного отдела гортани при сохраненной голосовой функции можно рассмотреть возможность применения стентов. Целесообразность использования стентов для лечения доброкачественного стеноза трахеи остается под вопросом. И хотя установка стента непосредственно увеличивает просвет дыхательных путей, существует ряд серьезных факторов, ограничивающих их применение: образование слизистых пробок, формирование грануляционной ткани, смещение стента, расхождение травмированных колец трахеи. Чаще стенты применяются в некоторых случаях злокачественной обструкции дыхательных путей и при неоперабельных опухолях, а также в редких случаях в качестве временной меры после хирургической резекции рубца. У тщательно отобранных пациентов, которым требуется восстановление проходимости дыхательных путей, но которые не желают использовать трахеотрубку, либо у тех пациентов, у которых использование трахеотрубки невозможно из-за того, что рубец расположен над стомой или в подскладочном пространстве, могут использоваться Т-трубки. Они расширяют просвет дыхательных путей и снизу, и сверху от стомы. Трубка устанавливается через имеющееся трахеотомическое отверстие, протяженность должна соответствовать протяженности рубца и/или деформированного фрагмента трахеи. Наружная часть Т-трубки предотвращает ее смещение, также через нее можно проводить санацию трахеи, вводить лекарственные препараты или физиологический раствор. Наружная трубка не используется для дыхания, для того, чтобы пациент мог дышать и говорить, ее нужно держать закрытой. Т-трубки лишены внутренней канюли, поэтому они могут забиваться слизью, особенно в тех случаях, когда для дыхания используется наружная трубка (т.к. воздух не согревается и не увлажняется верхними дыхательными путями). 3. Сегментарная резекция. Если область стеноза или деформированного фрагмента ограничена трахеей, простая резекция с анастамозом конец-в-конец позволяет добиться восстановления нормального дыхания в 90% случаев. Grillo и соавт. опубликовали сообщение о 503 пациентах с постинтубационным стенозом трахеи. У 471 пациента удалось добиться хороших (87,5%) или удовлетворительных (6,2%) результатов. Возможны следующие осложнения: формирование грануляционной ткани, появление дегисценций, травма гортанных нервов, обструкция дыхательных путей, медиастинит, кровотечение, инфицирование, инфаркт миокарда, трахеопищеводная фистула, пневмоторакс, тромбоз глубоких вен, рецидив стеноза и смерть.
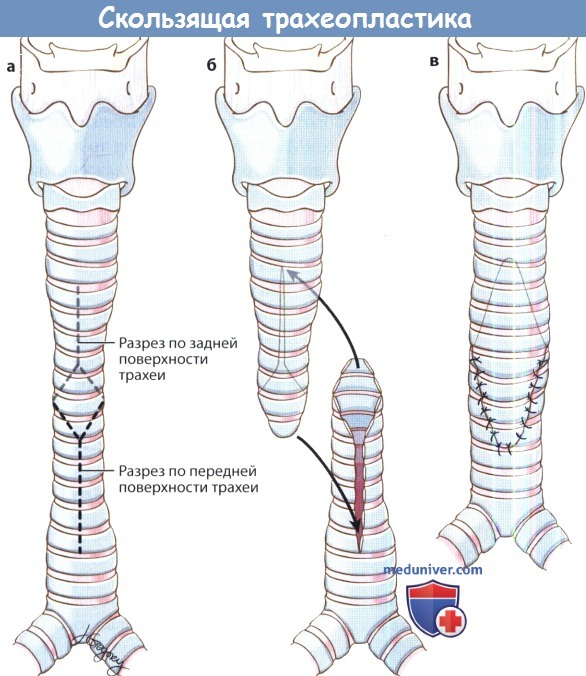
4. Аугментация. Для аугментационной трахеопластики могут использоваться аутотрансплантаты, например, реберный хрящ, надкостница, перикард, мышечные лоскуты на ножке, сложные трансплантаты, пищевод, брюшина или консервированная твердая мозговая оболочка. По нескольким причинам чаще всего применяют хрящ. Он представляет собой жесткую аутоткань, питание которой происходит методом диффузии, поэтому хрящ может приживаться даже в отсутствие непосредственного кровоснабжения. Ход операции в целом аналогичен расширяющей ларинготрахеопластике. 5. Скользящая трахеопластика. В случаях, если проведение сегментарной резекции невозможно из-за протяженности дефекта, может применяться скользящая трахеопластика. Эта операция чаще всего проводится при врожденных стенозах у детей, при травматических стенозах рутинно не используется. Подробный фотографический атлас операций на трехее представлен в отделном этом разделе сайта.
д) Заключение. В данной главе были кратно рассмотрены основные вопросы, касающиеся диагностики и лечения ларинготрахеального стеноза. Выбор метода лечения зависит от протяженности и локализации дефекта. К сожалению, лечение данного состояния остается крайне сложной проблемой, поэтому пациентов нужно информировать об ожиданиях и возможных рисках. Ключевые моменты: – Также рекомендуем “Частота и варианты травм гортани” |
Источник
Цели лечения острого и хронического стеноза гортани и трахеи
Основная цель лечения – восстановление структуры и функции полых органов шеи путём хирургической реконструкции и протезирования повреждённых гортанно-трахеальных структур. Конечный этап лечения – деканюляция больного.
Медикаментозное лечение острого и хронического стеноза гортани и трахеи
Медикаментозная терапия острого стеноза гортани направлена на быстрое подавление воспаления и снижение отека слизистой оболочки гортани и трахеи. Для этих целей используют препараты, уменьшающие инфильтрацию тканей, укрепляющие сосудистую стенку (гормоны, антигистаминные препараты, препараты кальция, диуретические лекарственные средства). Стероидные гормоны назначают в остром периоде в течение 3-4 дней внутривенно, а затем – 7-10 дней перорально с постепенным снижением дозы до стихания воспалительных явлений и нормализации дыхания.
При назначении гормональных препаратов после реконструктивной операции более благоприятно протекают репаративные процессы, сформирование грануляциоиной ткани, эпителизация раневой поверхности; повышается вероятность приживления ауто- и аллотрансплантатов.
Вопросы показаний и сроков лечения различных форм стенозов следует решать с учётом возможности поражения внутренних органов. Наличие длительного стеноза считают основанием для принятия мер к предупреждению развитии или лечению уже развившихся поражений соответствующих органов и систем организма. При отсутствии экстренных показаний в предоперационном периоде проводят комплексное обследование, по показаниям – консультации специалистов (кардиолога, терапевта, эндокринолога, нейрохирурга) и коррекцию имеющихся нарушений. Антибиотикопрофилактику назначают за 48 ч до предполагаемой плановой операции. Для предотвращения гнойно-септических осложнений и инфицирования трансплантатов при срочной трахеостомии антибиотики вводят интраоперационно.
Основные причины повторных оперативных вмешательств у больных с хроническим гортанно-трахеальным стенозом – гнойно-воспалительные осложнения, вызывающие экструзии трансплантатов, рестеноз сформированного гортанно-трахеального просвета. Этиотропную и патогенетическую терапию назначают с учётом результатов микробиологического исследования раневого отделяемого и чувствительности микроорганизмов к антибиотикам. Препараты вводят парентерально или внутривенно в течение 7-8 дней. После улучшения состояния пациентов переходят на пероральный приём антибиотиков в течение 5-7 дней. Все операции с использованием имплантов считают “грязными”, сопровождающимися высоким риском развития инфекций в области хирургического вмешательства. С точки зрения эффективности и безопасности наиболее приемлемы цефалоспорины I-II поколения (цефазолин, цефуроксим) и ингибиторозащищённые аминопеницилины (амоксициллин + клавулановая кислота, ампициллин + сульбактам).
Сроки проведения противовоспалительной терапии корригируют в зависимости от сопутствующих заболеваний. Так, у больных с вирусными гепатитами pепаративные свойства тканей значительно снижены. Послеоперационный период, как правило, осложняется воспалением в зоне операции и избыточным образованием рубцов. Симптоматическую терапию таким больным назначают в зависимости от выраженности воспалительных явлений, одновременно с назначением гепатопротекторов. Для предотвращения неконтролируемого рубцового процесса необходимо использовать лекарственные средства, которые стимулируют регенераторную способность тканей и препятствуют образованию грубых рубцов.
Симптоматическая терапия заключается в проведении 8-10 сеансов гипербарической оксигенации, общеукрепляющей терапии. Для ликвидации воспалительных явлений в зоне операции используют препараты местного действия мази с фузидовой кислотой, мупироцином, гепариноидом, а также содержащие гепарин натрия + бензокаин + бензилникотинат или аллантоин + гепарин натриия + лука репчатого экстракт. Для улучшения регенеративных способностей тканей гортани и трахеи назначают лекарственные средства, улучшающие тканевой кровоток (пентоксифиллин, актовегин), антиоксиданты (зтилметилгидроксипиридина сукцинат, ретинол + витамин Е, мельдоний), комплекс витаминок группы В (поливитамин), гликозамин в порошках (10-20 дней) и физиотерапевтическое лечение (фонофорез и электрофорез, магнитолазерная терапия в течение 10-12 дней).
В течение первых 3 сут после операции ежедневно проводят санационную эндофибротрахеобронхоскопию с введением антибиотиков и муколитических лекарственных средств (раствор гндроксиметилхиноксилиндиоксида 0,5%, ацетилцистеин, трипсин + химотрипсин, солкосерил). Впоследствии эндофибротрахеобронхоскопию необходимо проводить каждые 5-7 дней для осуществления санации и контроля лечения до полного стихания воспаления трахеобронхиального дерева.
[15], [16], [17], [18], [19], [20], [21]
Хирургическое лечение острого и хронического стеноза гортани и трахеи
При гортанпо-трахеальной реконструкции применяют вмешательства, суть которых заключается в изменении структуры элементов хрящевого каркаса дыхательной трубки, замещении эпителиальных структур слизистой оболочки трахеи и имплантации или транспозиции структур, обеспечивающих голосовую и защитную функцию.
Развитие реконструктивной хирургии гортани и трахеи включает два основных направления:
- совершенствование хирургической техники и предупреждение осложнений;
- профилактику стенозирования в раннем и позднем послеоперационном периоде.
Объём оперативного вмешательства определяют в каждом конкретном случае в зависимости от этиологии основного заболевания, с условием максимальной радикальности операции. Возможны миоаритеноидхордэктомия с латерофиксацией противоположной голосовой складки, редрессация перстневидного хряща, формирование структур гортани и трахеи с помощью аллохрящей.
Гортанно-трахеальная реконструкция в первичном варианте представляет собой совокупность манипуляций, в результате которых создают дыхательный контур от вестибулярного отдела гортани до грудного отдела трахеи. Формируют недостающие участки стенок гортани и трахеи (за счёт ауто- и аллотканей) и осуществляют функциональное протезирование.
Выделяют следующие способы реконструкции гортани и трахеи:
- резекция арки перстневидного хряща и начального отдела трахеи с тиреотрахеальным анастомозом;
- формирование повреждённых структур гортани и трахеи с интерпозицией хрящевого импланта;
- пластика дефекта васкуляризированным свободным лоскутом;
- структурная пластика мышечными лоскутами и аллотканями;
- пластика дефектов с помощью периостальиых или перихондриальных лоскутов;
- круговая циркулярная резекция с анастомозом “конец в конец”;
- эндонротезирование реконструированной гортани с использованием стентов – протезов различной конструкции.
Развитие и совершенствование гибковолоконной оптики позволило достаточно широко использовать эндоскопию как для диагностики, так и для лечения стеноза гортани и трахеи. Как правило, эти вмешательства применяют при рубцово-грануляционном формирующемся стенозе, папилломатозе гортани, для эндоларингеальной миоаритеноидхордэктомии, а также рассечения послеоперационных рубцов при ограниченных стенозах протяжённостью не более 1 см. Чаще эндоскопическое вмешательство используют в сочетании с радикальными и этапными реконструктивно-пластическими операциями.
Для повышения эффективности операций на гортани и трахее придерживаются ряда правил. Во-первых, хирург должен быть знаком с информацией по горганно-трахеальной хирургии и иметь достаточное число наблюдений иассистенций в операциях. Большое значение придают тщательному дооперационному обследованию и выбору оптимального хирургического подхода, спланированного пошагово. Интраоперационные находки часто серьезно влияют на результат операций, поэтому необходимо помнить, что обследование не даёт полной картины заболевания.
В оценке повреждений гортани и шейного отдела трахеи важны следующие критерии: расположение, степень, размер, плотность и границы повреждения, степень сужения воздушного столба и его характер; подвижность голосовых складок; степень разрушения хрящевых колец; окостенение хрящей; степень нарушения функций.
Вопрос об объёме хирургического вмешательства решают строго индивидуально. Основная задача первого этапа хирургического лечения – восстановление дыхательной функции. Иногда первый этап ограничивается только трахеостомией. Если позволяет состояние пациента, трахеостомию совмещают с трахеопластикой или ларинготрахеопластикой, имплантацией аллохрящей, пластикой дефекта перемещёнными кожным лоскутом, слизистой оболочкой. Количество последующих этапов также зависит ог многих факторов – течения раненого процесса, характера вторичного рубцевания, общей реактивности организма.
Для нормализации дыхания в случае острой обструкции верхних дыхательных путей проводят трахеостомию, при невозможности её осуществлении в редких случаях применима коникотомия. В отсутствие условий для интубации вмшательство производят под местной анестезией. При восстановлении просвета дыхательных путей у больных с острым стенозом возможна деканюлизация или закрытие трахеостомы хирургическим путём. При хронических стенозах гортани и трахеи трахеостомия – первый этап хирургического лечения. Её выполняют с тщательным соблюдением хирургической техники и в соответствии с принципом максимальной сохранности элементов трахеи.
Техника операции формирования трахеостомы
При проведении трахеостомии необходимо учитывать степень гипоксии, общее состояние больного, индивидуальные конституциональные параметры его телосложения (гипер-, а- или нормостенического), возможность разгибания шейного отдела позвоночника для доступа к передней стенке трахеи.
Сложности при проведении трахеостомии могут возникать у больных с короткой толстой шеей, плохо разгибающимся шейным отделом позвоночника.
Предпочтение отдают общему обезболиванию (зндотрахеальный комбинированный наркоз с введением мышечных релаксантов), однако чаще используют местную анестезию 1% раствором лидокаина. Положение больного в обратной позе Тренделенбурга – на спине с максимально отведённой кзади головой и валиком под плечами. Чрезмерное запрокидывание головы приводит к смешению трахеи в краниальном направлении и изменению анатомических ориентиров. В такой ситуации возможно выполнение чрезмерно низкой трахеостомии (на уровне 5-6 полуколец). При переразгибании шеи также не исключено смещение плечеголовного артериального ствола выше ярёмной вырезки, что сопровождается риском его повреждении при выделении передней стенки трахеи.
Производит срединный разрез кожи и подкожной клетчатки шеи от уровни перстневидного хряща до ярёмной вырезки грудины. Изогнутыми зажимами тупым путём путем послойно выделяют переднюю стенку трахеи. Не следует делать этого на большом протяжении, особенно по боковым стенкам, поскольку существует вероятность нарушения кровоснабжения данного участка трахеи и повреждении возвратных нервов. У пациентов с длинной тонкой шеей в таком положении перешеек щитовидной железы смещён кверху; у больных с толстой короткой шеей и загрудинным расположением щитовидной железы – книзу за грудину. При невозможности смещения перешеек щитовидной железы пересекают между двумя зажимами и прошивают синтетическими рассасывающимися нитями на атравматической игле. Трахеостому формируют иа уровне 2-4 полуколец трахеи. Величина разреза должна соответствовать размеру канюли; увеличение длины может привести к развитию подкожной эмфиземы, уменьшение – к некрозу слизистой оболочки и прилегающих хрящей. Для формирования трахеостомы края кожи без особого натяжения подводят к краям разреза и подшивают за межхрящевые промежутки. В просвет трахеи вводят трахеостомические одно- или двух-манжеточные термопластические трубки соответствующего диаметра. Основные отличия этих трубок заключаются в том, что их угол составляет 105°. Такой анатомический изгиб позволяет максимально уменьшить риск развития осложнений, связанных с раздражением, вызываемым соприкосновением дигтального конца трубки со стеикой трахеи.
Сразу после окончания трахеостомии выполняют эндофибротрахеобронхоскопию с целью санации просвета трахеи и бронхов. Для восстановления просвета полых органов шеи используют разные виды ларинготрахеопластики и протезирования гортани и трахеи.
Реконструктивные вмешательства на гортани отличаются сложностью и необходимостью технического обеспечения всех этапов операции. Особую роль в процессе реабилитации функций гортани играет протезирование.
В зависимости от конкретных патологических изменений и плана хирургичекой реабилитации все варианты протезирования подразделнют на дна вида – временные и постоянные.
Основные задачи протезирования:
- поддержание просвета полого органа:
- обеспечение формирования стенок дыхательных путей и пищеварительного тракта:
- дилатация сформированного просвета гортани и трахеи. Гортанно-трахеальные протезы подразделяют на съёмные (многоразового использования) и постоянные, которые вшивают или вводят в просвет полых органов и извлекают по достижении функционального результата лечения. К используемым гортанно-трахеальным протезам предъявляют следующие требования: отсутствие токсичности; биологическая совместимость; стойкость к воздействию тканей и сред организма; возможность создания необходимой геометрии; плотность и эластичность: непроницаемость для воздуха, жидкости и микроорганизмов; возможность быстрой и надёжной стерилизации. Функциональное протезирование с целью правильного формирования и заживления операционной раны предусматривает использование трахеотомических трубок из современных термопластических материалов необходимого размера. Длительность ношения протеза определяют индивидуально в зависимости от выраженности патологического процесса и объёма реконструктивной операции. Этап послеоперационного протезирования считают завершённым после полной зпителизации всех раневых поверхностей. К этому моменту основные физиологические функции полых органов шеи компенсированы, или для осуществлении этого необходимо длительное временное протезирование. В качестве долгосрочного протезирования используют Т-образные силиконовые трубки соответствующего размера.
Лечение больных с двусторонним параличом гортани зависит от этиологии заболевания, длительности и выраженности клинической симптоматики, степени функциональных расстройств, характера адаптационных и компенсаторных механизмов. Единой тактики лечения двустороннего паралича гортани в настоящий момент не существует. Хирургические методы лечения при двустороннем параличе гортани подразделяют на две группы.
Методы, направленные на фиксированное расширение просвета голосовой щели
В зависимости от подхода к голосовым складкам выделяют:
- трансларингеальные;
- эндоларингеальные;
- экстраларингеальные.
Методы, позволяющие восстановить подвижность голосовых складок
При трансларингеальных методах доступ к поражённой голосовой складке осуществляют посредством ларингофиссуры, рассечения внутренней мембраны гортани, подслизистого удаления голосовой складки с мышечным массивом и частичным или тотальным удалением черпаловидного хряща. Мероприятии, направленные на предупреждение образования рубца в зоне операции включают применение в послеоперационном периоде различных валик-тампонов, дилататоров, трубок и протезов, среди которых наибольшее распространение получили Т-образные трубки из различных материалов.
Эндоларингеальные методы лечения срединных параличей гортани включают различные способы латерофиксации голосовой складки при прямой ларногосколии. Допускается частичное удаление черпаловидного хрящи. Преимущества зндоларингеальных операций заключаются в том, что они менее травматичны и и большем степени сохраняют голосовую функцию. Проведение эндоларингеальной операции не показано больным с анкилозом перстнечерпаловидных суставов, при невозможности установлении прямого ларингоскопа (тучные больные с толстой короткой шеей). Сложность послеоперационного внутриорганного протезирования может приводить к образованию рубцовых мембран и спаек в заднем отделе голосовой щели и рубцовой деформации ее просвета.
Экстраларингеальные методы позволяют сохранить целостность слизистой оболочки гортани. Хирургический