Характеристика голоса при парезах внутренних мышц гортани

Парез гортани — это болезненное состояние уменьшенной двигательной активности мышц гортани, которое приводит к нарушению голоса и дыхательной функции. Парез гортани может быть следствием патологии гортанных мышц, а также поражением иннервирующих нервов или нарушением, возникшим в коре головного мозга. Клиническое проявление пареза гортани выражается в слабости, осиплости и охриплости голоса, а иногда и присутствием афонии. Затрудненность дыхания до полной асфиксии — также один из возможных тяжелых симптомов.
Содержание статьи:
- Причины возникновения парезов гортани
- Симптомы парезов гортани
- Диагностика парезов гортани
- Лечение пареза гортани
- Прогноз и профилактика парезов гортани
Диагностика пареза гортани основана на проведении КТ, ларингоскопии, рентгенографии гортани и бакпосева мазков, взятых из зева. Также проводится электромиография, различные исследования, связанные с фонацией, обследование органов грудной полости, головного мозга и, конечно, щитовидной железы. Что касается лечения пареза гортани, то оно, в первую очередь, заключается в ликвидации причины, вызвавшей заболевание, и в полном восстановлении голосовой функции.
Как известно, гортанью называют участок верхних дыхательных путей, расположенный между трахеей и глоткой, который выполняет голосообразующую и дыхательную функции. Гортань имеет поперечно натянутые голосовые связки и голосовую щель, расположенную между ними. Сам же процесс голосообразования, то есть процесс фонации, происходит как результат колебаний голосовых связок в ходе прохождения воздуха через данную голосовую щель. Если же голосовые связки чересчур сомкнуты, это приводит к затруднению поступления воздуха по дыхательным путям, а значит, нарушается и сама дыхательная функция гортани. Что касается расширения и сужения голосовой щели, степени натяжения голосовых связок, то это регулируется при помощи внутренних мышц гортани. Сама же работа мышечного аппарата гортани осуществима посредством нервных импульсов, которые поступают через ветви блуждающего нерва со стороны коры и ствола головного мозга. В случае возникновения нарушения на каком-либо участке данной системы и развивается парез гортани.
Парез гортани одинаково часто встречается как у мужчин, так и у женщин. Из-за большого числа причин, вызывающих появление пареза гортани, его исследованием, диагностикой и лечением занимаются разные дисциплины: отоларингология, нейрохирургия, неврология, кардиология, психология, пульмонология, неврология и другие.
Классификация парезов гортани
Обычно парезы гортани классифицируются исходя из их этиологии. Так, к примеру, выделяют следующие типы:
- миопатический парез гортани (он возникает как результат различного рода патологических изменений, происходящих в самих мышцах гортани);
- нейропатический парез гортани (данный вид развивается в случае поражения участка нервного аппарата, который обеспечивает иннервацию гортанной мышцы. Если речь идет о патологии, связанной с блуждающим нервом, который иннервирует гортань, то обычно предполагают периферический парез гортани. Если повреждено ядро блуждающего нерва, расположенного в стволе головного мозга, то речь идет о бульбарном виде пареза. Если же нарушения происходят на уровне проводящих путей и других участков коры головного мозга, тогда мы имеем дело с корковым парезом гортани);
- функциональный парез гортани (обусловлен нарушением, связанным с работой коры головного мозга — возникновением дисбаланса между процессами торможения и возбуждения).
Следует также сказать, что парезы гортани могут быть как односторонними, так и двусторонними. Функциональный и корковый тип парезов гортани имеют только двусторонний характер.
Причины возникновения парезов гортани
Парез гортани — это полиэтиологическая патология, которая часто развивается на фоне другого заболевания. К примеру, парез гортани может наблюдаться при протекании воспалительного заболевания, которым может быть ларингит. Также парез гортани может проходить параллельно с такими инфекциями как грипп, ОРВИ, туберкулез, брюшной (или сыпной) тиф, вторичный (третичный) сифилис или ботулизм. Черепно-мозговая травма, миастения, полимиозит, сирингомиелия, а также опухоли и сосудистые нарушения (ишемический инсульт, атеросклероз и другое) — всё это также может сопровождать парез гортани.
Развитие пареза гортани может быть еще связано с повреждением ветви блуждающего нерва, то есть возвратного нерва, который выходит из грудной полости и проходит к гортани, контактируя с дугой аорты, сердцем, средостением, щитовидной железой и другими органами.
Среди патологических изменений органов, которые могут повредить или передавить возвратный нерв, можно выделить перикардит, аневризм аорты, опухоль (или увеличение) лимфоузлов средостения, а также опухоль пищевода, возможный шейный лимфаденит, рак щитовидной железы, который протекает с образованием зоба.
Спровоцировать парезы гортани может также повышенная голосовая нагрузка, а также вдыхание холодного или запыленного воздуха. Функциональный тип пареза гортани может возникнуть как результат стресса или сильного психо-эмоционального переживания. Случается, что парезы гортани развиваются на фоне истерии, неврастении, психопатии и ВСД.
Симптомы парезов гортани
Первым и главным симптомов развивающегося пареза гортани является нарушение голоса (или дисфония), а также нарушение процесса дыхания. Проявлениями нарушения голоса являются снижение его звучности (иногда наблюдается полная афония, то есть отсутствие голоса), переход на речь шепотом, потеря обычного тембра голоса, охриплость, осиплость голоса или его дребезжание, быстрая утомляемость при голосовых нагрузках.
Нарушение дыхание в случае парезов гортани связано с весьма затруднительным поступлением воздуха в дыхательные пути по причине сужения голосовой щели. Последнее может быть выражено в различной степени, включая даже асфиксию. Также нарушение дыхания может быть вызвано совершением форсированного выдоха с целью осуществления фонации. Клинические проявления пареза гортани зависят от его вида.
Так, к примеру, миопатический парез гортани обычно характеризуется двусторонним поражением. Ему характерны нарушения фонации или дыхания, что выражается в виде асфиксии (в случае пареза мышц-расширительной гортани).
Если говорить о нейропатическом парезе гортани, то он часто бывает односторонним, отличаясь медленным развитием слабости в самой мышце, а также расширенной голосовой щелью. Спустя несколько месяцев после заболевания начинается восстановление фонации путем компенсаторного приведения голосовых связок на стороне, которая является здоровой. Асфиксия грозит двустороннему нейропатическому парезу гортани только в первые дни заболевания.
Если речь идет о функциональном парезе гортани, то данный вид наблюдается у тех людей, которые имеют лабильную нервную систему. Последнее, как правило, бывает после тяжелых перенесенных эмоциональных нагрузок или при респираторном заболевании. Такой вид пареза характеризуется приходящим характером нарушенной фонации. Голос при таком виде пареза достаточно звучен, особенно во время плача или смеха, наблюдаются такие выраженные ощущения, как щекотание, першение или скрежет. Последнее характерно области гортани и глотки. Раздражительность, нарушение сна, головная боль, тревожность и неуравновешенность также могут быть характерными симптомами при данном виде пареза гортани.
Диагностика парезов гортани
Чтобы диагностировать парез гортани потребуется несколько специалистов. Так, к примеру, пациенту не обойтись без отоларинголога, невролога, психоневролога, торакального хирурга, эндокринолога, фониатора и психиатра. Большое значение имеет сбор анамнеза. Именно анамнез может определить тип основного заболевания, по причине которого и возник в дальнейшем парез гортани, а также склонность пациента к психогенной реакции. Большое значение отводится также ранее перенесенным операциям, совершаемым в области грудной клетки, на щитовидной железе, из-за чего мог быть поврежден возвратный нерв.
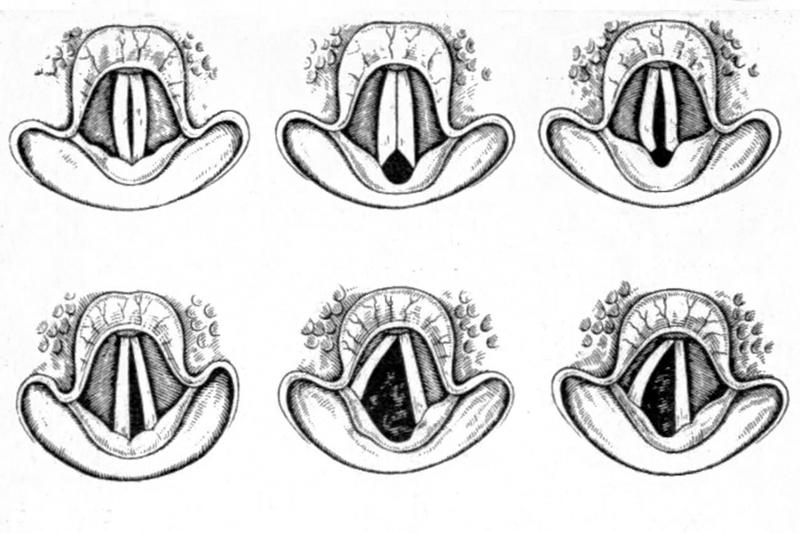
Любое обследование пациента с парезом гортани начинается с микроларингоскопии, что позволяет оценить положение голосовых связок, а также расстояние между ними и их состояние. Исследование помогает определить состояние слизистой гортани, присутствие различных воспалительных процессов, в том числе и кровоизлияния.
Эффективным методом диагностики может быть КТ гортани или рентгенография. Оценить сократительную способность мышц гортани можно с помощью электромиографии или электронейрографии. Любое исследование голосовой функции в случае пареза гортани подразумевает также стробоскопию, электроглоттографию, фонетографию и другое.
В случае подозрения периферического пареза гортани может применяться дополнительное проведение КТ, рентгенографии органов грудной клетки, УЗИ сердца и щитовидной железы, рентген пищевода и КТ средостения. С целью исключить центральный паралич гортани врачи назначают КТ головного мозга и МРТ. Если же при обследовании не будут выявлены морфологические изменения, тогда парез гортани, скорее всего, функционального типа. С целью подтвердить последнее проводят психологическое тестирование и осмотр пациента психиатром. При обследовании задачей врача является также дифференциация пареза гортани с крупом, артритом, срожденным стридором или подвывихом.
Лечение пареза гортани
Безусловно, терапия пареза гортани зависит от его этиологии. Заключается такая терапия в ликвидации главного заболевания, которое и вызвало в дальнейшем парез гортани. Само же лечение пареза гортани проводится как медикаментозным путем, так и хирургическим.
Медикаментозные методы включают антибиотикотерапию, противовирусную терапию (в случае инфекционно-воспалительной этиологии пареза гортани), применение нейропротекторов, а также витаминов группы В (в случае неврита возвратного нерва). Биогенные стимуляторы, а также стимуляторы мышечной активности могут быть частью медикаментозной терапии. Применение таких психотропных средств, как антидепрессанты, различные транквилизаторы, нейролептики также послужит хорошим лечением, если пациент болен функциональным парезом гортани. Неотъемлемым компонентом в лечении пареза гортани может стать один из сосудистых препаратов или ноотроп.
Если говорить о хирургических методах лечения пареза гортани, то в первую очередь, предусматривается операция по натяжению голосовой связки, а также удаление дивертикулов, возможных опухолей в пищеводе, удаление опухолей в средостении, резекция щитовидной железы и другое. Иногда неотложным является процедура трахеостомии или трахеотомии.
Независимо от вида пареза гортани и назначения основного типа лечения (медикаментозное или хирургическое), в дополнение врачи назначают еще и физиотерапевтические методы. В случае нейропатического или миопатического парезов гортани применяют электростимуляцию, магнитотерапию, лекарственный электрофорез, ДДТ, микроволновую терапию. Если говорить о функциональном парезе гортани, тогда физиотерапия включает массаж рефлексотерапию, водолечение и электросон. Также врачом назначается курс психотерапии.
После операции в период восстановления голосовых функций обычно назначаются различные фонопедические занятия, которые включают приобретение навыков качественной фонации, выработку работоспособности голосового аппарата.
Прогноз и профилактика парезов гортани
Говорить о прогнозе пареза гортани можно только исходя из его вида. Если лечение было проведено своевременно, а этиологический фактор пареза гортани был устранен, то пациент может быть уверен, что голосовая функция будет восстановлена полностью, но вокальные данные могут быть утеряны навсегда. Если речь идет о функциональном парезе, то заболеванию свойственно самопроизвольное выздоровление. Если парез гортани не лечится и продолжает мучать пациента на протяжении длительного времени, то не исключена необратимость атрофических изменений гортанных мышц с дальнейшим развитием нарушения фонации.
Основной профилактикой пареза гортани является чередование голосовых нагрузок и покоя. Любой человек должен избегать переохлаждения гортани и не пребывать длительно в пыльных помещениях. Также профилактикой послужит своевременное лечение каких бы то ни было воспалительных процессов в верхних дыхательных путях, лечение инфекционных заболеваний, неврозов, щитовидной железы, а также соблюдение правильной операционной техники при вмешательстве в щитовидную железу.
Источник
Голос при патологии сокращения мышц гортани. Парез гортани
Нормальная фонация связана с комплексной функцией мышц гортани. Во время разговорной речи и пения мышцы гортани напряженно работают, в этом процессе принимает участие то одна, то другая группа мышц, благодаря чему голос повышается или понижается, затихает или усиливается.
Во время вдоха мышцы, сближающие и натягивающие голосовые связки, расслабляются, а сокращаются мышцы, разъединяющие голосовые связки и расширяющие голосовую щель. Во время же фонации напрягаются мышцы, которые: 1) сближают голосовые связки до их контакта в средней линии и закрывают голосовую щель, 2) фиксируют голосовые связки в определенной позиции, 3) натягивают голосовые связки. Во время дыхания невозможно определить функциональное состояние мышц, сближающих голосовые связки. Нарушение функции этих мышц ни в чём не проявляется во время акта дыхания, т.к. голосовые связки разъединены и расслаблены.
Расстройства мышечной функции становятся явными лишь во время фонации. Так можно, например, обнаружить неподвижность одной из голосовых связок, вследствие чего голосовая щель полностью не закрывается.
Закрытие лишь задней трети голосовой щели, т.е. её отрезка, располагающегося между черпаловидными хрящами, зависит от поперечных и косых волокон поперечной черпаловидной мышцы. При нарушении функции этой мышцы отсутствует контакт между голосовыми связками в заднем отделе голосовой щели.
Отграниченный парез грудино-щитовидных мышц является большой редкостью, в то время как их функциональные расстройства наблюдаются очень часто у лиц, профессия которых связана с использованием голоса. В связи с такого рода расстройствами временно утрачивается трудоспособность.
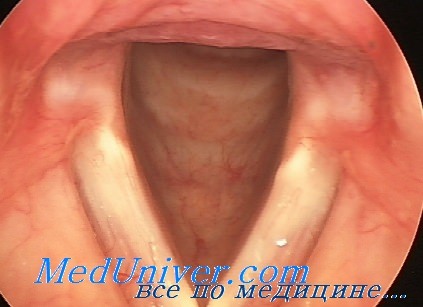
Перстне-щитовидные и грудино-щитовидные мышцы являются синергистами внутренних мышц гортани. Парез каждой из этих мышц влечет за собой голосовые расстройства. Голос становится монотонным и быстро утомляется. Фонация высоких звуков нарушается.
Расстройства голосообразования могут быть следствием повреждения наружных мышц гортани, что чаще всего наблюдается во время операции на шее (особенно часто при операции зоба). Спустя некоторое время после операции голос обычно восстанавливается, однако в большинстве случаев приходится навсегда расставаться со сценической работой. Объем голоса и его сила после выздоровления достаточны лишь для обычной разговорной речи.
Luchsinger обращает особое внимание хирургов на то, чтобы они во время операции на шее у лиц, которые профессионально пользуются голосом (преподаватели, певцы, актеры, ораторы), с большой осторожностью относились к наружным мышцам гортани, а в случае их повреждения очень тщательно их сшивали.
Голосовые связки натягиваются благодаря сокращению проходящих в их толще щито-черпаловидных мышц. Парез этих мышц в течение долгого времени считали самостоятельным заболеванием и называли его парезом внутренней мышцы (internus-paresis). Под этим названием были объединены как органические, так и функциональные заболевания. Парез щиточерпа-ловидных мышц является одним из наиболее частых повреждений голосового аппарата.
При поражении голосовых мышц голос становится хриплым, интонация неточной и ослабевает напряжение. Наблюдающуюся при этом заболевании гиперемию и отёк голосовых связок следует рассматривать как симптомы вторичного порядка, возникающие вследствие компенсаторного усиленного сжатия дряблых голосовых связок. Отличие функциональных расстройств от органических повреждений заключается в том, что первые касаются только одной мышцы или одной пары мышц, в то время как другие охватывают целые группы мышц, например, все мышцы, сближающие голосовые связки.
Поэтому при голосовых расстройствах следует внимательно исследовать весь голосовой аппарат и прежде всего дыхательную функцию и возможность использования явления „опоры”.
– Также рекомендуем “Нарушения голоса при миастении. Спастическая и паратическая (истерическая) афония”
Оглавление темы “Нарушения голоса при болезнях гортани”:
- Клиника аллергического поражения гортани. Диагностика аллергического ларингита
- Лечение аллергического ларингита (воспаления гортани)
- Нарушения голоса при ревматизме. Ревматические поражения гортани
- Влияние половых желез на голос. Изменения голоса при патологии половых гормонов
- Нарушения голоса из-за гормонов щитовидной железы – щитоголосовой синдром
- Нарушения голоса при патологии надпочечников – болезни Аддисона
- Голос при патологии сокращения мышц гортани. Парез гортани
- Нарушения голоса при миастении. Спастическая и паратическая (истерическая) афония
- Нарушения голоса после операции. Проблемы с голосом после операции на носе и придаточных полостей
- Нарушения голоса при тонзиллитах и после удаления миндалин
Источник
Заболевания различных отделов верхних дыхательных путей могут нарушать респираторные и голосообразовательные функции. В частности, паралич гортани, часто возникающий при травмах шеи, может стать причиной острой дыхательной недостаточности. Почти всегда при таком состоянии пациенту требуется срочная врачебная помощь. Консультация специалиста поможет больше узнать о заболевании, включая этиологию и возможную симптоматическую картину.
Анатомические сведения

Строение гортани
Основной функцией дыхательной системы является насыщение клеток кислородом и удаление избытка углекислого газа. Для выполнения этой задачи воздух из окружающей среды должен проникать в легочную ткань через респираторный тракт.
Начальные отделы тракта состоят из ротовой полости, носоглотки и гортани. Непосредственно на уровне гортани возникает разделение анатомической области на пищеварительный и дыхательный тракт. Воздух проникает в трахею и через бронхи попадает в легкие.
Гортань является преимущественно хрящевым органом. Большое количество гибких суставов и мышечных волокон обуславливает подвижность этой анатомической структуры.
Важнейшей частью гортани является голосообразовательный аппарат, представленный вокальными складками, мышцами и хрящами.
Благодаря работе мышечных волокон изменяется размер просвета голосовой щели, и формируются звуки. Эта область может быть подвержена различным патологическим влияниям, вроде инфекции или механического повреждения.
Все поперечнополосатые мышечные волокна контролируются с помощью центральной нервной системы. Когда человек хочет воспроизвести какие-либо звуки, импульс из коры больших полушарий головного мозга последовательно поступает в периферические отделы, достигает гортанных нервов и иннервирует специальные мышцы. В результате возникает напряжение складок голосовой щели. Голос при этом создается вибрацией голосовых складок во время прохождения воздуха через этот отдел респираторного тракта.
Заболевание и его осложнения

На фоне паралича гортани может развиться хроническая гипоксия
Паралич гортани представляет собой патологическое состояние, характеризующееся нарушением двигательных функций мышц органа. Чаще всего под этим термином подразумевают одностороннее или двустороннее нарушение иннервации возвратного гортанного нерва, однако возможны и другие формы патогенеза.
Клиническая картина болезни связана с расстройством дыхательных и голосообразовательных функций. Пациенты жалуются на охриплость голоса, одышку и неприятные ощущения в области горла. Этиология недуга может быть обусловлена травмой, инфекционным заболеванием, воспалительным процессом или другим состоянием. В редких случаях врачи диагностируют патологию со стороны центральной нервной системы.
Заболевания, связанные с нарушением иннервации мышечных волокон, могут быть опасны. В случае паралича мышц гортани речь идет о расстройстве респираторных функций. Несмотря на то, что само по себе патология не обуславливает острую дыхательную недостаточность, состояние пациента может ухудшиться из-за проникновения пищи в просвет трахеи. Такое негативное последствие связано с общим нарушением чувствительности анатомической области и парезом мышц, отвечающих за иннервацию надгортанника.
Прогностические данные определяются этиологией и формой течения заболевания.
Как показывает врачебная практика, основные осложнения болезни обычно связаны с нарушением голосообразования. Длительный парез мышц также сопровождается атрофией анатомических структур гортани. Если патология возникла из-за воспалительного процесса, возможно самостоятельное излечение. Напротив, заболевания центральной нервной системы, проявляющиеся нарушением иннервации отдельных нервов, характеризуются менее благоприятным прогнозом.
Причины возникновения
Паралич гортани может быть связан с повреждением отделов гортани или с нарушением иннервации мышечных волокон. Врачам известно большое количество патологических состояний, характеризующихся подобными осложнениями. Этиология может быть уточнена только при осмотре гортани и проведении инструментальных обследований.

Патологии щитовидной железы и операции на ней могут спровоцировать развитие паралича гортани
Основные причины:
- Травма голосообразовательного аппарата во время оперативного вмешательства. Операция в области шеи или верхней части грудной клетки может привести к повреждению нервов, иннервирующих мышцы гортани. Это может быть хирургическое лечение щитовидной железы, паращитовидных желез, пищевода или шеи.
- Повреждение шеи или грудной клетки. Это может быть производственная травма, автомобильная авария или другое происшествие. Важно учитывать, что органы шеи могут быть легко повреждены даже при незначительном воздействии.
- Нарушение кровоснабжения головного мозга (ишемический инсульт). Недостаточное поступление кислорода к клеткам головного мозга приводит к повреждению структур центральной нервной системы и нарушению иннервации мышц.
- Доброкачественные и злокачественные опухоли. Такие патологические структуры могут формироваться как в отделах гортани, так и в головном мозге. Новообразования часто сдавливают нервы и мышечные волокна по мере своего роста.
- Инфекции, повреждающие нервы гортани. В первую очередь это болезнь Лайма, вирус Эпштейн-Барра и герпес. Патогенез в этом случае связан с воспалительным процессом.
- Первичные и вторичные неврологические нарушения, обуславливающие расстройство иннервации поперечнополосатых мышц. Это может быть рассеянный склероз, болезнь Паркинсона или другое заболевание.
Помимо основных этиологических форм паралича врачи также учитывают факторы риска. Так, наличие определенных состояний обусловливает высокую вероятность нарушения иннервации мышечных волокон гортани.
Возможные факторы риска:
- Врожденные дефекты мышц гортани. Негативные воздействия на этапе внутриутробного развития организма могут привести к нарушению работы нервов или изменению формы хрящей гортани. Симптомы пареза при этом обычно проявляются в детстве.
- Заболевания центральной нервной системы у близких родственников. Парез мышц гортани у отца или матери пациента увеличивают индивидуальный риск патогенеза.
- Патологии щитовидной железы, сопровождающиеся увеличением органа и избыточной гормональной секрецией.
При обнаружении факторов риска пареза мышц необходимо регулярно проходить обследования у врача. Профилактика патологии может также включать своевременное лечение инфекционных заболеваний.
Симптомы и формы

Паралич гортани может быть одно- и двухсторонним
Классификация парезов гортани основана на причинах возникновения этого патологического состояния. Разделение заболевания на разные формы помогает подбирать лечение и прогнозировать изменения в клинической картине.
Основные формы:
- Миогенный парез – патология, обусловленная непосредственным нарушением структуры мышечных волокон.
- Неврологический порез. Импульс, запускающий движение мышц гортани, проделывает длительный путь от коры больших полушарий до шейной области. Повреждение любого нерва, соединяющего эти анатомические участки, может привести к парезу.
Функциональные заболевания коры больших полушарий, связанные с расстройством функций торможения и возбуждения.
Симптоматическая картина также может зависеть от формы заболевания. При парезе только одного возвратного нерва гортани не возникает серьезных негативных последствий, однако двусторонний паралич всегда сопровождается появлением выраженной симптоматики. При инфекционной этиологии болезни признаки могут интенсифицироваться.
Симптомы и признаки:
- Уменьшение громкости голоса.
- Охриплость.
- Шумное дыхание в покое.
- Легкая дыхательная недостаточность.
- Нарушение произношения звуков.
- Ощущение онемения в области горла.
- Удушье и постоянный кашель во время приема пищи или проглатывания слюны.
- Боли в области передней поверхности шеи.
- Усталость и слабость.
- Головокружение.
Прогрессирующие течение паралича гортани можно описывать по стадиям. Так, ранние стадии заболевания обычно проявляются умеренными голосовыми нарушениями, в то время как поздние этапы развития недуга характеризуются высоким риском асфиксии во время приема пищи.
Методы диагностики
При появлении первых симптомов необходимо обратиться к отоларингологу. Врач спросит пациента о жалобах, изучит анамнестические данные и проведет физикальное обследование. Уже во время первичного инструментального осмотра глотки специалист может выявить причину пареза. Для уточнения диагноза необходимы результаты специальных обследований.
Больше информации о патологии можно узнать из видео:
Дополнительные исследования:
- Эндоскопическое исследование дыхательных путей для поиска причины пареза и исключения осложнений. Использование камеры позволяет специалисту подробно изучить структуру голосовых связок и обнаружить источник патологического состояния.
- Электромиография – исследование функций мышц гортани путем введения специальных датчиков. Результаты теста могут указывать на нарушение иннервации или другую этиологию пареза.
- Анализ крови на общие показатели признаки инфекционного заболевания.
- Компьютерная или магнитно-резонансная томография. Такие высокоточные методы визуальной диагностики помогают получить объемное изображение анатомической структуры. С помощью КТ и МРТ можно исследовать шейную область и отделы головного мозга.
Во время первичного обследования также проводится неврологический осмотр для исключения первичного заболевания центральной нервной системы.
Лечение патологии

Хирургическое лечение паралича гортани
Лечение также зависит от этиологии заболевания. При парезе гортани чаще всего применяются хирургические процедуры, направленные на восстановление иннервации или устранение анатомического дефекта голосовых складок.
Основные хирургические процедуры:
- Инъекции специальных веществ. Если паралич связан с нарушением структуры вокальных складок, врач может ввести специальные химические соединения в ткани для восстановления естественной структуры голосовой щели. В качестве «уплотнителей» используются жиры и коллагеновые структуры.
- Каркасная хирургия с установкой имплантата в области голосовых складок.
- Реиннервация поврежденного нерва с помощью аутотрансплантации. Врач использует другой нерв пациента для замещения нарушенного участка. Реабилитация после этой процедуры может занять несколько месяцев.
- Трахеотомия – операция, направленная на экстренное восстановление проходимости воздуха в дыхательных путях. Такое лечение может потребоваться при асфиксии.
Дополнительные терапевтические методы лечения могут быть направлены на устранение инфекционного заболевания и облегчения симптоматики пареза. Очень важно своевременно обратиться к врачу при появлении первых симптомов недуга и пройти обследования.
Источник